Анемия при алкогольной кардиомиопатии
Алкогольная Кардиомиопатия (АКМП) – вторичное заболевание, развивающееся в сердце вследствие длительного злоупотребления алкогольными напитками и приводящее к диффузному поражению миокарда и дилатации (расширению) его камер. Выражается прогрессированием сердечной недостаточности и, возможно, ишемией (недостатком кровоснабжения) сердечной мышцы.

Алкогольная кардиомиопатия
Что такое алкогольная Кардиомиопатия
Эта патология развивается приблизительно у половины людей, чаще мужчин, которые страдают алкоголизмом. Алкоголизмом в данном случае считается ежедневное принятие около 100 мл чистого этанола в течение 10 лет. Летальность болезни также велика, что обуславливает высокую ее тяжесть. Чаще всего причина смерти при алкогольной Кардиомиопатии – внезапная коронарная смерть.
Характерным заболевания является его волнообразное течение: после приема больших доз алкоголя состояние больного ухудшается, при отказе от употребления – самочувствие становится лучше. При продолжении приема алкоголя прогноз для таких больных резко ухудшается, пациенты погибают в течение 3-4 лет, причем чаще всего на фоне развившейся фибрилляции желудочков.
Согласно Международной классификации болезней (МКБ 10), эта патология обозначается кодом «I42.6 Алкогольная Кардиомиопатия».
Причины алкогольной Кардиомиопатии
Основной причинный фактор развития алкогольной Кардиомиопатии – длительное (10 и более лет) и регулярное употребление алкоголя. Именно этанол и его метаболиты оказывают прямое токсическое влияние на клетки миокарда. Он растворяет жиры в кардиомиоцитах и способствует разжижению их внутренней среды. Нарушаются обменные процессы в сердце, следом за этим нарушаются и все его функции, что приводит к прогрессирующей сердечной недостаточности.
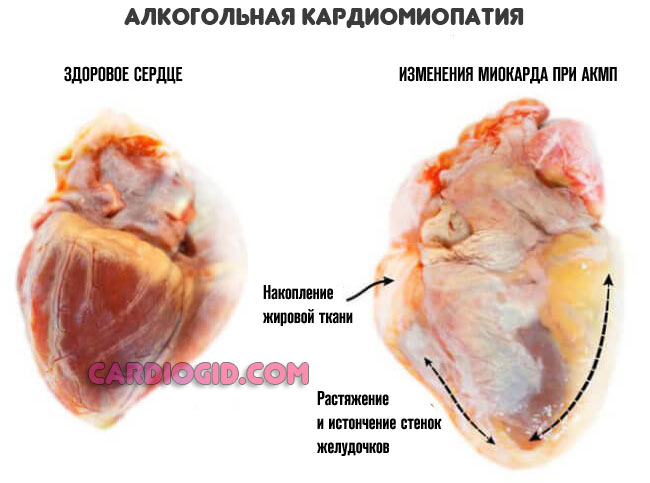
При длительном употреблении алкоголя также возникают дегенеративные нарушения в венечных артериях и нервных волокнах, расположенных в миокарде, что тоже приводит к ухудшению его функции. На секционном материале либо на фото сердца при алкогольной Кардиомиопатии отмечаются признаки жировой дистрофии. Внутренняя его поверхность желтоватая, под эпикардом также находятся массивные жировые отложения.
Кардиомиопатии — общая характеристика
Гипертрофическая кардиомиопатия. Смерть при абсолютном здоровье
Кардиомиопатия — симтомы, причины и группа риска
Дилатационная кардиомиопатия. Симтомы, Признаки и Методы Лечения
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Кардиомиопатия. Лечение без лекарств!
О самом главном: Кардиомиопатия
Кардиомиопатия дилатационная. Подробная Видеопрезентация.
Гипертрофическая кардиомиопатия. Патогенез. Hypertrophic Cardiomyopathy 3D
Кардиомиопатии. ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ
Гипертрофическая кардиомиопатия. Болезнь большого сердца
Размеры сердца могут быть несколько увеличены, во второй половине течения заболевания, дилатация нарастает по мере прогрессирования сердечной недостаточности. Из-за значительной дилатации полостей сердца и снижения его сократительной способности, в нем могут образовываться тромботические массы, что грозит тромбоэмболическими осложнениями.
Не вызывают заболевание, но способствуют его возникновению такие предрасполагающие факторы:
- постоянное стрессовое состояние и заболевания, вызывающиеся им;
- некачественное питание (недостаток витаминов, микроэлементов, других нутриентов);
- врожденные пороки развития сердца и генетическая предрасположенность;
- инфекции, при сниженном уровне реактивности организма;
- неправильный режим труда и отдыха, что приводит к изнурению миокарда;
Клинические формы АКМП
В 1977 г. выдающиеся русские врачи Е. М. Тареев и А. С. Мухин выделили такие основные формы алкогольной кардиомиопатии:
- Классическая форма. Подразумевает под собой типичный хронический алкоголизм. Больного беспокоит одышка, кардиалгии (нарушения в работе сердца), чаще ночью. Эта симптоматика усиливается на 2-3 день после приема большой дозы алкогольного напитка.
- Псевдоишемическая форма. У больного также имеются сердечные боли, но их необходимо дифференцировать от Ишемической болезни сердца. Для алкогольной Кардиомиопатии характерно незначительное повышение температуры, гипертрофия сердца, одышка и отеки как проявление нарастающей недостаточности кровообращения. Часто наряду с вышеперечисленными симптомами появляются разного рода аритмии.
- Аритмическая форма. При этой форме главными симптомами являются тяжелые нарушения ритма. Они проявляются одышкой, нестабильной работой сердца, головокружениями вплоть до возникновения эпизодических потерь сознания.
Стадии алкогольной Кардиомиопатии
В течении АКМП в 1989 г. выделил три стадии русский клиницист В. Х. Василенко. Начальной стадией считаются первые 10 лет с начала систематческого принятия алкогольных напитков, может протекать бессимптомно, а может с непостоянными болями в области сердца, изменениями нормального ритма.
Вторая стадия развивается у пациентов, принимающих алкоголь довольно продолжительное время, более 10 лет. У них появляются явления сердечной недостаточности, акроцианоз (синюшность периферических участков тела – стопы, кисти, кончик носа, мочки ушей). Одышка становится сильнее в лежачем положении, что является следствием застоя в малом круге кровообращения.
Застой в большом кругу проявляется увеличением живота вследствие гепатомегалии (увеличение размеров печени). Грозным осложнением в этом периоде является фибрилляция предсердий. Третья стадия характеризуется тяжелой недостаточностью кровообращения, что приводит к необратимым изменениям во всех внутренних органах и, в конечном счете, к смерти.
Симптомы алкогольной Кардиомиопатии
 Самыми часто встречающимися и типичными симптомами для АКМП являются речевое и двигательное возбуждение, тахикардия. Боли в сердечной области обычно длительные, острые или колющие, не купируются (не снимаются) нитроглицерином, не иррадиируют (не отдают) в близлежащие области. Вегетативные расстройства в виде похолодания конечностей, чувства жара, повышенной потливости, гиперемии кожи (покраснение) нарушений сна и тремора рук. Также наблюдается постепенно нарастающая артериальная гипертензия.
Самыми часто встречающимися и типичными симптомами для АКМП являются речевое и двигательное возбуждение, тахикардия. Боли в сердечной области обычно длительные, острые или колющие, не купируются (не снимаются) нитроглицерином, не иррадиируют (не отдают) в близлежащие области. Вегетативные расстройства в виде похолодания конечностей, чувства жара, повышенной потливости, гиперемии кожи (покраснение) нарушений сна и тремора рук. Также наблюдается постепенно нарастающая артериальная гипертензия.
Если патология вовремя не диагностировали, лечения не поступало, нарушения в организме становятся более серьезными. Развивается сердечная недостаточность с явлениями приступов удушья по ночам, болей в правом подреберье и отеков ног. На фоне прогрессирующего кардиосклероза развиваются необратимые метаболические нарушения в миокарде.
При прекращении приема алкоголя симптомы Кардиомиопатии значительно уменьшаются, однако, не проходят полностью в случае длительного злоупотребления этанолом.
Лечение алкогольной Кардиомиопатии
Прежде чем диагностировать заболевание и прописать адекватное лечение, врач назначает пациенту комплекс обследований. По результатам лабораторных исследований (биохимический анализ крови, общий анализ крови и мочи) существенных изменений не выявляется, более информативными являются инструментальные методы исследования. Это ультразвуковое исследование, электрокардиография, эхокардиография и рентгенография.
Целями лечения заболевания является уменьшение явлений сердечной недостаточности и восстановление трудоспособности пациента. В первую очередь необходимо полностью прекратить потребление алкогольных напитков, без этого действия медикаментозное лечение будет неэффективным. Также следует ограничить количество выпиваемой воды и суточную дозу соли.
Медикаментозное лечение в начальной стадии заключается в назначении метаболических и антиоксидантных препаратов (Милдронат, Микседол) и витаминов группы В (Тиамина бромид, Пиридоксина гидрохлорид), а также витамина Е (Токоферола ацетат). В поздней стадии пациенту следует назначать ингибиторы ангиотензинпревращающего фермента, бета-блокаторы, препараты калия и магния и ацетилсалициловую кислоту для предупреждения тромбоэмболических осложнений.
Основной мерой профилактики при алкогольной Кардиомиопатии является отказ от приема алкогольных напитков.
Алкогольная кардиомиопатия — это гипертрофическое поражение сердечной мышцы, с развитием застойных явлений и нарушениями гемодинамики, которое имеет код по МКБ-10 l42.6.
Это потенциально летальное состояние, чреватое инфарктом, коронарной недостаточностью и становящееся причиной внезапной смерти в 30% клинических ситуаций, в 5-ти летний срок даже при диагностировании на ранней стадии.
Процесс запускает цепную реакцию, приводя к дефектам всех систем. Лечение имеет смысл только на начальных стадиях.
Механизм развития патологии
Вопреки распространенному в широких кругах мнению, прием этилового спирта отнюдь не помогает работе сердца.
В ничтожных дозировках, которые стоит назвать терапевтическими, возможно благоприятное влияние на метаболизм и ускорение расщепления липидных структур, в первую очередь холестерина.
Количество не должно превышать 50 мл в неделю. Только качественное красное вино. В остальном же, велика вероятность формирования органических дефектов.
Кардиомиопатия алкогольная развивается ступенчато, по мере приема спиртного. Это не одномоментный процесс:
- Сначала снижается транспортировка нужных белков к клеткам-кардиомиоцитам. Это своего рода строительный материал для возобновления и регенерации мышечных тканей.
- Затем в структурах накапливаются эфирные соединения. Что провоцирует постепенную деструкцию (разрушение).
- Образуются свободные ионы, которые обладают значительным окислительным потенциалом. Вступая в реакцию с клеточными стенками миоцитов, они повреждают кардиальные структуры.
- Ввиду поражения возникает воспалительный процесс в сердце. Само по себе это состояние крайне опасно, оно может закончиться остановкой работы мышечного органа. Болезнь устраняется в условиях стационара.
- Нарушение анатомической целостности приводит к формированию грубого рубцевания тканей. Соединительная замещает нормальную.
- Сердце перестает работать как следовало. Чтобы компенсировать снижение сократительной способности, миокард начинает разрастаться. Мышц становится больше, но они неполноценны, сокращения ждать не приходится.
- Отсюда уже вытекают неблагоприятные последствия для всего тела. Возникает вторичный спазм коронарных артерий, нарушается питание сердечных структур. Проявляется в форме инфаркта или стенокардии (приступы интенсивной боли, которые предшествуют некрозу).
- В ответ начинает вырабатываться прегормон-ренин, ангиотензин-II и альдостерон, которые сами по себе влекут развитие стеноза артерий во всем теле. Растет давление.
На выходе пациент, страдающий алкоголизмом, получает целый букет патологий органического рода: стойкую гипертензию, кардиомиопатию, приобретенный порок сердца того или иного типа.
Восстановление даже на ранних стадиях представляет большие сложности. Необходим комплекс мероприятий.
Формы заболевания и симптомы
В зависимости от превалирующего клинического проявления, говорят о трёх типах патологического отклонения.
Классическая или истинная разновидность
Наиболее распространена среди пациентов, страдающих алкоголизмом. Характеризуется яркой картиной, восстановление проводится в стационаре.
Примерный перечень признаков:
- Сильная приступообразная боль в сердце. Жгучая, тянущая, давящая. Наблюдается регулярно. Длительность каждого эпизода от 2 до 20 минут, сопровождается прочими симптомами. Очередной момент может наступить спустя несколько суток от приема большого количества спиртного. Парадоксальная реакция также типична: если больной не пьет в течение 2-3 дней, состояние усугубляется. Усиление проявления наблюдается ночью.
- Одышка. При незначительной физической активности, а после некоторого времени и в состоянии полного покоя. Возникает нарушение газообмена, что сказывается на всех органах и системах.
- Паническая атака. В момент очередного приступа пациент может ощущать сильный страх за жизнь. Повышается моторное возбуждение, человек мечется, не находя покоя. Это может быть опасно.
- Аритмия. Незначительного характера. Клинически распространенный вариант — синусовая тахикардия. С течением времени, возможно перерождение в другую форму, осложненную (см. ниже).
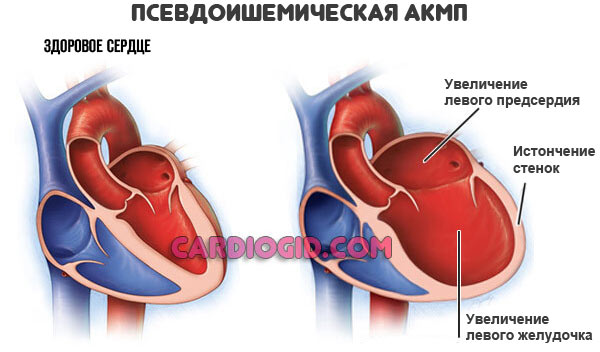
Псевдоишемический тип
Маскируется под классическую ИБС, но имеет большую длительность приступов. Развитие определяется приемом очередной дозы алкоголя. Возможно спонтанное течение, вне связи с потреблением спиртного.
Примерный перечень симптомов:
- Сильные, продолжительные боли в кардиальных структурах. Давление в груди длится от нескольких минут до часов. Дискомфорт усиливается на фоне физической нагрузки. Толерантность к механической активности падает существенно.
- Отеки нижних конечностей. В результате формирования стойкой сердечной недостаточности. Отмечаются в утреннее время суток, вечером возникает рецидив, что отличает процесс от почечного. Также увеличивается лицо, что достаточно типично.
- Аритмия. В форме синусовой тахикардии, как и в прошлый раз.
- Одышка более интенсивная, возникает при полном покое, даже в положении лежа.
- Отмечается дилатация (растяжение) сердца, на поздних стадиях до существенных размеров.
Восстановление проводится консервативным путем, операция смысла не имеет. В крайних случаях показана трансплантация, но это особая мера. До лечения пациент с показаниями к пересадке может и не дожить.
Аритмическая форма
Наиболее грозная и агрессивная с точки зрения скорости развития и вероятности летального исхода.
Несмотря на то, что органические дефекты формируются в относительно поздний период (1-3 года с момента начала отклонения), возникают грозные симптомы:
- Комбинированная аритмия. Возможно сочетание ускорения или замедления частоты сокращений и фибрилляции, групповой экстрасистолии и прочих явлений. Вероятность остановки работы мышечного органа около 60% без лечения, в перспективе одного или нескольких лет.
- Одышка.
- Боли в грудной клетке.
- Тяжесть в ногах, варикозное расширение вен.
- Слабость, сонливость, третичные психические отклонения.
- Снижение работоспособности.
- Головокружение.
- Цефалгия (головная боль) и прочие проявления.
Дополнительные возможные моменты:
- Гиперемия кожи лица. Пациент краснеет, начинает кашлять, икать или трудно дышать.
- Тремор рук. Человек не может выполнять мелкие движения, требующие точной координации. Моторика снижается.
- Желтизна склер глаз. Опасное проявление, указывает на поражение печеночных структур. Нужно искать патологии ЖКТ.
- Изменение массы тела. В обе стороны, зависит от особенностей конкретного больного.
- Покраснение или посинение носа в результате варикозного расширения мелких сосудов. Классическая ситуации, выдающая алкоголика с головой.
АКМП проявляется примерно одинаковыми симптомами со стороны сердечнососудистой, выделительной, дыхательной систем. Клинические признаки неспецифичны, требуется детальное обследование, лучше в стационаре.
Причины
Основной фактор развития патологического процесса очевиден — это злоупотребление спиртными напитками на протяжении длительного времени. При этом в вопросе не все так очевидно.
Сроки развития кардиомиопатии у взрослых пациентов разные. Все зависит от индивидуальных особенностей организма, резистентности к алкоголю (как считают исследователи, она генетически обусловлена, также мужчины лучше переносят интоксикацию, чем представительницы слабого пола).
В среднем, от начала злоупотребления до становления хотя бы минимальных органических отклонений в сердечной мышце проходит 3-15 лет.
Пациенты со стажем не всегда болеют, но рано или поздно результат один.
Ускорение развития патологического процесса возможно в рамках течения некоторых заболеваний параллельно.
Среди них в основном кардиальные проблемы:
- Врожденные и приобретенные пороки развития сердца. Обнаруживаются случайно, в ходе исследования по поводу другого состояния или планового скрининга. Симптомы, как правило, отсутствуют полностью.
По разным оценкам, кардиомиопатия на фоне текущего органического дефекта развивается за считанные годы. Причем больной может и не дожить до манифестации состояния: вероятна ранняя остановка сердца, инфаркт или прочие летальные явления.
- Прежде перенесенный некроз кардиомиоцитов. Процесс при длительном приеме спиртного ускоряется в разы. Если полностью здоровые люди рискуюn заполучить рецидив, примерно, в 20% случаев, перспектива 2-4 года, у алкоголика эта цифра достигает 40-60% и выше. Кардиомиопатия формируется на 70% быстрее. Достаточно нескольких месяцев или года. Сердце работает на износ. Вероятность излечения даже на фоне комплексной терапии отказа от алкоголя минимальна.
- Воспалительные патологии со стороны кардиальных структур. Миокардит и прочие. Имеют инфекционное происхождение. При этом ведут к частичному или полному разрушению предсердий, блокаде ножек Гиса и возникновению опасных форм аритмии.
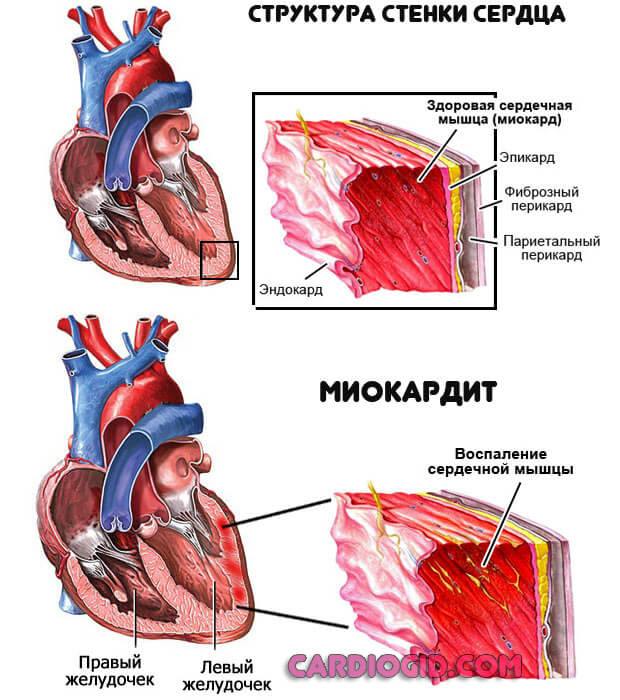
На фоне приема алкоголя процесс становления кардиомиопатии занимает 1-2 года. Вероятность спонтанной, резкой остановки сердца около 50%, как повезет.
Лечение хирургическое, в стационаре. Обязательное условие успешного восстановления — полный отказ от спиртного. Нельзя употреблять этанол даже в профилактических целях.
- Атеросклероз аорты. Опасное заболевание сердечнососудистого профиля. Суть его заключается в стенозе (сужении) или окклюзии (закупорке) крупнейшего сосуда в организме.
Нередко именно сомнительные рекомендации по терапии приводят людей к бутылке. Но вылечить метаболическую по своей этиологии проблему таким путем невозможно. Напротив, злоупотребление спиртным ведет к еще большему ухудшению обмена ионов.
Холестерин откладывается активнее, если при нормальном положении вещей длительность прогрессирования атеросклероза до опасного периода составляет 5-7 лет, тут сроки уменьшаются до 1-2.
Генеразлизованные нарушения со стороны коронарных артерий влекут кардиомиопатию и ранний инфаркт, который трудно поддается терапии, поскольку множественные отклонения.
- Коронарная недостаточность. Частной формой ее считается острый некроз миоцитов.
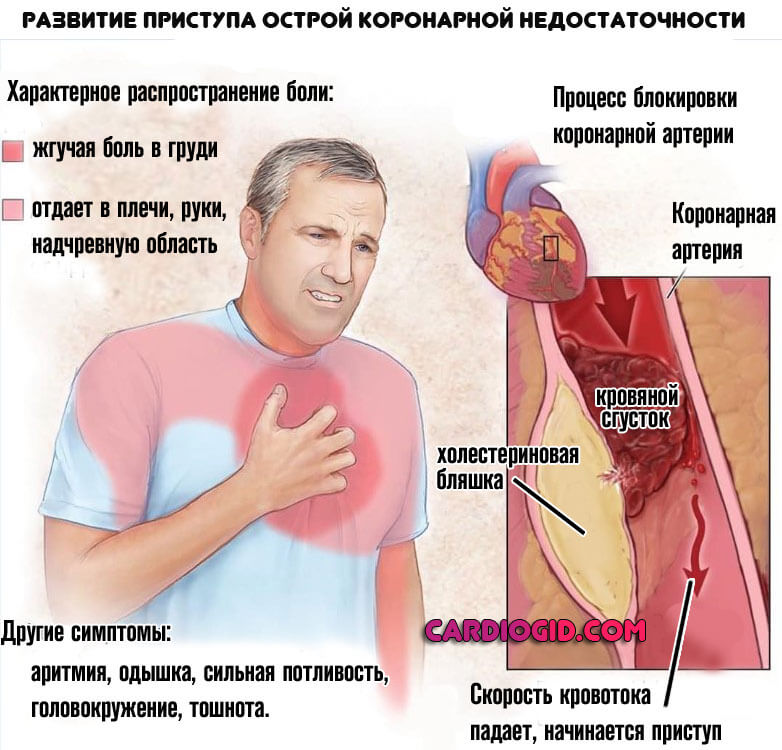
- Сахарный диабет в анамнезе, эндокринные патологии другого рода. Обычно дефицитарного плана, когда гормонов вырабатывается недостаточно (кортизол, Т3, Т4, ТТГ и пр.).
Лечение во всех случаях усложняется приемом спиртного:
- Этанол провоцирует повышенную выработку ангиотензина-II, ренина, альдостерона. Эти вещества сужают просвет сосудов по всему организму.
- Также обнаруживается активизирующее влияние на гипоталамус, ствол головного мозга. Церебральные структуры дают сигнал сердцу и сосудам на повышение тонуса. Работа на износ приводит к необходимости увеличения мышечной массы.
- Так растет количество кардиомиоцитов. Сердце становится неестественно большим. Столь громоздкий орган уже не способен адекватно перекачивать кровь.
Возникают брадикардия, терминальная недостаточность лево- и реже правожелудочковая.
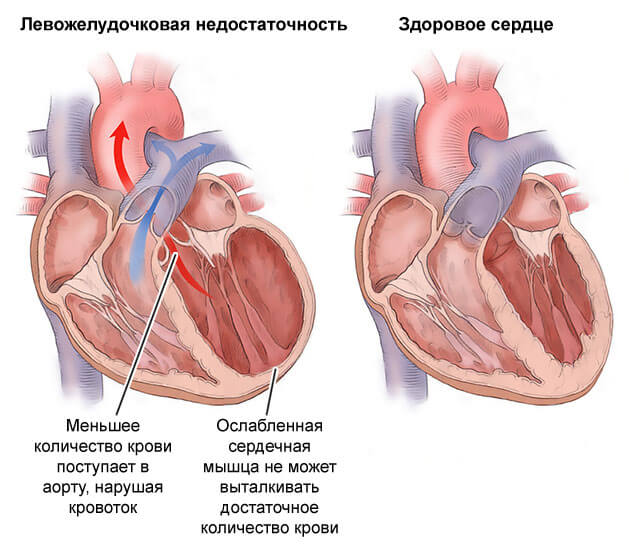
Страдают все системы. Восстановление уже невозможно. Такой исход ждет любителей спиртного в каждом случае. Рано или поздно.
Диагностика
Выявление патологического процесса проводится врачом-кардиологом. Можно в амбулаторных условиях, поскольку срочности обычно нет, не считая острой сердечной недостаточности.
Примерная схема мероприятий:
- Устный опрос человека или его родственников (если больной в делирии), сбор анамнеза. Основные факты, которые подлежат установлению — длительность приема спиртного, дозы, переносимость абстинентного периода, наличие патологий соматического плана в прошлом или настоящем, семейная история, принимаемые препараты. Поскольку симптомы алкогольной кардиомиопатии неспецифичны, проводится детальное исследование субъективных признаков.
- Измерение артериального давления. Частоты сердечных сокращений. Для выявления степени органических нарушений.
- Суточное мониторирование по Холтеру, если пациент находится в адекватном состоянии. Для обнаружения динамики представленных выше показателей.
- Электрокардиография. Показывает аритмии и функциональные отклонения вообще. Некоторые пороки могут быть диагностированы таким способом.
- Эхокардиография. Ультразвуковая методика раннего скрининга. Показывает собственно саму кардиомиопатию и характер диффузного разрастания миокарда.
Возможно назначение МРТ, коронографии, ЭФИ, анализов крови, мочи в рамках расширенной диагностики.
Лечение
Лечение алкогольной кардиомиопатии проводится в стационаре на первом этапе, затем продолжается дома.
Основной путь — консервативный, оперативным способом патологию не устранить, только опасные дегенеративные последствия. И то в ограниченном числе случаев. Сердце алкоголика можете не выдержать наркоза.
Препараты многочисленны:
- Кардиопротекторы. Для защиты кардиальных структур.
- Антигипертензивные разных типов. По мере надобности.
- Ангиозащитные средства. Укрепляют сосуды. Предотвращают грозные осложнения вроде геморрагического инсульта, внутренних кровотечений.
- Флеботоники. Для восстановления нормальной гемодинамики в нижних конечностях. Как и курильщики, алкоголики более подвержены атеросклеротическим язвам и гангрене.
- Антиаритмические медикаменты. Амиодарон, Хиндин.
- Статины.
- Аспирин Кардио и его аналоги для восстановления текучести крови.
Обязательная мера, без которой лечение не имеет смысла — полный отказ от алкоголя. Также возможно постоянное наблюдение у нарколога с назначением безопасных препаратов, которые не дают сердечных осложнений.
Также по возможности показаны легкие физические нагрузки, прогулки на свежем воздухе, в лесу и на природе, отказ от курения, нормализация рациона (соль 7 граммов, вода 2 литра в сутки, если нет застойной сердечной недостаточности, больше овощей, фруктов, белка, меньше углеводов, жиров, сладостей).
Восстановительные мероприятия длятся от 6 до 12 месяцев. За это время пациенту придется кардинально пересмотреть свою жизнь и решить алкоголь или здоровье ему дороже.
Операции проводятся при выявленных сопутствующих пороках или других заболеваниях.
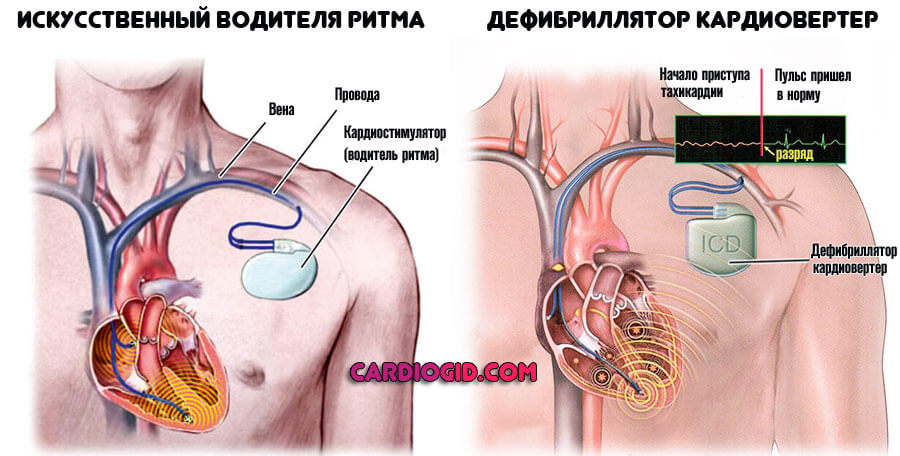
Постановка кардиостимулятора, дефибриллятора, восстановление анатомической целостности тканей, устранение атеросклеротической бляшки и прочие методики активно применяются. Крайняя мера — трансплантация донорского сердца.
Прогноз и осложнения
Алкогольная кардиомиопатия причиной смерти оказывается в каждом седьмом случае.
Вероятные последствия:
- Инфаркт.
- Инсульт.
- Кардиогенный шок.
- Остановка работы мышечного органа.
- Обморок, травма.
- Деменция.
- Коронарная недостаточность.
- Летальный исход.
Прогнозы варьируются: если алкогольная кардиомиопатия выявлена на ранней стадии и не осложнена, вероятность 5-и летнего выживания составляет 70%.
Прочие сценарии пессимистичны. Медиана определяется в 3-4 годами. Или чуть более. Даже на фоне терапии. Причины — позднее обращение к врачу, сохранение пристрастия к спиртному.
В заключение
Длительное употребление спиртного приводит к патологиям выделительной системы, деструкции головного мозга и раннему слабоумию, тяжелым психическим расстройствам и нарушениям функциональной активности сердца.
Проблемы представлены так называемой алкогольной кардиомиопатией — органическим отклонением анатомической структуры.
Лечение необходимо сразу после выявления. Обязательное условие успеха — полный отказ от пагубной привычки. Тогда есть шансы на выживание.

