Железодефицитная анемия классификация патогенез
Железодефицитная анемия (ЖДА) – гипохромная микроцитарная анемия, развивающаяся вследствие абсолютного уменьшения запасов железа в организме.
Эпидемиология: ЖДА страдают около 200 млн. людей во всем мире; самая частая форма анемий (80%).
Этиология ЖДА:
1. Хронические периодические кровопотери (желудочно-кишечные кровотечения, маточные кровотечения, гематурия, кровоточащие опухоли, донорство и др.)
2. Повышенный расход железа (беременность, лактация, половое созревание, хронические инфекции)
3. Недостаточное поступление железа с пищей
4. Нарушение всасывания железа (синдром мальабсорбции, резекция желудка, высокая энтеропатия и др.)
5. Нарушение транспорта железа (наследственный недостаток трансферина, АТ к трансферрину)
6. Врожденный дефицит железа (нарушение реутилизации железа и т.д.)
Патогенез ЖДА:
В основе заболевания – дефицит железа, в котором выделяют 2 стадии:
а) латентный дефицит – уменьшаются запасы железа в печени, селезенке, костном мозге, при этом снижается уровень ферритина в крови, происходит компенсаторное усиление всасывания железа в кишечника и повышение уровня мукозного и плазменного трансферина; содержание сывороточного железа еще не снижено, анемии нет
б) собственно ЖДА – истощенные депо железа не способны обеспечить эритропоэтическую функцию костного мозга и, несмотря на сохраняющийся высокий уровень трансферина в крови, значительное содержается содержание сывороточного железа, синтез гемоглобина, развивается анемия и последующие тканевые нарушения.
При дефиците железа, помимо анемии, снижается активность железосодержащих и железозависимых ферментов в различных органах и тканях, уменьшается образование миоглобина ® дистрофические поражения эпителиальных тканей (кожи, слизистых ЖКТ, мочевыводящих путей и др.) и мышц (скелетный, миокарда).
Распределение железа в организме: 57-65% – гемоглобин; 27-30% – железо негемовых белков (ферритин, гемосидерин); 8-9% – миоглобин; до 0,5% – железо ферментов (цитохромов и пероксидаз); 0,1% – транспортное железо (с трансферрином).
Классификация ЖДА:
1) по этиологии:
а) хроническая постгеморрагическая ЖДА
б) ЖДА вследствие повышенного расхода железа
в) ЖДА вследстие недостаточного исходного уровня железа (у новорожденных и детей младшего возраста)
г) алиментарная ЖДА
д) ЖДА вследствие недостаточного всасывания в кишечнике
е) ЖДА вследствие нарушения транспорта железа
2) по стадии развития: латентная анемия и ЖДА с развернутой клинико-лабораторной картиной заболевания
3) по степени тяжести: легкая (Hb 90-120 г/л), средняя (Hb 70-90 г/л), тяжелая (Hb ниже 70 г/л).
Клиника ЖДА:
а) общеанемический синдром:
— общая слабость, повышенная утомляемость, снижение работоспособности, памяти, сонливость, головокружение, шум в ушах, мелькание мушек перед глазами, сердцебиение, одышка при физических нагрузках, склонность к ортостатическим обморокам
— бледность кожи и видимых слизистых оболочек (иногда с зеленоватым оттенком – «хлороз»)
— небольшая пастозность в области голеней, стоп, лица, утренние отеки – «мешки» над и под глазами
— синдром миокардиодистрофии (одышка, тахикардия, часто аритмия, умеренное расширение границ сердца влево, глухость тонов, систолический шум на верхушке)
б) сидеропеничекий синдром (синдром гипосидероза):
— извращение вкуса — непреодолимое желание употреблять в пищу что-либо необычное и малосъедобное (мел, зубной порошок, уголь, глину, сырое тесто, фарш, крупу); чаще встречается у детей и подростков
— пристрастие к острой, соленой, кислой, пряной пище
— извращение обоняния — пристрастие к запахам, которые большинством окружающих воспринимаются как неприятные (бензин, керосин, ацетон, запах лаков, красок, гуталина, нафталина и др.)
— выраженная мышечная слабость и утомляемость, атрофия мышц и снижение мышечной силы; императивные позывы на мочеиспускание, невозможность удержать мочу при смехе, кашле, чихании, возможно даже ночное недержание мочи (слабость сфиктера мочевого пузыря)
— дистрофические изменения кожи и ее придатков (сухость, шелушение, склонность к быстрому образованию на коже трещин; тусклость, ломкость, выпадение, раннее поседение волос; истончение, ломкость, поперечная исчерченность, тусклость ногтей; симптом койлонихии — ложкообразная вогнутость ногтей)
— дистрофические изменения слизистых: ангулярный стоматит — трещины, «заеды» в углах рта; глоссит — ощущение боли и распирания в области языка, покраснение его кончика, в дальнейшем атрофия сосочков («лакированный» язык); склонность к пародонтозу и кариесу; атрофические изменения ЖКТ (сухость слизистой пищевода и затруднения, а иногда боли при глотании пищи, особенно сухой — сидеропеническая дисфагия или симптом Пламмера-Винсона; атрофический гастрит и энтерит)
— снижение репаративных процессов в коже и слизистых
— симптом «синих склер» Ослера — синеватая окраска или выраженная голубизна склер (из-за нарушения гидроксилирования пролина и лизина при дефиците железа склера истончается и через нее просвечивается сосудистая оболочка глаза)
— «сидеропенический субфебрилитет» — длительное повышение температуры до субфебрильных величин
— выраженная предрасположенность к ОРВИ, хронизации инфекций (из-за нарушения фагоцитоза)
Диагностика ЖДА:
а) ОАК: снижение содержания гемоглобина и (в меньшей степени) эритроцитов; микроцитоз; ЦП < 0,8 (= 3*Hb / 3 первые цифры числа эритроцитов); нормальные лейкоциты и тромбоциты
б) БАК: тесты феррокинетики:
1) сывороточное железо (СЖ): женщины — норма 11,5-30,4 мкмоль/л, при дефиците железа < 11,5 мкмоль/л; мужчины — норма 13,0-31,4 мкмоль/л, при дефиците железа < 11,5 мкмоль/л
2) общая железосвязывающая способность сыворотки (ОЖСС): женщины – норма 44,8-70,0 мкмоль/л, при дефиците железа > 70,0 мкмоль/л; мужчины – норма 44,8-70,0 мкмоль/л, при дефиците железа > 70,0 мкмоль/л
3) процент насыщения трансферрина железом (%НТЖ): женщины – норма 25-40%, при дефиците железа < 25%, мужчины – норма 25-50%, при дефиците железа < 25%
4) сывороточный ферритин: женщины – норма 10-100 нг/мл, при дефиците железа < 10 нг/л; мужчины – норма 30-200 нг/мл, при дефиците железа < 30 нг/мл
Принципы рациональной терапии ЖДА:
1. Основа лечения – препараты солевого железа per os; ЖДА невозможно купировать только диетой, богатой железом, т.к. из пищи в тонкой кишке всасывается 2-2,5 мг железа в сутки, а из препаратов – в 10-15 раз больше.
NB! Перед применением препаратов железа следует исключить сидероахрестическую (железонасыщенную) анемию, при которой дефицита железа нет, но оно не используется; образуются гипохромные эритроциты, а железо захватывается клетками макрофагальной системы и откладывается в органах и тканях, вызывая их гемосидероз. Назначение препаратов железа при данной анемии только ухудшит состояние больного!
2. Этапность лечения – 2 этапа (3-5 мес.):
1) купирование анемии (от начала терапии до нормального уровня Hb – обычно 4-6 недель)
2) «терапия насыщения» — восполнение депо железа в организме (8-12 недель — по 30-60 мг ЭЖ/сут).
3. Правильный расчет лечебной и профилактической дозы по элементарному железу (ЭЖ): лечебная доза рассчитывается по содержанию элементарного железа в препарате и для взрослого весом 70-80 кг составляет 100-200 мг ЭЖ
Основные препараты железа для перорального приема: «Ферроплекс»: 1 таблетка = 10 мг ЭЖ, «Ферроцерон»: 1 таблетка = 40 мг ЭЖ, «Феррокальм»: 1 таблетка = 44 мг ЭЖ; пролонгированные формы (1-2 раза/сут): Ферро-градумет»: 1 таблетка = 105 мг ЭЖ; «Мультирет»: 1 таблетка = 105 мг ЭЖ; «Тардиферон»: 1 таблетка = 80 мг ЭЖ; «Сорбифер»: 1 таблетка = 100 мг ЭЖ.
4. Лечение сочетают с одновременным применением аскорбиновой кислоты (0,3-0,5 г на прием), которая в 2-3 раза повышает всасывание железа в кишечнике; целесообразны также антиоксиданты и витамин В6.
5. Оптимально принимать препарат железа за 30 мин до еды, при плохой переносимости – через 1 час после еды, не разжевывая, запивая водой, можно фруктовыми соками без мякоти, но не молоком (кальций молока тормозит всасывание железа); для детей можно использовать сиропы — «Ферринсол», «Гемофер», «Интрофер».
6. Парентерально препараты железа используются по показаниям: синдром мальабсорбции; резекция желудка; резекция верхнего отдела тонкой кишки («Феррум-лек», «Эктофер», «Фербитол»).
7. При уровне гемоглобина < 70 г/л показано переливание эритроцитарной массы.
8. Критерии излеченности:
а) повышение уровня ретикулоцитов на 5-7 день от начала ферротерапии
б) повышение уровня гемоглобина с 3 (и раньше) недели лечения и восстановление его к 6-ой
в) нормализация показателей СФ, СЖ, ОЖСС, %НТЖ по окончании курса лечения
9. Профилактический курс ферротерапии – приём препарата по 30-40 мг ЭЖ/сутки в течение 4-6 недель (тардиферон по 1 таблетке в 2 дня и др.)
Дата добавления: 2015-01-13; просмотров: 8131; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9739 — | 7577 — или читать все…
Читайте также:
- Абсцесс ( определение, этиология,клиника, диагностика, лечение)
- Агранулоцитоз, этиология, патогенез, виды, картина крови, клинические проявления. Панмиелофтиз, картина крови
- Актиномикоз (определение, этиология,клиника, диагностика, лечение, классификация, профилактика.)
- Аллергические заболевания конъюнктивы. Их лечение и профилактика
- Амебиаз. Балантидиаз. Клиника, диагностика, осложнения, принципы терапии
- Амилоидоз почек: этиология, патогенез, клинические проявления, диагностика, исходы, принципы лечения
- Анатомически узкий таз. Современная классификация, степени сужения таза
- Анафилактический шок: диагностика, неотложные мероприятия
- Анаэробная инфекция (определение, этиология,клиника, диагностика, лечение, профилактика)
- Апластические анемии: этиология, патогенез, клиника, классификация, диагностика, принципы лечения
- Арбовирусные инфекции. Этиология. Патогенез. Эпидемиология. Классификация. Диагностика. Лечение
- Артериальная и венозная гиперемии. Определение понятий, классификация, этиология, патогенез, проявления, исходы
Анемия
— группа клинико-гематологических
синдромов, общим моментом для которых
является снижение концентрации
гемоглобина в крови, чаще при одновременном
уменьшении числа эритроцитов (или общего
объёма эритроцитов).
Определение
анемии:
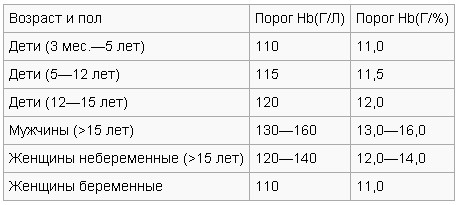
В
зависимости от пола и возраста норма
показателя содержания гемоглобина в
литре крови может отличаться.
Повышение
гемоглобина отмечается при:
первичной
и вторичной эритремии;обезвоживании
(ложный эффект за счёт гемоконцентрации);чрезмерном
курении (образование функционально
неактивного HbСО).
Снижение
гемоглобина выявляется при:
анемии;
гипергидратации
(ложный эффект за счёт гемодилюции —
«разбавления» крови, увеличения объёма
плазмы относительно объёма совокупности
форменных элементов).
Классификация
анемий:
Анемии
подразделяют на группы по различным
признакам. Классификация анемий в
основном основывается на удобстве,
возможности эффективного её применения
в клинической практике.
По
цветовому показателю
Цветовой
показатель (ЦП) показывает степень
насыщения эритроцита гемоглобином. В
норме он равен 0,85—1,05. В зависимости от
него различают такие анемии:
Гипохромные
— ЦП < 0,85 (по некоторым источникам
ниже 0,8):
железодефицитная
анемияталассемия
(заболевание, наследуемое по рецессивному
типу, в основе которого лежит снижение
синтеза полипептидных цепей, входящих
в структуру нормального гемоглобина)
Нормохромные
— ЦП 0,85—1,05:
гемолитические
анемии (когда скорость разрушения
эритроцитов превышает скорость их
продукции)постгеморрагическая
(как результат потери крови вследствие
кровотечения или кровоизлияния)неопластические
заболевания костного мозгаапластические
анемиивнекостномозговые
опухолианемии
вследствие снижения выработки
эритропоэтина
Гиперхромные
— ЦП > 1,1:
витамин
B12-дефицитная анемияфолиеводефицитная
анемиямиелодиспластический
синдром
По
степени тяжести
В
зависимости от выраженности снижения
уровня гемоглобина выделяют три степени
тяжести анемии:
Лёгкая
— уровень гемоглобина ниже нормы, но
выше 90 г/л;Средняя
— гемоглобин в пределах 90—70 г/л;Тяжёлая
— уровень гемоглобина менее 70 г/л.
По
способности костного мозга к регенерации
Основным
признаком такой регенерации является
увеличение количества ретикулоцитов
(молодых эритроцитов) в периферической
крови. Норма — 0,5—2 %.
Арегенераторная
(к примеру, апластическая анемия) —
характерно отсутствие ретикулоцитов.Гипорегенераторная
(витамин B12-дефицитная анемия,
железодефицитная анемия) — характерно
количество ретикулоцитов ниже 0,5 %.Норморегенераторная
или регенераторная (постгеморрагическая)
— количество ретикулоцитов в норме
(0,5—2 %).Гиперрегенераторная
(гемолитические анемии) — количество
ретикулоцитов более 2 %.
Патогенетическая
классификация
Основана
на механизмах развития анемий как
патологического процесса
Железодефицитные
анемии — связаны с дефицитом железаДисгемопоэтические
анемии — анемии, связанные с нарушением
кровообразования в красном костном
мозгеПостгеморрагические
анемии — связанные с острой или
хронической кровопотерейГемолитические
анемии — связанные с повышенным
разрушением эритроцитовВ12
— и фолиеводефицитные
анемии
Патогенез
анемий:
Различают
три основных механизма развития анемии:
Анемия
как следствие нарушения
образования нормальных эритроцитов и
синтеза гемоглобина.
Такой механизм развития наблюдается
в случае недостатка железа, витамина
B12, фолиевой кислоты, во время заболеваний
красного костного мозга. Иногда анемия
возникает при приёме больших доз
витамина С (витамин С в больших дозах
блокирует действие витамина B12).Анемия
как следствие потери
эритроцитов
— является, главным образом, следствием
острых кровотечений (травмы, операции).
Следует отметить, что при хронических
кровотечениях малого объёма причиной
анемии является не столько потеря
эритроцитов, сколько недостаток железа,
который развивается на фоне хронической
потери крови.Анемия
как следствие ускоренного
разрушения эритроцитов крови.
В норме длительность жизни эритроцитов
составляет около 120 дней. В некоторых
случаях (гемолитическая анемия,
гемоглобинопатии и пр.) эритроциты
разрушаются быстрее, что и становится
причиной анемии. Иногда разрушению
эритроцитов способствует употребление
значительных количеств уксуса,
вызывающего ускоренный распад
эритроцитов.
Общие
показатели крови, связанные с эритроцитами:
RBC
— абсолютное содержание эритроцитов
(норма 4,3—5,15 кл/л), содержащих гемоглобин,
транспортирующих кислород и углекислый
газ.HGB
— концентрация гемоглобина в цельной
крови (норма 132—173 г/л). Для анализа
используют цианидный комплекс или
бесциандидные реактивы (как замена
токсичному цианиду). Измеряется в молях
или граммах на литр или децилитр.HCT
— гематокрит (норма 0,39—0,49), часть (% =
л/л) от общего объёма крови, приходящаяся
на форменные элементы крови. Кровь на
40—45 % состоит из форменных элементов
(эритроцитов, тромбоцитов, лейкоцитов)
и на 60—65 % из плазмы. Гематокрит это
соотношение объёма форменных элементов
к плазме крови. Считается, что гематокрит
отражает соотношение объёма эритроцитов
к объёму плазмы крови, так как в основном
эритроциты составляют объём форменных
элементов крови. Гематокрит зависит
от количества RBC и значения MCV и
соответствует произведению RBC*MCV.
Эритроцитарные
индексы (MCV, MCH, MCHC):
MCV
— средний объём эритроцита в кубических
микрометрах (мкм) или фемтолитрах
(фл)(норма 80—95 фл). В старых анализах
указывали: микроцитоз, нормоцитоз,
макроцитоз.MCH
— среднее содержание гемоглобина в
отдельном эритроците в абсолютных
единицах (норма 27—31 пг), пропорциональное
отношению «гемоглобин/количество
эритроцитов». Цветной показатель крови
в старых анализах. ЦП=MCH*0.03MCHC
— средняя концентрация гемоглобина в
эритроцитарной массе, а не в цельной
крови (норма 300—380 г/л, отражает степень
насыщения эритроцита гемоглобином.
Снижение MCHC наблюдается при заболеваниях
с нарушением синтеза гемоглобина. Тем
не менее, это наиболее стабильный
гематологический показатель. Любая
неточность, связанная с определением
гемоглобина, гематокрита, MCV, приводит
к увеличению MCHC, поэтому этот параметр
используется как индикатор ошибки
прибора или ошибки, допущенной при
подготовке пробы к исследованию.
Соседние файлы в предмете Лабораторная диагностика
- #
- #
- #
- #
- #
- #
- #
Определение:
(сидеропеническая) пато. состояние,
характеризующееся снижением содержания
гемоглобина из-за дефицита железа в
организме в результате нарушения его
поступления, усвоения или патологических
потерь.
Классификация:
По форме:
1.Типичная
2. Атипичная
(сидероахрестические, диморфные)
В зависимости от
времени их развития:
«раннюю» и «позднюю»
анемию недоношенных
От этиологического
фактора:
Алиментарная
Инфекционно
–алиментарная
Хлороз девочек
пубертатного возраста.
По степени тяжести:
легкая
(Нb
90—100 г/л),
среднетяжелая
(Нb
70—90 г/л)
тяжелая
(Нb
ниже 70 г/л)
Этиология:
1.Течение беременности
у матери (недоношенность, многоплодие,
анемия у матери, токсикоз второй
половины беременности, инфекц. Заболевания,
кровотечения)
2. Раннее искусственное
вскармливание с использованием
неадаптированных молочных смесей,
вскармливание коровьим или козьим
молоком, преимущественно углеводистой
пищей, вегетарианской. Позднее введение
соков, овощного и мясного прикорма
3. Ускоренный темп
роста ребенка (недоношенные с большой
прибавкой массы тела, дети с лифатическим
типом конституции, дети пре- и пубертатного
возраста)
4. Кровотечения
разной этиологии, нарушение кишечного
всасывания, дисфагия, инфекционный
процесс, острые заболевания ЖКТ
(Количество
железа в пище ребенка первого года
ограничено и не покрывает потребностей
усиленного кроветворения и роста.
Неонатальные запасы железа исчерпываются
к 3 — 4-му месяцу у недоношенных и к 5 —
6-му — у доношенных детей.)
Ограничены и
возможности усвоения железа, так как
даже при оптимально сбалансированном
рационе и добавлении лекарственного
железа уровень гемоглобина к 5 —8 мес
снижается до 110—130 г/л практически у
всех детей, что позволяет говорить о
«физиологической анемии» в этом
возрасте.
Патогенез:
Большая
часть железа в организме ребенка первых
лет жизни (до 80% у новорожденного)
содержится в эритроцитах в виде
гемоглобина — основного переносчика
кислорода. Синтез гема и его предшественника
— протопорфирина IX
— из глицина и янтарной кислоты сложный
ферментативный процесс, в котором
участвуют витамин Вб, пантотеновая
кислота, липоевая кислота, производные
тиамина, а в качестве кофакторов — медь
и железо. Железо включается в гем уже
на конечных этапах синтеза гемоглобина,
происходящего в нормобластах костного
мозга. При снижении уровня железа в
сыворотке и количества его в костном
мозге, этот процесс нарушается. Нормобласт
более медленно достигает критической
массы, необходимой для его деления,
или делится преждевременно, образуя
неполноценные мелкие (микроциты) и
содержащие мало гемоглобина (гипохромные)
эритроциты. Снижаются суточный эритропоэз
и его эффективность. Сидеропения,
нарушает образование гемоглобина и
миоглобина, а также целого ряда тканевых
ферментов (цитохромы, пероксидазы,
хромоксидазы, пирролазы, каталазы),
которые обеспечивают транспорт
кислорода и электронов, разрушение
перекисных соединений,
окислительно-восстановительные процессы
в клетках, всасывание самого железа.
При этом особенно значительно нарушается
функция постоянно регенерирующих
барьерных тканей и мембран, извращается
метаболизм, клеток, развиваются смешанный
(гемический и тканевый) ацидоз,
микроциркуляторные и трофические
расстройства. Тотальное поражение
органов и тканей на клеточном уровне
выражается в полиморфной и малоспецифичной
клинической картине железодефицитной
анемии.
Клиника:
Для длительно
существующего дефицита железа при
уровне гемоглобина ниже 80 г/л свойственны
«эпителиальный», астеноневротический,
сердечно-сосудистый, гепатолиенальный
и иммунодефицитный синдромы, проявляющиеся
изолированно или сочетающиеся между
собой.
«Эпителиальный»
синдром: бледность кожи, ушных раковин
и слизистых оболочек; сухость и шелушение
вплоть до ихтиоза и пигментации кожи;
дистрофия волос и ногтей, бессимптомный
кариес зубов; анорексия, извращение
обоняния и вкуса; ангулярный стоматит,
атрофический глоссит, гастрит, дуоденит,
расстройства переваривания и всасывания
вплоть до появления симптомов
мальабсорбции; срыгивание, тошнота,
рвота, неустойчивый стул; нередко
скрытыми (оккультными) кишечными
кровотечениями.
Астеноневротический
синдром:
повышение возбудимости, раздражительность,
эмоциональная неустойчивость; постепенное
отставание в психомоторном и физическом
развитии; вялость, утомляемость, в
тяжелых случаях негативизм; у более
старших детей отмечаются головные боли,
головокружения.
Сердечно-сосудистый
синдром:
одышка, сердцебиение, гипотония,
тахикардия, приглушение тонов,
функционального характера систолический
шум, увеличение показателей выброса и
гипертрофия ЛЖ; на ЭКГ — признаки
гипоксических и дистрофических изменений
в миокарде; конечности постоянно
холодные.
Гепатолиенальный
синдром:
разной степени выраженности у большинства
больных, особенно при сопутствующих
дефицитах белка и витаминов и активном
рахите.
Синдром
снижения местной иммунной защиты
частые ОРВИ и пневмонии (в 2,5 — 3 раза
чаще, чем у здоровых) и раннее возникновение
хронических инфекционных очагов.
При легкой степени
анемии и преходящей сидеропении синдромы
могут отсутствовать.
«Ранняя»
анемия недоношенных
развивается на 1—2-м месяце жизни, при
наличии неблагоприятного преморбидного
фона (внутричерепная родовая травма,
пренатальная дистрофия, инфекция).
Отчетливых клинических проявлений
нет. Отмечается только бледность при
снижении уровня гемоглобина до 80 г/л.
При исследовании периферической крови
обнаруживают нормо- или гиперхромную,
норморегенераторную анемию, часто
достигающую тяжелой степени. Причинами
развития «ранней» анемии считают
усиленный «физиологический» гемолиз
эритроцитов, содержащих фетальный
гемоглобин, и недостаточную функциональную
и морфологическую зрелость костного
мозга, обусловленную преждевременным
появлением на свет или индивидуальными
особенностями (у доношенных). Большое
значение придается также снижению
продукции тканевых эритропоэтинов
вследствие гипероксии, возникшей при
рождении ребенка. Однако в генезе этой
анемии немаловажную роль играют и
дефициты многих необходимых для
кроветворения веществ, откладывающихся
в депо только в последние 2 мес беременности:
белка, витаминов С, Е, группы В, меди,
кобальта, обеспечивающих всасывание,
транспорт, обмен и фиксацию железа в
молекуле гема, а также стабильность
оболочек и мембран эритроцитов. Имеет
значение и дефицит железа в депо,
завуалированный текущим гемолизом,
но четко выявляемый микроцитозом и
гипохромией части эритроцитов, снижением
уровня сывороточного железа и числа
сидероцитов в пунктате костного мозга.
Как только иссякнут неонатальные запасы
железа, увеличивающиеся за счет
массивного гемолиза, «ранняя» анемия
переходит в «позднюю» анемию
недоношенных или алиментарно-инфекционную
анемию доношенных.
«Поздняя»
анемия недоношенных (конституциональная)
развивается на 3—4-м месяце жизни в
результате истощения неонатальных
запасов железа в депо. Клинические
проявления незначительны, лабораторные
данные- дефицит железа.
Алиментарная
и алиментарно-инфекционная анемия
наблюдается
во втором полугодии жизни у доношенных
детей. Наряду с истощением депо железа
в ее происхождении играют роль нарушения
вскармливания, одновременно вызывающие
и дистрофию. Инфекционные заболевания,
чаще всего ОРВИ и отиты, способствуют
более тяжелому ее течению. Клинические
и лабораторные проявления свидетельствуют
о смешанной природе анемии с преобладанием
дефицита железа.
Хлороз
— редкое
заболевание у девочек в периоде полового
созревания. Развивается на фоне нарушения
режима и эндокринной дисфункции.
Проявляется слабостью, утомляемостью,
анорексией, pica
chlorotica,
головокружением, иногда обмороками,
сердцебиениями, болями в эпигастрии,
тошнотой, рвотой, запорами. Характерны
«алебастровая», в некоторых случаях с
зеленоватым оттенком, бледность кожи,
нарушения менструального цикла (олиго-
или аменорея). Выздоровление часто
самопроизвольное, возможны рецидивы.
Лабораторные исследования свидетельствуют
о преимущественном дефиците железа.
Лечение:
1. Лечение
сопутствующей патологии
2. Рациональная
диета (мясо, птица, язык, печень, рыба),
содержащая железо в гемовой форме,
достаточное количество овощей и фруктов
(аскорбиновая кислота — усиливает
всасывание железо)
3. Режим
активный, с достаточным пребыванием на
свежем воздухе, умеренные физические
упражнения (улучшают всасывание)
4.
Патогенетическая
терапия:
Дозы:
до 3-х лет 5 —8 мг
элементарного железа на 1 кг массы в
сутки
до 7 лет 100-120 мг/сут
старше 7 лет до
200мг/сут
Сульфат железа
(Актиферрин) в 1 мл сиропа 6,8 мг элементарного
железа, в 1 капле-0,54 мг
Хлорид железа
(Гемофер) в 1 капле-2,2 мг железа
Гидрооксид железа
(Мальтофер-полимальтозный комплекс) в
1мл сиропа-50мг
Феррум лек сироп
в 1 мл – 10 мг железа
Тардиферон в 1
таблю – 80 мг железа
Лечение начинают
с дозы 1/2-1/4 от терапевтической с
последующим увелмчением до полной в
течение 7-14 дней. До норм. Уровня гемоглобина
затем в течение 2-3х мес. в дозе ½
терапевтической дозы.
Парентерально
(только по показаниям: синдром нарушенного
кишечного всасывания; после резекции
желудка, тонкого кишечника; неспецифический
язвенный колит; хронический
энтероколит)
Суточная доза элементарного
железа:
1-12мес. до 25мг/сут
1-3года 25-40 мг/сут
старше 3х лет 40-50
мг/сут
Курсовую дозу
рассчитывают по формуле:
Fe
= Р
(78 — 0,35 • Нb),
где Р
— масса тела, Нb
— фактический уровень гемоглобина у
ребенка в граммах на 1 л.
5. Гемотрансфузия-
при снижении гемоглобина ниже критического
уровня в сочетании с признаками нарушения
центральной гемодинамики, геморрагического
шока, анемической прекомы, гипоксического
синдрома (критический уровень: 1сутки
жизни- менее130г/л; 2-6 сутки жизни – менее
100 г/л; 7-28 сутки – менее 80 г/л; старше 1
месяца – менее 60 г/л):
эритроцитарная
масса или отмытые эритроциты 10-15 мл/кг
МТ. Детям старшего возраста 150-250 мл.
Профилактика:
-выявление возможного
латентного дефицита железа у
беременной, устранение его и лечение
анемии, если она диагностирована.
-активный режим с
достаточным пребыванием на свежем
воздухе,
-рациональное
сбалансированное питание беременной,
-профилактика
недонашивания и токсикоза беременных,
своевременное их лечение.
В два заключительных
месяца беременности рекомендуется
назначение профилактических доз железа
и витамина Е.
К
постнатальной профилактике анемий
относятся: рациональное, лучше
естественное, вскармливание и своевременная
его коррекция, организация оптимальных
условий окружающей среды, профилактика
и своевременное лечение рахита,
дистрофий, инфекционных, в первую очередь
желудочно-кишечных, заболеваний.
Кроме того, необходимо диспансерное
наблюдение за детьми раннего возраста
и регулярное лабораторное их обследование
с целью выявления легких степеней
анемии, латентного дефицита железа и
назначения своевременного лечения.
Недоношенным детям рекомендуется давать
лекарственные препараты железа в 1/2лечебной
дозы с конца 2-го месяца жизни до
двухлетнего возраста.
Соседние файлы в папке детские болезни
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

