Вздутие живота и анемия
В настоящее время выделяется особая форма малокровия, характеризующаяся медленным развитием, хроническим течением, сравнительной доброкачественностью. Данная форма анемии сопровождается очень часто значительным понижением желудочной секреции или полной ахилией. Со стороны крови характерна бледность и малая величина эритроцитов. Цветной показатель значительно ниже единицы. Заболевание встречается почти исключительно у женщин, обычно в возрасте 35-45 лет. После наступления менопаузы описываемое заболевание отмечается относительно редко.
Эта форма малокровия выделена в особую нозологическую единицу лишь недавно. Не подлежит сомнению, что она наблюдалась и раньше.
Данный симптомокомплекс описывается под различными наименованиями: ахилическая хлоранемия, поздний хлороз, хронический хлороз, идиопатическая гипохромная анемия, эссенциальная гипохромная анемия.
Большинство названий подчеркивает два основных признака заболевания: 1) гипохромный характер анемии и 2) ахилию.
Д. Н. Яновский к этим двум симптомам прибавляет: недостаток железа в организме. Наконец, четвертый признак — поразительное лечебное действие железа.
Этиология и патогенез. В основе заболевания лежит нарушение резорбции железа в кишечнике (его закисной формы). Отсутствие свободной соляной кислоты в желудочном содержимом или резкое снижение ее количества является важным патогенетическим фактором в появлении малокровия.
Большая потребность организма женщины в железе при менструациях, беременности, кормлении грудью может выявить предрасположение к подобной анемии. Она может выявиться и при большой физической, мускульной работе.
Недостаточное количество железа в пище (при ограничении потребления продуктов, содержащих железо, например мяса) вызывает те же последствия.
Гастроэнтерогенной железодефицитной анемией страдают, как указано, обычно женщины. По данным Винтроба и Биба, 96% больных составляют люди зрелого возраста (30-45 лет). Внимательный анализ обнаруживает часто неправильности в отношении менструального цикла: нарушение сроков, их регулярности, бедность выделений, меноррагии.
Беременность обычно протекает нормально, но роды сопровождаются обильной потерей крови, замедленной инволюцией матки и развитием анемии.
Возможно, что неполноценная функция яичников является причиной и анемии, и кровотечений. В патогенезе указанной формы малокровия значительную роль играют гормональные явления, в частности нарушения функций полового гормонального аппарата.
Среди родственников больных неоднократно отмечалась болезнь Аддисон-Бирмера. В этом можно видеть указание на значение конституционального предрасположения в развитии этой болезни.
Нередки наблюдения, по которым в некоторых семьях один или несколько мужчин больны болезнью Аддисон-Бирмера, а все женщины страдают гипохромной анемией.
Как указано выше, одним из основных признаков данного заболевания является ахилия. По данным М. Н. Волк, из 100 больных у 27% была обнаружена гипохлоргидрия, у 64% — ахлоргидрия и у 9% — полная ахилия.
Изумительное лечебное действие железа при ахилической анемии говорит о недостатке его в организме. Но ахилия сама по себе, по-видимому, мало нарушает усвоение железа. Предполагают, что тут имеет значение нарушение регуляции его обмена.
Однако надо помнить, что степень снижения уровня железа в плазме, как на это указывает Д. Н. Яновский, не всегда соответствует степени анемии. Поэтому, видимо, для появления этой формы малокровия наряду с ахилией имеет значение и ряд других факторов.
Патологическая анатомия. Патологическая анатомия болезни мало разработана. Данные исследования пунктатов костного мозга показывают наличие большого количества эритробластов (эритробластический костный мозг). Интересно, что наибольшее количество эритробластов встречается в случаях резко выраженной анемии. Это объясняется наличием гиперплазии костного мозга при понижении способности эритробластов использовать железо для синтеза гемоглобина. Территория красного костного мозга увеличена за счет желтого — жирового.
Симптомы. Заболевание развивается постепенно, количество гемоглобина медленно падает. Соответственно картине крови развиваются и нарастают субъективные и объективные признаки малокровия: головокружения, общая слабость, бледность и т. д.
Больные бледны. Осмотр белковой оболочки глаз, слизистых, кожи обычно дает полное отсутствие признаков желтухи. Как и при других формах малокровия (болезнь Аддисон-Бирмера, хлороз), больные не производят впечатления исхудавших. Жировая подкладка обычно сохранена.
Негели хорошо описал внешний вид таких больных. Почти всегда, говорил он, дело касается обычно не нежных, худеньких, слабеньких женщин, девушек. Скорее это крупные субъекты с выраженно сильным, часто мужским строением костей. Грудь широка, выражена жировая подкладка, мышечная система хорошо развита.
Часто наблюдаются изменения ногтей. Ногти теряют правильную форму и блеск, становятся более плоскими, даже вогнутыми, матовыми, покрываются складками в продольном направлении. Эти явления со стороны ногтей носят название койлонихии — корявые ногти.
На трофические изменения ногтей при нарушении общего питания обращал в свое время внимание С. П. Боткин. Он отметил у выздоравливающих после сыпного тифа появление на ногтях рук поперечных бороздок. Ноготь при этом отличается особенной сухостью и ломкостью. Эта глубокая поперечная бороздка постепенно продвигается к вершине пальца и через 6-7 месяцев срезается. На такие же «боткинские борозды» указал и Ш. Мошковский. Длительное нарушение общего питания при гастроэнтерогенной железодефицитной малокровии приводит к более глубоким и более длительным изменениям ногтей.
Больная, наблюдавшаяся С. И. Шерманом, указывала на невозможность делать маникюр: при опускании руки в воду ногти становятся у нее мягкими, как тряпочка. Верхние слои ногтей сходят пластами.
При успешной терапии нарастающая ногтевая пластинка имеет нормальный блеск, выпуклую форму. Ноготь перестает быть ломким и не слоится.
Указывают, что больные гипохромным малокровием рано седеют. Зубы их теряют блеск. Даже в случаях хорошего ухода и своевременного лечения неудержимо развивается кариес и одновременно альвеолярная пиорея.
В углах рта появляются трещины, чрезвычайно болезненные, совершенно не поддающиеся обычному лечению. Через 10-15 дней после начала применения железа они бесследно исчезают.
Нередко отмечаются изменения со стороны языка. Чем внимательнее собирается анамнез, чем тщательнее производится объективное исследование, тем чаще открывают признаки глоссита. Больные иногда чувствуют жжение в кончике языка. При вопросе, где наблюдается жжение, больные характерным жестом пальца обрисовывают кончик языка. Наблюдается атрофия сосочков по спинке языка и пузырьковая высыпь по его краю. У здорового человека на спинке вытянутого языка через короткое время обозначаются красные точки — грибовидные сосочки. У больного данной формой анемии их не видно.
Изменения со стороны языка, ногтей, волос можно в той или иной степени отметить во всех случаях выраженной данной формы малокровия.
Описывают явления дисфагии в верхней части пищевода.
Симптом дисфагии Племмер-Винсона заключается в неприятных ощущениях по ходу пищевода. Больной бывает вынужден принимать жидкую пищу в малых количествах. Считалось, что это зависит от спазма пищевода. Следует думать, что все эти явления зависят от атрофии, дегенерации желез слизистой вдоль пищевода, сухости его слизистой и от некоторого паретического состояния входа в пищевод.
Нередко отмечается нарушение аппетита, реже тяжесть под ложечкой, вздутие живота, отрыжка. В одних случаях бывают временами поносы, в других — запоры.
При исследовании желудочной секреции толстым или тонким зондом обычно отмечают или отсутствие свободной соляной кислоты, или значительное понижение ее количества. Следует отметить, что ахилия при этой форме малокровия не является таким обязательным симптомом, как при болезни Бирмера. Далее, она чаще не бывает абсолютной, т. е. при впрыскивании гистамина свободная соляная кислота иногда появляется. Обнаруживается она иногда и при улучшении общего состояния в результате лечения железом.
Среди доноров, медленно восстанавливающих количество эритроцитов и гемоглобина после дачи крови (250-300 мл), у 90% обнаруживается ахлоргидрия. Наоборот, среди доноров с хорошими показателями восстановления гемоглобина и эритроцитов ахлоргидрия обнаруживается только у 15%.
У 20% больных селезенка перкуторно и пальпаторно увеличена, выступает из-под реберной дуги на 1-2 поперечных пальца. Она плотна, край ее закруглен. Анамнез не дает указаний на причину ее увеличения (отсутствие в прошлом малярии). Печень обычно не увеличена. Не увеличены и лимфатические узлы.
Со стороны нервной системы отмечаются парестезии. Резких парестезии, какие наблюдаются при бирмеровской анемии, обычно не бывает.
Сильное давление на тело грудной кости болезненно. Боли при постукивании вызвать труднее. Эти симптомы выражены меньше, чем при болезни Аддисон-Бирмера или лейкозе.
Моча не содержит уробилиновых тел в повышенном количестве. Количество билирубина крови всегда в пределах нормы.
Наблюдают лейкопению, моноцитоз и лимфоцитоз. Среди нейтрофилов отмечают иногда большое число сегментов ядра. Эти явления, наблюдающиеся и при болезни Аддисон-Бирмера, в случаях эссенциальной гипохромной анемии выражены не так закономерно и не так резко. Число эозинофилов обычно уменьшено (эозинопения).
Обычно наблюдается и некоторое понижение количества тромбоцитов (в среднем 150 000 в 1 мм3).
Эти явления указывают на малую активность костного мозга и в отношении лейкопоэза и тромбоцитопоэза, заторможенность его.
Течение. Течение хроническое. При отсутствии специального лечения не отмечается отчетливых ремиссий и резких ухудшений. Лечение железом, проводимое малыми дозами, бессистемно, может привести к некоторому улучшению общего состояния, но незначительному и нестойкому. Без соответствующего лечения железодефицитное малокровие — серьезное заболевание.
Диагноз. При постановке диагноза необходимо прежде всего исключить анемию от хронических кровопотерь.
Надо подробно исследовать желудочно-кишечный тракт (секреция, исследование испражнений на кровь, рентгенологическое исследование желудочно-кишечного тракта).
Важен дифференциальный диагноз с болезнью Аддисон-Бирмера. В основе его должно лежать понимание болезни Аддисон-Бирмера как мегалоцитарной, гиперхромной анемии, протекающей к тому же с повышенным гемолизом. Железодефицитная анемия является микроцитарной, гипохромной, без повышения гемолиза.
Сходную с железодефицитной гастроэнтерогенной анемией картину может дать скрыто протекающий рак желудка. В обоих случаях развивается малокровие гипохромного характера, ахилия или гипохилия. У пожилого человека при наличии этих явлений нужно думать о раке и искать его. Необходимы обычно повторные исследования: анализы кала на скрытую кровь, повторное рентгенологическое исследование желудочно-кишечного тракта (просвечивание и снимки). Нужно помнить, что успешность лечения железом (препаратами печени) не решает вопроса об отсутствии или наличии рака.
Лечение. Фабер в 1924 г. указал на хорошее действие железа при гипохромных анемиях у больных ахилией. Основным принципом лечения является применение больших доз железа. Наилучшие результаты дает восстановленное водородом железо. Величина дозы железа, как при всякой терапии, более или менее индивидуальна. Наилучший эффект, как правило, дает доза 6 г железа в сутки. В отдельных случаях приходится повышать эту дозу даже до 10 г. При отсутствии восстановленного железа его можно заменить углекислым или, что хуже, молочнокислым.
Большие дозы железа в большинстве случаев переносятся хорошо, без неприятных ощущений. Поразительно быстро наблюдается нарастание аппетита. Налаживается действие кишечника. Однако у некоторых больных наблюдаются диспептические расстройства в виде тошноты, иногда рвоты и поноса.
Результаты применения железа настолько хороши и постоянны, что обычно можно воздержаться от других средств. Длительность применения должна быть большой — 2 месяца. Мышьяк излишен. Обычно излишне и не приносит осязательного эффекта и применение печени и ее препаратов. Следует давать пепсин с соляной кислотой или натуральный желудочный сок для лучшей усвояемости железа.
Следует напомнить, что из желудочно-кишечного тракта всасывается только двухвалентное железо, поэтому трехвалентное восстанавливается до двухвалентного. Сильным восстановительным действием обладает витамин С. Поэтому необходимо одновременно с железом давать и витамин С, который, по Гейльмейеру, является физиологическим усилителем всасывания железа.
Не следует отказываться и от пилюль Бло, по крайней мере при последовательном лечении, после больших доз железа.
Применение железа и в настоящее время остается основным методом лечения этих анемий. Сейчас вместе с тем создан ряд препаратов, содержащих наряду с железом и другие вещества (медь, кобальт), а также различные формы железа в сочетании с растворимыми белками.
Усиливает действие железа препарат коамид (соединение кобальта с никотиновой кислотой), синтезированный Азизовым. Применяется он в 0,5-1% растворе в подкожных инъекциях ежедневно по 1-2 мл в сочетании с приемом железа (3-4 г).
В тяжелых случаях может потребоваться в начале лечения переливание 200-300 мл крови. Оно может оказаться необходимым при послеродовом кровотечении у больной железодефицитной анемией. Переливание крови стимулирует деятельность костного мозга, проводится оно с 3-5-дневными интервалами.
Питание должно быть полноценным и достаточным. Необходимо введение большого количества витаминов. В дальнейшем больных следует направлять на санаторное лечение. Хороши несколько возвышенные курорты: Железноводск, Кисловодск, для более крепких больных — Теберда. Пребывание на местных курортах также обычно приносит пользу. Подкрепляя повторные курсы лечения железом последовательным санаторным лечением, можно добиться полного восстановления работоспособности.
Ввиду наклонности гастроэнтерогенной анемии к возвратам после лечения необходим длительный врачебный контроль и периодическая проверка состава крови.
Из изложенного выше ясно, что женщины, страдающие ахилией, могут быть донорами только в условиях полноценного врачебного контроля.
Женский журнал www.BlackPantera.ru:
М. Тушинский
Специалистам / Практика / Практика (статья)
Статья |
17-09-2014, 22:10
|
 АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов.
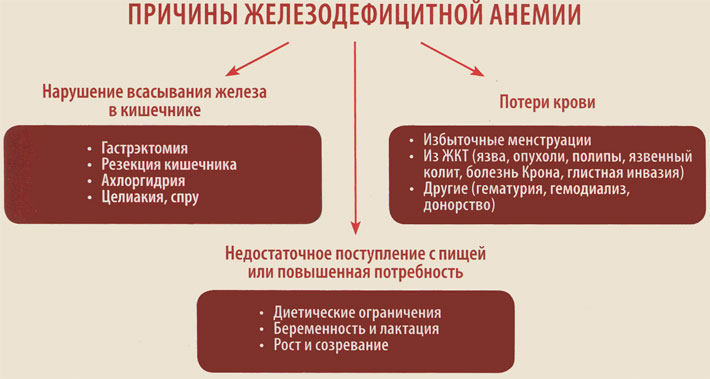
Выделяют три глобальные причины развития дефицита железа в организме:
- Недостаточное поступление с пищей или повышенная потребность.
- Нарушение всасывания железа в кишечнике.
- Хронические потери крови.
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника.
Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки.
Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа.
Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин.
Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале.
Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз).
Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона.
Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах.
Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови.
Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта.
Причины железодефицитной анемии
Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных.
Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей.
Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина.
Верхние отделы желудочно-кишечного тракта | Нижние отделы желудочно-кишечного такта | Весь желудочно-кишечный тракт |
— Язва желудка | — Аденома толстой кишки | — Болезнь Крона |
Согласно рекомендациям ВОЗ, критерием анемии является снижение концентрации гемоглобина до уровня 120 г/л для женщин (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л. По степени тяжести различают анемию легкую (уровень гемоглобина крови 90-110 г/л), средней тяжести (гемоглобин – 70-89 г/л) и тяжелую (гемоглобин менее 70 г/л).
В лабораторной диагностике железодефицитной анемии основное практическое значение имеют три показателя: сывороточные концентрации железа, ферритина и общая железосвязывающая способность сыворотки (ОЖСС). ОЖСС – это общее количество железа, которое может связаться с трансферином. В норме сывороточная концентрация железа составляет 12-30 мкМоль/л (50-150мкг%), а ОЖСС – 30-85 мкМоль/л (300-360 мкг%).
Важное значение в лечении железодефицитной анемии имеет место устранение причин ее развития (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.), а также возмещение дефицита железа в крови и тканях и достижение полной клинико-гематологической ремиссии. В ряде случаев радикальное устранение причины железодефицитной анемии невозможно, и тогда основное значение приобретает патогенетическая терапия железосодержащими лекарственными препаратами.
В качестве заместительной терапии при железодефицитной анемии используют препараты железа.
Терапия железодефицитной анемии при заболеваниях желудочно-кишечного тракта проводится преимущественно препаратами железа для перорального приема, за исключением случаев тяжелой мальабсорбции и состояний после резекции тонкой кишки.
Рекомендуемая ВОЗ оптимальная доза составляет 120 мг элементарного железа в сутки. Более высокие дозы не увеличивают эффективность, однако могут вызвать диспепсические явления вследствие раздражения желудочно-кишечного тракта. Лечение препаратами железа должно быть длительным.
Суточная доза для профилактики анемии и лечения легкой формы заболевания составляет 50-60 мг Fe2+, а для лечения выраженной анемии – 100-120 мг Fe2+.
При выборе препаратов железа необходимо учитывать и их состав.
В настоящее время существуют препараты двухвалентного и трехвалентного железа. По мнению специалистов, наибольшей биодоступностью обладает двухвалентная форма железа, именно поэтому старт терапии начинают с препаратов этой группы. Согласно проведенным клиническим исследованиям, терапия препаратами двухвалентного железа позволяет за более короткий временной интервал нормализовать показатели красной крови.
Таким образом, анемический синдром достаточно часто является «маской» многих распространенных и тяжелых заболеваний желудочно-кишечного тракта. Ключевыми моментами диагностики являются определение вида и причины развития анемии, а залогом успешного лечения служат своевременная терапия основного заболевания и правильная патогенетическая терапия с восполнением дефицита железа.


