Все о раннем атеросклерозе
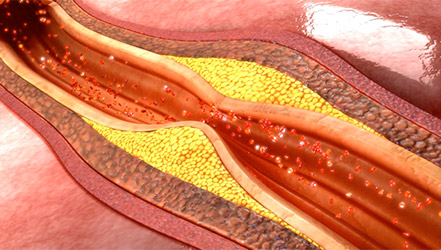
Атеросклероз — это системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики. Атеросклероз может являться патоморфологической основой ИБС, ишемического инсульта, облитерирующего поражения нижних конечностей, хронической окклюзии мезентериальных сосудов и др. Диагностический алгоритм включает определение уровня липидов крови, выполнение УЗИ сердца и сосудов, ангиографических исследований. При атеросклерозе проводится медикаментозная терапия, диетотерапия, при необходимости — реваскуляризирующие хирургические вмешательства.
Общие сведения
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз сосудов сердца проявляется главным образом приступами стенокардии. Ведет к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, аневризмы сосудов. Атеросклероз может привести к инвалидизации и преждевременной смерти.
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной инфаркта миокарда, ИБС, мозгового инсульта, нарушений кровообращения нижних конечностей, брюшной аорты, мезентериальных и почечных артерий.
В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
Атеросклероз
Причины атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые. К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподинамия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Есть мнения, что в развитии атеросклероза играют роль инфекционные агенты (вирус простого герпеса, цитомегаловирус, хламидийная инфекция и др.), наследственные заболевания, сопровождающиеся повышением уровня холестерина, мутации клеток сосудистых стенок и т. д.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Патогенез
При атеросклерозе происходит системное поражение артерий в результате нарушений липидного и белкового обмена в стенках сосудов. Нарушения обмена характеризуются изменением соотношения между холестерином, фосфолипидами и протеинами, а также избыточным образованием β-липопротеидов. Считается, что в своем развитии атеросклероз проходит несколько стадий:
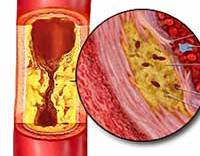
- I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Сосудистая стенка разрыхляется и отекает. Ферменты артериальной стенки стремятся растворить липиды и защитить ее целостность. Когда защитные механизмы истощаются, на этих участках образуются сложные комплексы соединений, состоящие из липидов (преимущественно холестерина), белков и происходит их отложение в интиме (внутренней оболочке) артерий. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
- II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической (или атероматозной) бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, т. к. их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
- III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Симптомы атеросклероза
При атеросклерозе чаще страдают грудной и брюшной отделы аорты, коронарные, мезентериальные, почечные сосуды, а также артерии нижних конечностей и головного мозга. В развитии атеросклероза различают доклинический (бессимптомный) и клинический периоды. В бессимптомном периоде в крови обнаруживается повышенное содержание β-липопротеидов или холестерина при отсутствии симптомов заболевания. Клинически атеросклероз начинает себя проявлять, когда происходит сужение артериального просвета на 50% и более. В течении клинического периода выделяют три стадии: ишемическую, тромбонекротическую и фиброзную.
- В стадии ишемии развивается недостаточность кровоснабжения того или иного органа (например, ишемия миокарда вследствие атеросклероза коронарных сосудов проявляется стенокардией).
- В тромбонекротической стадии присоединяется тромбоз измененных артерий — атеротромбоз (так, течение атеросклероза коронарных сосудов может осложниться инфарктом миокарда).
- На стадии фиброзных изменений происходит разрастание соединительной ткани в плохо кровоснабжаемых органах (так, атеросклероз коронарных артерий приводит к развитию атеросклеротического кардиосклероза).
Клинические симптомы атеросклероза зависят от вида пораженных артерий. Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Атеросклероз брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Атеросклероз почечных артерий ведет к развитию вазоренальной симптоматической артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
Осложнения атеросклероза
Осложнениями атеросклероза служат хроническая или острая сосудистая недостаточность кровоснабжаемого органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии атеросклеротическими изменениями – стенозирующим атеросклерозом. Хроническая недостаточность кровоснабжения органа или его части ведет к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкоочагового склероза.
К возникновению острой сосудистой недостаточности приводит острая закупорка сосудов тромбом или эмболом, что проявляется клиникой острой ишемии и инфаркта органов. В ряде случаев может происходить разрыв аневризмы артерии с летальным исходом.
Диагностика атеросклероза
Первоначальные данные за атеросклероз устанавливаются путем выяснения жалоб пациента и факторов риска. Рекомендована консультация кардиолога. При общем осмотре выявляются признаки атеросклеротического поражения сосудов внутренних органов: отеки, трофические нарушения, снижение веса, множественные жировики на теле и др. Аускультация сосудов сердца, аорты выявляет систолические шумы. За атеросклероз свидетельствуют изменение пульсации артерий, повышение АД и т. д.
Данные лабораторных исследований указывают на повышенный уровень холестерина крови, липопротеидов низкой плотности, триглицеридов. Рентгенологически на аортографии выявляются признаки атеросклероза аорты: ее удлинение, уплотнение, кальциноз, расширение в брюшном или грудном отделах, наличие аневризм. Состояние коронарных артерий определяют путем проведения коронарографии.

КТ-ангиография дуги аорты. Атеросклероз сосудов дуги аорты. Атеросклеротическая бляшка
Нарушения кровотока по другим артериям определяется проведением ангиографии – контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей по данным ангиографии регистрируется их облитерация. С помощью УЗДГ сосудов почек выявляется атеросклероз почечных артерий и соответственные нарушения функции почек.
Методы ультразвуковой диагностики артерий сердца, нижних конечностей, аорты, сонных артерий регистрируют снижение магистрального кровотока по ним, наличие атероматозных бляшек и тромбов в просветах сосудов. Снижение кровотока может быть диагностировано при помощи реовазографии нижних конечностей.
Лечение атеросклероза
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты.
Для медикаментозного лечения атеросклероза используют следующие группы препаратов:
- Никотиновая кислота и ее производные – эффективно снижают содержание триглицеридов и холестерина в крови, повышают содержание липопротеидов высокой плотности, обладающих антиатерогенными свойствами. Назначение препаратов никотиновой кислоты противопоказано пациентам, страдающим заболеваниями печени.
- Фибраты (клофибрат) — снижают синтез в организме собственных жиров. Также могут вызывать нарушения в работе печени и развитие желчнокаменной болезни.
- Секвестранты желчных кислот (холестирамин, колестипол) – связывают и выводят желчные кислоты из кишечника, понижая тем самым количество жиров и холестерина в клетках. При их применении могут отмечаться запоры и метеоризм.
- Препараты группы статинов (ловастатин, симвастатин, правастатин) – наиболее эффективны для снижения холестерина, т. к. уменьшают его производство в самом организме. Применяют статины на ночь, т. к. ночью синтез холестерина усиливается. Могут приводить к нарушениям в работе печени.
Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные — с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Во многом прогноз атеросклероза определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.
Источник
Атеросклерозом называют заболевание артериальных сосудов, при котором ухудшается их проходимость из-за налипания холестериновых бляшек.
При отсутствии своевременного лечения сосудистый просвет сужается, наблюдаются серьезное нарушение кровотока и его последствия: инфаркты, инсульты, трофические поражения нижних конечностей.

Еще недавно атеросклероз считался «болезнью пожилых», так как чаще всего с жалобами на его симптомы обращались люди сорокалетнего возраста и старше. Однако в настоящее время существенно увеличилось число молодых людей и даже детей в возрасте от одного года и старше, у которых диагностированы симптомы болезни.
О том, что представляет собой атеросклероз в молодом возрасте: причины, характерные симптомы, принципы лечения, мы поговорим в этой статье.
Факторы появления
Ранний атеросклероз возникает из-за совокупности факторов: повышение уровня «вредного» холестерина в составе кровяной сыворотки и воспалительные процессы внутри стенок сосудов.
У молодых
Причины, по которым могут возникнуть симптомы атеросклеротической патологии у молодых людей в возрасте тридцать лет и младше:
- Привычка к несбалансированному питанию, употребление продуктов, провоцирующих дисбаланс липидного обмена: жирного мяса, яиц, сыров, жареных блюд, копченостей.
- Пагубные привычки, особенно курение.
- Перенесенный сахарный диабет.
- Превышение нормы веса.
- Хронические инфекционные процессы в различных органах: почках, печени, ЖКТ.
- Токсические инфекции.
- Длительное нахождение в очаге радиационного воздействия.
- Длительный период стресса, психоэмоционального напряжения.
- Нехватка в организме антиоксидантов, магния, железа.
- Аутоиммунные недуги.
- Негативная наследственность.
- Принадлежность к мужскому полу. По наблюдениям медиков, юноши страдают от симптомов болезни чаще, чем молодые женщины. Во многом это вызвано тем, что мужчины более часто имеют вредные привычки, неправильно питаются, склонны к невоздержанности при употреблении алкоголя.

У детей
Атеросклероз у детей, как и другие сосудистые недуги, развивается по причине несбалансированного питания, гиподинамии, иных факторов.
Чаще всего болезнь может быть обнаружена у ребенка при следующих обстоятельствах:
- Если более старшие родственники страдали от сердечно-сосудистых заболеваний, инфарктов и иных схожих болезней.
- Наличии у ребёнка ожирения, сахарного диабета, повышенного АД, избытка веса.
- Отсутствии регулярных физических нагрузок и недостатке повседневной двигательной активности.
- Наследственной склонности к повышенному холестерину в крови.
- Продолжительная стрессовая нагрузка может явиться причиной раннего появления атеросклеротических бляшек.
Симптоматика
Атеросклероз может появиться в очень молодом возрасте, исчисляемом несколькими годами. В начале заболевания его признаки в виде жировых пятен на внутренней поверхности сосуда можно выявить только при аппаратной диагностике.
Как правило, о болезни пациенты узнают случайно, после медицинских осмотров, сдачи анализов, ультразвукового обследования.
При отсутствии лечения наблюдается значительное сужение просвета сосудов, ухудшение кровотока, ослабление кровоснабжения в пораженной области.
По мере развития болезни ее симптомы могут разниться в зависимости от органа, где находятся пораженные бляшками артерии.
- При поражении сердечной артерии пациенты жалуются на сбои дыхания, одышку, боли в области сердца, отдающие в плечевую область, иногда – отеки ног.
- Если атеросклеротические отложения образовались в сонной артерии и сосудах головного мозга, пациента беспокоят ухудшение памяти, речевой функции, ухудшение чувствительности мягких тканей лица, рук и ног, нестабильное психическое состояние, головные боли, головокружения.
- При формировании холестериновых отложений в сосудах ног больные жалуются на боли в нижних конечностях при ходьбе, перемежающуюся хромоту, ишемию (онемение) конечности, бледность кожного покрова ног.

Если наблюдаются похожие симптомы, необходимо как можно скорее обратиться на прием к сосудистому хирургу. Для подтверждения диагноза врач направит пациента на диагностику, а затем назначит комплекс терапевтических мер для лечения болезни.
Диагностические меры
Чтобы диагностировать атеросклероз, пациенту назначается комплекс исследовательских мероприятий:
- Анализы – общий и биохимический. Первый помогает установить, есть ли в организме воспалительный процесс, а второй – узнать уровни «хорошего» и «плохого» холестерина, триглицеридов и иных показателей.
- УЗИ-исследование. Метод, не предполагающий вмешательства в организм пациента. Помогает выявить эхографические признаки недуга: состояние стенок сосудов, место образования бляшек, степень нарушения тока крови.
- Рентгеноконтрастный метод. Представляет собой введение в сосуд вещества – контраста, отражающего лучи рентгена. Данные о состоянии сосудов пациента отображаются на мониторе специального аппарата.
- МРТ. Современный метод, при помощи которого можно установить любые отклонения в состоянии сосудов и кровотока. Назначается, если УЗИ и рентген – исследование не позволили сделать однозначный вывод о состоянии пациента, оставив некоторые сомнения.
- ЛПИ – лодыжечно-плечевой индекс. Назначается при подозрении на атеросклероз икроножной области. Проводится путем замера частоты пульса в коленном и локтевом суставах. Если пульсация крови в ноге слабее, это говорит о развивающемся недуге.
Терапевтические меры
Атеросклероз в 30 лет можно излечить при условии комплексного подхода. В число лечебных мер входят:
Нормализация повседневного образа жизни, отказ от пристрастия к табаку и алкогольной продукции, регулярные прогулки и физические упражнения.
Соблюдение пищевых ограничений. Рацион пациента, страдающего от атеросклероза, должен состоять из нежирного мяса, молочных и кисломолочных продуктов, фруктов и овощей, морепродуктов. Очень полезны некоторые пряности, например имбирь, а также лук и чеснок.
Диета должна содержать малое количество углеводов и минимум продуктов, способствующих повышению холестерина: жирного мяса, молочных изделий, сладостей, крахмалистых продуктов и блюд.
Медикаменты
Больным назначается комплекс лекарственных средств, в том числе:
- Статины – способствующие угнетению выработки холестерина: Симвастатин, Правастатин.
- Фибраты – способствуют усилению эффекта от приема статинов: Фенофибрат, Гемфиброзил.
- Омега 3 триглицериды – помогают сбалансировать уровнь «плохого» и «хорошего» холестерина, нормализовать липидный обмен (Рыбий жир).
- Антиагреганты, антикоагулянты – средства для разжижения крови, предупреждения образования сгустков крови в сосудах: Варфарин, Аспирин.
- Медикаменты от повышенного давления.
Радикальные методы
Назначаются, если медикаментозное лечение и диетотерапия не принесли должного эффекта. Чаще всего проводятся такие операции:
- Аорто-бедренное шунтирование – предполагает протезирование пораженной артерии за счет участка здоровой вены или искусственного сосуда.
- Баллонная ангиопластика, когда восстановление кровотока достигается за счет внедрения в пораженный сосуд катетера с баллоном. По мере достижения места окклюзии баллон начинает раздуваться и проходимость сосуда восстанавливается.
- Эндартерэктомия – извлечение бляшки из сосуда при помощи хирургического инструмента, с последующей обработкой внутренней поверхности сосудистой стенки.
Заключение
При подозрении на атеросклероз, пусть даже в молодом возрасте, необходимо как можно быстрее обратиться к доктору для назначения лечебных мер.
Кроме того, предотвратить наступление болезни помогут сбалансированное питание, отсутствие табачной и алкогольной зависимости, регулярные спортивные нагрузки.
Не стоит надеяться, что молодой организм не подвластен сосудистым заболеваниям.
Очень часто своевременное лечение в комплексе с диетотерапией и иными ограничениями являются залогом полного выздоровления пациента.
Источник