Ведение беременности и родов при бронхиальной астме
Заболеваемость бронхиальной астмой (БА) в мире составляет от 4 до 10% населения [6, 14]; в Российской Федерации распространенность среди взрослых колеблется от 2,2 до 5–7% [15], в детской популяции этот показатель составляет около 10% [9]. У беременных БА является самым распространенным заболеванием легочной системы, частота диагностики которой в мире колеблется от 1 до 4% [3], в России – от 0,4 до 1% [8]. В последние годы были разработаны стандартные международные критерии диагностики и методы фармакотерапии, позволяющие в значительной степени повысить эффективность лечения больных БА и улучшить их качество жизни (Глобальная инициатива по профилактике и лечению бронхиальной астмы (GINA), 2014) [14]. Однако современная фармакотерапия и мониторинг БА у беременных являются более сложными задачами, поскольку имеют целью не только сохранение здоровья матери, но и предотвращение неблагоприятного влияния осложнений заболевания и побочных эффектов лечения на плод.
Беременность по-разному влияет на течение БА. Изменения течения заболевания колеблются в довольно широких пределах: улучшение – у 18–69% женщин, ухудшение – у 22–44%, отсутствие влияния беременности на течение БА выявлено в 27–43% случаев [7, 8]. Это объясняется, с одной стороны, разнонаправленной динамикой у больных с различной степенью тяжести БА (при легкой и средней степени тяжести ухудшение течения БА наблюдается у 15–22%, улучшение – у 12–22%), с другой стороны – недостаточной диагностикой и не всегда правильной терапией. На практике БА достаточно часто диагностируется лишь на поздних стадиях заболевания. Кроме того, если ее начало совпадает с гестационным периодом, то заболевание может остаться нераспознанным, поскольку наблюдающиеся при этом нарушения дыхания часто относят к изменениям, обусловленным беременностью.
В то же время при адекватной терапии БА риск неблагоприятного исхода беременности и родов не выше, чем у здоровых женщин [7, 10]. В связи с этим большинство авторов не рассматривают БА как противопоказание к беременности [13], а контроль за ее течением рекомендуют обеспечивать, используя современные принципы лечения [14].
Сочетание беременности и БА требует пристального внимания врачей ввиду возможного изменения течения БА на фоне беременности, а также влияния заболевания на плод. В связи с этим ведение беременности и родов у пациентки, страдающей БА, требует тщательного наблюдения и совместных усилий врачей многих специальностей, в частности терапевтов, пульмонологов, акушеров-гинекологов и неонатологов [7].
Изменения респираторной системы при БА в период беременности
В период беременности под влиянием гормональных и механических факторов дыхательная система претерпевает существенные изменения: происходит перестройка механики дыхания, изменяются вентиляционно-перфузионные отношения [2]. В первом триместре беременности возможно развитие гипервентиляции вследствие гиперпрогестеронемии, изменения газового состава крови – повышения содержания РаСО2 [1]. Появление одышки на поздних сроках беременности во многом обусловлено развитием механического фактора, который является следствием увеличения объема матки. В результате данных изменений усугубляются нарушения функции внешнего дыхания, снижаются жизненная емкость легких, форсированная жизненная емкость легких, объем форсированного выдоха за 1-ю с (ОФВ1) [11]. По мере увеличения срока гестации повышается сопротивление сосудов малого круга кровообращения, что также способствует развитию одышки [1]. В связи с этим одышка вызывает определенные трудности при проведении дифференциальной диагностики между физиологическими изменениями функции внешнего дыхания на фоне беременности и проявлениями бронхообструкции.
Нередко у беременных без соматической патологии развивается отек слизистых оболочек носоглотки, трахеи и крупных бронхов [7]. Данные проявления у беременных с БА также могут усугублять симптоматику заболевания.
Ухудшению течения БА способствует низкая комплаентность: многие пациентки пытаются отказаться от приема ингаляционных глюкокортикостероидов (ИГКС) из-за боязни их возможного побочного действия. В таких случаях врачу следует объяснить женщине необходимость проведения базисной противовоспалительной терапии в связи с отрицательным влиянием неконтролируемой БА на плод. Симптомы астмы могут впервые появиться во время беременности вследствие измененной реактивности организма и повышенной чувствительности к эндогенному простагландину F2α (PGF2α) [15]. Приступы удушья, впервые возникшие в период беременности, могут исчезать после родов, но могут и трансформироваться в истинную БА. Среди факторов, способствующих улучшению течения БА на фоне беременности, следует отметить физиологическое повышение концентрации прогестерона, обладающего бронходилатационными свойствами. Благоприятно влияют на течение заболевания увеличение концентрации свободного кортизола, циклического аминомонофосфата, повышение активности гистаминазы. Данные эффекты подтверждаются улучшением течения БА во второй половине беременности, когда в кровоток матери в большом количестве поступают глюкокортикоиды фетоплацентарного происхождения [7].
Течение беременности и развитие плода при БА
Актуальными вопросами являются изучение влияния БА на течение беременности и возможность рождения здорового потомства у пациенток, страдающих БА.
Беременные с астмой имеют повышенный риск развития раннего токсикоза (37%), гестоза (43%), угрозы прерывания беременности (26%), преждевременных родов (19%), фетоплацентарной недостаточности (29%) [1]. Акушерские осложнения, как правило, встречаются при тяжелом течении заболевания. Огромное значение имеет проведение адекватного медикаментозного контроля БА. Отсутствие адекватной терапии заболевания приводит к развитию дыхательной недостаточности, артериальной гипоксемии организма матери, констрикции сосудов плаценты, в результате чего формируется гипоксия плода. Высокая частота фетоплацентарной недостаточности, а также невынашиваемости наблюдается на фоне повреждения сосудов маточно-плацентарного комплекса циркулирующими иммунными комплексами, угнетения системы фибринолиза [1, 7].
Женщины, страдающие БА, имеют большую вероятность рождения детей с малой массой тела, неврологическими расстройствами, асфиксией, врожденными пороками [12]. Кроме того, взаимодействие плода с антигенами матери посредством плаценты влияет на формирование аллергической реактивности ребенка. Риск развития аллергического заболевания, в т. ч. БА, у ребенка составляет 45–58% [12]. Такие дети чаще страдают респираторно-вирусными заболеваниями, бронхитами, пневмониями. Низкая масса тела при рождении отмечается у 35% детей, рожденных от матерей с БА. Наибольший процент рождения маловесных детей наблюдается у женщин, страдающих стероидзависимой астмой. Причинами низкой массы новорожденных являются недостаточный контроль БА, что способствует развитию хронической гипоксии, а также длительный прием системных глюкокортикоидов. Доказано, что развитие тяжелых обострений БА на протяжении беременности достоверно повышает риск рождения детей с низкой массой тела [7, 12].
Ведение и лечение беременных, страдающих БА
Согласно положениям GINA-2014 [14], основными задачами контроля БА у беременных являются:
- клиническая оценка состояния матери и плода;
- устранение и контроль триггерных факторов;
- фармакотерапия БА в период беременности;
- образовательные программы;
- психологическая поддержка беременных.
С учетом важности достижения контроля над симптомами БА рекомендуются обязательные осмотры пульмонологом в период 18–20 нед. гестации, 28–30 нед. и перед родами, в случае нестабильного течения БА – по мере необходимости. При ведении беременных с БА следует стремиться к поддержанию функции легких близкой к нормальной. В качестве мониторинга дыхательной функции рекомендуется проведение пикфлоуметрии.
Из-за высокого риска развития фетоплацентарной недостаточности необходимо регулярно оценивать состояние плода и маточно-плацентарного комплекса с применением ультразвуковой фетометрии, ультразвуковой допплерометрии сосудов матки, плаценты и пуповины. С целью повышения эффективности терапии пациенткам рекомендуется принимать меры по ограничению контакта с аллергенами, отказаться от курения, в т. ч. пассивного, стремиться предупреждать ОРВИ, исключить чрезмерные физические нагрузки. Важной частью лечения БА у беременных является создание обучающих программ, которые позволяют наладить тесный контакт пациентки с врачом, повысить уровень знаний о своей болезни и свести к минимуму ее влияние на течение беременности, обучить больную навыкам самоконтроля. Пациентку необходимо обучить пикфлоуметрии с целью контроля эффективности лечения и распознавания ранних симптомов обострения заболевания. Больным БА средней тяжести и тяжелого течения рекомендуется проводить пикфлоуметрию в утренние и вечерние часы ежедневно, вычислять суточные колебания пиковой объемной скорости выдоха и регистрировать полученные показатели в дневнике пациента. Согласно «Федеральным клиническим рекомендациям по диагностике и лечению бронхиальной астмы» 2013 г., необходимо придерживаться определенных положений (табл. 1) [10].

Принципиальные подходы к фармакотерапии БА у беременных те же, что и у небеременных (табл. 2). Для базисной терапии БА легкого течения возможно использование монтелукаста, для среднетяжелого и тяжелого течения предпочтительно использование ингаляционных ГКС. Среди имеющихся сегодня препаратов ингаляционных ГКС только будесонид в конце 2000 г. отнесен к категории В. При необходимости применения системных ГКС (в крайних случаях) у беременных не рекомендуют назначать препараты триамцинолона, а также длительно действующие препараты ГКС (дексаметазон). Предпочтительно назначение преднизолона.
Из ингаляционных форм бронхолитиков предпочтительно использование фенотерола (группа В). Следует учитывать, что β2-агонисты в акушерстве используются для профилактики преждевременных родов, их бесконтрольное применение может вызвать удлинение продолжительности родов. Категорически исключено назначение депо-форм препаратов ГКС.
Обострение БА у беременных
Основные мероприятия (табл. 3):
Оценка состояния: обследование, измерение пиковой скорости выдоха (ПСВ), сатурация кислорода, оценка состояния плода.
Стартовая терапия:
- β2-агонисты, предпочтительнее фенотерол, сальбутамол – 2,5 мг через небулайзер каждые 60–90 мин;
- кислород для поддержания сатурации на уровне 95%. Если сатурация <90%, ОФВ1 <1 л или ПСВ <100 л/мин, то:
- продолжить введение селективных β2-агонистов (фенотерол, сальбутамол) через небулайзер каждый час.
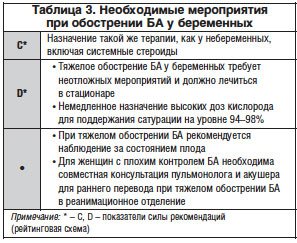
При отсутствии эффекта:
- будесонид суспензия – 1000 мкг через небулайзер;
- добавить через небулайзер ипратропия бромид – 10–15 капель, т. к. он имеет категорию В.
При дальнейшем отсутствии эффекта:
- преднизолон – 60–90 мг в/в (данный препарат имеет самый низкий коэффициент прохождения через плаценту).
При неэффективности проводимой терапии и отсутствии в лечении до обострения заболевания пролонгированных теофиллинов:
- ввести теофиллин в/в в обычных терапевтических дозировках;
- вводить β2-агонисты и суспензию будесонида каждые 1–2 ч.
При выборе терапии необходимо учитывать категории риска назначения лекарственных средств для беременных, установленных Physicians Desk Reference:
- бронхолитики – все категории С, кроме ипратропия бромида, фенотерола, которые относятся к категории В;
- ИГКС – все категории С, кроме будесонида;
- антилейкотриеновые препараты – категории В;
- кромоны – категории В.
Лечение БА во время родов
Родоразрешение беременных при контролируемом течении БА и отсутствии акушерских осложнений проводится в срок доношенной беременности. Следует отдавать предпочтение родоразрешению через естественные родовые пути. Кесарево сечение выполняется при соответствующих акушерских показаниях. В родах женщина должна продолжать принимать стандартную базисную терапию (табл. 4). В случае необходимости стимуляции родовой деятельности предпочтение следует отдавать окситоцину и избегать применения PGF2α, который способен стимулировать бронхоконстрикцию [7].
Кормящим матерям рекомендованы грудное вскармливание и использование базисной противоастматической терапии как обычно (показатель силы рекомендаций по рейтинговой схеме – С).
Вакцинопрофилактика при ведении беременности [4]
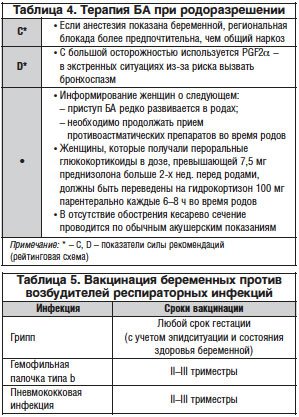
При планировании беременности необходимо провести вакцинацию против:
- краснухи, кори, эпидемического паротита;
- гепатита В;
- дифтерии, столбняка;
- полиомиелита;
- возбудителей респираторных инфекций;
- вируса гриппа;
- пневмококка;
- гемофильной палочки типа b.
Сроки введения вакцин перед беременностью:
Вирусные вакцины:
- краснуха, корь, эпидемический паротит – за 3 мес. и более;
- полиомиелит, гепатит В – за 1 мес. и более;
- грипп (субъединичные и сплит-вакцины) – за 2–4 нед.
Анатоксины и бактериальные вакцины:
- дифтерия, столбняк – за 1 мес. и более;
- пневмококковая и гемофильная инфекции – за 1 мес. и более.
Схема вакцинации перед беременностью:
Начало вакцинации – не менее чем за 3 мес. до зачатия.
I этап – введение вакцин против краснухи, кори (за 3 мес.), эпидемического паротита, гепатита В (1-я доза), гемофильной палочки типа b.
II этап – введение вакцин против полиомиелита (за 2 мес., однократно), гепатита В (2-я доза), пневмококка.
III этап – введение вакцин против дифтерии, столбняка (за 1 мес.), гепатита В (3-я доза), гриппа (табл. 5).
Сочетание вакцин может меняться в зависимости от состояния женщины и сезона.
Наиболее важна при подготовке к беременности вакцинация против пневмококковой, гемофильной инфекции типа b, гриппа для женщин, имеющих детей, поскольку именно они являются главным источником распространения респираторных инфекций.
БА и беременность – взаимоотягощающие состояния, поэтому ведение беременности, осложненной БА, требует тщательного наблюдения за состоянием женщины и плода. Достижение контроля БА является важным фактором, способствующим рождению здорового ребенка.
Источник
21 ноября 2014227,7 тыс.
Бронхиальная астма. Общие сведения.
Основное место действия при бронхиальной астме это бронхи, система разветвленных трубочек, по которым воздух из трахеи поступает в легкие и обратно.
При астме в бронхах имеется постоянно текущий воспалительный процесс. Этот воспалительный процесс изменяет стенки бронхов, в результате чего они начинают активно реагировать сужением просвета на некоторые факторы, которые у здорового человека такой реакции не вызывают: вдыхание аллергенов, холодного влажного воздуха, физическую нагрузку, некоторые медикаменты.
Дополнительная информация: Бронхиальная астма. Реакция на запах
Именно сужение просвета бронхов и вызывает симптомы бронхиальной астмы: затруднение дыхания, удушье, кашель, чувство заложенности в груди, хрипы в легких. Сужение это обратимо, то есть может прекращаться самостоятельно или под воздействием назначенного врачом лечения, в результате чего проходимость бронхов восстанавливается и симптомы исчезают.
Влияние беременности на течение бронхиальной астмы
У одной трети женщин течение бронхиальной астмы во время беременности ухудшается, как правило это женщины с тяжелой бронхиальной астмой, у одной трети приступы протекают легче и случаются реже, а у оставшейся трети течение астмы не меняется. Приступы бронхиальной астмы чаще случаются между 24 и 36 неделями гестации.
В родах подавляющее большинство женщин с бронхиальной астмой чувствует себя нормально.
В течение трех месяцев после родов частота и сила приступов становятся такими же, как до беременности.
Если течение бронхиальной астмы во время беременности каким-либо образом изменилось, оно скорее всего будет так же меняться и при последующих беременностях.
Влияние бронхиальной астмы на течение беременности
Во время беременности бронхиальная астма влияет не только на здоровье женщины, но и на количество кислорода, которое получает развивающийся плод.
В случае, если астма хорошо контролируется, риски для беременной и плода минимальны, так что наличие у будущей мамы бронхиальной астмы не должно оказывать влияние на решение при планировании семьи.
Полезно помнить, что подавляющее большинство препаратов, назначаемых для контроля бронхиальной астмы достаточно безопасны для плода, в то время как неконтролируемая бронхиальная астма несет угрозу здоровью и иногда жизни как матери, так и плода.
Неконтролируемая бронхиальная астма может приводить:
- у матери к повышению артериального давления и преэклампсии, состоянию, которое вызывает подъем артериального давления и местные нарушения кровообращения в плаценте, почках, печени и мозгу.
- у плода – к задержке внутриутробного развития, к преждевременным родам, к низкому весу при рождении, к внутриутробной или неонатальной гибели.
Чем лучше контролируется бронхиальная астма, тем меньше риск развития этих состояний.
Ваша астма хорошо контролируется, если:
- активность не вызывает у вас симптомов астмы,
- симптомы астмы не беспокоят вас ночью,
- у вас хорошие результаты пик-флоуметрии.
В случае, если это не так, вы должны обратиться к вашему врачу для изменения схемы лечения.
Очень важно обращать внимание на шевеления плода. Если вы ощущаете, что во время приступа астмы шевеления плода стали реже, вы должны немедленно обратиться за медицинской помощью, эта ситуация угрожает жизни плода.
Лечение бронхиальной астмы при беременности проводится по следующим принципам:
- предпочтение отдается ингаляционным формам введения лекарств, потому что при этой форме введения только очень незначительное количество препарата попадает в кровь матери и плода.
- предпочтение отдается старым препаратам, которые давно на рынке и которые поэтому дольше применялись у беременных: об их применении у беременных больше известно.
- насколько это возможно, стоит минимизировать употребление медикаментов в период активного формирования плода — в первом триместре беременности.
- у беременных, в родах и при грудном вскармливании применяются одни и те же препараты
Во время беременности особо важное значение приобретает профилактика приступов бронхиальной астмы, поскольку она может уменьшить потребность в медикаментах.
Аллергологи рекомендуют беременным с бронхиальной астмой:
- удалить из доме животное, чья шерсть вызывает аллергическую реакцию или держать его вне спальни.
- использовать непроницаемые для пылевых клещей наволочки и чехлы на матрас.
- если это возможно, стирать постельное белье в воде температурой 60 градусов, чтобы уничтожить пылевых клещей.
- поддерживать в доме влажность менее пятидесяти процентов для контроля роста плесени и пылевых клещей.
- при уборке использовать вакуумные фильтры чтобы избежать пылевого загрязнения воздуха.
- закрывать окна и по возможности использовать кондиционер между 17 и 22 часами, когда загрязнение воздуха максимально.
- избегать табачного дыма. У курящей беременной больше риск тяжелого обострения астмы во время беременности, а у ее ребенка повышается риск внезапной младенческой смерти. Практически также опасно пассивное курение. Не позволяйте членам вашей семьи курить в вашем и ребенка присутствии.
Источник


