Тромбоз и атеросклероз лечение
Думаю, что каждый человек в нашей стране знает, что есть «хороший» и «плохой» холестерин.
«Хороший» — это тот самый, который участвует в выработке жизненно необходимых стероидных гормонов (например, тестостерона), желчных кислот и витамина D. Он очень важен для нормального функционирования организма, вырабатывается в организме самостоятельно, участвует в местной регуляции и входит в состав многих биологически-активных веществ.
Кроме того, существует фракция «вредного» или «плохого» холестерина, которая не перерабатывается и не утилизируется, что и приводит к ее накоплению, циркуляции в крови и пропитыванию им стенок сосудов.
Именно таким образом избыток холестерина в крови приводит к образованию атеросклеротических пятен и полос из жира, которые со временем обрастают фибрином, образуя бляшку. Конечно, это очень образное деление, всё в действительности куда сложнее. Но всё же.
Что такое тромбоз и атеросклероз?
Тромбозом называется свертывание крови внутри сосуда, то есть образование плотного сгустка, прикрепленного к стенке сосуда.
Чаще всего тромбы образуются в сосудах с небольшим давлением и маленькой скоростью кровотока, например, в венах нижних конечностей. Но иногда, чаще всего при повреждении сосудистой стенки, тромб может образоваться и в иных сосудах, даже не самых подходящих для этого. Именно тогда может возникнуть артериальный тромб – опасное заболевание, которое требует немедленного лечения.
Еще чаще тромбы образуются в сердце (например, при нарушениях его ритма, что является весомым фактором тромбообразования), отрываются от его стенок и закупоривают какой либо сосуд, питающий определенный орган.
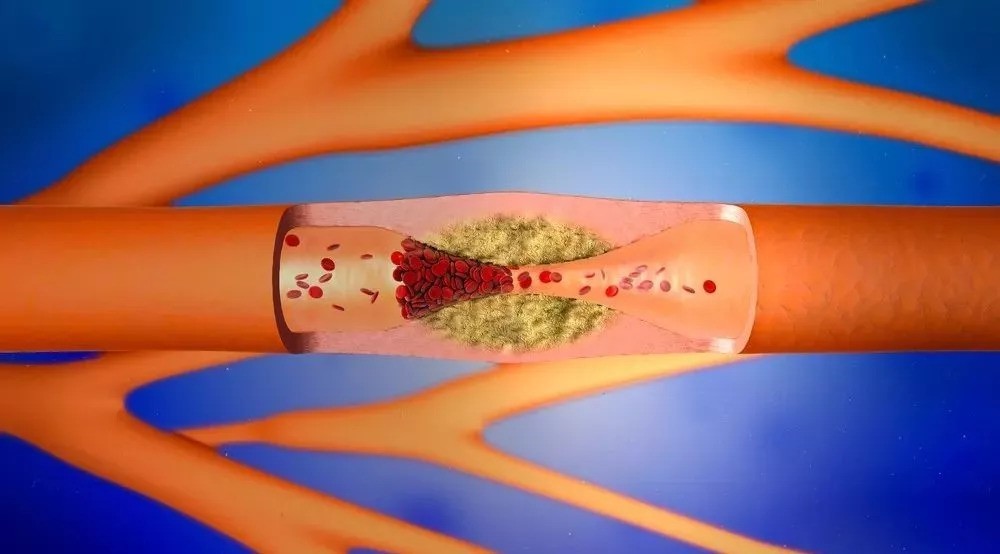
Симптомы и причины возникновения
Эти два процесса – атеросклероз и тромбоз – связаны между собой, да и тромбируются чаще уже измененные стенки сосудов.
Причинами возникновения тромбоза артерий чаще всего являются случаи повреждения их стенки – травматические (механическое повреждение при ушибах, переломах, при сдавлении сосуда), химические (действие химических агентов или лекарственных препаратов), инфекционное (воспалительные процессы тканей вокруг сосудов) либо ятрогенные (возникают после хирургических вмешательств, операций на сосудах).
Процесс образования атеросклеротической бляшки протекает не быстро, поэтому у больного есть время обратить внимание на признаки заболевания. Примерно такие же симптомы, но гораздо более выраженные, наблюдаются при внезапной закупорке артерий тромбом. Поэтому разберем симптомы вместе:
- Болезненные ощущения – ткани, которые недополучают кислород и питательные вещества из-за перекрытого полностью или частично сосуда, находятся в состоянии ишемии. Они медленно повреждаются, клетки отмирают – это и вызывает боль. Болезненные ощущения в мышечной ткани чаще возникают при физических нагрузках, а в органах сохраняются постоянно.
- Бледность кожных покровов – артериальное малокровие вызывает недостаточное кровенаполнение капиллярного русла, из-за чего и возникает бледный цвет кожных покровов. По этой же причине снижается чувствительность участка кожи, ведь нервные окончания не питаются. Могут наблюдаться и другие нарушения, в зависимости от локализации тромба – специфические симптомы органной недостаточности, в зависимости от того, какой орган страдает.
- Отсутствие пульса – наличие тромба и его локализация может быть установлена по наличию пульса на артерии. Например, если в области паховой артерии пульс сохранен, бедренной также присутствует, а в подколенной ямке не пальпируется, значит – тромб находится где то в районе бедра. Ну а точнее, конечно же, определяется по данным УЗИ или артериографии.
«Забиваться» атеросклерозом или тромбом может абсолютно любая артерия человеческого тела. И в зависимости от того, какую часть тела эта артерия кровоснабжает и насколько она крупная, и зависит клиническая картина.
Разберем три примера
- Брыжеечные артерии. Это артерии, по которым снабжается кровью кишечник. Соответственно, при закупорке одной из артерий (а их всего две, но они питают разные части кишечника) возникает клиника мезентериального тромбоза. И обусловлена она сначала обратимой ишемией, а затем необратимой гибелью какой то его части или всего кишечника целиком. Возникают сильные нестерпимые боли в животе, тошнота, рвота, вздутие живота, стул с примесью крови.
- Инфаркт миокарда. Это пожалуй тот самый яркий пример, о котором все знают. При закупорке коронарных артерий начинает страдать сердце. И чем дольше оно остается без кислорода и питательных веществ, тем необратимее изменения. Главный признак — это боли в сердце. Они могут локализоваться за грудиной или левой половине грудной клетки, отдавать в левую руку (плечо или кисть), даже быть локализованы в верхней части живота.
- Нижние конечности. При закупорке артерий нижних конечностей наблюдается их ишемия с последующими необратимыми изменениями — развивается гангрена конечности. Она может развиваться только на одном из пальцев, занимать стопу или даже всю конечность — зависит от уровня окклюзии.
Но так или иначе, признаки будут похожи: внезапно возникший острый, сильный и постоянный болевой синдром, похолодание и бледность её с дальнейшим переходом в мраморный или синюшный цвет, а затем — развитие некроза. Любой из этих признаков — веский повод вызвать скорую медицинскую помощь.
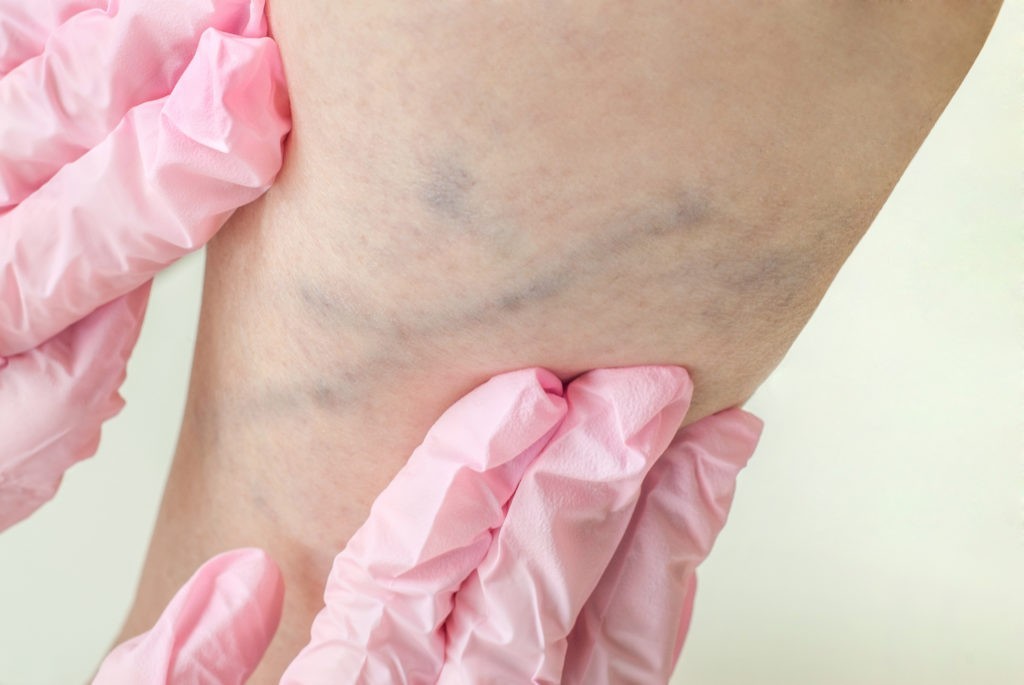
Профилактика
Лечения, зная о любви русского человека начитаться советов из Интернета, специально касаться не буду. Лишь скажу, что существует достаточное большое количество лекарств, снижающих уровень холестерина в крови. В первую очередь это статины.
Можно ли снизить его содержание правильным питанием? Оказывается, можно.
При помощи питания содержание вредного холестерина можно уменьшить – в первую очередь, уменьшив его потребление в составе жареных продуктов, животных жиров, сладостей, кондитерских изделий с кремом. Для улучшения метаболизма холестерина нужно больше потреблять эти продукты:
- Цитрусовые – чистят организм механически, потому как содержат пектин, который связывается с жирами в желудке и выводит их. Рекомендуется к употреблению как раз после жирной пищи, по окончанию застолья.
- Бобовые – обладают отличным свойством детоксикации и содержат много белка, что позволяет заменить ими жареное мясо.
- Морковь – богата пектином еще больше, чем цитрусовые. Витамины, которые входят в ее состав, нормализуют все виды обмена, в том числе улучшают метаболизм холестерина.
- Овсянка – подходит для регулярного употребления, при этом достаточно эффективно снижает уровень холестерина.
- Фисташки – богаты полезными жирными кислотами, которые необходимы организму и вытесняют «вредный» холестерин. Растительные стеролы уменьшают количество холестерина в свободной циркуляции, препятствуя его попаданию в кровь.
- Чай – содержит танин, который снижает уровень холестерина незначительно, но равномерно, что подходит для контроля его уровня. В этом смысле более полезен зеленый или травяной чай.
- Болгарский перец – сок сладкого перца богат витаминами, укрепляет стенку сосудов, обладает отличным антисклеротическим эффектом.
- Авокадо. В нем содержится большое количество фитостеринов (спиртов растительного происхождения), которые снижают количество «вредного» и повышают уровень «хорошего» холестерина. Кроме авокадо, схожими свойствами обладают свежая клубника, клюква, черноплодная рябина и малина.
- Морепродукты. К победе над «плохим» холестерином подходят далеко не все дары моря. Диетологи рекомендуют употреблять больше нежирной рыбы, такой как сардина и красный лосось. Не забывайте употреблять природный статин — рыбий жир.
Напоследок лишь добавлю, что в любом лечении важно не переусердствовать. Берегите себя, и начинайте лечение с небольших дозировок.Обязательно посоветуйтесь со специалистом на предмет противопоказаний!
Понравилась статья? Делитесь своими впечатлениями в комментариях, мне всегда важна обратная связь. Также подписывайтесь на мой канал в Telegram.
Источник
Тромбоз и тромбофлебит — заболевания, относящиеся к категории острых патологий. Тромбоз – обтурация (закупорка) сосуда сгустком крови вследствие прижизненного формирования тромба. Тромбофлебит – тромбоз поверхностного венозного сосуда с воспалением его стенки. При поражении глубоких вен применяются термины «тромбофлебит глубоких вен» или «флеботромбоз».
Можно ли вылечить заболевание полностью? Тромботическое поражение часто носит системный характер, то есть поражается сразу несколько сосудов, поэтому говорить о полном вылечивании нельзя. Но если повреждение носит локальный и единичный характер, то при условии оказания своевременной помощи патологию можно устранить и продлить жизнь пациенту.
Помимо отрыва тромба и попадания его в легочные артерии (ТЭЛА), в последующем развивается хроническая недостаточность сосудов венозного русла и ПТФС (посттромбофлебитический синдром). Чем раньше будет оказана квалифицированная помощь, тем меньше риск развития данных состояний.
Какой врач лечит?
Лечением сосудистой патологии занимается флеболог или сосудистый хирург. Флебология – отрасль медицины, которая подробно изучает строение и функционирование сосудов. К какому врачу обратиться при отсутствии узкоспециализированных врачей? В таких случаях лечением занимается хирург общей практики.
Клинические рекомендации
По лечению тромбоза и тромбофлебита существуют клинические рекомендации. Составителями являются доктора ассоциации флебологов России. В них подробно расписывается патоморфология, патофизиология развития заболевания, клинические проявления, методы диагностики, терапия и профилактика.
Разработчиками являются В. В. Сорока и К. А. Андрейчук. Утвердили протокол 23 января 2014 г. Российским обществом скорой медицинской помощи в г. Казани.
Стандарт оказания первой помощи
Так как тромбоз является острым состоянием, необходимо провести неотложную терапию, чтобы препятствовать развитию тяжелых осложнений. Неотложная помощь оказывается бригадой скорой помощи. До ее приезда нужно придать конечности возвышенное положение и произвести ее иммобилизацию (обездвижить).
 На догоспитальном этапе проводится терапия с помощью антикоагулянтов и антиагрегантов, противовоспалительных средств. Стандарт для скорой помощи следующий:
На догоспитальном этапе проводится терапия с помощью антикоагулянтов и антиагрегантов, противовоспалительных средств. Стандарт для скорой помощи следующий:
- Гепарин внутривенно до 10000 ЕД.
- Ацетилсалициловая кислота 375 мг внутрь.
- Анальгин 50% — 2 мл внутримышечно.
Транспортировка проводится с приподнятым положением пораженной конечности.
Способы лечения тромбоза и тромбофлебита
Существует много методов лечения тромбоза и тромбофлебита. Они делятся на консервативные и оперативные. К консервативным относятся лекарственная терапия, соблюдение диеты. К оперативным — хирургические вмешательства на сосудах.
Экстренные методы
Экстренные методы заключаются в применении лекарственных препаратов в сочетании с хирургическими способами. Они применяются в случае флеботромбоза или восходящего тромбофлебита.
Использование антикоагулянтов
Антикоагулянтная терапия направлена на торможение процесса дальнейшего тромбообразования и усиление действия эндогенных ферментов тромболизиса. Выделяют 2 группы антикоагулянтов – быстрого (гепарин, эноксапарин) и медленного действия (варфарин, аценокумарол и другие). Для экстренной терапии используется первая группа.
Противопоказания препаратов для разжижения крови при тромбофлебите:

- гемофилия;
- повышенная проницаемость сосудистой стенки;
- инфекционный эндокардит в подострой фазе;
- онкологические заболевания;
- лейкозы;
- язвенное поражение ЖКТ;
- апластические и гипопластические анемии;
- аневризма сердца;
- недостаточность функции почек и печени в стадии декомпенсации;
- аллергические проявления.
Помимо тромбоза вен у этой группы препаратов имеются и другие показания, которые объясняют целесообразность назначения с профилактической целью. Среди них:
- предотвращение тромбообразования при хирургических вмешательствах;
- острый инфаркт миокарда;
- прогрессирующая стенокардия;
- ДВС-синдром;
- при проведении гемодиализа и АИК.
Используются следующие препараты:
- Гепарин.
- Далтепарин.
- Эноксапарин.
- Сулодексид.
Гепарин назначается в дозировке 10000 ЕД внутривенно и по 5000 ЕД внутримышечно через каждые 4 часа в течение суток. Затем на вторые сутки по 5000 ЕД каждые 4 часа, на третьи сутки — по 5000 ЕД каждые 6 часов. Терапия должна проводиться под контролем показателей коагулограммы. Клиническое значение имеют:
- АЧТВ;
- ПТИ;
- МНО.
Периодичность проведения исследования крови — 5 суток.
Тромболитическая терапия
Что разжижает кровь и убирает тромбоз? Тромболитическая терапия заключается в применении препаратов тромболитиков. Лечебные свойства данной группы направлены на растворение уже имеющегося тромба.
Показания:

- инфаркт;
- инсульт;
- ТЭЛА;
- тромбоз артериальных и венозных сосудов;
- тромбозы имплантированных клапанов, шунтов.
К тромболитикам относят следующие препараты:
- Стрептокиназа.
- Урокиназа.
- Альтеплаза.
- Фибринолизин.
- Стафилокиназа.
- Актилизе.
- Метализе.
Имеет смысл прибегать к данному методу в начале заболевания. Несмотря на его эффективность существует ряд противопоказаний:
- риск расслоения аневризмы;
- внутреннее либо наружное кровотечение;
- массивное маточное кровотечение, после которого прошло менее 2 недель;
- подозрение на перикардит, острый панкреатит;
- геморрагический инсульт в анамнезе;
- тромбоцитопения;
- аллергические реакции;
- беременность;
- высокое АД, не купируемое препаратами.
Препарат вводится в виде инъекций в дозировке 250000 ME, затем 100000 ME/час (стрептокиназа); 4400 МЕ/кг на протяжении 20 минут, затем по 40000-60000 ME в сутки (урокиназа).
Эндоваскулярная хирургия, чтобы вылечить тромбоз
Эндоваскулярные методы направлены на внутрисосудистое удаление тромба – тромбэктомию. Показаниями для данного метода являются:

- Обтурация крупных сосудов тромбом или сгустком крови.
- Флотирующий (подвижный) тромб.
Этот способ имеет ряд противопоказаний:
- злокачественные новообразования;
- 3 триместр беременности;
- сепсис;
- кахексия;
- психические заболевания.
Техника операции заключается во введении контраста в сосуд и его надрезе в месте тромба с последующим извлечением с помощью катетера. Этот метод является достаточно эффективным, быстро восстанавливается кровоток по сосуду, занимает небольшое количество времени (менее 20 минут). Но при этом есть риск возникновения осложнений – кровотечение, попадание инфекции в операционную рану или повторное возникновение тромба.
Другие операции: какие есть и как проходят?
В хирургической практике существует метод открытого удаления тромба. Суть его заключается в удалении пораженного участка сосуда, после чего концы вены сшиваются.
Реже проводится кроссэктомия. Она заключается в пересечении пораженных сосудов в зоне сафено-феморального соустья с последующим сшиванием краев. У этого способа, как и у прочих, есть противопоказания:
- соматические патологии в тяжелой степени;
- беременность и период лактации;
- атеросклеротическое поражение нижних конечностей;
- наличие инфекции в предполагаемом месте проведения операции.
Прошивание сосуда – еще один метод. При этом просвет сосуда сужается, что делает его непроходимым для больших тромбов. Используется при рецидивирующих флеботромбозах, при невозможности применения других методик и при множественном поражении сосудов. Минус – уменьшение поступления крови в конечность вследствие сужения сосуда.
Перевязка вены применяется при невозможности проведения прочих методов лечения тромбоза, осуществляется выше тромба.
Шунтирование – создание обходного пути для кровотока, относится к числу самых распространенных способ лечения тромбофлебита.
Как лечить заболевание вен антиагрегантами?
Терапия антиагрегантами направлена на предотвращение формирования тромба. Они тормозят агрегацию тромбоцитов друг с другом.
Помимо тромбоза вен нижних конечностей препараты применяются при:

- ИБС;
- гипертонической болезни;
- после сердечно-сосудистых операций;
- профилактике тромбозов.
При следующих состояниях препараты нельзя принимать:
- 3 триместр беременности;
- язвенное поражение органов ЖКТ в острой фазе;
- недостаточность функций почек, сердца и печени в стадии декомпенсации;
- геморрагический инсульт;
- заболевания, связанные с риском кровотечений.
К антиагрегантам относятся:
- Ацетилсалициловая кислота.
- Клопидогрел.
- Дипиридамол.
- Илопрост.
- Тиклопидин и др.
Дозировка Аспирина и его производных должна быть не более 300 мг/сутки.
Терапевтические методы
Помимо экстренных методов существует консервативное воздействие с помощью диеты, препаратов и мазей для местного лечения. Терапия направлена на профилактику дальнейшего формирования тромбов, устранение признаков воспаления и сопутствующей симптоматики.
Диета
 Диета при патологии заключается в соблюдении режима питания, исключении провоцирующих продуктов и правильном водном режиме. Объем жидкости, который необходимо выпить за сутки, составляет не менее 2,5 л. Продукты, рекомендуемые к употреблению:
Диета при патологии заключается в соблюдении режима питания, исключении провоцирующих продуктов и правильном водном режиме. Объем жидкости, который необходимо выпить за сутки, составляет не менее 2,5 л. Продукты, рекомендуемые к употреблению:
- оливковое, льняное или подсолнечное масло;
- фрукты и овощи (в частности содержащие большое количество витамина С – цитрусы, шиповник, крыжовник, помидоры);
- листья лука, чеснока;
- шоколад;
- приправы;
- морепродукты, ламинария;
- каши.
Исключению подвергаются продукты, содержащие животные жиры. Нежелательно употреблять макаронные, мучные изделия, жаренные продукты, копчености.
Стоит обратить внимание на продукты, содержащие витамин К (его функции могут конкурировать с кроверазжижающими препаратами, что приведет к бесполезности терапии) – петрушка, базилик, шпинат, брокколи, сельдерей, огурец, пекинская капуста, ежевика, грант морковь и прочие.
Таблетки, применяемые для снижения ЛПНП
Всем пациентам необходимо назначить средства, снижающие уровень холестерина – группа статинов. Механизм действия заключается в блокировании синтеза холестерина. К ним относятся:
- Ловастатин;
- Правастатин;
- Симвастатин;
- Аторвастатин;
- Розувастатин.
Назначаются при:

- атеросклерозе;
- диабете;
- склонности к тромбообразованию;
- инфаркт миокарда;
- ишемии;
- гиперхолестеринемии.
Противопоказания:
- патология печени или почек в тяжелой степени;
- беременность;
- аллергические реакции;
- период грудного вскармливания.
Эффективность препарата в отношении тромбофлебита будет отмечена у пациентов, страдающих атеросклерозом.
Средство выпускается в таблетированном виде. Минимальная дозировка – 10 мг/сутки, максимальная – 80 мг/сутки. В связи с ритмом формирования холестерина препарат принимают вечером, в период повышенной активности синтеза.
Какими препаратами можно снять боль при тромбофлебите?
Для устранения боли применяются НПВП – диклофенак, кетонал и прочие. Они способны устранить воспалительный процесс за счет угнетения ферментов ЦОГ-1 и ЦОГ-2, с помощью которых образуются медиаторы воспаления. Так как болевой синдром является компонентом воспаления, то он, соответственно, так же устраняется.
Показания:
- воспалительные патологии суставов (ревматоитный артрит, остеоартрит, болезнь Бехтерева, синдром Рейтера и прочие);
- подагра;
- метастазы в костные ткани с болевым синдромом;
- болевой синдром (головная, менструальная, зубная, послеоперационная и прочие боли);
- лихорадка;
- почечная колика.
Препараты имеют следующие противопоказания:
- повышенная чувствительность к компонентам;
- язвенные поражения ЖКТ;
- лейкопения, тромбоцитопения;
- период беременности;
- нарушение функций почек и печени.
Дозировка у всех обезболивающих при тромбофлебите индивидуальная: диклофенак в виде инъекций или таблеток до 150 мг/сутки; кетонал – не более 200 мг/сутки.
Лекарства в форме мазей
Для лечения и профилактики тромбофлебита применяются гели и мази:

- Троксевазин;
- Гепариновая мазь;
- Троксерутин;
- Лиатон и др.
Троксерутин и троксевазин направлены на снижение проницаемости и ломкости капилляров, снижают отек и воспаление, обладают антиагрегантным эффектом.
Показания к применению:
- варикозная болезнь вен;
- хроническая венозная недостаточность;
- тромбофлебит;
- перифлебит;
- боль и отек травматического генеза.
Противопоказания:
- инфицированные раны в области нанесения;
- гиперчувствительность к компонентам препарата;
- дети в возрасте до 18 лет.
Гель наносится дважды в сутки на пораженную область.
Гепариновая мазь и Лиотон, произведенный на ее основе имеют антитромботический, анестезирующий и противовоспалительный эффекты.
Показания:
- тромбофлебит нижних конечностей;
- гематомы травматического генеза;
- тромбозы геморроидальных сосудов;
- флебиты;
- перифлебит;
- лимфангит;
- слоновость;
- трофические изъязвления на нижних конечностях.
Противопоказания:
- повышенная чувствительность;
- повреждения кожного покрова;
- тромбоз глубоких вен;
- язвенно-некротический процесс.
Наносят на пораженный участок 1 г на 4 см поверхности, осторожно втирают легкими поглаживающими движениями.
Антибиотики при присоединении инфекции
При присоединении инфекции к имеющемуся тромбофлебиту используют антибиотики широкого спектра действия, для быстрого достижения терапевтического эффекта вводят внутривенно. К таким относятся:

- Цефтриаксон;
- Цефепим;
- Цефотаксим;
- Ципрофлоксацин.
Показания к назначению:
- инфекции мочевыводящих путей в тяжелой степени;
- внутрибрюшные инфекции;
- инфекции мягких тканей, костей и суставов;
- менингит;
- сальмонеллезная инфекция в генерализованной форме;
- сепсис.
Противопоказания — аллергические проявления вследствие приема медикамента.
Дозировка цефтриаксона варьирует от 1 до 2 г/сутки, кратность приема – 2 раза в сутки через каждые 12 часов. Ципрофлоксацин назначается не более 0,5 г/сутки. Определить вид препарата и дозировки может только лечащий врач после проведенного обследования и постановки точного диагноза.
Как долго лечится тромбоз и острый тромбофлебит?
Длительность лечения зависит от выбранного метода: при хирургическом способе не более 1 недели, в то время как консервативное лечение может затянуться на месяцы. Во время терапии пациенту рекомендуется придавать конечности возвышенное положение и соблюдать постельный режим не менее 5 суток. Так же показано эластическая компрессия на длительное время.
При развитии неотложного состояния показана госпитализация в хирургический стационар. Сроки определяет врач, после выписки может быть назначена реабилитация в специализированном учреждении.
Что делать, чтобы снизить риск развития?
Профилактика заболевания направлена на предотвращение формирования тромбов и воспалительного процесса стенки сосуда в будущем. Для этого применяются специфические и неспецифические методы.
Профилактика послеоперационных осложнений при риске тромбоза
ТЭЛА и тромбозы могут возникать как осложнения в периоде после операции, поэтому пациентам, подвергающимся хирургическому вмешательству, при наличии среднего и высокого риска развития осложнений тромботического генеза положена профилактика:
- ношение компрессионного белья;
- введение Гепарина ежедневно, зачиная за 2 суток до операции;
- пероральный прием антиагрегантов (Ксарелто и т. д.);
- инфузионная терапия 2-3 раза в сутки.
Компрессионные чулки рекомендованы для использования в момент проведения операции и в течение последующих суток всем категориям пациентов, даже без риска развития тромбофлебита.
Уколы в живот
Для экстренного разжижения крови в условиях стационара назначают уколы тромболитиков. Часто назначают гепарин, дозировка которого рассчитывается индивидуально, исходя из физиологических данных пациента и степени развития патологического процесса. Проводить подобную терапию можно только под контролем врачей, так как высок риск развития кровотечений с последующим летальным исходом.
Общая профилактика
Общие меры профилактики применяются не только для предотвращения развития острого состояния, но и при подозрении на патологию или в начале ее развития.
Ношение специальных чулков
Чулки помогают восстановить трофику кожного покрова, иннервацию, предотвращают тромбообразование. Существует несколько классов компрессии – 1-4. При тромбофлебите назначается 2 класс.
 Показания:
Показания:
- хроническая венозная недостаточность;
- отечность конечностей;
- судороги икроножных мышц;
- тромбозы;
- повышенная свертываемость крови.
Противопоказания:
- ХАН;
- атеросклероз;
- облитерирующий эндартериит;
- некроз ткани;
- дерматит;
- тромбофлебит в острой фазе;
- открытая рана;
- септический процесс в нижних конечностях;
- диабет с поражением конечностей.
Как предотвратить с помощью ЛФК?
Лечебная физкультура назначается врачом лфк и нагрузки рассчитываются индивидуально. Перегрузка нижних конечностей, особенно при наличии в просвете сосудов тромбов может привести к их отрыву и развитию неотложного состояния.
ЛФК помогает укрепить мышечные структуры, нормализовать питание мягких тканей.
Показаны следующие упражнения:
- Ходьба с высоким подниманием ног. Выполняется 100 шагов, сопровождается медленным и глубоким дыханием.
- Бег в медленном темпе на короткие расстояния.
- В положении лежа в голеностопном суставе выполнять круговые движения и сгибания в течении 30 секунд.
- Сгибание ног в коленных суставах с приведением к животу по очереди в положении лежа – 10 раз.
- В сидячем положении опираться на пяточную кость с последующим расслаблением – 15 раз.
 Показания:
Показания:
- для профилактики повторных тромбозов;
- профилактика развития ТЭЛА и ПТФС.
Противопоказания:
- тяжелое состояние пациента;
- ПТФС;
- ранний послеоперационный период;
- кровотечения.
Начинать упражнения нужно с небольших нагрузок, постепенно увеличивая интенсивность тренировок. При появлении болей, покраснений и отеков в области нижних конечностей следует немедленно обратиться к врачу.
Медикаментозные средства
Препараты, которые нужно принимать для профилактики тромбоза:
- Ксарелто – антикоагулянт, не требующий контроля МНО.
- Троксерутин местно, длительно.
- Статины — для нормализации холестерина и профилактики развития атеросклеротических бляшек, закрывающих просвет сосудов.
- Детралекс – венотонизирующий препарат, укрепляющий стенки сосудов.
Прием препаратов назначается курсами, после перенесенного тромбоза и тромбофлебита может быть постоянным.
Установка кава-фильтров в сосуды
Кава-фильтр предназначен для предотвращения продвижения тромба к легочной артерии – так называемая «ловушка» тромбов. Так как метод является инвазивным, он должен использоваться строго по показаниям. К ним относят:
- тромбоз глубоких вен;
- флотирующие тромбы;
- тромбозы при хронических заболеваниях;
- ТЭЛА в анамнезе;
- неэффективность или противопоказания в отношении антикоагулянтов;
- рецидивы тромбозов.

Оперативное вмешательство проводят при выявленных тромбах в ходе профилактических исследований или после развития неотложного состояния и определения тромбов в других сосудах.
Принципы питания
Диета должна проводиться по следующим принципам:
- Прием пищи 5-6 раз в сутки.
- Избегать приема запрещенных продуктов, среди которых жирные сорта мяса, некоторые виды масла.
- Готовить пищу при помощи тушения, варки и на пару.
- Нельзя переедать.
- Ограничить или полностью исключить потребление алкоголя.
- Соблюдать водный режим.
Тромбофлебиты и тромбозы – острые состояния, которые необходимо лечить под контролем специалистов. Они могут привести к самым серьезным осложнениям. Для профилактики необходимо придерживаться здорового образа жизни и правильного питания.
Источник


