Тромбоцитоз анемия и температура
Классификация
Верхняя граница нормального значения тромбоцитов варьирует от 350 000 до 400 000 в 1 мкл в зависимости от референсных интервалов конкретной лаборатории, выполняющей анализ. По степени увеличения различают следующие виды тромбоцитоза:
- Мягкий: от 350-400 до 700 тыс.
- Умеренный: от 700 до 900 тыс.
- Тяжелый: от 900 до 1000 тыс.
- Экстремальный: более 1000 000.
Причиной экстремального и тяжелого тромбоцитоза выступают онкогематологические патологии. По происхождению тромбоцитозы бывают:
- Первичные (опухолевые, клональные). Составляют примерно 10-15% всех случаев тромбоцитоза. Причиной служат опухолевые болезни системы крови.
- Вторичные (реактивные). Наиболее частая разновидность (около 85%). Причиной выступают инфекционные, системные воспалительные процессы, анемии.
- Ложные (псевдотромбоцитозы). Причина ‒ ошибка гематологического анализатора, который принимает за тромбоциты фрагменты опухолевых клеток во время лечения химиотерапевтическими препаратами, эритроциты малых размеров или эритроциты, подвергшиеся гемолизу. Также псевдотромбоцитоз наблюдается при криоглобулинемии.
- Наследственный (семейный). Это редкое генетическое заболевание, причина которого лежит в мутации генов, кодирующих синтез тромбопоэтина и рецепторов к нему (THPO, MPL).
Причины тромбоцитоза
Физиологические состояния
Повышенный уровень тромбоцитов не всегда свидетельствует о патологии. Существует физиологический (кратковременный, транзиторный) тромбоцитоз, обусловленный различными обстоятельствами, например, стрессом, интенсивной физической нагрузкой. Причиной является мобилизация кровяных пластинок, а точнее их переход от краевого стояния к центральному кровотоку в сосудах селезенки, легких.
Кроме того, незначительный физиологический тромбоцитоз наблюдается у детей, начиная с периода новорожденности до 11 лет. Также существует так называемый гемоконцентрационный тромбоцитоз, причиной которого является обезвоживание. Данное явление обусловлено уменьшением объема жидкой части крови (плазмы) и относительным повышением форменных элементов (тромбоцитов, эритроцитов, лейкоцитов). В этой ситуации необходимо ориентироваться на гематокрит – при обезвоживании он повышен.
Инфекции
Это наиболее частая причина тромбоцитоза (около 40%). Повышение уровня кровяных пластинок развивается при:
- Бактериальных инфекциях. У взрослых тромбоцитоз возникает в основном при локальных (пневмония, пиелонефрит, менингит, эндокардит) и системных (сепсис, туберкулез) бактериальных инфекциях.
- Вирусных и грибковых инфекциях. Реже тромбоцитоз встречается при инфицировании вирусами (гепатит B, C) и патогенными грибками (аспергиллез).
- Гельминтозах. У детей распространенной причиной повышения числа кровяных пластинок признаны паразитарные инвазии (токсокароз, аскаридоз).
Существует два патогенетических механизма развития тромбоцитоза в ответ на инфекционное заболевание. Во-первых, во время борьбы с патогенами, лейкоциты продуцируют большое количество медиаторов воспаления, в том числе интерлейкина-6, который стимулирует костномозговой мегакарицитопоэз (образование предшественников тромбоцитов). Во-вторых, тромбоциты сами являются частью противоинфекционного иммунитета – они способны вырабатывать бактерицидные вещества, захватывать, нейтрализовывать, даже фагоцитировать некоторые виды бактерий, вирусов, чужеродных частиц.
Тромбоциты облегчают миграцию лейкоцитов к очагу инфекционного воспаления путем взаимодействия с эндотелиальными клетками сосудистой стенки. Тромбоцитоз при инфекциях возникает резко, коррелирует с тяжестью болезни, быстро разрешается после элиминации патогена из организма и стихания воспалительного процесса. Тромбоцитоз обычно мягкий или умеренный, при септическом состоянии может доходить до тяжелой степени, у детей несколько выраженнее, чем у взрослых.
Аутоиммунные заболевания
Другой частой причиной тромбоцитоза считаются хронические ревматологические патологии, протекающие с аутоиммунным воспалением. Механизм увеличения содержания кровяных пластинок заключается в гиперпродукции таких веществ, как интерлейкин-6, колониестимулирующие факторы, которые активизируют костномозговое тромбоцитообразование. Степень тромбоцитоза соответствует активности воспаления (минимальный в стадию ремиссии, максимальный во время рецидива).
При таких болезнях как ревматоидный артрит, системная красная волчанка (СКВ), воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит) наблюдается мягкая либо умеренная степень. При системных васкулитах с некротизирующей деструкцией стенок сосудов встречается тяжелый тромбоцитоз, так как при васкулитах, помимо прочих воспалительных медиаторов, в большом количестве синтезируется фактор некроза опухолей, также оказывающий стимулирующий эффект на тромбоцитообразование. Особенно часто высокие цифры тромбоцитов наблюдаются у детей.
Анемии
Нередко причиной тромбоцитоза, особенно у детей, выступает железодефицитная анемия. Точные механизмы этого явления до сих пор не выяснены, однако точно установлена обратная взаимосвязь между сниженными показателями метаболизма железа (ферритина, железосвязывающей способности сыворотки) и завышенным уровнем кровяных пластинок. Предполагается, что железо обладает подавляющим эффектом на созревание мегакариоцитов (клеток-предшественников).
Кроме того, часть плюрипотентных стволовых клеток костного мозга в условиях дефицита железа не способна превращаться в эритроциты. В результате происходит своеобразное «шунтирование» и больший процент стволовых клеток начинает созревать по мегакариоцитарному пути. Тромбоцитоз при железодефицитной анемии мягкий, иногда умеренный. Тромбоциты быстро приходят в норму после коррекции дефицита железа, увеличения гемоглобина.
Однако при усугублении анемии уровень тромбоцитов падает до состояния тромбоцитопении. Причиной железодефицита могут быть недостаток железа в пище, повышенный расход железа (период роста у детей, беременность, лактация) либо хронические кровопотери (длительные менструации, кровотечения из желудочно-кишечного тракта при язвенной болезни желудка).
Злокачественные болезни крови
Причиной примерно 15% всех тромбоцитозов являются гемобластозы – хронический миелоидный лейкоз, Ph-негативные миелопролиферативные патологии (эссенциальная тромбоцитемия, истинная полицитемия, а также первичный миелофиброз). Увеличение числа кровяных пластинок при этих болезнях обусловлено клональной (опухолевой) трансформацией мегакариоцитарного ростка костного мозга вследствие различных мутаций, что приводит к гиперпродукции тромбоцитов.
Данные болезни чаще встречаются у взрослых и людей пожилого возраста, у детей – лишь в исключительных случаях. Вначале тромбоцитоз умеренный, по мере прогрессирования он нарастает, достигая тяжелой или экстремальной степени, из-за чего часто возникают нарушения микроциркуляции, артериальные, венозные тромбозы различной локализации. Концентрация кровяных пластинок нормализуется очень медленно, только после курсов специфического миелосупрессивного лечения.
Спленэктомия
Селезенка, являясь органом, депонирующим кровь, удерживает большое количество форменных элементов, включая тромбоциты. Также селезенка принимает непосредственное участие в тромбоцитопоэзе, секретируя гормоны тромбоцитопенин, спленин, подавляющие костномозговое созревание мегакариоцитов. Поэтому тромбоцитоз после спленэктомии обусловлен двумя механизмами: выходом в циркулирующую кровь тромбоцитов, в норме находящихся в селезеночном депо, и феноменом «растормаживания костного мозга», т.е. усилением продукции тромбоцитов.
Увеличение количества кровяных пластинок возникает не сразу, а примерно через неделю после спленэктомии, достигает максимума к 13-14 дню (до 700-800 тыс.), нередко становясь причиной венозного тромбоза воротной вены, а затем медленно возвращается к норме за несколько недель или месяцев.
Травмы и операции
Массивное повреждение тканей (рана при полостной операции, перелом, обширные ожоги) вызывает активацию свертывающей системы крови, а именно сосудисто-тромбоцитарного звена, являющегося первым этапом гемостаза. Он подразумевает спазм сосудов, а также адгезию и агрегацию тромбоцитов в месте повреждения сосудистой стенки. Расход тромбоцитов стимулирует их активный выход из депо и компенсаторное усиление их костномозговой продукции. Объем повреждения коррелирует со степенью тромбоцитоза. Данный вид тромбоцитоза обычно не требует лечения.
Онкологические заболевания
Причиной тромбоцитоза при солидных (негемопоэтических) опухолях является способность раковых клеток продуцировать интерлейкин-6, стимулирующий тромбоцитопоэз. Такая особенность обнаружена при мелкоклеточном раке легких, аденокарциноме ободочной кишки, злокачественной мезотелиоме. Кроме того, распад опухоли часто вызывает кровотечения, приводя к железодефицитной анемии. Степень тромбоцитоза обычно умеренная, у детей может быть тяжелой, регрессирует после долгого лечения химиотерапевтическими средствами.
Редкие причины
- Функциональная аспления: серповидно-клеточная анемия, хронический алкоголизм, целиакия глютеновая.
- Использование лекарственных препаратов: винкристина, адреналина.
- Феномен рикошета: развитие тромбоцитоза через 1-2 недели после лечения тромбоцитопении или отмены медикаментов, вызывающих тромбоцитопению (метотрексата, витамина В12, преднизолона).
Диагностика
Тромбоцитоз выявляется в клиническом анализе крови. Хотя очень высокие показатели тромбоцитов чаще наблюдаются при гематологических заболеваниях, лишь по одному только уровню кровяных пластинок невозможно определить причину тромбоцитоза. Поэтому при его обнаружении следует посетить терапевта. Врач внимательно расспрашивает о жалобах пациента, давности возникновения симптомов, проводит общий осмотр больного. Затем на основании полученных данных назначается дополнительное обследование, включающее:
- Анализы крови. В общем анализе крови определяется содержание других форменных элементов (эритроцитов, лейкоцитов), проводится подсчет лейкоцитарной формулы. Измеряется концентрация воспалительных маркеров (СОЭ, СРБ). Оцениваются показатели сывороточного железа, ОЖСС, ферритина. Проверяется наличие аутоантител (РФ, АЦЦП, антител к цитоплазме нейтрофилов). При эндокардите, сепсисе выполняется анализ на прокальцитонин, пресепсин.
- Идентификация патогена. Для выявления возбудителя проводится микроскопия, бактериальный посев мочи, мокроты. При подозрении на туберкулез назначается внутрикожная проба с туберкулином. С помощью иммуноферментного анализа обнаруживаются антитела к вирусам, паразитам, грибкам, а методом полимеразной цепной реакции — их ДНК, РНК. Для диагностики менингита информативен анализ ликвора.
- Генетические исследования. У больных миелопролиферативными патологиями методом флуоресцентной гибридизации (FISH) и ПЦР определяются мутации янус-киназы (JAK2V617F), рецепторов тромбопоэтина (MPL), эритропоэтина. Иногда выявляются хромосомные аномалии – трисомии, делеции. При хроническом миелолейкозе цитогенетическим анализом обнаруживается филадельфийская хромосома (Ph).
- Рентген. На рентгенографии легких при пневмонии отмечаются очаги затемнения, инфильтраты, при туберкулезе – увеличение медиастинальных лимфоузлов, расширение корней легких, округлые тени (каверны) верхних долей легких. У пациентов с артритами на рентгенограмме суставов видны сужение суставной щели, участки эрозий, краевого остеопороза.
- УЗИ. На УЗИ органов брюшной полости при пиелонефрите определяется уплотнение, расширение чашечно-лоханочной системы, при заболеваниях крови – спленомегалия. При бактериальном эндокардите на эхокардиографии сердца находят вегетации клапанов, иногда выпот в перикардиальную полость.
- Эндоскопия. У больных с воспалительными патологиями кишечника выполняется фиброколоноскопия, при которой обнаруживаются гиперемия слизистой, отсутствие сосудистого рисунка, эрозии, язвенные дефекты. Для болезни Крона характерен симптом «булыжной мостовой» — чередование глубоких язв с неизмененной слизистой оболочкой.
- Гистологические исследования. В пунктате костного мозга при злокачественных гематологических патологиях отмечается гиперплазия мегакариоцитарного ростка кроветворения (при истинной полицитемии – всех трех ростков), большое количество бластных клеток (при миелолейкозе), разрастание ретикулиновых и коллагеновых волокон (фиброз). При васкулитах в биоптате сосуда выявляется выраженная периваскулярная инфильтрация лимфоцитами, плазмоцитами.
Коррекция
Консервативная терапия
В большинстве случаев, чтобы скорректировать тромбоцитоз, достаточно искоренения причины, т.е. лечения основного заболевания. Кратковременный тромбоцитоз, развившийся на фоне стресса или введения лекарственных препаратов, не требует вмешательства. При стойком длительном тромбоцитозе необходима консультация гематолога для выявления причины, назначения соответствующего лечения. Терапия тромбоцитозов имеет несколько направлений, включающих:
- Борьба с инфекцией. Для элиминации инфекционного агента используются антибактериальные (амоксициллин), противогрибковые (флуконазол), противопаразитарные средства (мебендазол). Лечение вирусных гепатитов требует длительного применения пелигированного интерферона в комбинации с противовирусными лекарствами.
- Лечение железодефицитной анемии. Коррекция железодефицита проводится таблетированными препаратами (железа сульфата). Для детей существуют формы сиропа, капель для приема внутрь. Лучшему усвоению способствует добавление аскорбиновой кислоты.
- Терапия аутоиммунных болезней. Лечение аутоиммунных заболеваний осуществляется применением медикаментов, подавляющих воспаление – глюкокортикостероидов (преднизолон), иммуносупрессантов (циклофосфамид).
- Таргетная терапия. При миелопролиферативных заболеваниях назначается специфическое таргетное (прицельное) лечение, позволяющее замедлить прогрессирующий рост злокачественной опухоли. К таким препаратам относят ингибиторы янус-киназы (руксолитиниб), тирозин-киназы (иматиниб, дазатиниб).
- Симптоматическое лечение. Для купирования высокого тромбоцитоза используются медикаменты, подавляющие активность мегакариоцитарного ростка, а, следовательно, и выработку тромбоцитов – анагрелид, интерферон-альфа, гидроксимочевина. При полицитемии для удаления избытка форменных элементов как метод лечения успешно применяются регулярные кровопускания.
- Разжижжение крови. При высоком тромбоцитозе с целью предупреждения тромбообразования назначаются антиагреганты (ацетилсалициловая кислота). При противопоказаниях (язвенная болезнь желудка, 12-перстной кишки) применяются блокаторы тромбоцитарных рецепторов (клопидогрель, тикагрелор). У лиц, имеющих высокий риск тромбозов (пожилые, больные сахарным диабетом или фибрилляцией предсердий), используются антикоагулянты (варфарин, дабигатран).
Специализированное лечение
Единственный метод, позволяющий добиться полного исцеления от злокачественного гематологического заболевания – это аллогенная трансплантация костного мозга. Для этого необходимо проведение HLA-типирования для подбора совместимого донора. Однако по причине высокого риска развития жизнеугрожающих осложнений к данному способу прибегают только при неэффективности консервативного лечения.
Прогноз
Исход зависит как от основной патологии, так и от степени тромбоцитоза. Например, острая вирусная инфекция, железодефицитная анемия характеризуются доброкачественным течением. Больные эссенциальной тромбоцитемией при грамотном подборе патогенетического и симптоматического лечения могут прожить больше 80 лет. Люди с хроническим миелолейкозом, напротив, живут около 5-10 лет с момента постановки диагноза.
Так как у детей почти всегда встречается реактивный тромбоцитоз, у них прогноз благоприятный. Для мягкого и умеренного тромбоцитоза нетипично тромбообразование. При экстремальной или тяжелой степени существует очень большая вероятность фатальных тромбозов, приводящих к инфаркту миокарда, легкого, ишемическому инсульту.
Источник
Заболевания системы кроветворения отличаются сравнительной вялостью течения, не считая некоторых случаев.
По этой причине наблюдается недостаточная клиническая картина. Симптоматика не позволяет однозначно дифференцировать положение, а то и вообще отсутствует до декомпенсации состояния.
Тромбоцитоз — это частный случай расстройства, при котором происходит рост концентрации тромбоцитов, форменных клеток крови.
Встречается указанный патологический процесс сравнительно редко. На его долю приходится до 3-5% от общей массы нарушений работы соответствующей системы.
В то же время, не всегда это заболевание. У детей, также лиц старшего возраста после физических нагрузок концентрация тромбоцитов растет естественным образом и так же быстро снижается сама.
Вопрос принадлежности к отклонениям спорный, требует диагностической оценки гематологом.
Симптоматика скудная или полностью отсутствует. Потому говорить однозначно о состоянии невозможно для тщательного обследования.
Восстановительные мероприятия направлены на коррекцию того заболевания или расстройства, которое вызвало к жизни тромбоцитоз. Первичные формы поддаются влиянию с большим трудом. Требуется симптоматическое воздействие.
Механизмы развития
Существует несколько патогенетических моментов, они становятся виновниками складывания аномалии.
Нарушение нормального обмена железа (концентрации ферритина)
Обычно подобное состояние коррелирует с анемией. Это отдельное заболевание. Чаще связанное с недостатком железа в организме.
Встречается и у взрослых, и у детей. Сопровождается сгущением крови, повышением вероятности образования тромбов, что само очень опасно.
При коррекции состояния, искусственном введении железа, излечение достигается быстро. Дальнейшие мероприятия включают в себя динамическое наблюдение в течение короткого времени.
Рост концентрации медиаторов воспаления, также вещества интерлейкина-6
Это соединение участвует в стимулировании выработки мегакариоцитов. Клеток, которые предшествуют тромбоцитам, выступают их незрелой формой. Чем больше в русле присутствует вещества, тем интенсивнее синтез цитологических структур. Последствия понятны.
Встречается подобная проблема не сама по себе. Она — результат течения тяжелых воспалительных процессов. Не обязательно инфекционных, хотя чаще всего так и бывает.
В нормальных условиях степень выработки мегакариоцитов незначительна, пациент не замечает отклонений. Потому легкие инфекции протекают без выраженных проблем со стороны крови.
Выработка интерлейкина-6 происходит в результате их синтеза лейкоцитами.
Рассматриваемые в рамках темы клетки способны и сами участвовать в иммунной реакции и частично стимулировать собственную репликацию (повышенный синтез). Потому все воспаления провоцируют увеличение концентрации. Насколько сильное — зависит от конкретной клинической ситуации.
Изменения со стороны костного мозга
Мутации могут быть врожденными или приобретенными в результате течения злокачественных болезней крови (не раковые процессы). Итогом становится гиперпродукция форменных клеток.
Повреждение селезёнки
При поражении селезенки, ее удалении депонировавшиеся в структурах органа тромбоциты выходят наружу, что приводит к временному увеличению уровня этих клеток.
С другой же стороны, отмечается эффект усиленной работы костного мозга. Это также результат удаления селезенки. Какую роль она играет в регулировании — пока точно не известно.
Наконец, возможна прямая выработка интерлейкина-6 опухолями
Это аномальный процесс. Некоторые новообразования способны продуцировать вещество в больших количествах. Например, при поражении кишечника, легких, молочных желез.
Механизм знать необходимо, чтобы подобрать верный курс лечения, направленный на борьбу с первопричиной.
Патологические причины тромбоцитоза у взрослых
Непосредственные патогенетические факторы были названы ранее. Если говорить о конкретных заболеваниях, которые могли бы вызвать к жизни рассматриваемое состояние, список будет таким.
- Инфекционные и паразитарные поражения. Сюда можно отнести бактериальные, вирусные и грибковые заболевания. Также инвазию глистами любого вида независимо от локализации.
Если говорить о конкретных диагнозах, то сюда относят: туберкулез, сифилис, аденовирусные и ротавирусные инфекции, гепатиты нескольких типов, также сопутствующие им основные заболевания. Такие как пневмония, эндо-, мио- и перикардиты.
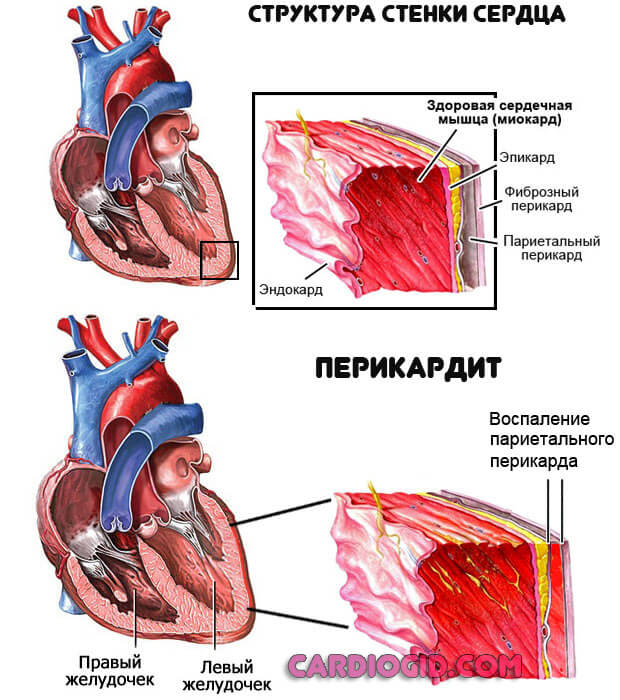
Причиной развития тромбоцитоза, как уже было сказано ранее, в такой ситуации выступает повышенный синтез интерлейкина-6 лейкоцитами.
Примечательно, что после устранения патогенетического фактор уровень форменных клеток в считанные часы или дни приходит в норму.
Это стремительный процесс, обусловленный способностью организма к саморегуляции.
- Аутоиммунные поражения. Обширный перечень расстройств воспалительного характера, но неинфекционного происхождения.
Классическими диагнозами выступают: артриты, ревматоидные состояния, тиреоидиты (Хашимото и некоторые прочие), ряд других. Вплоть до красной волчанки и васкулитов.
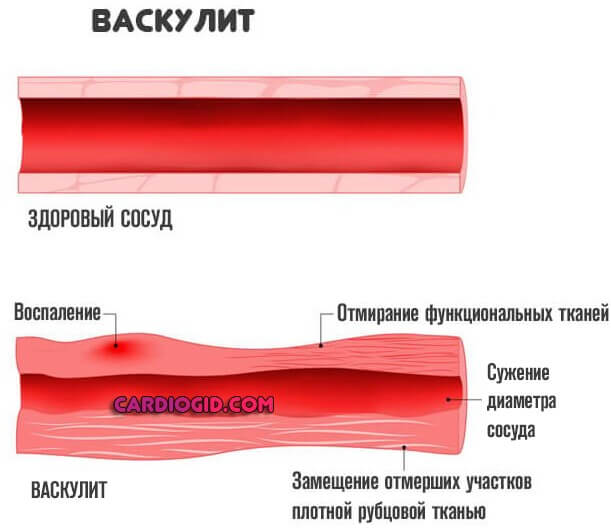
Причиной все так же выступает чрезмерно активная выработка интерлейкина-6. На сей раз лейкоциты работают впустую, поскольку реального инфекционного агента тут нет.
- Злокачественные расстройства со стороны крови. Приводят к тотальной дисфункции синтеза форменных клеток.
Сюда относят: миелофиброз, лейкоз и прочие подобные состояния — это причины тромбоцитоза у взрослых, у детей названные патологии исключительно редко выявляются и чаще всего оказываются наследственными.
Нарушение связано с чрезмерной активностью и усиленным синтезом форменных клеток крови. Погасив интенсивность патологического процесса, удается скорректировать положение и вернуть состояния в частичную норму.
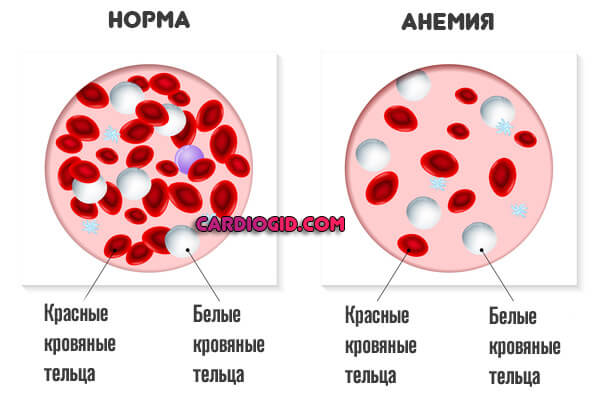
- Анемия. Точное происхождение тромбоцитоза в этом случае пока установить не удалось. Как считают специалисты, всему виной расстройство метаболизма железа, также веществ, участвующих в обменных реакциях.
Восстановление предполагает коррекцию состояния, возвращение уровня эритроцитов в норму.
- Удаление селезенки сказывается на характере депонирования крови, также косвенно влияет на скорость работы костного мозга. Почему — пока точно сказать не удается.
Все операции, травмы и повреждения отражаются на органе и, соответственно, на составе крови. Это нужно учитывать при проведении анализа.
- Опухоли, раковые заболевания. Неоплазии сами по себе способны продуцировать интерлейкин-6. В большей степени склонны к подобному поведению новообразования кишечника, легких, молочных желез у женщин. Хотя на такое способны и другие структуры.
Естественные, физиологические факторы
Они не несут реальной угрозы здоровью или жизни, потому рассматриваются как клиническая норма.
Какие моменты можно назвать здесь:
- Интенсивная физическая нагрузка. Сопровождается временным ростом концентрации тромбоцитов. По окончании все приходит в норму само собой спустя короткий промежуток времени. Считанные часы.
- Стрессовая ситуация. Вызывает цепную реакцию с выработкой гормонов, специфических веществ надпочечников.
- Детский возраст. У пациентов до 11 лет естественным образом повышен уровень тромбоцитов. Подобное считается вариантом клинической нормы, хотя присутствует и не у всех.
- Также встречается изменение уровня форменных клеток при обезвоживании. Причина в уменьшении объема жидкой фракции — плазмы. Оценка осуществляется с учетом показателя гематокрита, который также реагирует на потерю воды. В результате нарушения баланса концентрация такового растет.
Причины оцениваются в системе. Конкретных заболеваний масса. Каждое должно рассматриваться как потенциальный виновник расстройства. После исключения диагностической гипотезы переходят к следующему заболеванию.
Идиопатические формы тромбоцитоза, когда определиться с провокатором не удается, также возможны, но встречаются редко и говорят скорее о проблемах с обследованием, отражая сложность ситуации.
Классификация
Подразделение можно провести по степени тяжести патологического процесса.
В таком случае называют следующие разновидности:
- Тромбоцитемия легкая. Уровень клеток повышен незначительно. Каких-либо симптомов нет. Пациент не подозревает о наличии проблемы. Подобные формы, как правило, физиологичны и не требуют специального лечения. Хотя возможны варианты.
- При прогрессировании расстройство переходит во вторую фазу. Умеренную. Присутствует группа проявлений вроде повышения или понижения густоты крови. Нарушаются реологические свойства ткани. Имеет место склонность к образованию тромбов. Клиника нестабильна, потому может затихать и восстанавливаться самостоятельно. Терапия необходима.
- Тяжелая форма тромбоцитоза. Сопровождается выраженным ростом концентрации форменных клеток крови. Встречается при сложных инфекционно-воспалительных процессах, реже прочих состояниях. Необходима качественная коррекция основного диагноза.
- Экстремальная или критическая форма. Наблюдается на фоне раковых опухолей, злокачественных заболеваний крови, также сепсиса, опасных воспалительных явлений. Без коррекции вероятнее всего пациента ждет гибель от первичного нарушения. Растут риски кровотечений. Потому и само состояние несет большую угрозу жизни.
Есть и другой способ подразделения процесса — по этиологии (происхождению):
- Эссенциальный тромбоцитоз, он же первичный. Развивается в результате собственно поражения системы кроветворения. Зачастую опухолями. Встречается примерно в 10% случаев от общей массы клинических ситуаций. Терапия сложная, в стационаре. Далее показан присмотр в амбулаторных условиях, чтобы предотвратить критические осложнения.
- Реактивный тромбоцитоз — он же вторичный. Наиболее распространенный вид состояния. На его долю приходится свыше 80% ситуаций. Имеет место результат инфекционных и аутоиммунных воспалительных нарушений. Также анемий разного генеза.
- Мутационный или семейный вид. Обуславливается критическим расстройством выработки тромбоцитов на наследственном уровне. Несмотря на общую сложность состояния, при грамотной коррекции симптомов пациента могут долго и качественно жить. Не считая наиболее опасных случаев.
- Наконец, можно назвать ложные тромбоцитозы. Они — результат неправильной лабораторной оценки биоматериала. Обычно автоматического анализатора. В спорных случаях исследование проводится несколько раз, чтобы исключить ошибку и подтвердить состояние.
Возможные симптомы
Самостоятельная клиника рассматриваемого патологического процесса — явление сравнительно редкое. Если говорить о возможных проявлениях:
- Проблемы со зрением. Результат поражения артерий сетчатки глаза. Встречается не всегда.
- Повышение риска кровотечений. Развивается при высокой концентрации незрелых тромбоцитов. Они не способны выполнять свои функции, потому и свертывание находится на недостаточном уровне.
Локализация может быть самой разной: от носа, небольших капилляров до кишечника, пищеварительного тракта вообще, или легких. Это может быть смертельно опасно.
- При присутствии зрелых тромбоцитов риски смещаются в обратную сторону. Растет вероятность образования сгустков крови, которые закупоривают сосуды, вызывают гангрену, летальные осложнения.
Симптомы тромбоза нижних конечностей подробно описаны в этой статье.
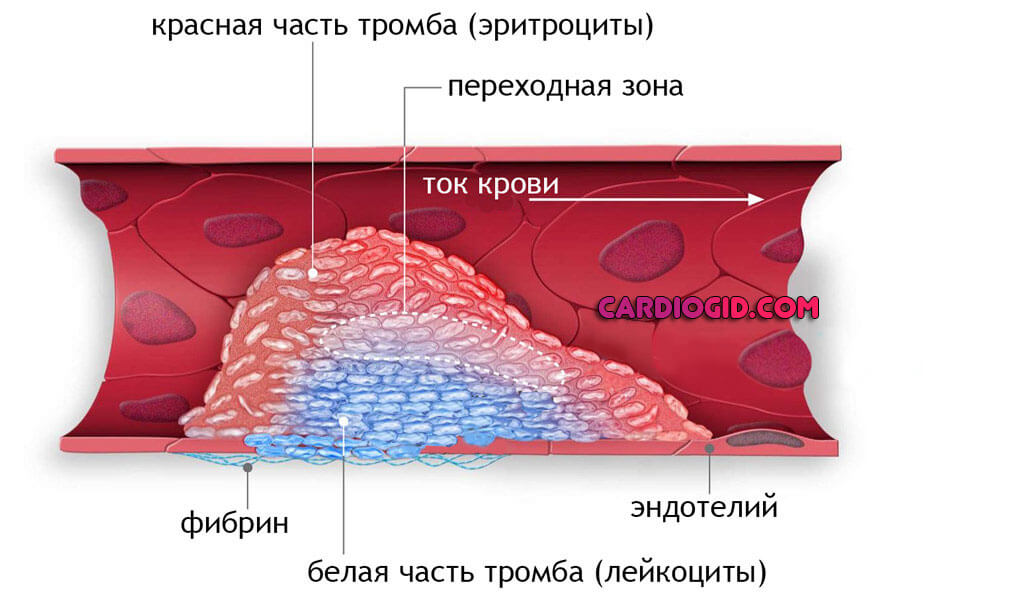
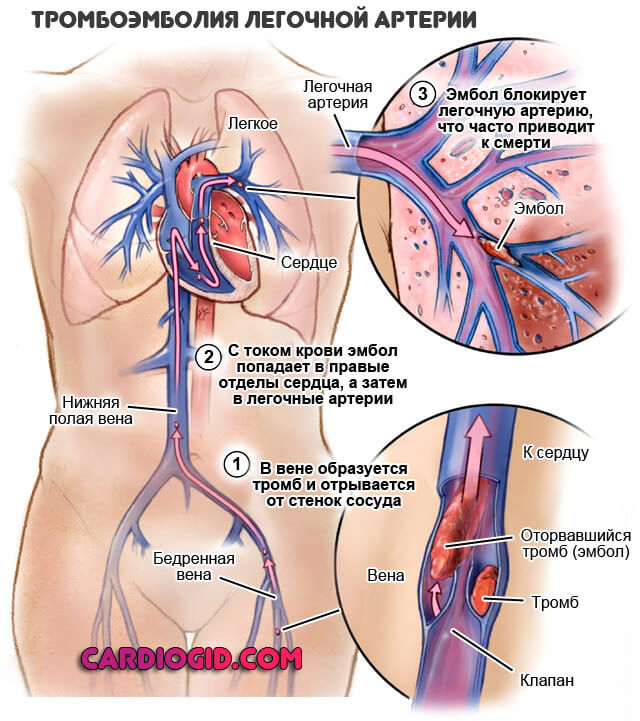
- Боли в конечностях, пальцах. Парестезии (ощущение бегания мурашек по рукам и ногам). Нарушения нормально иннервации тканей.
- Образование гематом. Синяков на теле без видимой причины. Особенно хорошо заметны массивные «обсыпания» таковыми на фоне полного физического покоя, исключения травматического фактора.
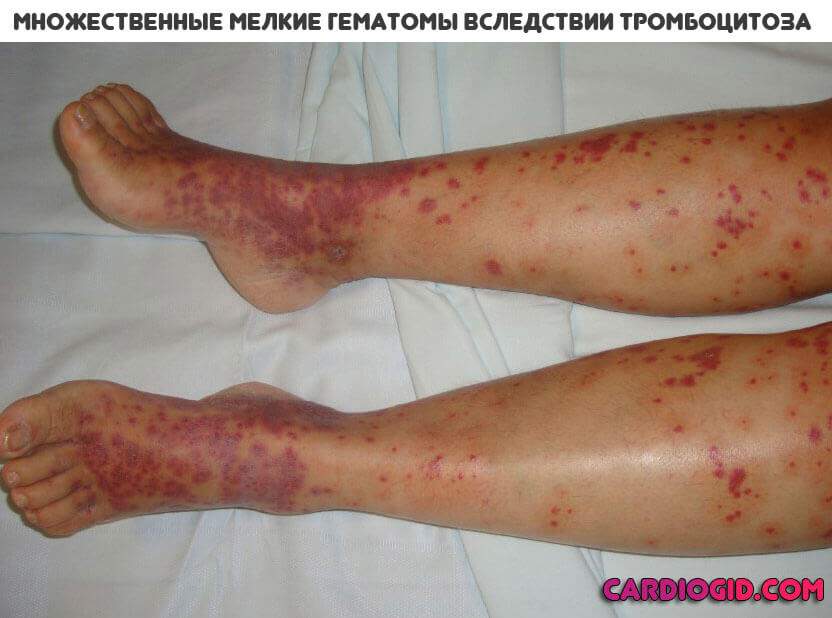
- Отеки без видимой этиологии. Понять, что стало виной невозможно.
- Синюшность кожных покровов.
- Слабость, сонливость.
Все эти признаки в комплексе встречаются довольно редко. Чаще имеет место группа из 1-3 проявлений.
Также в обязательном порядке присутствуют признаки основного заболевания, если речь идет о вторичной, реактивной форме расстройства.
Это могут быть повышенная температура тела, проблемы неврологического характера, дисфункции со стороны сердца, легких, пищеварительного тракта и многие другие нарушения.
Диагностика
Обследование представляет определенные трудности из-за множественной этиологии расстройства. Задача решается под контролем специалиста по гематологии.
Можно назвать следующие основные мероприятия:
- Опрос больного с фиксацией жалоб. Нужно выявить симптомы, составить полный комплекс и выдвинуть базовые гипотезы.
- Сбор анамнеза. Предположения, относительно происхождения расстройства завязаны именно на определении вероятного провокатора. Выявляются текущие и перенесенные в прошлом болезни, образ жизни, привычки и прочие подобные момента, вплоть до семейной истории.
- Исследование крови общее. Выявляются такие показатели как СОЭ, СРБ, также прокальцитонин, лейкоцитарная формула, уровне тромбоцитов, прочих форменных клеток. Задача комплексная.
- Бактериологические посевы образцов биоматериала. Мочи, мокроты и других. Для выявления инфекции, если есть подозрения. И определения чувствительности к препаратам.
- По показаниям назначают ПЦР или ИФА. Чтобы найти генетический материал возбудители и антитела к таковому.
- Туберкулиновая проба (Манту). Тромбоцитоз у детей на фоне туберкулеза может выявляться методами Пирке, диаскинтеста. Лучше в системе.
- Генетические обследования. Проводятся при наличии показаний.
- Рентгенография органов грудной клетки.
- Также оценка состояния пищеварительного тракта методом УЗИ.
- Пункция костного мозга и гистологическая расшифровка материала. Назначается для выявления злокачественных заболеваний пациентам всех возрастов. Это единственная надежная методика в такой ситуации.
Диагностика не всегда предоставляет результаты сразу. Возможны некоторые проблемы. Требуется время и терпение.
Лечение
Задача терапии сложная, основу ее составляет борьба с первопричиной.
Вторичные разновидности патологического процесса могут быть скорректированы таким образом:
- Анемия. Требует введения препаратов железа в системе с витамином С, аскорбиновой кислотой. Курс краткосрочный, больших проблем в деле восстановления нет.
- Инфекционные процессы. Предполагают применение антибиотиков, противовоспалительных, средств для борьбы с вирусом или грибком. Наименования определяет специалист.
- Аутоиммунные процессы требуют назначения глюкокортикоидов. Преднизолона, Дексаметазона, Метилпреднизолона или прочих. Это позволяет скорректировать состояние. При неэффективности показаны иммунодепрессанты (Метотрексат и аналогичные).
- При склонности к тромбозам необходимо применение антиагрегантов. Тиклопидина, Аспирина, Тромбо-асс, Клопидогрела, Реополиглюкина и прочих.
- В виде симптоматической меры практикуется применение гидромочевины, интерферона.
- Злокачественные первичные состояния корректируются трансплантацией костного мозга.
Лечение тромбоцитоза многогранно, определяется этиологией и тяжестью процесса.
Прогноз
В 80-90% благоприятный. Далее все зависит от конкретного происхождения расстройства. Имеет смысл спросить о перспективах своего лечащего врача.
Профилактика
Как таковых методов нет. Достаточно держать иммунитет в тонусе, не допускать инфекционных, глистных инвазий (не контактировать с дикими животными, мыть продукты и термически обрабатывать их, соблюдать правила гигиены).
Возможные последствия
Среди осложнений:
- Образование сгустков и закупорка сосудов.
- Инфаркт.
- Инсульт.
- Массивное кровотечение.
- Инвалидность или гибель.
Тромбоцитоз — заболевание сложное, требующее ранней коррекции под контролем гематолога. Задача непростая, нужно время. Но при правильном подходе получается добиться компенсации.
Таким образом заболевание не будет сказываться на качестве и продолжительности жизни пациентов.
Источник


