Судороги при бронхите у детей

Бронхиальный спазм представляет собой патологическое состояние, при которой мышцы бронхов начинают непроизвольно сокращаться, что приводит к уменьшению просвета в них.
При этом прекращается поступление кислорода в организм и выведение углекислого газа. У больного наблюдаются сложности при выдыхании и вдыхании воздуха, создается ощущение тяжести.
Причин для возникновения таких приступов достаточно много, это может быть аллергия или респираторное заболевание.
Что такое бронхоспазм
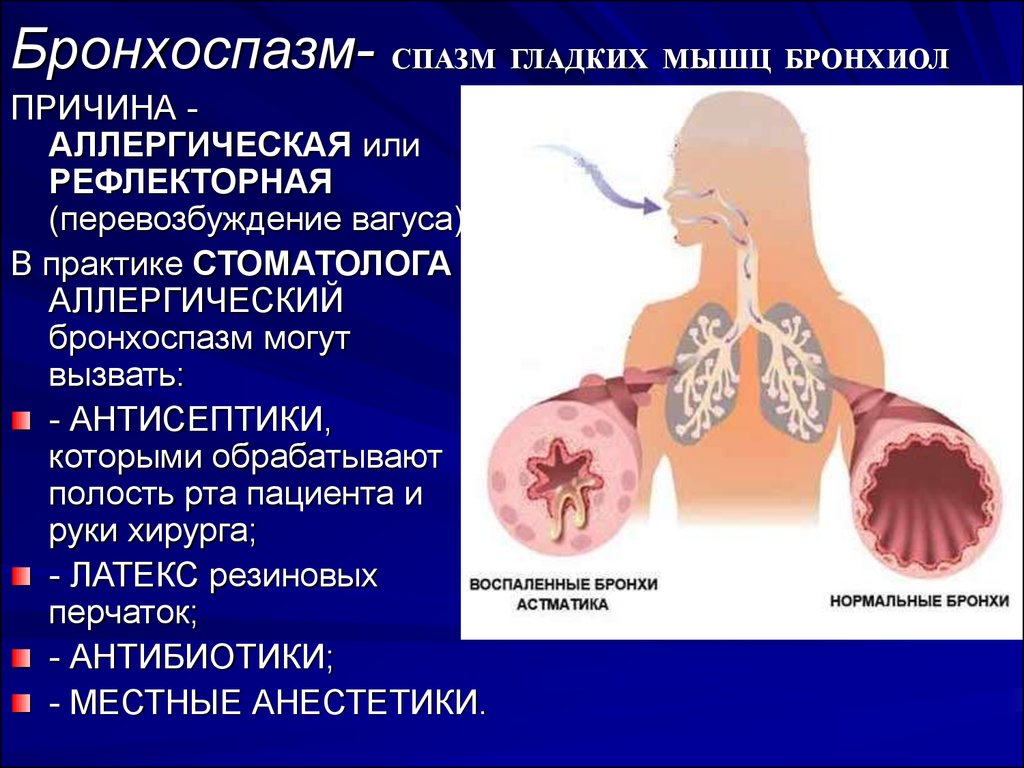
Данное патологическое состояние – это реакция на какой-либо раздражитель. В бронхах происходит непроизвольное сокращение мышц, что уменьшает просвет дыхательных путей, в результате дышать становится тяжелее.
Дыхание человека затрудняется, в легкие не попадает достаточное количество кислорода, может наступить удушье. Чтобы восполнить нехватку кислорода, больной начинает активно дышать.
В это время требуется немедленная помощь, нужно как можно быстрее снять приступ и нормализовать дыхание.
Формы бронхоспазма

Выделяют несколько форм бронхоспазма:
- С возможностью восстановления дыхания при помощи медицинских препаратов.
- С необратимой закупоркой бронхов.
Также бронхоспазм может быть:
- Парциальный – в легких имеются участки, сохранившие свои функции.
- Тотальный – спазм мышц охватил все бронхи.
Причины бронхоспазма и факторы риска

Чаще всего бронхоспазмы наблюдаются у больных бронхиальной астмой. Однако патология может возникнуть как результат:
- обструктивного бронхита – данный тип в основном встречается у людей с аллергией;
- бронхиолита – часто диагностируется у детей как последствие вирусных инфекций и респираторных заболеваний, которые поражают мелкие бронхи и альвеолы. Заболевание протекает очень быстро и может приводить к развитию пневмонии;
- аллергии – это может быть ринит, пищевая или бытовая аллергия. При данных заболеваниях бронхи становятся особо чувствительными к любым негативным воздействиям. В результате бронхоспазмы начинают проявляться при воздействии аллергенов. При таком заболевании следует пройти обследование и исключить все риски, чтобы заболевание не привело к астме;
- муковисцидоза – это врожденное заболевание, из-за которого нарушается образование бронхиального секрета;
- сердечной астмы – реакция бронхов возникает по причине застоя крови в легочных капиллярах;
- попадания в дыхательные пути инородного тела. Бронхоспазм возникает на фоне перекрытия просвета посторонним предметом, отека стенок бронхов. Особую опасность представляют острые предметы, которые могут повредить слизистую и вызвать повышенное выделение слизи;
- отравления – бронхоспазм возникает при рвоте, когда мелкие частицы могут попасть в бронхи и привести к раздражению слизистой. Чаще всего возникает у детей;
- постоянные стрессы;
- воздействие неблагоприятных погодных условий.
Факторы риска:
- Наследственная предрасположенность к заболеваниям дыхательных путей.
- Частые простуды в детстве, бронхиты и аденоиды.
- Особенности развития дыхательных путей, из-за чего возможно недостаточное очищение бронхов от скопившегося там секрета.
У людей, склонных к аллергии, предрасполагающими факторами к развитию заболевания является:
- Острые респираторные и вирусные заболевания.
- Частые контакты с аллергенами.
- Прием некоторых лекарственных средств (пенициллин, бета-блокаторы для снижения артериального давления и прочие).
- Пассивное курение.
- Чрезмерные физические нагрузки.
Симптомы бронхоспазма

Сжатие мышц бронхов при негативном на них воздействии – это реакция на раздражитель. При бронхоспазме мышцы долго не расслабляются, это приводит к усилению притока крови, отеку слизистой и сужению просвета бронхов.
В результате развивается дыхательная недостаточность. Если не принять срочные меры для снятия приступа, начинается кислородное голодание, которое может привести к летальному исходу.
Основными симптомами развития приступа являются:
- Постоянное ощущение нехватки воздуха, тяжесть в грудной клетке.
- Одышка, т.е. короткий вдох и длинный выдох.
- Сильный кашель, в редких случаях с отхождением мокроты.
- Побледнение кожных покровов.
- Учащенное сердцебиение.
- Обильное потоотделение.
- Шумное свистящее дыхание.
Пациент в такие моменты находится в напряженном состоянии, его тело слегка наклонено вперед с опорой на руки, а голова втянута.
Существует симптоматика приступа, по которой можно судить о приближающейся патологии:
- Чихание с обильным выделением слизи из носа.
- Покраснение глаз, кожный зуд.
- Сильный кашель.
- Цефалгия.
- Частые позывы в туалет.
- Слабость, апатия.
Даже по внешнему виду человека можно понять, что у него бронхиальный спазм: ему сложно дышать, усиленно работает дыхательная мускулатура.
У пациентов с астмой такие приступы могут случаться по любым причинам, будь то насморк или контакт с аллергеном. При бронхите с обструкцией кашель с удушьем может проявиться внезапно.
Сначала человека мучает сильная одышка, после проявляется удушье и невозможность сделать полноценный вдох. Отчетливо слышны хрипы в легких.
Возможные осложнения и последствия

При продолжительном бронхоспазме возможно отравление организма углекислым газом, который не выводится из организма.
Нарушение дыхания приводит к увеличению объема легких, недостатку кислорода в крови, застою крови в верхней и нижней полой вене, остановке работы сердца и кровообращения.
При отсутствии экстренной помощи возможна смерть больного!
Диагностика
Для выявления причин нарушения дыхания требуется проведение тщательной диагностики:
- Для начала проводится осмотр пациента для выявления отеков, артериальной гипертензии и пр. У пациентов отмечается неполный выход воздуха из легких при выдохе, а также сопротивление вдоху.
- Собирается анамнез, который помогает выяснить, что стало причиной заболевания.
- Аппаратные исследования:
- спирометрия – используется для выявления возможной обструкции легких;
- пикфлоуметрия – позволяет определить, насколько сужены бронхи.
- бодиплетизмография – помогает получить информацию о состоянии дыхательной и газообменной функции легких.
Лечение бронхоспазма

Медикаментозное лечение лишь снимает симптомы и предотвращает неприятные последствия заболевания. Главное — это устранить причину приступов.
Лечение бронхоспазмов включает:
- прием бронхорасширяющих препаратов, которые расслабляют мышцы бронхов, это помогает снять приступ;
- использование ингаляторов с гормональными средствами, расширяющими бронхи, снимающими спазмы и воспаление;
- применение глюкокортикостероидов;
- частое и теплое питье, употребление отхаркивающих препаратов, которые помогают вывести мокроту.
Если в течение часа такое лечение не дает результатов, следует обратиться к врачу. Дальнейшее лечение пациент проходит в стационаре под пристальным наблюдением специалистов.
В каждом случае лечение будет отличаться, но главное — исключить контакты с факторами, которые вызвали спазм. Если это аллергия, то нужно выйти на свежий воздух, промыть нос и прополоскать горло.
Бронхоспазмы при астме требуют немедленного принятия лекарственных средств, которые снимут спазм, и расширят просвет в бронхах. Через полчаса можно принять отхаркивающие препараты.
Неотложная помощь

Первая помощь при бронхоспазме заключается в следующем:
Необходимо открыть окно для притока свежего воздуха. Следует быть осторожным, если причиной заболевания послужили аллергены, которые находятся на улице (пыльца, запах и т. п.).
- Вызвать бригаду скорой помощи.
- Если приступ случился не в первый раз, то следует принять препараты, которые помогут снять спазм.
- Успокоиться, сесть удобнее.
- Дышать ровно, без волнения, ведь паника только усугубит состояние.
У астматиков в аптечке всегда должны быть препараты, позволяющие снять бронхоспазм. Они помогают увеличить просвет в бронхах, расслабить мышцы, снять отек слизистой и дать возможность отхождению мокроты. К таким препаратам относят:
- Симпатомиметики в форме ингаляторов.
- Глюкокортикостероиды – гормональные препараты, которые бывают в форме спрея или раствора для ингаляций.
- Противоаллергические.
- Холиноблокаторы для ингаляций.
Все препараты должны быть назначены компетентным врачом. Самолечение в данном случае строго запрещено.
Лечение после купирования приступа

После того как приступ был снят, лечение должно продолжаться. Это необходимо для устранения причин, его вызвавших.
- Если это была респираторная инфекция, то назначают антибиотики и противовирусные лекарства, ингаляции.
- При аллергии – антигистаминные препараты, глюкокортикостероиды.
Профилактика
Чтобы предотвратить повторное развитие бронхоспазмов у ребенка и взрослого, необходимо принимать меры для профилактики:
- своевременно лечить вирусные и инфекционные заболевания, которые могут послужить факторами развития спазмов бронхов;
- избегать избыточной физической нагрузки;
- контролировать свое психическое и эмоциональное состояние;
- отказаться от вредных привычек.
- по возможности исключить неблагоприятное воздействие окружающей среды.
Для предотвращения таких спазмов во время операции и после нее назначается курс десенсибилизирующей терапии с использованием антигистаминов и кортикостероидов.
Во время оперативного вмешательства показан общий наркоз с вентиляцией легких, который поможет нормализовать газообмен.
Спазмы бронхов – это серьезное и опасное состояние, которое может привести к летальному исходу. Первые симптомы должны стать поводом для обращения к врачу.
Пациенты с обструктивным бронхитом и астмой должны беречь свое здоровье и регулярно проходить врачебные осмотры.
Следует исключить любые контакты с аллергенами, не находиться в местах с большим скоплением людей в периоды эпидемий, а при любых признаках простуды немедленно начинать лечение.
Источник
Бронхоспастический синдром — патологическое состояние, обусловленное нарушением проходимости бронхов, связанное в большинстве случаев с внезапным обратимым сужением просвета бронхов, в результате чего происходит нарушение легочной вентиляции и затруднением оттока бронхиального секрета. Эти патологические изменения приводят к значительному дефициту кислорода в органах и тканях, появлению ощущения удушья и развитию одышки.
Признаки бронхоспазма
Сначала бронхоспазм представляет собой защитную реакцию организма, возникающую в результате закупорки дыхательных путей при выраженной воспалительной реакции и отеке бронхов. Это связано с воздействием респираторных вирусов, аллергенов или инородных тел бронхов, значительного количества мокроты, крови, рвотных масс на слизистую бронхов.
В дальнейшем расслабление бронхов не происходит, а отмечается нарастание отека, и защитные механизмы дыхательной системы наносят вред больному ребенку.
При значительном сужении просвета бронхов нарушается полноценное поступление воздуха к альвеолам — кислород не поступает в кровь (развивается гипоксия), а углекислый газ не выводится наружу (формируется гиперкапния).
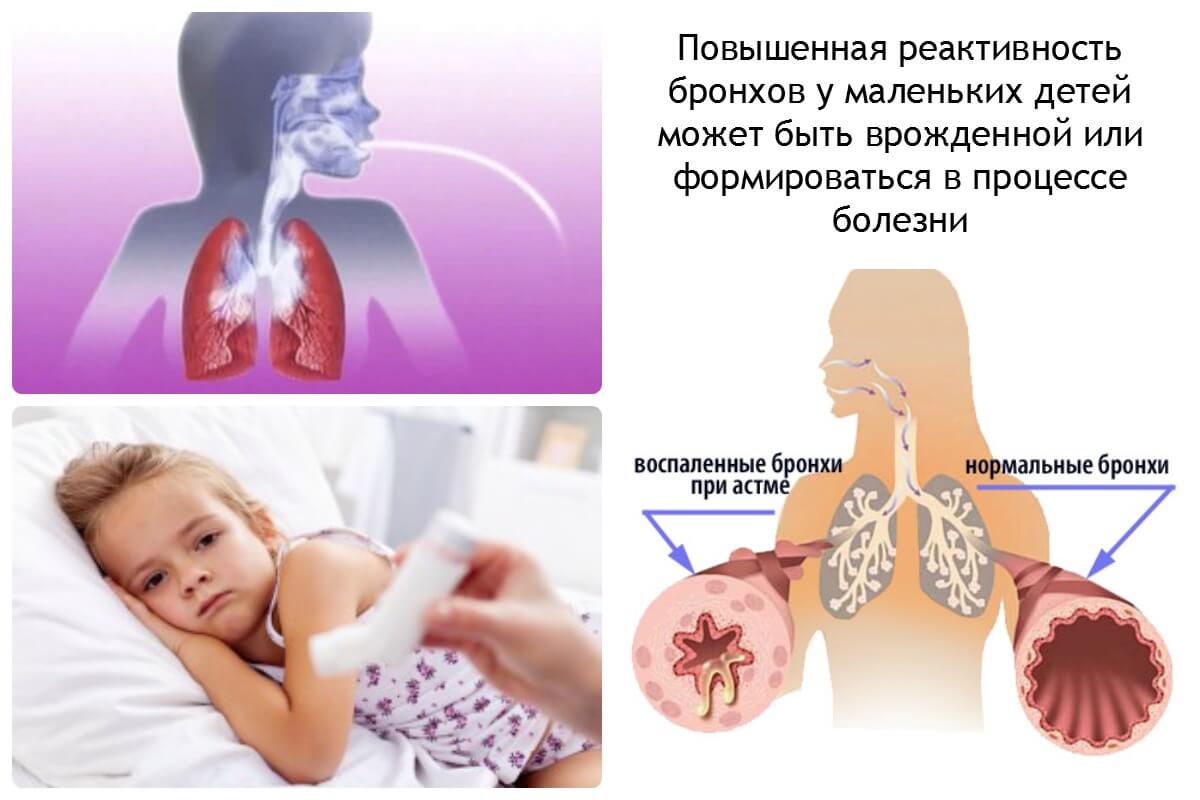
В связи с иммунологическими и анатомо-физиологическими особенностями дыхательной системы детей до трех лет – бронхообструктивный синдром протекает значительно тяжелее и способствует развитию легочных осложнений.
Бронхоспазм у детей субъективно представляет собой крайне тяжелое состояние и представляет серьезную опасность для жизни и здоровья при отсутствии своевременной медицинской помощи.
При этом дефицит кислорода, возникающий при спазме бронхов, постепенно нарастает и во всех тканях и органах больного развиваются необратимые изменения, связанные с кислородным голоданием и это может привести к смерти пациента.
К симптомам бронхоспазма относятся:
- чувство нехватки воздуха, тяжести, страха и заложенность в груди;
громкое дыхание с удлиненным выдохом и свистом, которые слышны на расстоянии; - во вдохе участвует вспомогательная мускулатура межреберных промежутков, мышцы шеи и живота, наблюдается втягивание крыльев носа и межреберных промежутков;
- на выдохе слышны сухие свистящие хрипы в легких;
- отмечается появление мучительного, сухого и надсадного кашля с тяжело отходящей густой, прозрачной мокротой или при ее отсутствии;
- ребенок принимает вынужденное положение — сидит, опираясь на руки, на лице отмечается чувство испуга;
- цвет лица бледный с синевой под глазами.
Причины бронхоспазма у детей
Основой патогенеза развития бронхоспазма является сильная защитная реакция стенок бронхов на какой-либо раздражитель, при этом задействовано два слоя бронхов из трех.
В норме при попадании в легкие агрессивных агентов (вирусов, аллергенов, частичек пыли, инородных тел) к слизистой оболочке бронхов активно поступает кровь, чтобы клетки иммунной системы получили доступ к очагу, создавая воспалительный барьер вокруг раздражителя, формируется очаг воспаления, отек и значительный спазм бронхов с уменьшением их внутреннего просвета.
Дополнительным патогенетическим компонентом отека является выраженный спазм мышц бронхиальной стенки, и бронх сжимается сильнее, сужая просвет.
Бронхоспастический синдром характерен для людей со склонностью к аллергическим реакциям и для лиц, страдающих бронхиальной астмой.
При данной патологии бронхоспазм в виде развития астматического состояния и осложнений, которые являются основной причиной летальных исходов при развитии и прогрессировании данного заболевания.
Важно помнить, что без необходимого лечения и контроля даже легкое течение бронхиальной астмы с течением времени может осложниться тяжелым бронхообструктивным синдромом, особенно при наследственной предрасположенности к его возникновению.
Все больные бронхиальной астмой в любом возрасте остро реагируют на внешние раздражители — табачный дым, домашнюю и библиотечную пыль, шерсть животных и другие аллергены, которые вызывают у них затруднение дыхания и одышку.
Наиболее частыми причинами бронхоспазма у детей являются обструктивные бронхиты и острые бронхиолиты, которые представляют собой диффузные воспалительные заболевания средних и мелких бронхов (бронхиол).
Эти заболевания развиваются в результате:
- вирусной инфекции (аденовирусной, респираторно-синцитиальной, парагриппозной типа 3, реже – риновирусной и гриппозной);
- микробных возбудителей (гемофильной палочки, пневмококков, стрептококков и стафилококков);
- микробно-вирусной ассоциации возбудителей инфекции (активация собственной патогенной микрофлоры и присоединение грибковой флоры на фоне ОРВИ);
- атипичной микрофлоры (хламидии, микоплазмы).
Значительно ухудшают течение и прогноз бронхоспастических заболеваний у детей (особенно у малышей до шести лет), их повтор и учащение рецидивов:
- врожденные пороки бронхолегочной системы;
- муковисцидоз;
- пищевая аллергия;
- пассивное курение;
- неблагоприятные бытовые условия;
- высокий уровень загрязнения атмосферы в промышленных районах;
- врожденная дисплазия соединительной ткани с развитием полиорганной патологии (дисфункции нервной системы, пролабирование сердечных клапанов, трахеобронхиальная дискинезия и другие);
- сопутствующая органическая патология (узелковый периартериит, кардиты, врожденные пороки сердца);
- интерстициальные пневмонии.
Особенности бронхоспазма у детей
Тяжесть дыхательных расстройств и быстрота прогрессирования бронхоспазма у детей обусловлена недостаточной дифференцировкой бронхолегочной системы и незрелостью дыхательного центра у малышей, поэтому родители многих малышей знакомы с клиническими проявлениями бронхоспазма.
Фоновыми факторами считаются незрелость иммунной и аллергической систем ребенка, предрасположенность к возникновению респираторных инфекций и простудных заболеваний и особенности дыхательной системы детей раннего возраста:
- узость просвета верхних дыхательных путей;
- большая толщина альвеолярных перегородок;
- нежная и обильно васкуляризированная (кровоснабжаемая) слизистая;
- недостаточное развитие дыхательных мышц;
- горизонтальное расположение ребер.
Бронхоспазм у детей развивается в связи с внезапным сокращением мышц бронхиальной стенки на фоне интенсивного сужения бронхов.
При этом ребенок начинает хрипеть и задыхаться, в акте дыхания участвуют межреберные мышцы, брюшная стенка, отмечаются втягивания яремной ямки и раздувания крыльев носа, синюшность губ и носогубного треугольника, бледность лица и беспокойство ребенка.
В группе риска развития этого патологического состояния находятся:
- частоболеющие дети (с частыми рецидивами бронхитов, ларингитов, ангин);
- дети, страдающие поллинозами и другими аллергическими реакциями;
- малыши с аденоидитами или аденоидными вегетациями;
- наличие семейной предрасположенности к бронхоспастическим процессам и аллергическим реакциям (бронхиальная астма, врожденные заболевания бронхов у близких родственников);
- врожденная дисплазия соединительной ткани (пролапсы митрального клапана, трахеобронхиальная дискинезия).
На сегодняшний день доказано, что у 50% малышей, перенесших обструктивный бронхит на первом году жизни, отмечаются повторные эпизоды бронхоспазма на фоне респираторной вирусной инфекции, особенно при реализации аденовирусной, респираторно-синцитиальной, парагриппозной типа 3, реже при заболеваниях риновирусной инфекцией и при гриппе.
Аллергический бронхоспазм
Этот вид бронхоспазма развивается при сенсибилизации организма к внешним и внутренним аллергенам.
К внешним аллергенам (экзоаллергенам) относятся агенты, попадающие в организм из окружающей среды:
- бытовые аллергены (пыль домашняя и библиотечная, перьевые);
- пыльцевые;
- эпидермальные (шерсть, перхоть, пух и волосы животных и человека);
- пищевые;
- химические (краски, консерванты, стиральный порошок и другая бытовая химия);
- лекарственные (антибиотики, препараты йода, противовоспалительные, антибиотики).
Часто причинами бронхоспазма являются сочетания нескольких экзоаллергенов или эндоаллергенов (веществ, образующихся в организме пациента в ответ на повреждающее воздействие на ткани и органы).
Аллергический бронхоспазм развивается в виде двух форм – неинфекционно-аллергическую (атопическую) и инфекционно-аллергическую (сочетание инфекционных агентов и неинфекционных факторов).
Главным фактором успешной терапии бронхоспазма аллергического генеза является определение и устранение аллергена.
врач-педиатр Сазонова Ольга Ивановна
Источник

