Современная диагностика и лечение бронхиальной астмы
 При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
Сбор информации о пациенте
 Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Обследование, основанное на сборе анамнеза, внешнем осмотре, пальпации, прослушивании и простукивании называется физикальным. Именно с такого метода диагностики начинается определение типа болезни.
 При опросе больного следует узнать из его слов следующую информацию:
При опросе больного следует узнать из его слов следующую информацию:
- В каком возрасте начались астматические приступы, возможно какие детские болезни привели к астме. Это может быть коклюш, корь и другие, которые могут негативно повлиять на дыхательную систему.
- Были ли среди родственников астматики, это позволяет проследить генетическую связь, возможно кто-то из близких имел сильные аллергии.
- С какими раздражителями связаны приступы. Такие раздражители называются триггерами, и среди них может быть физическая нагрузка, холодный влажный воздух, микроскопические частицы шерсти и кожи собак, кошек, пыльца цветов разных растений, запыленность в помещении пылью определенного типа, продукты питания.
- Нужно узнать, как именно проходят приступы. Ведь при астматическом кашле пациенты принимают положение, при котором вдох менее мучительный, например, опираются руками о стол, расслабляя при этом плечевой пояс.
- Есть ли звуки при кашле, ведь свист при дыхании — это признак астматического сужения бронхов. Чтобы услышать характерные звуки при дыхании и приступах, не нужно прослушивать грудь стетоскопом, их хорошо слышно и на небольшом расстоянии.
- Долго ли длится приступообразный кашель, пропадает ли он после приема бронхолитических лекарств.
- После приступа наблюдается выделения вязкой, но прозрачной, как стекло мокроты, которая освобождает бронхи, таким образом облегчается дыхание, такие особенности также нужно узнавать при опросе.

Внешний осмотр проходит следующим образом:
- Врач смотрит на грудную клетку, которая может иметь вид, похожий на бочку. Такую форму грудная клетка приобретает вследствие развития эмфиземы, расширения легких, и, как результат — увеличение размеров грудной клетки;
-
 Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе. - Постукивание пальцами не может эффективно сообщить информацию на ранних этапах астмы. Но если болезнь длится долго, то пальпацией и постукиванием можно услышать пустоту (звук картонной коробки), которая образовалась из-за эмфиземного расширения легких.
Анализы
Лабораторные исследования проводятся в следующих направлениях:
- анализ крови направлен на определение количества эозинофилов — этот вид лейкоцитов является показателем аллергических процессов в организме;
-
 если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии; - в мокроте под микроскопом можно обнаружить эозинофилы;
- в анализе мокроты присутствуют кристаллические вкрапления — особенные кристаллы Шарко-Лейдена и спиралевидные кристаллы Куршмана;
- мокрота при астме специфическая, отличается от мокроты при бронхите, структура двухслойная, консистенция густая, по густоте вязкая;
- методом проделывания царапин на коже (скарификации) берут пробы на аллергены, по которым уточняют аллергический возбудитель (триггер) бронхоспазма, аллергены вызывают на коже покраснение и зудящие ощущения;
- кал берут для определения гельминтов, которые могут размножиться до инвазивного количества и вызвать аллергическую интоксикацию организма, что также может влиять на возникновение приступов.
Специализированные медицинские аппараты
Пикфлуометрия
С помощью специально разработанных аппаратов проводится инструментальная диагностика. На первом месте в аппаратной диагностики стоит пикфлуометрия. На пикфлоуметре, который являет собой трубочку с нанесенной шкалой, измеряется самая большая скорость потока воздуха при выдохе, сделанном с максимальным усилием (форсированный выдох). Такая пиковая скорость выдоха называется ПСВ. Этот тест доступен детям с четырех лет, также он применяется и для взрослых.
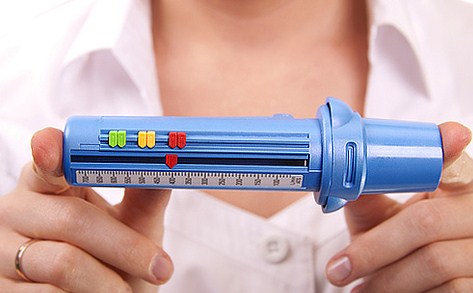 Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Измерительные процессы проводятся дважды в день, сутра и ближе к вечеру. Делаются три попытки, из которых выбирается та, которая сделана наиболее правильно. На трубку нанесена шкала с зеленой, желтой и красной зоной, которые обозначают степень проблемы. Но эта шкала не унифицирована, она подбираются путем индивидуальных двухнедельных исследований каждого больного. Если показатели в зеленой зоне, значит, что симптомы астмы под контролем, желтая зона — возможно обострение, при красной зоне нужно немедленно спешить человеку на помощь.
 Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Больной должен зафиксировать лучшее значения ПСВ, и при дальнейшем использовании прибора при определении обструктивных изменений надобно соотносить с этим значениям другие показатели шкалы. Нужно правильно делать выдох форсированным способом, результаты записывать в дневник, чтобы с этими результатами ознакомить позже лечащего врача. Возможно, в вашем городе есть школа для больных астмой (где доктора рассказывают, как лечить это заболевание), поинтересуйтесь у доктора.
Спирограф
 Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Спирограмма показывает форсированную жизненную емкость легких, сокращенно ФЖЕЛ, а также объем форсированного выдоха за одну секунду, сокращенно — ОФВ1, и так называемую пиковую скорость выдоха (ПСВ). Высчитывается индекс Тиффно, который составляет ОФВ1 поделить на ФЖЕЛ, у здоровых людей этот показатель выше 0,75.
Если при подозрениях на астму показатели спирографа в пределах нормы, делают медицинскую провокацию — дают больному метхолин или гистамин в виде ингаляций и сравнивают спирограмму с обычной обструкцией и под действием этих лекарств.

Пневмотахограф
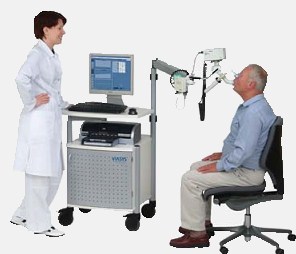 Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Но анализ дыхания может не дать четких результатов в случае, если заболевание являются профессиональным и приступ вызывает вещество, присутствующее только на работе. Чтобы диагностировать профессиональную астму, нужно кроме тестов дыхания изучить анализы и с помощью опроса выявить аллерген на рабочем месте пациента.
Рентген и томография
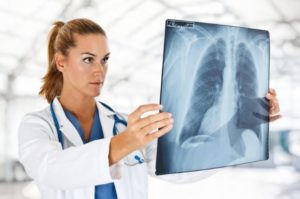 В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
Если болезнь уже долго прогрессирует, развивается эмфизема, увеличение в объеме легких, которые на рентгенологической фотографии видимы как более прозрачные.
Томографию также назначают не во всех случаях, а только тогда, когда кашель и удушье не проходят длительное время, не смотря на лечение, и есть подозрения на наличие других болезней.
В детском возрасте
Диагностика астматических приступов у детей имеет особенности, поскольку они часто болеют респираторными и другими заболеваниями с похожими симптомами. Прежде всего у детей выясняют зависимость приступов от действий аллергенов, также возможную склонность к аллергии на генетическом уровне — есть ли близкие родственники с сильной аллергией на что-либо, это позволяет уточнить диагноз.
 У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей исследуют внешнее дыхание с помощью приборов, предварительно дав бронходилататоры (препараты, расширяющие просвет в бронхах). Также сдают анализы, чтобы отследить наличие гельминтов и воспалительного процесса в организме, иногда проводят аллергологический тест. Но некоторые современные врачи отказываются от тестов на аллергены, резонно указывая на то, что в большинстве случаев аллергены вполне обычны и избежать их влияния довольно трудно.
У детей бронхиальная астма полностью излечима в большинстве случаев, однако для успешного лечения имеет большое значение своевременная диагностика бронхиальной астмы и правильное лечение, которое состоит не только в приеме медикаментов, но и в укреплении организма.
Пожилые люди
Люди пожилого возраста имеют множество заболеваний, которые могут хронически проходить долгие годы. Симптомы этих болезней могут накладываться на астматические, и клиническая картина становится нечеткой.
 Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (это исследование нужно делать в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
Источник

Бронхиальная астма: общие положения
В современном представлении под бронхиальной астмой понимают хроническое заболевание дыхательных путей, причиной которого является аллергическое воспаление в слизистой оболочке и гиперреактивность бронхов. В формировании этих патологических процессов принимают участие различные клеточные элементы: эозинофилы, тканевые базофилы, лимфоциты.
Для классического течения астмы характерны приступы обструкции бронхов, которые сопровождаются удушьем. Они могут проходить самостоятельно или купироваться медикаментозно.
Во время эпизодов обострения бронхиальной астмы возникают специфические симптомы: одышка, приступы кашля, свистящие хрипы (слышны на некотором расстоянии) и чувство стеснения в грудной клетке.
Причины развития бронхиальной астмы
Вероятность развития астмы напрямую зависит от ряда предрасполагающих факторов:
1. Внутренние факторы:
- Дефекты внутренних систем организма и механизмов регуляции. К ним относятся нарушения в работе иммунной и нервной систем, которые приводят к повышению реактивности бронхов.
- Наследственность. Немаловажная роль в развитии астмы отводится наследственной атопии — повышенной выработке иммуноглобулинов (IgE) при воздействии на организм внешних аллергенов. Это состояние и обуславливает развитие гиперреактивности бронхов. Такой механизм развития заболевания характерен для наследственной атопической астмы. При этом наличие заболевания у одного из родителей обуславливает развитие астмы у ребенка в 20-30% случаев, а если больны оба родителя — астма у ребенка разовьется с вероятностью 70%.
2. Внешние факторы:
-

Аллергены неинфекционной природы. Это обширная группа факторов, которая включает в себя пылевые, лекарственные, пищевые и другие аллергены.
- Профессиональные факторы. В эту группу входят факторы воздействия на организм механических и химических раздражителей (силикатная и металлическая пыль, пары некоторых кислот, щелочей, едких веществ, дым). Если астма впервые выявлена у лиц, длительное время контактирующих с факторами этой группы, то ее симптомы не исчезают с течением времени, даже при устранении вредного воздействия. Причем тяжесть профессиональной астмы не зависит от пола и возраста, и определяется, в основном, длительностью течения заболевания.
- Экологические факторы. Включают в себя метеорологические, физические и климатические факторы (изменения температуры, давления, влажности и др.). Установлено, что в 3-6% случаев выявления бронхиальной астмы, она была спровоцирована действием поллютантов (загрязняющих веществ).
- Психосоциальные факторы. Включают в себя стрессовые и нервно-психические факторы воздействия.
- Инфекционные процессы. Развитие заболевания связано с персистированием вирусов, грибов и некоторых бактерий. При этом основным механизмом развития заболевания в этом случае является инфекционно-аллергические воздействие.
- Фармакологические воздействия некоторых препаратов (аспирин, β-адреноблокаторы).
Такое разделение носит весьма условный характер, так как при детальном анализе заболевания каждого отдельно взятого пациента удается выявить сочетанное действие различных факторов.
Патогенез бронхиальной астмы

Бронхиальная астма — это иммунная патология, и ключевым моментом в ее развитии является формирование неспецифического воспаления. Оно сопровождается повышением концентрации различных клеточных элементов (эозинофилов, тучных клеток, Т-лимфоцитов) в слизистой оболочке и просвете бронхов. Такое воспаление может протекать двояко:
- IgE-зависимое воспаление. Первичное попадание аллергена в организм провоцирует сенсибилизацию – начинают синтезироваться специфические антитела (IgE). При повторном воздействии аллергена, он взаимодействует с иммуноглобулинами. Это запускает каскад реакций, приводящих к активации базофилов и тучных клеток, которые начинают вырабатывать медиаторы (гистамин) и цитокины. Выделившийся гистамин провоцирует спазм гладких мышц в стенке бронхов, усиливает выделение слизистого секрета и повышает проницаемость кровеносных сосудов. Выделяющаяся слизь образует пробки в просвете бронхов, что способствует привлечению из крови эозинофилов. Они выделяют ряд веществ, которые вызывают десквамацию эпителия и обуславливают более глубокое повреждение тканей. Сохраняющееся воспаление ведет к развитию гиперреактивности бронхов.
- IgE-независимое воспаление. Формируется без участия иммуноглобулинов. При этом активация тучных клеток может формироваться под действием инфекционных аллергенов.
Действие всех этих механизмов приводит к развитию бронхоспазма, отека слизистой и гиперсекреции. Формируется бронхиальная непроходимость и развивается приступ астмы.
Выделяют четыре формы бронхиальной обструкции:
- Острая. Развивается из-за спазма гладкой мускулатуры.
- Подострая. Формируется из-за отека слизистой.
- Хроническая. Эта форма обусловлена формированием в терминальных отделах бронхов слизистых пробок.
- Необратимая. Эта форма обусловлена развитием в бронхах склеротического процесса.
Классификация бронхиальной астмы
Выделяют три формы бронхиальной астмы:
- Аллергическая. Чаще выявляется у людей со сформировавшейся аллергией на какие-либо внешние факторы. Начало заболевания приходится на детский возраст. Для таких пациентов характерны положительные реакции на провокационные пробы, повышение уровня иммуноглобулинов в крови.
- Неаллергическая. При этой форме астмы сенсибилизация к аллергенам не определяется. Заболевание начинается в зрелом возрасте. При этом пусковым фактором является инфекционное заболевание респираторного тракта. Провокационные пробы обычно отрицательные.
- Смешанная форма.
Лечение бронхиальной астмы
Патогенетическое лечение бронхиальной астмы:
- Избегание контакта с аллергеном.
- Цитостатики (метотрексат). Тормозят пролиферацию плазматических клеток, выделяющих медиаторы воспаления.
- Антитела против иммуноглобулина IgE (омализумаб). Снижает концентрацию иммуноглобулинов в крови.
Симптоматическое лечение бронхиальной астмы направлено на снижение клинических проявлений и быстрое снятие приступа. С этой целью назначают препараты, способствующие расширению бронхов — бронходилататоры:
Адренергические агонисты. Возбуждают β2- адренорецепторы в бронхах. Вызывают расслабление гладких мышц и расширение бронхов. Эти препараты принимают по мере надобности при нарастающих симптомах приступа. Бронхорасширяющий эффект сильный, наступает быстро. К препаратам этой группы относятся:
- Сальбутамол. Начало действия быстрое, продолжительность короткая. Назначается только при приступе в форме ингаляций. Частое применение вызывает резистентность.
- Салметерол. Применяется для профилактики приступов. Действует более 12 часов. Такая продолжительность действия связана с высокой гидрофобностью. Это свойство позволяет ему присутствовать в гладкомышечных клетках бронхов в высоких концентрациях.
- Эпинефрин и изопреналин. Стимулируют и β1-рецепторы. Являются эффективными и быстродействующими бронходилататорами. Вводятся подкожно или ингаляционно. Максимальный эффект наблюдается уже через 15 минут после ингаляции и длится 1 – 1,5 часа. Применяют при неотложных состояниях.
- Эфедрин. По сравнению с эпинефрином действует дольше. Этот препарат активен при пероральном применении, однако имеет больше побочных эффектов. Применяют редко.

Антагонисты мускарина (ипратропий). Является производным атропина. Блокирует М-рецепторы в бронхах, тем самым устраняя их парасимпатическую иннервацию. Предотвращает избыточную секрецию слизи в дыхательных путях в ответ на рефлекторную стимуляцию блуждающего нерва. Плохо всасывается. Чувствительность людей к нему сильно варьирует: от полного подавления бронхоспазма до отсутствия выраженного эффекта (свидетельствует о вовлечении в бронхоспазм не только блуждающего нерва). Ипратропий применяют при толерантности к адренергическим агонистам.
Метилксантины. По активности уступают адренэргическим агонистам. К этой группе препаратов относятся:
- Теофиллин. Назначают больным, устойчивым к комбинации β2-агонистов и ингаляционных глюкокортикоидов.
- Сло-филлин и Тео-дур. Это препараты пролонгированного действия, способные поддерживать лечебную концентрацию теофиллина в плазме крови в течение 12 часов после однократного применения, что позволяет снизить частоту приема.
Противовоспалительные средства при бронхиальной астме назначаются с целью подавления деятельности клеточных элементов, участвующих в развитии аллергического воспаления. Применяют следующие группы препаратов:
Глюкокортикоиды (беклометазон, преднизолон). Обладают сильным противовоспалительным действием при отеке бронхов. Эффективны, но, из-за серьезных побочных эффектов, их назначают только тем больным, у которых бронходилататоры оказывают слабое действие. Для снижения побочных эффектов эти препараты вводят в форме аэрозоля.
Стабилизаторы мембран тучных клеток (кромолин, недокромил). Это стабильные, нерастворимые соли. Их применяют с целью профилактики возможных приступов. Снижают реактивность бронхов, но не влияют на тонус гладкомышечных клеток. Не снимают резвившийся бронхоспазм. Особенности применения:
- При применении до контакта с аллергеном, препарат подавляет немедленную и отсроченную реакции на антиген;
- Эти препараты применяются для предотвращения бронхоспазма, вызванного аспирином, физической нагрузкой или промышленными загрязнителями.
Ингибиторы лейкотриенов (зилеутон, зафирлукаст). Предотвращают возникновение приступа астмы в ответ на попадание антигена в организм.
Лечение астмы народными средствами
Немедикаментозное лечение бронхиальной астмы включает мероприятия, направленные на снижение частоты возникновения приступов:
- Дыхательные упражнения по методу Бутейко. Этот метод основан на применении дозированной нагрузки, и включает в себя некоторые дыхательные упражнения, которые заключаются в неглубоком контролируемом носовом дыхании и релаксации. Это позволяет снять отек слизистой, а также снизить тонус мышц бронхов и секрецию слизи.
- Спелеотерапия. Этот метод лечения заключается в пребывании пациента в условиях микроклимата карстовых пещер (гротов, шахт, соляных копей).
- Галотерапия. Метод лечения заключается в искусственном создании микроклимата соляных пещер. Действие такого микроклимата основано на высоком содержании в воздухе высокодисперсных солей (галоаэрозоль).
https://www.youtube.com/watch?v=tMTdr0OdIGI
Полезная статья? Поделитесь в соц.сетях:
Источник

