Ситуационные задачи по атеросклероз

Главная страница
Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Сестринский диагноз: давящая, жгучая боль за грудиной, затруднение глотания; охриплость голоса; головокружение; обморочные состояния и судороги при резком повороте головы; боль в животе, вздутие живота, запоры; перемежающая хромота, похолодание и онемение стоп; боль в области сердца; сердцебиение, перебои, одышка.
Уход и лечение. Медицинская сестра обеспечивает: четкое и свое-временное выполнение назначений врача; своевременный прием больными лекарственных препаратов; контроль побочных эффектов лекарственной терапии; контроль АД, ЧДЦ, пульса, массы тела и величины суточного диуреза; оказание доврачебной помощи при приступе сердечной астмы; проведение ЛФК; в необходимых случаях кислородотерапию. Также она проводит: беседы с больными и их родственниками о значении систематического приема гиполипидемичес- ких препаратов; о значении диеты с ограничением жиров для профилактики осложнений атеросклероза; обучение больных контролю (самоконтролю) ЧДЦ и пульса.
Мероприятия по уходу должны быть направлены на выполнение достаточной двигательной активности, предупреждение пролежней. Особенно большое значение имеет режим питания. Принципы рационального питания при атеросклерозе предусматривают: 1) уменьшение общей калорийности пищи; 2) уменьшение в рационе жиров и продуктов, богатых холестерином. Следует резко ограничить прием жирной пищи, особенно животных жиров, а также сахара, так как избыточное потребление сахара стимулирует продукцию эндогенного холестерина. Вместо животных жиров в рацион необходимо включить растительные жиры. Необходимо исключить из меню продукты, содержащие экстрактивные вещества (мясные бульоны, жареные блюда, копчености, пряности), ограничить прием соли (до 5—6 г/сут). Диета должна быть богата овощами, фруктами, кислыми нежирными молочными продуктами.
Фармакотерапия проводится по назначению врача и включает следующие группы лекарственных препаратов: 1) средства, тормозящие образование холестерина: статины — лавастатин (мевакор), принимается обычно по 40—60 мг 1 раз на ночь; симвастатин (зокор) — по 10— 20 мг в сутки; фибраты — клофибрат (мисклерон) — по 0,5—0,75 г’ 3 раза в день после еды; цетамифен — по 0,5 г 3—4 раза в день через 15 мин после еды; трибуспонин — по 0,1 г 3 раза’ в день после еды; 2) средства, улучшающие микроциркуляцию и тормозящие синтез холестерина: никотиновая кислота (0,5 г внутрь 3 раза в день), ксантинола никотинат (0,15 г внутрь 3 раза в день), пиридоксин (0,005 г внутрь 3 раза в день).
В лечении атеросклероза также применяют ангиопротекторы: пар-мидин (0,25 г внутрь 3 раза в день), добезилат-кальций (0,25 г внутрь 3 раза в день), антиагреганты (ацетилсалициловая кислота по 0,1 г внутрь 1 раз в день, трентал по 0,1 г внутрь 3 раза в день), курантил по 0,025 г внутрь 3 раза в день) и других препаратов, повышающих неспецифическую резистентность организма (квай по 1 драже 3 раза в день).
Проблемно-ситуационная задача. Пациент В., 68 лет, поступил в терапевтическое отделение на стационарное лечение с диагнозом: атеросклероз грудной аорты. При сестринском обследовании определены жалобы на: сильные боли в грудной клетке, иррадиирующие в обе руки, шею, спину, постоянного характера, головокружение, слабость. Пациент обеспокоен своим состоянием.
Объективно: общее состояние удовлетворительное, в сознании, положение в постели активное. Кожные покровы обычной окраски, температура тела 36,8 °С. В легких дыхание везикулярное. ЧДД 20 в минуту, сердце — тоны приглушены, ритмичные. Пульс 88 в минуту, ритмичен, удовлетворительных качеств. АД — 140/70 мм рт. ст. Живот мягкий, безболезненный.
Задания:
1. Определить потребности, удовлетворение которых нарушено, сформулировать проблемы пациента.
2. Поставить цели и составить план сестринских вмешательств с мотивацией.
Эталон ответа:
1. Нарушено удовлетворение потребностей: двигаться, спать, есть, пить, отдыхать, работать, общаться. Проблемы настоящие: боль в грудной клетке постоянного характера, слабость, потливость, нарушение сна, дефицит само ухода, тревога за свое будущее. Проблемы потенциальные: ухудшение состояния, связанное с развитием ИБС. Приоритетная проблема: боль в грудной клетке.
2. Краткосрочная цель: пациент отметит уменьшение боли в грудной клетке через 3 дня лечения. Долгосрочная цель: пациент отметит отсутствие боли в грудной клетке к моменту выписки и будет демонстрировать знания о профилактике ухудшения состояния.
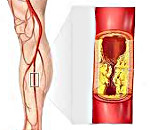
Больной Петров А.С., 68 лет. Обратился на прием к врачу общей практики с жалобами на боли в икроножных мышцах при ходьбе на расстояние более 200 метров, похолодание пальцев ног, одышку малых при физических нагрузках (ходьба по ровной поверхности, подъем на первый этаж). Вышеописанные боли в ногах беспокоят в течение 3 лет, но проходили самостоятельно. Последний месяц боли в ногах участились, появились ночью. В анамнезе гипертоническая болезнь, ИБС, перенесенный инфаркт миокарда 5 лет назад. Регулярно принимает аспирин, нормодипин, эналаприл, симвастатин. Курит много лет более 20 сигарет в день. Объективно: состояние удовлетворительное. Рост 168 см, вес 99 кг, объем талии –100см.Кожные покровы бледно-розовые. Цианоз губ. В легких жесткое дыхание, хрипов нет ЧДД 18 в минуту. Тоны сердца ритмичные, приглушены, ЧСС 76 в минуту, Акцент 2-го тона во втором межреберье справа. АД 150/90 мм рт.ст. Живот безболезненный, перкуторно размеры печеночной тупости по Курлову 15см, 10см, 9см. Отеков нет. Резко ослаблена пульсация на артериях нижних конечностях, начиная с аa.dorsalis pedis. В анализах – холестерин 7,9 ммоль/л, холестерин ЛПНП-5,0 ммоль/л, холестерин ЛПВП-0,8 ммоль/л, триглицериды 3,0 ммольл.
Вопросы к задаче:
1.Выделите ведущий клинический синдром:
2.Проведите дифференциальный диагноз по основному клиническому синдрому.
3.Укажите и обоснуйте предварительный диагноз.
4.Перечислите дополнительные исследования, необходимые для подтверждения диагноза. Укажите возможные изменения, характерные для данного заболевания.
5.Сформулируйте окончательный диагноз с использованием современных классификаций.
6. Тактика ведения больного режим, диета. Медикаментозное лечение с указанием дозы, побочных действий, показаний, противопоказаний.
7.Перечислите возможные осложнения.
8.Показания к хирургическому лечению и другим высокотехнологичным методам лечения.
9.Прогноз и трудовая экспертиза.
10. Профилактика первичная, вторичная, третичная.
1. Ведущий клинический синдром – Перемежающая хромота.
2. Круг заболеваний для дифференциальной диагностики:
а. облитерирующий эндартериит:за: боли в икроножных мышцах при ходьбе на расстояние более 200 метров, похолодание пальцев ног. Последний месяц боли в ногах участились, появились ночью.повышение холестерина.наличие факторов риска. Резко ослаблена пульсация на артериях нижних конечностях, начиная с аa.dorsalis pedis.
- Против:для развития заболевания в анамнезе характерно наличие переохлаждений нижних конечностей,отсутствие Отека конечностей;отсутствие Ощущения «мурашек» и онемения в ногах;отсутствие Повышенного потоотделения в нижних конечностях, Ломкость, посинение и деформация ногтей на ногах; для облитер.эндарт.характерно Появление язв. А впоследствии – некроза и гангрены;
б. Облитерирующий атеросклероз сосудов нижних конечностей.
За: боли в икроножных мышцах при ходьбе на расстояние более 200 метров, похолодание пальцев ног, одышку малых при физических нагрузках (ходьба по ровной поверхности, подъем на первый этаж). В анамнезе гипертоническая болезнь, ИБС, перенесенный инфаркт миокарда 5 лет назад.Наличие факторов риска(курит много лет более 20 сигарет в день,ожирение второй степени,повышенный УРОВЕНЬ ХОЛЕСТЕРИНА) Резко ослаблена пульсация на артериях нижних конечностях, начиная с аa.dorsalis pedis.
в. Облитерирующий тромбангиит (болезнь Бюргера) :за:боли в икроножных мышцах при ходьбе на расстояние более 200 метров, похолодание пальцев ног,наличие факторов риска(курение), Резко ослаблена пульсация на артериях нижних конечностях, начиная с аa.dorsalis pedis.
против:заболевание характерно для более молодого возраста, повышенная чувствительность конечностей к воздействию холода. Внешне это проявляется в виде резкого побледнения конечностей;отсутствие онемения в ногах,гиперпигментции нижних конечностей, отсутствие покалывание и жжение в подошвах, пальцах ног,отсутствие атрофии мышц
г. Тромбоз глубоких вен нижних конечностей. за: боли в икроножных мышцах при ходьбе на расстояние более 200 метров, похолодание пальцев ног, Резко ослаблена пульсация на артериях нижних конечностях, начиная с аa.dorsalis pedis. наличие факторов риска,
против:развитию тромбоза вен нижних конечностей способствует наличие операции,развивается послеоперационный период;отсутствие отеков на нижних конечностях,локальной гипертермии.
3.диагноз предварительный: ИБС, стенокардия напряжения 3 функциональный класс. Гипертоническая болезнь III, АГ-II ст., риск 4. ХСН-IIА 2 функциональный класс. Гиперлипопротеидемия тип 2а.Облитерирующий атеросклероз артерий нижних конечностей 2 стадия. Синдром перемежающей хромоты. Ожирение 2ст (ИМТ 35.08 кгм2).
Учитывая: длительный «стаж» курения, наличие ИБС, стенокардии, гипертонической болезни в анамнезе, гиперхолестеринемию, появление болей в икроножных мышцах, вероятнее всего, обусловлено развитием облитерирующего атеросклероза артерий нижних конечностей.
4.Дополнительные исследования необходимые для уточнения диагноза: ЭКГ; липидограмма (выраженные нарушения липидного обмена); УЗДГ артерий нижних конечностей (сужение просвета артерий, атеросклеротические бляшки); ЭХОКГ; при выявлении изменений УЗДГ — ангиография сосудов нижних конечностей для выявления степени поражения и решения вопроса о хирургическом лечении.
5. Диагноз: ИБС, стенокардия напряжения 3 функциональный класс. Гипертоническая болезнь III, АГ-II ст., риск 4. ХСН-IIА 2 функциональный класс. Гиперлипопротеидемия тип 2а.Облитерирующий атеросклероз артерий нижних конечностей 2 стадия. Синдром перемежающей хромоты. Ожирение 2ст (ИМТ 35.08 кгм2).
6.Лечение
Немедикаментозное лечение:госпитализация,режим палатный,отказ от курения ,гипохолестериновая диета;
Медикаментозная терапия:
Аспирин-75 мг сут
анагонистов кальция (в качестве антиангинальной терапии)-нифедипин 10мг 3 сут,
ИАПФ-каптоприл 50 мг 2 рсут
Статинов-аторвастатин 40 мгсут
Омепразол 20 мг2 разасут
нитроглицерина при приступах стенокардии.
Курсами – ангиопротекторы, спазмолитики, препараты улучшающие микроциркуляцию (вазапростан, вазонит, пентоксифиллин, никотиновая кислота и др.)
7. Осложнения: со стороны нижних конечностей — развитие трофических язв, гангрены,
септических осложнений.
8. Показания к хирургическому лечению: данные ангиографии сосудов нижних конечностей, возможно удаление атеросклеротических бляшек из крупных сосудов, стентирование, протезирование сосудов (ангиопластика, атерэктомия).
9. Ближайший прогноз для жизни относительно благоприятный. Временная нетрудоспособность возникает при обострении ИБС, высокая вероятность прогрессирования атеросклеротического поражения сосудистых бассейнов. Показано направление на МСЭК для определения группы инвалидности. Могут быть разрешены отдельные виды труда на связанного с физическими и эмоциональными нагрузками.
10. Первичная профилактика: контроль над факторами риска (избыточная масса тела, курение и т.д.). Вторичная и третичная профилактика включает: постоянный прием холестерин снижающих препаратов, лечение ишемической болезни сердца.Диспансерное наблюдение участкового врача или врача общей практики с консультацией специалиста — ангиохирурга и кардиолога.

Ситуационные задачи «Болезни сердечно-сосудистой системы. Атеросклероз. Гипертоническая болезнь».
Задача №1.
Мужчина 55 лет поступил в стационар спустя 2 часа после возникновения загрудинных болей, иррадиирущих в лопатку. Из анамнеза известно, что длительное время страдает гипертонической болезнью, много курит. ЭКГ-исследование зафиксировало резкий подъем сегмента S-T в отведениях II, III и AVF. Было принято решение ввести больному антикоагулянтные и фибринолитические препараты, после чего состояние пациента резко ухудшилось: стала нарастать клиника отека легких, появилось кровохарканье, артериальное давление – 90/60 мм.рт.ст. К концу первых суток пребывания в стационаре в биохимическом анализе крови отмечено нарастание уровня креатинина и мочевины, снижение уровня pH крови, объем выделяемой мочи резко снизился.
С чем Вы можете связать резкое ухудшение состояния больного после введения отмеченных в задаче лекарственных препаратов?
- Объясните механизм развития у больного отека легких с кровохарканьем?
- Объясните механизм выявленных биохимических сдвигов сыворотки крови, обратимы ли данные изменения?
- Какие морфо-функциональные изменения печени характерны для представленного состояния?
- Если бы больной умер спустя 30 минут с момента возникновения приступа загрудинных болей, как следовало формулировать основное заболевание?
Задача №2.
Женщина 64 лет страдает гипертонической болезнью на протяжении 25 лет. В последнее время у больной стали появляться отеки на лице, больная стала отмечать частые мочеиспускания в ночное время. УЗИ почек выявило их уменьшение в размерах, биохимический анализ крови определил гипопротеинемию и слабо выраженное повышение уровня креатинина. Ангиография почечных артерий выявила признаки неравномерного сужения просветов до 70%.
- Какая клинико-морфологическая форма гипертонической болезни развилась у больной?
- Как вы думаете, представляют ли клиническую ценность выявленные изменения почечных артерий, если да то какова патогенетическая роль этих изменений в развитии почечной патологии?
- Как вы расцениваете изменение биохимических показателей крови?
- Почему в такой ситуации важно оценивать состояние сердца и головного мозга?
Задача №3.
Больной поступил в клинику с жалобами на резкие боли в брюшной полости, слабость. Через несколько минут после поступления наступила потеря сознания, нитевидный пульс. Больной был прооперирован, в брюшной полости обнаружено около 1500 мл крови, в брюшном отделе аорта мешковидно выбухает, стенка ее истончена.
- С каким образованием в аорте связано кровоизлияние в брюшную полость?
- О каком виде этого образования можно говорить?
- Что произошло с этим образованием?
- Назовите развившееся осложнение?
Задача №4.
Больной 85 лет доставлен в клинику в крайне тяжелом состоянии: сознание отсутствует, правосторонний гемипарез. Ранее отмечались эпизоды нарушения мозгового кровообращения. При нарастающих явлениях отека головного мозга наступила смерть.
- Какие изменения могут быть обнаружены в головном мозге?
- Укажите изменения в артериях вилизиевого руга?
- Укажите клинико-морфологическую форму атеросклероза?
Задача №5.
У больного, страдавшего атеросклерозом и умершего от инфаркт миокарда, при патологоанатомическом вскрытии найдены стенозирующий атеросклероз коронарных артерий сердца, ветвей правой почечной артерии и бедренной артерий, причем в левой бедренной артерии обнаружен свежий обтурирующий тромб.
- Какие изменения могли быть обнаружены в правой почке?
- Какие изменения могли возникнуть в нижней конечности?
- Морфогенетические стадии атеросклероза.
Задача №6.
Больной обратился к врачу с жалобами на одышку при физической нагрузке, сердцебиение, боли и тяжесть в области сердца. В течение последних нескольких лет периодически отмечается повышение АД. Заболевания, с которым можно было бы связать артериальную гипертензию не найдены. Поставлен диагноз «гипертонической болезни».
- О какой клинико-морфологической форме гипертонической болезни идет речь?
- О какой стадии болезни можно думать?
- Какие изменения сердца изменяются при гипертонической болезни и как?
- Каковы изменения артериол при данной стадии?
Задача №7.
У больного, страдавшего в течение 15 лет гипертонической болезнью, появились жалобы на слабость, быструю утомляемость, полиурию. При обследовании выявлены: белок, в моче, повышение содержание креатинина в крови. Больной умер при нарастающих явлениях аутоинтоксикации от хронической почечной недостаточности.
- Какая клинико-морфологическая форма гипертонической болезни имеет место?
- Как называется патологический процесс, развившийся в почках?
- Макроскопическая картина почек?
- Как называется состояние нарастающей аутоинтоксикации при почечной недостаточности?
Задача №8.
Больная, страдавшая на протяжении 20 лет гипертонической болезнью, доставлена в отделение неврологии с жалобами на выраженные головные боли, нарушение движение в руке и ноге слева. При люмбальной пункции в ликворе найдены эритроциты. Через 5 ч после госпитализации больная скончалась. На вскрытии в правом полушарии головного мозга найдена гематома.
- О какой стадии гипертонической болезни можно говорить в данном случае?
- Какие изменения артерий могли быть найдены при гистологическом исследовании?
- Какие изменения мелких артерий и артериол можно обнаружить?
- Какая это клинико-морфологчиеская форма болезни?
Задача №9.
У больного 42 лет, страдавшего около года гипертонической болезнью с крайне высоким артериальным давлением, развилась острая почечная недостаточность. Больной скончался.
- Какие острые изменения почек могли быть найдены на вскрытии?
- Какие из этих изменений характерны для злокачественной гипертонии?
- Какое значение имеют изменения почек при злокачественной гипертонии?
- Какие микроскопические изменения характерны для гипертонического криза?
Ответ №1.
- Возник т.н. синдром реперфузии, характеризующийся повреждением миокарда после восстановления обычного кровотока.
- Острое венозное полнокровие малого круга, массивный эритродиапедез.
- Вследствие развившегося кардиогенного шока стала формироваться острая почечная недостаточность
- Острое венозное полнокровие
- Внезапная коронарная смерть
Ответ №2.
- Почечная
- Хроническая ишемия почек способствовала прогрессированию склеротических процессов в почках.
- Нарушена клубочковая фильтрация, проявления начальной стадии хронической почечной недостаточности
- В сердце развивается гипертрофия левого желудочка, гипертоническая болезнь способствует атеросклерозу, что может привести к ХИБС и цереброваскулярным заболеваниям.
Ответ №3.
- Аневризмой.
- Мешковидной
- Разрыв стенки
- Атеросклероз
Ответ №4.
- Ишемический инфаркт
- Атеросклеротические изменения
- Церебральная
Ответ №5.
- Атеросклеротический нефросклероз
- Гангрена
- Долипидная, липоматоз, липосклероз, атероматоз, изъязвление, атерокальциноз
Ответ №6.
- Сердечная форма
- «Функциональная» стадия
- Гипертрофия левого желудочка
- Гипертрофия мышечного слоя, эластических структур, спазм.
Ответ №7.
- Почечная
- Артериолосклеротический нефросклероз
- Уменьшены в размерах, корковый и мозговой слой истончены, поверхность мелкозернистая.
- Азотемическая уремия
Ответ №8.
- Третья
- Атеросклероз
- Гиалиноз, плазматическое пропитывание, фибриноидный некроз
- Мозговая
Ответ №9.
- Инфаркты почек, артериолонекроз почек
- Артериолонекроз почек
- Злокачественный нефросклероз Фара
- Спазм артериолы, плазматическое пропитывание, фибриноидный некроз, тромбоз, диапедезные кровоизлияния.
Занятие «Болезни сердечно-сосудистой системы. Атеросклероз.
Гипертоническая болезнь».
МАКРОПРЕПАРАТЫ
№ 250 Атеросклероз аорты с аневризмой брюшного отдела (см. «Атлас»., рис 8.2).
Интима аорты пестрого вида за счет чередования участков желтого и желто-серого цвета (жировые пятна), которые местами сливаются (жировые полоски), но не возвышаются над поверхностью интимы. Много округлых белых или желто- белых образований, возвышающихся над поверхностью интимы (фиброзные бляшки). Последние сливаются между собой, придавая интиме бугристый вид, местами изъязвляются (атероматозная язва); видны кровоизлияния в толщу бляшки (интрамуральная гематома). Бляшки имеют каменистую плотность (петрификация бляшек), вследствие чего стенка сосуда резко деформирована. В брюшном отделе определяется мешковидное выпячивание стенки аорты (аневризма), заполненное сухими серо-красными тромботическими массами.
№63 Макропрепарат «Гипертрофия сердца» (бычье сердце)
Размеры и масса сердца значительно увеличены, резко утолщены стенка левого желудочка, сосочковые и трабекулярные мышцы. Полость левого желудочка обычных размеров, выносящий тракт сердца удлинен. Речь идет о концентрической гипертрофии миокарда. (рис. 5.4 «Атлас»)
№ 251 Артериолосклеротический нефросклероз (первично-сморщенная почка)
Почки значительно уменьшены в размерах, поверхность их равномерно мелкозернистая. На разрезе отмечается резкое истончение коркового и мозгового слоев а разрастание жировой клетчатки вокруг лоханки. Первично-сморщенные почки – основное проявление почечной формы гипертонической болезни. (Основное проявление почечной формы гипертонической болезни). (рис. 8.6 «Атлас»)
«Гангрена кишки» (см. Атлас., рис 1.4)
Стенка кишки отечная, утолщенная, дряблой консистенции, черно-красного цвета. Серозная оболочка тусклая, покрыта фибрином.
«Гангрена нижней конечности» (см «Атлас»., рис 1.3.)
Ткани стопы уменьшены в объеме, сухие, черного цвета. Демаркационная зона четко выражена.
«Киста головного мозга» (см. Атлас рис. 21.4) препарат головного мозга. В подкорковых ядрах головного мозга-полость с буроватыми стенками.
№254 «Артериолосклеротический нефросклероз»-первичносморщенная почка, (окраска Г-Э). см. «Атлас»., рис 8.7) (рис!).
Стенки артериол резко утолщены, гомогенные, бесструктурные, просвет сужен, местами облитерирован. Клубочки коллабированы, замещены соединительной тканью или массами гиалина. Канальцы атрофичны. Количество межуточной соединительной ткани увеличено. Сохранившиеся нефроны компенсаторно гипертрофированы.
Дата добавления: 2016-04-03; просмотров: 1432 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление