Сит при бронхиальной астме
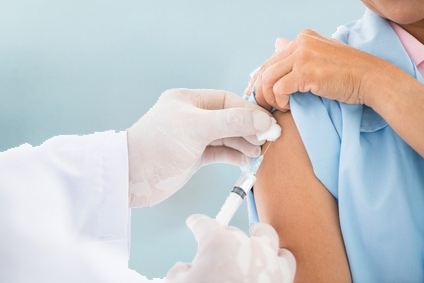
В структуре инфекционно-аллергических заболеваний самой распространенной болезнью принято считать бронхиальную астму. Эпидемиологи отмечают тенденцию роста заболеваемости.
Такая ситуация требует эффективных методов терапии. Используются различные методы лечения. При этом Всемирная организация здравоохранения признала СИТ самым эффективным из них для больных бронхиальной астмой.
Наконец-то появилось лечение, которое способно уменьшить или полностью убрать симптомы этого заболевания.
СИТ-терапия при астме

Специфическая терапия – уникальная методика, которая лечит гиперчувствительность радикальным способом. Суть ее состоит во введении в организм инъекции активного вещества, вызывающего аллергию.
Начали применять ее еще в начале 20-го века для лечения сезонного аллергического ринита. Метод доказал свое положительное воздействие, главным его преимуществом является эффективность.
Проявления воспалительных реакций и приступы удушья прекращаются на несколько лет после проведения СИТ при бронхиальной астме. В течение 2-3 месяцев терапии организм все меньше и меньше реагирует на дозы аллергена.
Процедуру лечения необходимо проходить несколько раз, но такой метод обеспечивает длительную ремиссию астмы.
Специалисты рекомендуют сразу после выявления аллергической бронхиальной астмы приступить к специфическому лечению. Методика показывает наиболее высокий результат, если ее применить на первой стадии заболевания, не дожидаясь осложнений.
Лечением должны заниматься профессиональные аллергологи-иммунологи, так как метод может дать серьезные побочные эффекты.
Механизмы специфической иммунотерапии

Специфическая терапия действует на выработку антител и на аллергический процесс на клеточном уровне. При эффективном лечении у пациента:
- развивается устойчивость к вводимым аллергенам;
- нормализуются иммунные реакции;
- затормаживается активность лимфоцитов;
- смягчаются проявления гиперчувствительности;
- уменьшается воспаление.
Иммунологический ответ на лечение полностью зависит от того, насколько правильно подобрана доза вводимых аллергенов.
Механизмы лечения разнообразны. Они основаны на перестройке иммунитета, контроля выработки цитокинов, антител и иммуноглобулина, которые воздействуют на процесс сенсибилизации. Терапия тормозит начальную и последнюю фазу аллергической реакции, снимает воспаление, снижает повышенную восприимчивость бронхов к раздражителям.
Систематические инъекции определенной дозы аллерговакцины стимулируют иммунную систему, развивая устойчивость к определенному аллергену.
Показания и противопоказания
Ранее СИТ проводили только больным, которым другие способы лечения не помогали. Благодаря сегодняшнему прогрессу специфический метод является довольно результативным и применяется довольно широко. Его можно использовать даже для детей пятилетнего возраста.
Гипосенсибилизацию назначают при хроническом воспалении дыхательных путей, проявляющемся приступами одышки, кашлем и другими проявлениями, причиной которого является воздействие определенных аллергенов, а также при различных видах аллергических реакций.
Основные заболевания:
- сенная лихорадка;
- анафилактическая реакция на яд насекомых;
- атопическая астма с легкими и среднетяжелыми клиническими проявлениями;
- атопический дерматит;
- воспаление конъюнктивы, вызванное аллергеном.
Сопутствующие:
- сердечно-сосудистые болезни;
- патологии эндокринной системы;
- некоторые ЛОР-заболевания;
- гастроэнтерологические болезни.
Самой большой целевой группой для СИТ являются больные с бронхиальной астмой.
Когда назначают курс

Курс специфического лечения может быть назначен больным с такими заболеваниями:
- аллергией круглогодичной, сезонной, пыльцевой;
- крапивницей;
- хронической неинфекционной аллергией;
- инфекционной аллергией;
- пищевой аллергической реакцией.
Терапию назначают после досконального иммунологического обследования. К тому же аллерген должен быть точно определен.
Лечение назначают в том случае, если нельзя ограничить контакт с раздражителем.
Специфическую иммунотерапию не рекомендуется проводить:
- больным туберкулезом;
- при нарушении функций почек, печени;
- людям с психическими расстройствами;
- при патологиях щитовидной железы;
- беременным;
- при онкологических заболеваниях;
- малышам до 5 лет;
- людям в возрасте старше 55-60 лет.
Нельзя проводить СИТ, когда какое-либо заболевание находится в фазе обострения, а также если ранее этот метод не помог.
Преимущества и недостатки СИТ

СИТ при бронхиальной астме является довольно эффективным методом, но существует риск при вводе аллергена. Были случаи, когда инъекции наносили вред здоровью.
К преимуществам данной терапии можно отнести:
- улучшение состояния при аллергии разных форм;
- длительная ремиссия, сопровождающаяся ослаблением и полным исчезновением симптомов;
- предотвращение перехода легких клинических симптомов аллергии в более тяжелую форму;
- уменьшение потребности в использовании медикаментов;
- относительная безопасность;
- удобное применение;
- сохранение работоспособности пациентов.
Хоть специфическое лечение не считается опасным, но в организм вводится аллерген, поэтому необходимо контролировать состояние больного.
Специфическая иммунотерапия снижает гиперчувствительность не только к какому-либо аллергену, но и к факторам окружающей среды, оказывающим раздражающее действие:
- холодный воздух;
- сигаретный дым;
- пыль;
- резкие запахи.
Преимуществом специфической методики является не только лечение аллергии, но и ее предупреждение.
Наиболее эффективно лечебное действие СИТ на пациентов, которых болезнь не запущена.
В настоящее время иммунная терапия практически не имеет недостатков, но необходимо выделить некоторые моменты:
- большая продолжительность терапии;
- существует малый риск анафилактического шока у пациента во время введения аллергенов;
- побочные реакции.
Эффективность методики определяется качеством аллерговакцин.
Как проводится терапия
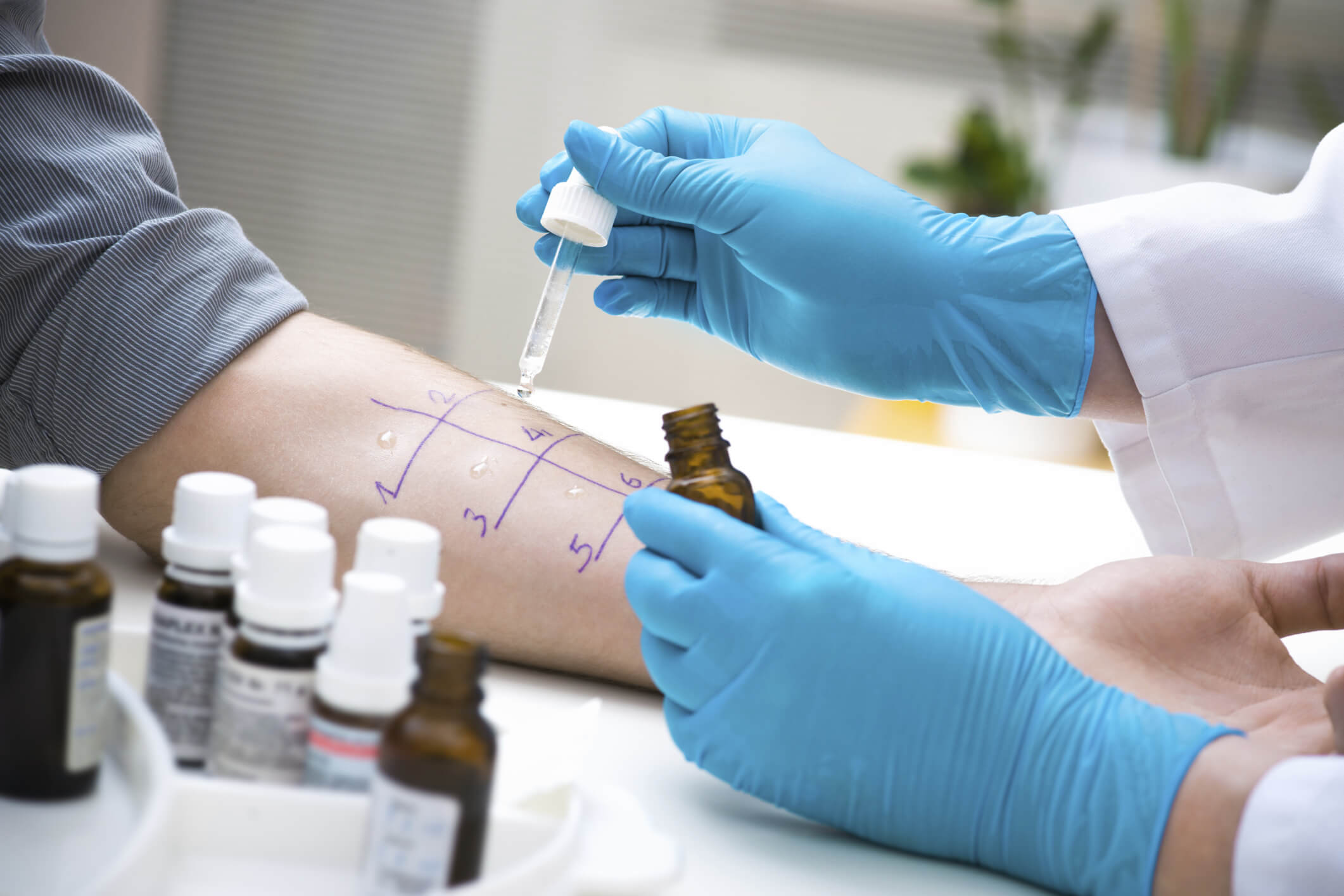
Проведение терапии нужно заблаговременно планировать. При сезонной аллергии, например, летней, нужно проводить лечение осенью или зимой. Круглогодичную аллергию можно лечить в течение всего года.
Перед тем как начать проведение СИТ, нужно подготовиться к мероприятию. Для этого следует:
- провести аллергопробы;
- соблюдать рекомендации лечащего специалиста;
- исключить из меню определенные продукты;
- отказаться от антигистаминных средств;
- соблюдать гипоаллергенную диету.
СИТ предусматривает предварительную специфическую диагностику. Она включает:
- изучение аллергологического анамнеза;
- проведение кожных тестов;
- иммунологические тесты;
- элиминационные пробы;
- уточнение этиологических факторов.
Принцип лечения напоминает средневековый метод приучения организма к ядам. В свое время феодалы принимали ядовитые вещества, увеличивая порции, чтобы затем их никто не мог отравить. Так как организм был уже натренирован, он справлялся со смертельными дозами.
Похожее воздействие оказывает введение аллергена в организм с определенной периодичностью. Такой способ формирует иммунитет к определенному веществу и подавляет аллергические реакции.
Варианты использования метода

Метод СИТ можно использовать в нескольких вариантах:
- короткий предсезонный курс длительностью до 6 недель;
- полный предсезонный курс — до 6 месяцев;
- круглогодичная терапия.
Проводят лечение разными способами:
- подкожные инъекции;
- перорально, то есть капли в рот;
- сублингвально – препараты для рассасывания;
- интраназально — капли в нос;
- эндоназально — беспункционный метод синус-катетером.
Проведение одного полного курса длится несколько месяцев. Препарат применять следует до трех раз в неделю. Всего нужно провести 25-40 инъекций в течение 2-3 месяцев.
Подкожные инъекции проводит врач-аллерголог в специализированном кабинете, используя инсулиновые шприцы. Курс терапии рассчитан на лечение аллергии только на один вид раздражителя:
- на пыльцу растений;
- домашнюю пыль;
- на клещей.
Так как отмечается три периода обострения аллергии, для удобства лечебные аллергены объединили в такие смеси:
- ранняя весенняя;
- осенняя;
- летняя.
При регулярном повторении курсов состояние больного заметно улучшается уже в первый год. Для стойкой ремиссии рекомендуется проводить терапию от 3 до 5 лет.
Схема применения

При любой схеме лечение проводится в два приема.
- Первоначальная фаза: длительная фаза получения максимальной дозы аллергена.
- Фаза, поддерживающая действие терапии: ввод аллергена в маленьких дозах с постепенным увеличением количества вещества до максимально переносимого.
Существуют краткосрочные курсы терапии. Их схемы таковы:
- шоковый способ: вакцину вводят каждые 2 часа в течение 1 дня;
- мгновенный: инъекцию делают раз в 3 часа в течение 3 суток;
- ускоренный: проводят лечение трижды в день.
Краткосрочные способы менее эффективны, чем длительное лечение. Их проводят только в стационарных отделениях медицинских учреждений, так как существует риск побочных реакций. На это время больного госпитализируют. Лечение может занять несколько дней.
Любые попытки самостоятельно провести аллерготерапию могут привести к серьезным негативным последствиям. Только врач может после проведения обследования назначить иммунотерапию и установить точную дозировку аллерговакцины.
Возможные побочные эффекты
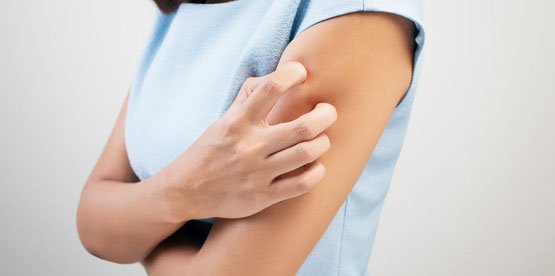
Специфическая иммунотерапия может вызвать ряд побочных эффектов. Чтобы не ухудшить ситуацию, рекомендуется обращаться за лечением только к профессиональным специалистам-аллергологам.
Метод СИТ способен вызвать негативные местные и системные реакции. У многих пациентов могут наблюдаться:
- зуд;
- местное покраснение кожи;
- жжение;
- отек эпидермиса.
Симптомы проходят через несколько дней после ввода лекарства. В том случае, если это начинает сильно беспокоить больного, врач назначает антигистаминные средства. При этом удлиняется интервал между введением вакцины.
Системные побочные признаки заметить можно после процедуры в течение получаса. Они могут проявляться как в легкой, так и в тяжелой форме.
Легкая степень:
- чихание;
- кашель;
- слезотечение;
- зуд в носу;
- боль в суставах;
- головные боли;
- повышение температуры.
Средняя степень:
- кожная сыпь;
- затрудненное дыхание;
- кожный зуд.
Тяжелая степень:
- бронхиальный спазм;
- отек гортани;
- анафилаксия;
- диффузная сыпь;
- крапивная лихорадка.
Побочные действия в тяжелой форме у аллергиков проявляются в основном на яд перепончатокрылых.
С целью профилактики осложнений рекомендуется придерживаться специальной диеты, назначенной врачом. Аллерголог может порекомендовать принимать антигистаминные препараты. При этом не следует прекращать основное лечение бронхиальной астмы.
Чтобы исключить осложнения любого вида после СИТ, пациенту необходимо внимательно наблюдать за состоянием своего здоровья. При самых незначительных изменениях в организме нужно сообщать врачу. Соблюдая рекомендации специалистов, можно снизить риск побочных последствий.
Эффективность лечения

Специфическая иммунотерапия показала свою высокую результативность для уменьшения частоты появления симптомов аллергии или приступов удушья.
Клинической эффективности можно добиться только при тесном сотрудничестве пациента с аллергологом. Так как процесс иммунотерапии длителен, нужно понимать, насколько важно придерживаться всех рекомендаций врача.
Основное действие методики заключается в ликвидации аллергических проявлений и в прекращении приема лекарственных средств. Результатами лечения являются:
- длительная ремиссия;
- уменьшения воздействия аллергенов на развитие воспаления в бронхах;
- уменьшение потребности в фармакологических препаратах.
Положительный результат СИТ достигается после завершения всех курсов терапии. Чем раньше начать лечение, тем быстрее наступит эффект.
Практически 100% пациентов с аллергическим ринитом, пройдя СИТ, избавляются от гиперчувствительности к причинно-значимым аллергенам.
В заключение
Ученые продолжают искать наиболее эффективные способы лечения аллергической формы бронхиальной астмы. На сегодняшний день прерогативой специалистов стал метод СИТ.
Специфическая иммунотерапия проводится на протяжении довольно длительного времени, но она обеспечивает долгую жизнь без острых аллергических проявлений.
Фармакология предлагает огромное количество препаратов от аллергии. Некоторые из них стоят большие деньги. Но все ли лекарства могут помочь?
Есть такие, что оказывают временное действие, а некоторые могут и навредить. Препараты направлены на снятие симптомов аллергии, а иммунотерапия воздействует на ее причину. Если появляются сомнения в эффективности лечения, СИТ прекращается или корректируется.
На сегодняшний момент СИТ считается наиболее эффективным методом лечения аллергической астмы, но связанным с определенной долей риска для здоровья.
Источник
Результаты СИТ бактериальными аллергенами оценивают после проведения полного курса лечения и контрольных наблюдений за больными в течение 2-3 лет.
При оценке лечения учитывают клинические данные и результаты кожно-аллергических проб.
Применяют четырехбалльную оценку эффективности лечения:
Отличные результаты — при проведении поддерживающей терапии больной не отмечает симптомов заболевания, больной полностью трудоспособен.
Хорошие результаты — больной редко отмечает нерезко выраженные симптомы болезни, которые быстро купируются приемом небольших доз каких-либо антигистаминных препаратов и спазматических средств, больной полностью трудоспособен.
Удовлетворительные результаты — у больных имеются симптомы заболевания, несмотря на прием антигистаминных, спазмолитических препаратов и других симптоматических средств, но состояние и самочувствие значительно лучше, чем до проведения специфической гипосенсибилизации (приступы болезни реже, симптомы меньшей интенсивности). В период обострения у больного частично снижается трудоспособность.
Неудовлетворительные результаты — лечение оказалось неэффективным.
Специфическое лечение
Специфическое лечение более эффективно в первых стадиях заболевания. Рекомендуется его начинать как можно раньше с момента диагностики бактериальной аллергии.
Начиная с ранних работ (L. Behonkowa, 1959; J. Liska, 1961-68), показавших участие микроорганизмов дыхательного тракта в процессах сенсибилизации больных бронхиальной астмой, начался период использования, так называемых ауто- и гетеровакцин для лечения инфекционно-аллергических заболеваний дыхательных путей. Последующие работы показали гиперчувствительность больных инфекционно-аллергической бронхиальной астмой (ИАБА) к условно-патогенным микробам (нейссеррии, стафилококку, зеленящему стрептококку). Были получены результаты, подтверждающие возможность получения хороших и отличных результатов у 67% больных ИАБА при назначении им аутовакцин, изготовленных из микробов, выделенных из бронхиального секрета этих пациентов.
Аутовакцины получили название «корпускулярных аллергенов» в связи с тем, что содержали не только метаболиты микробных тел, но и микробные клетки, выращенные на питательных средах, покрытых целлофановыми дисками. Такой подход позволял получить взвесь микроба и продуктов его метаболизма без примеси питательной среды. «Корпускулярные аллергены» широко использовались для СИТ больных с инфекционно-аллергической бронхиальной астмой. Наличие полноценного антигенного комплекса микроба в составе лечебного препарата позволяло получать высокий терапевтический эффект при СИТ.
A. Oehling, рассматривая разнообразные способы лечения ИАБА, направленные на разные звенья патогенеза болезни: антибиотики, кортикостероиды, антигистаминные, отмечает, что большая ошибка состоит в «увлечениях» этими методами. Только бактериальная иммунотерапия способна создать надежную защиту организма от микробов-возбудителей ИАБА Представляя работы разных авторов A. Oehling (1996) обосновывает необходимость СИТ и показывает, что эффективность этого метода может давать от 75 — 86% хороших результатов.
Существующие рассуждения о целесообразности СИТ микробными аллергенами не ограничивают практики лечения аллергопатологий дыхательного тракта с помощью ингаляционного использования бактериальных вакцин. Известно, что широко применяется препарат рибомунил (фирма Pierre Fabre, Франция). Согласно данным Б. В. Пинегина и соавт., использование вакцины может сопровождаться изменением гуморального иммунитета слизистых оболочек респираторного тракта больных хроническими бронхитами, в частности, стимуляцией функциональной активности В-лимфоцитов бронхо-легочного аппарата.
Б. А. Молотилов с соавт. отмечают, что терапия бактериальными аллергенами оказывает стимулирующее действие как на клеточное, так и на гуморальное звено иммунитета. Более того, авторы указывают, что клиническая эффективность лечения в этих случаях сопровождается выраженным снижением уровня сенсибилизации организма не только к лечебному аллергену, но и к другим аллергенам.
В институте иммунологии в течение 20 лет под руководством А. Д. Адо осуществлялись работы по СИТ бактериальными аллергенами. Т. А. Червинская, Г. Керопян осуществляли СИТ бактериальными аллергенами, используя укороченную схему. Специфическая гипосенсибилизирующая терапия (СИТ) проводилась больным с инфекционно-аллергической (инфекционно-зависимой) бронхиальной астмой, ускоренный вариант которой условно авторы назвали сокращенно СГУМ. Целью исследования являлась оценка эффективности специфической гипосенсибилизации ускоренным методом (СГУМ) по специально разработанной схеме, которая характеризуется более высокой интенсивностью введения аллергена, большей суммарной дозой аллергена (табл. 47).
Всем больным до и после проведения курса СГУМ проводились:
1) общеклиническое и аллергологическое обследование, которое включало сбор аллергологического анамнеза, постановку кожных скарификационных тестов с небактериальными аллергенами и внутрикожных тестов с бактериальными аллергенами, провокационные ингаляционные тесты с бактериальными аллергенами, с целью выявления бактериальной сенсибилизации организма;
2) исследование функции внешнего дыхания (ФВД);
3) первичное иммунологическое обследование;
4) бронхоскопия;
5) бактериологическое исследование мокроты;
6) исследование неспецифической реактивности бронхов;
7) исследование назальной проходимости с помощью риноманометра;
8) определение общего IgE в сыворотке радиоиммунным методом.
У всех больных СГУМ осуществлялась по следующей схеме, представленной в таблице 38. Продолжительность курса лечения составляла в среднем 2,5 — 3 недели, интенсивность введения аллергена — по 1 — 2 инъекций в день, общая доза 40 млн. 722 200 микробных клеток (основной курс). Основной курс проводился в условиях стационара под строгим контролем за состоянием больного. В течение 6 месяцев после окончания основного курса проводился поддерживающий курс. Общая доза (основной и поддерживающий курсы) составляла 4 млрд. микробных клеток. Поддерживающий курс проводился в поликлинических условиях под контролем врача-аллерголога.
Всего прошло курс лечения 30 больных ИАБА средней степени тяжести, в фазе относительной ремиссии, из них 16 женщин и 14 мужчин в возрасте 17-55 лет, средний возраст 38 лет, с длительностью заболевания 9,5 года, 19 больных прошли от 1 до 3 курсов специфической гипосенсибилизации классическим методом без клинического эффекта.
Из сопутствующих заболеваний следует отметить аллергическую риносинусопатию у 22 больных, в том числе у 19 имелась поллинозная риносинусопатия. Все больные непрерывно получили базисную терапию: 12 человек — бекотид (от 6 до 12 доз в сутки), 9 — интал (2 — 4 капсулы в сутки), 6 — теопек (по 0,3 г 2 раза в сутки). Средняя потребность в бронхолитиках составляла 1 — 6 ингаляций в сутки.
Общие реакции при постановке кожных тестов с бактериальными аллергенами отмечались у 13 больных, из них у 9 больных бронхоспазм, у 1 — слабость, недомогание, чувство озноба, подъем температуры до субфебрильных цифр. Бактериальный аллерген для курса СГУМ выбирался на основании результатов кожного тестирования с учетом системных реакций и провокационных ингаляционных тестов. У 14 больных СГУМ проводилась аллергеном нейссерия перфлава, у 16 — аллергеном нейссерии перфлава и стафилококка золотистого.
Следует отметить хорошую переносимость больными инъекций бактериальных аллергенов, лишь у 4 больных отмечались местные реакции в виде отека, гиперемии места инъекции, у 3 — явления умеренного бронхоспазма по замедленному типу (в течение 1 — 3 суток), которые проходили самостоятельно через 1 — 2 часа или требовали разового применения бронхолитика. По окончании основного и поддерживающего курсов больных наблюдали в течение года.
Отличный эффект отмечался у 5 больных (полностью исчезли приступы удушья), хороший эффект — у 13 больных (резко сократилась потребность в бронхолитиках, выраженных обострений не отмечалось), удовлетворительный эффект — у 8 больных (сохранялась потребность в базисной терапии, отмечалось 1 — 2 обострения в год). Эффекта не отмечалось у 4 больных. Утяжеления течения бронхиальной астмы не отмечалось ни у одного больного.
Результаты исследований ФВД показали, что через 6 месяцев после начала лечения отмечалось достоверное увеличение основных показателей ФВД.
При исследовании неспецифической гиперреактивности бронхов с помощью карбахолинового теста пороговая концентрация карбахолина до лечения составляла 1,9 ± 0,3-мг/мл. После окончания лечения чувствительность бронхов к карбахолину уменьшилась, пороговая концентрация составила 2,8 ± 0,2 мг/мл (Р
Как видно из представленных результатов, после проведения СГУМ бактериальными аллергенами произошло улучшение основных клинических показателей — уменьшилась частота и тяжесть приступов, а соответственно, и потребность в ингаляционных симпатомиметиках, возросли основные показатели бронхиальной проходимости и уменьшилась неспецифическая гиперреактивность бронхов, произошло восстановление назальной проходимости. Такие данные согласуются с данными, полученными при проведении специфической гипосенсибилизации бактериальными аллергенами классическим методом, а также с положительными результатами лечения смесью бактериальных экстрактов (Бронховаксон) и вакцины, приготовленной на основе стафилококка золотистого.
Применение СГУМ бактериальными аллергенами позволяет в кратчайший срок достигнуть максимальной дозы аллергена, суммарная доза оказывается большей, допускает возможность проведения СГУМ в теплое время года, когда риск обострений на фоне ОРВИ минимален. Однако следует отметить, что необходим тщательный отбор больных для СГУМ. Кроме противопоказаний, существующих для проведения гипосенсибилизации классическим методом, следует применять СГУМ у больных с нестабильным течением бронхиальной астмы, у больных, подтвержденных частым ОРВИ, и у больных с гиперергической кожной реакцией на бактериальные аллергены.
Таким образом, в результате проведенных авторами исследований можно сделать следующие выводы:
1. Установлена клиническая эффективность специфической гипосенсибилизации ускоренным методом аллергенами нейссерии перфлава и стафилококка золотистого у больных инфекционно-аллергической бронхиальной астмой.
2. В результате комплексной терапии с применением специфической гипосенсибилизации ускоренным методом отмечена положительная динамика основных клинических показателей у большинства больных.
3. Отмечено улучшение проходимости назальных дыхательных путей у больных с сопутствующей аллергической патологией носа.
4. Специфическая гипосенсибилизация ускоренным методом аллергенами нейссерии перфлава и стафилококка золотистого может быть рекомендована в качестве этиологического метода лечения в комплексной терапии бронхиальной астмы.
Таблица 47. Схема проведения СИТ корпускулярными бактериальными аллергенами у больных инфекционно-аллергической бронхиальной астмой (по Т. А. Червинской и Г. А. Керопян, 1998)

О. Н. Ларина (1989) проводила СИТ стафилококковым и нейссериальным аллергеном. СИТ бактериальными аллергенами проведено 150 больным бронхиальной астмой (25) (табл. 48).
Основной курс лечения продолжался 6-7 месяцев и обычно заканчивался на дозе 0,5 мл разведения 10-1. Далее больным назначалась поддерживающая терапия: в течение последующих 6-и месяцев: аллергены в дозе 0,5 мл разведения 10-1 вводились через 5-7 суток; в течение 2-го года лечения — в дозе 0,5 мл разведения 10-1 через 7-10 суток.
За 2 года лечения больной получал в среднем 122 инъекции аллергена общей дозой примерно 4100 млн.микр. клеток.
Введение аллергена не производилось во время интеркуррентных инфекций, а также во время менструаций. СИТ проводилась под постоянным наблюдением врача аллерголога-исследователя 1 раз в месяц. При наличии сопутствующих заболеваний проводилось контрольное наблюдение соответствующими специалистами (отоларингологом, стоматологом, гинекологом, пульмонологом, терапевтом).
Таблица 48. Примерная схема вводимой при СИТ дозы бактериальных аллергенов (нейссерии перфлава и стафилококка золотистого) по месяцам лечения (по О. Н. Лариной)

Под действием СИТ достоверно снизились размеры замедленных кожных реакций на специфические бактериальные аллергены (Р
Через 1 год проведения СГ терапии замедлены кожные пробы со специфическим аллергеном нейссерией перфлава уменьшились до 34,1 мм в диаметре — в группе НА, до 30,4 мм — в группе НА-СА, а через 2 года лечения до 19,0 мм и 21,8 мм в диаметре в этих группах, соответственно. Замедленные кожные пробы со специфическим аллергеном стафилококком золотистым снизились через 1 год СГ терапии до 18,6 мм — в группе СА, до 28,1 мм — в группе НА-СА, а через 2 года лечения — до 10,1 мм и 12,0 мм в диаметре в этих группах, соответственно. Разница статистически достоверна (Р
У больных контрольной группы результаты кожных тестов с бактериальными аллергенами в исходном состоянии соответствовали таковым в основных группах, за 2 года наблюдения статистически достоверных изменений не было.
У части больных при внутрикожном тестировании бактериальными аллергенами были отмечены синдромные реакции, являющиеся дополнительным критерием в оценке специфичности препарата. При внутрикожной пробе с аллергеном нейссерии синдромные реакции отмечены у 31,4% больных, на аллерген стафилококка — у 22,9%, эффективность СИТ достигала 80% хороших и отличных результатов.
Хутуева С.X., Федосеева В.Н.
Опубликовал Константин Моканов
Источник

