Симптом атеросклероза мезентериальных артерий
Атеросклероз – это хроническое заболевание кровеносных сосудов. Характеризуется образованием атеросклеротических бляшек на стенках. Происходит это вследствие износа, повреждения сосудов, нарушения жирового обмена или повышенного уровня холестерина в крови. Поражаются сосуды среднего и крупного диаметра.
На сосудистых стенках образуются жировые бляшки, просвет уменьшается. Сосуды твердеют, теряют гибкость, что влечёт за собой ухудшение доставки необходимого объёма крови к органу. Нарушается кровообращение.
Атеросклероз зачастую локализуется в мезентериальных сосудах.
Мезентериальные или брыжеечные сосуды отходят от брюшного отдела аорты. Название происходит от слова «мезентерий», что значит брыжейка или складка брюшины, закрепляющая внутренние органы в брюшной полости. Брыжеечные сосуды снабжают кровью все отделы кишечника.
Классификация
По МКБ-10 заболевание атеросклероз мезентериальных артерий имеет следующие коды:
- I70 Атеросклероз;
- I70.8 Атеросклероз других артерий;
- K55 Сосудистые болезни кишечника.
Атеросклероз разделяют по происхождению и по течению.
По происхождению:
- Гемодинамический. Вызванный различными нарушениями кровообращения.
- Метаболический. Спровоцированный нарушениями обмена веществ.
- Смешанный.
По течению:
- Медленно прогрессирующий. Встречается чаще всего.
- Ремиттирующий. Повторные ослабления симптомов заболевания.
- Острый.
- Злокачественный.
В течение атеросклероза выделяют две стадии:
- Доклиническая стадия. Когда болезнь подтверждается только клиническими исследованиями – анализами крови или инструментальными исследованиями.
- Клиническая стадия. Присутствуют ярко выраженные симптомы патологии.
Причины
Основная причина возникновения атеросклероза – это нарушение липидного обмена веществ. Образуется жировая бляшка, сужающая просвет сосуда, нарушающая кровоток.
Повлиять на формирование атеросклероза могли следующие патологии сосудов:
- Врождённые пороки развития;
- Анатомические особенности;
- Воспалительные процессы;
- Хирургические операции на органы брюшной полости;
- Расслаивающая аневризма аорты в брюшной части;
- Генетическая предрасположенность;
- Новообразование в брюшной полости, давящее на сосуды.
Следующие три распространённые причины – это повреждение сосудистой стенки, повышенный уровень общего холестерина и дисбаланс между «плохим» и «хорошим» холестерином.
Травма сосудистой стенки
Микротравма сосуда влечёт за собой запуск иммунной системы. Образуется тромб для закупорки нарушения целостности стенки. Кровянистый сгусток притягивает к себе липиды, что приводит к образованию бляшки.
Высокий уровень холестерина
Холестерин (по-другому холестерол) – это жироподобное соединение. Холестерин в организме вырабатывается постоянно. 80% синтезируется печенью и стенками кишечника, остальные 20% поступают с пищей.
Выводится он через желудочно-кишечный тракт. Он входит в состав всех тканей организма и выполняет множество функций:
- Принимает участие в формировании клеточных мембран;
- Участвует в работе иммунной системы;
- Входит в состав нервного волокна, ускоряет проведение импульса между нейронами;
- Нужен для синтеза витамина Д, стероидных, половых гормонов;
- Входит в состав желчных кислот;
- Помогает в регуляции пищеварения.

Соответственно, холестерин организм необходим, если находится в допустимых рамках. Повышение его уровня приводит к риску развития осложнений.
Причины повышения холестерина:
- Неправильное питание. Преобладание в рационе жирной пищи;
- Возраст старше 50 лет;
- Наличие сахарного диабета;
- Пагубные привычки – курение, алкоголь, наркотические вещества;
- Избыточный вес или ожирение;
- Гипертоническая болезнь;
- Частые эмоциональные стрессы, склонность к депрессиям и неврозам;
- Нарушения эндокринной системы и гормонального баланса;
- Гиподинамия, малоподвижный образ жизни.

Дисбаланс между «хорошим» и «плохим» холестерином
Холестерин – вещество, которое плохо растворяется в воде. Поэтому по сосудам он перемещается при помощи особых белков-переносчиков. Химическое соединение из жировой части (холестерина) и белка называется липопротеин.
На основе выполняемой в теле работы липопротеины делятся на:
- ЛПОНП – липопротеины очень низкой плотности;
- ЛПНП – липопротеины низкой плотности или по-другому «плохой» холестерин;
- ЛПВП – липопротеины высокой плотности или по-другому «хороший» холестерин.
- ЛПОНП имеют самый большой диаметр. Они синтезируются в клетках печени. Со временем превращаются в ЛПНП.
ЛПНП или «плохой» холестерин образуется из ЛПОНП (липопротеинов очень низкой плотности). Он переносит холестерин от печени к тканям организма. Циркулируя по кровеносному руслу, ЛПНП остаётся на сосудистых стенках образуя липидные бляшки.
«Хороший» холестерин (ЛПВП) очень маленькое соединение. Его задача – это транспорт холестерина от тканей к печени. По ходу сосудистого русла ЛПВП способны собирать липидные бляшки и доставлять их к гепатоцитам печени для утилизации и вывода из организма.
Норма – это соблюдение баланса между показателями ЛПНП и ЛПВП.
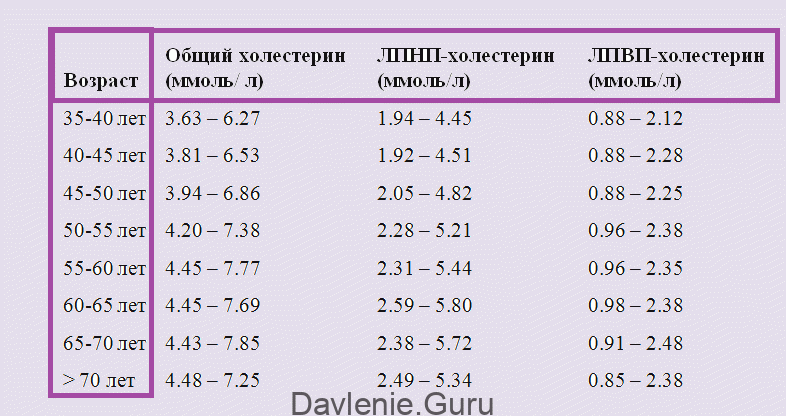
Норма холестерина должна находиться в следующем диапазоне:
- ОХ (общий холестерин) – не более 5 ммоль/л;
- ЛПНП – не более 3 ммоль/л;
- ЛПВП – не ниже 1,5 ммоль/л.
Повышенный уровень ЛПНП или «плохого» холестерина приводит к болезни Альцгеймера, заболеваниям почек, печени и болезням сердечно-сосудистой системы. В частности, атеросклерозу.
Механизм развития атеросклероза
Патология не развивается за один день. От момента первых изменений до появления клинической картины может пройти несколько лет.
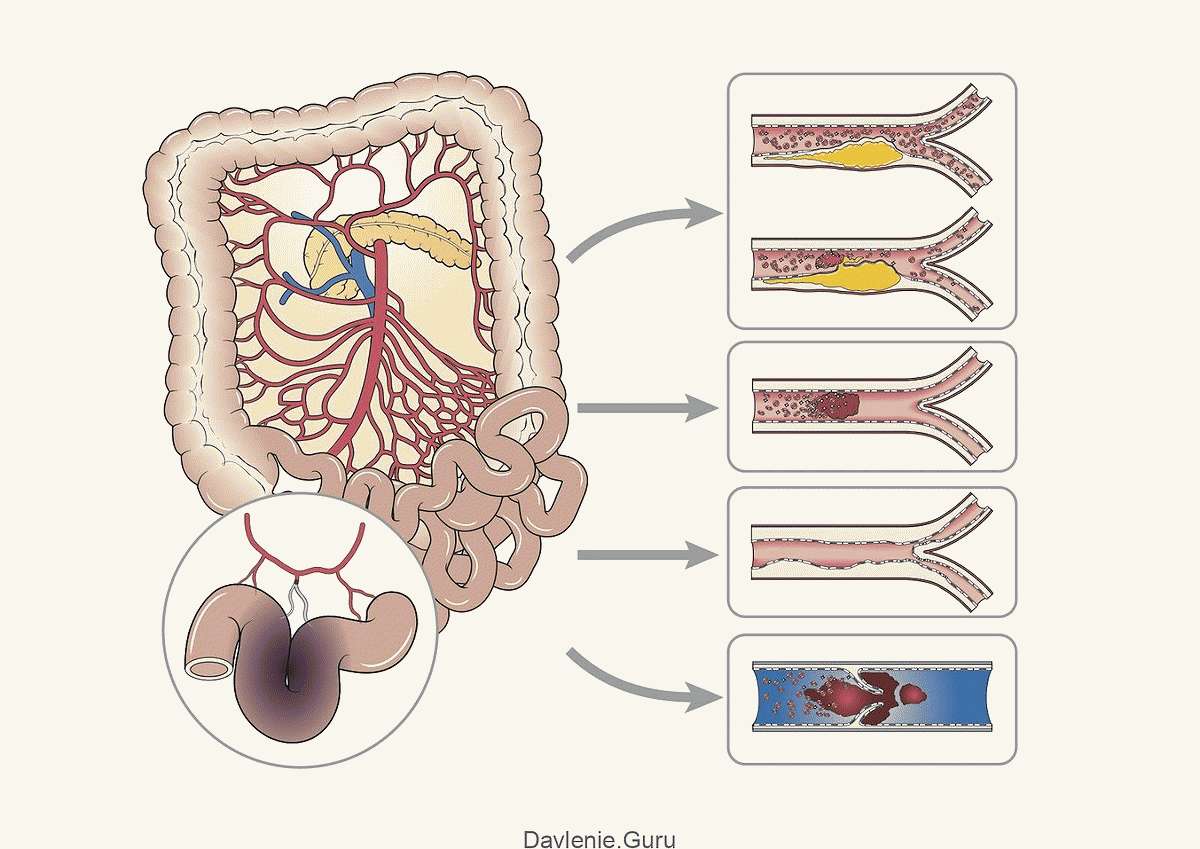
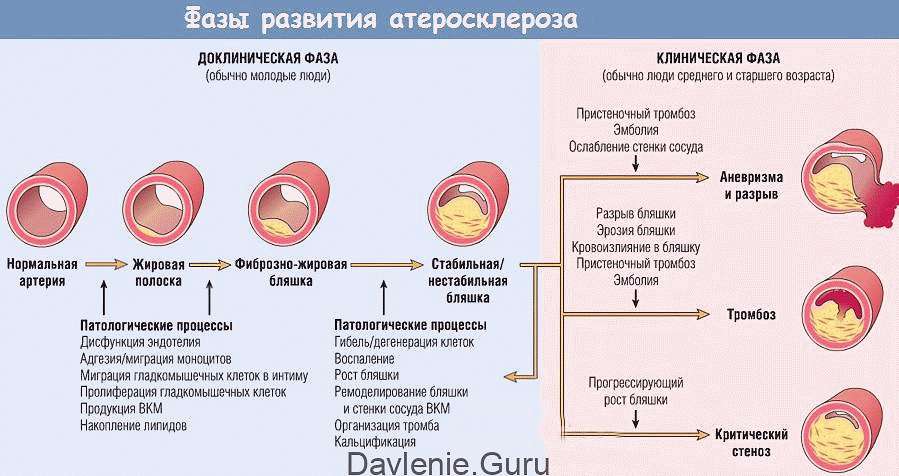
Процесс формирования липидных бляшек на стенках артерий проходит в четыре стадии:
- Стадия образования липидного пятна и полосок. Это участки жёлтого цвета, которые могут сливаться друг с другом. Появляются вследствие микротравм стенок сосуда. При появлении травмы защитные механизмы стараются закрыть брешь. Происходит скопление различных соединений в основном липидов. Пятна и полоски не возвышаются над поверхностью стенки.
- Стадия образования фиброзной бляшки. В местах отложения жиров начинает разрастаться соединительная ткань. Объединяясь с липидами, возникает атеросклеротическая бляшка, находящаяся над поверхностью стенки. По цвету они бывают бело-жёлтые или полностью белые. По форме – бугристые или овальные, плотные. На этом этапе атеросклеротическая бляшка уже сужает просвет сосуда. А также может раствориться самостоятельно.
- Стадия формирования осложнённой бляшки. В фиброзной бляшке осуществляются сложные химические процессы. Она начинает выделять особые биологически активные вещества, которые «привлекают» липиды и ускоряют скорость разрастания соединительной ткани. Сосуд деформируется и сужается его просвет.
- Стадия кальциноза или атерокальциноза. В фиброзные бляшки проникают соли кальция. В результате чего бляшка увеличивается, каменеет. Сосуд окончательно деформируется и закупоривается. Образуется тромб, кровоток нарушается, что может привести к инфаркту.
В развитии непроходимости брыжеечных артерий выделяют 2 стадии:
- Функциональные изменения. Спазм сосудов брыжейки.
- Тромбоз сосудов. Приводит к острой ишемии, дистрофии, некрозу тканей кишечника.
Клиническая картина
Классифицируют три формы мезентериальной сосудистой недостаточности:
- Недостаточность без выраженных анатомических последствий. На этом этапе консервативное лечение полностью предотвращает дальнейшие осложнения.
- Недостаточность с обратимыми анатомическими последствиями. При активном консервативном или оперативном лечении имеет положительный прогноз.
- Недостаточность с развитием некроза, инфаркта, перитонита (воспалением брюшной полости). Происходит полная закупорка сосуда, что приводит к инфаркту. Или разрыв отмершего участка кишечника и попадания его содержимого в брюшную полость. Подобные осложнения влекут острое состояние, которое может привести к летальному исходу.

По течению атеросклероз мезентериальных сосудов делится на хроническую и острую форму.
Хроническая форма характеризуется постоянным нарушением кровообращения либо без клинических проявлений, либо с симптомами расстройства пищеварения.
Острая форма подразумевает нарушение кровообращения с ярко выраженной клинической картиной и резким ухудшением общего самочувствия. Требует неотложной медицинской помощи.
При атеросклерозе мезентериальных артерий ведущим симптомокоплексом является «брюшная жаба».
«Брюшная жаба» включает в себя:
- Резкую, жгучую, опоясывающую боль в животе со схватками;
- Вздутие живота;
- Отрыжка;
- Тошнота и иногда рвота.
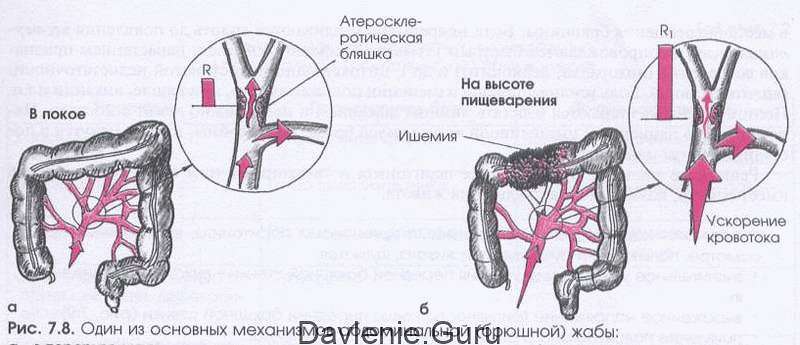
Боль в животе возникает после еды. Может продолжать от 1 до 20 минут или от часа до трёх, в зависимости от степени заболевания. Если боль сильная, больной из-за этого может потерять сознание на некоторое время.
Первое время тупая боль возникает только после обильного приёма пищи, но позже становится постоянной. Локализуются болевые ощущения в эпигастрии, а дальше по ходу движения пищи. Боль сопровождает вздутие живота и запор.
Через некоторое время появляется зловонный понос с примесью крови. Больной активно теряет вес, так как ограничивает себя в еде. А также могут проявляться такие симптомы, как тахикардия, одышка, отдача боли в сердце, повышенное артериальное давление. И повышение температуры тела.
«Брюшная жаба» активно проявляется при тромбозе или инфаркте кишечника.
Диагностика
При поставке диагноза требуется комплексный подход. Учитываются результаты лабораторных и функциональных исследований, клинические симптомы, опрос пациента.
Опрос пациента состоит из уточнения, когда начались симптомы, сколько они продолжаются. Имеются ли хронические заболевания, какая у пациента наследственность. При подтверждении диагноза может потребоваться консультация узких специалистов – окулиста, сосудистого хирурга, кардиолога и невролога.
Используют следующие лабораторные методы:
- Коагулограмма — анализ крови на свёртываемость;
- Общие анализы для определения состояния организма;
- Биохимический анализ крови для оценки работы внутренних органов;
- Липидограмма – анализ для определения уровня общего холестерина, ЛПВП и ЛПНП;
- Анализ крови на уровень сахара.

Инструментальные методы исследования:
- Ультразвуковая диагностика (УЗД) и допплерография артерий. Исследования необходимые для оценки скорости кровотока, сужения просвета сосуда. А также для визуализации бляшек и тромбов;
- Аортоартериография с контрастом. Помогает увидеть дефекты наполнения, неравномерности сужения и расширения артерий, изменение интенсивности контрастного вещества;
- МРТ-ангиография. Самый современный и точный метод. Наиболее безопасен, так как не требует введения контрастного вещества и не несёт радиационную нагрузку на человека;
- Фиброгастроскопия (ФГДС) для оценки состояния желудочно-кишечного тракта;
- Рентгенография брюшной полости для того, чтобы увидеть очаги кальциноза.

При наличии симптомокомплекса «брюшная жаба» важно правильно провести дифференциальную диагностику. Сложность состоит в схожести с заболеваниями, как аппендицит, панкреатит, желчекаменная и язвенная болезни и стенокардия.
Важные признаки атеросклероза мезентериальных артерий для дифференциальной диагностики – это:
- Кратковременный характер боли;
- Боль связана с процессом пищеварения;
- Нет иррадиации боли;
- Метеоризм (вздутие);
- Улучшение состояние после приёма сосудорасширяющих препаратов;
- Характерные данные по инструментальным и лабораторным исследованиям.
Лечение
Атеросклероз нельзя вылечить полностью. При лечении существует две главные цели: купировать симптоматику и снизить содержание холестерина в крови.
Лечение делится на два метода:
- Консервативный метод. То есть без хирургического вмешательства. Включает соблюдение диеты, приём гиполипидемических (для снижения липидов в организме) и сосудорасширяющих препаратов. А также симптоматическое лечение для снятия боли и улучшения пищеварения (устранение запоров, метеоризма, тошноты). Дополнительно назначают витаминные комплексы. Для снижения уровня холестерина назначают препараты из следующих групп:
- Статины («Розарт», «Аторис»). Эффективные средства. Хорошо переносятся пациентами, редко вызывают побочные эффекты;
- Фибраты («Фенофибрат»). Оказывают действие на процесс вырабатывания в печени холестерина;
- Секвестранты желчных кислот («Колестипол»). Эти препараты связывают желчные кислоты и выводят их из организма.
- Хирургический метод. Актуально лишь при острых состояниях пациента или при высоком риске закупорки аорты. Например, после проведённого исследования артерий может встать вопрос о срочной операции: баллонной пластики суженных сосудов или шунтирование. При некротизации тканей брюшной полости проводится полостная операция, на которой удаляют поражённые участки.Во время приступа боли нужно положить грелку на область живота и принять сосудорасширяющий препарат (нитроглицерин или валидол). Если боль не купируется, то врачом назначается внутримышечное или внутривенное введение коктейля из анальгина и папаверина.

Большая часть лечения — это борьба с факторами риска развития атеросклероза. Поддержание здорового образа жизни, контроль веса и артериального давления, избегать стрессы и сильные отрицательные эмоции.
В целом прогноз у заболевания зависит от того, как рано был поставлен диагноз. При постановке диагноза на ранних сроках все симптомы можно свести на нет.
На запущенных стадиях болезнь проявляет себя острой формой: ишемией, дистрофией кишечной стенки, тромбозом мезентериальных артерий с дальнейшим инфарктом кишок, что ведёт к необратимым последствиям и летальному исходу.
Профилактика
Изменения в сосудах и липидные пятна на стенках могут быть заметны даже у маленьких детей. Это значит, что предрасположенность к атеросклерозу у многих людей присутствует с рождения. Но разовьётся ли патология, зависит от профилактики заболевания и ранней диагностики.
Рекомендуется каждый год сдавать анализ крови на глюкозу и холестерин, контролировать артериальное давление. После 50 лет анализы и обследования у врача надо проходит чаще – раз в полгода.
Профилактика атеросклероза мезентериальной артерии в целом состоит из перехода на здоровый образ жизни:
- Снижение нагрузки и стрессов. И то, и то может стать причиной резких изменений артериального давления и даже поводом для возникновения артериальной гипертензии.
- Смена пищевых привычек. Стоит придерживаться специальной диеты, принятой при заболевании атеросклерозом.
- Отказ от вредных привычек. Курение и регулярное употребление алкоголя способствует разрушению стенок сосуда.
- Ввести занятия спортом. Умеренные физические нагрузки аэробного типа помогут в поддержании здоровья. Например, ходьба, плавание или велосипед не менее получаса 4 раза в неделю.
- Следить за состоянием здоровья. Вовремя посещать врача, проходить все необходимые анализы и обследования. Не затягивать с лечением диагностированных заболеваний.
- Укреплять иммунитет. Придерживаясь принципов здорового образа жизни, организм уже будет менее подвержен заболеваниям и нарушениям.
- Избавиться от лишних килограмм. Избыточная масса тела не только вредна при атеросклерозе, но и может привести к сахарному диабету, который сильно влияет на состояние артерий и свёртываемость крови.
Диета
Диета играет большую роль и в лечении, и в профилактике атеросклероза брыжеечных артерий. Главная её цель: снизить количество холестерина, поступающего в организм с пищей.
Калорийность должна держаться на уровне для поддержания нормального веса, так как нельзя допускать ожирения. Обязательно соблюдение водного баланса – выпивать не менее 1.5 литра чистой воды в день.
Питанием должно быть дробным (5-6 раз в день) небольшими порциями.
Исключаются
В питании ограничиваются продукты богатые холестерином, витамином D и продукты, увеличивающие свёртывание крови (например, масло, жирная сметана).
Исключаются жиры животного происхождения (яйца, жирное мясо, майонез), сахар, быстрые углеводы, мучное, шоколад, конфеты. Потребление соли снизить до 5 грамм в день.
Молочные продукты из рациона нужно полностью исключить. Заменить их либо обезжиренными вариантами, либо растительными аналогами (например, соевое или миндальное молоко).

Вводятся
В рацион нужно ввести растительные жиры, продукты с высоким содержанием омега-3 (авокадо, рыба, крупы), витаминами С, Р и F. Отдавать предпочтение фруктам, овощам, зелени, крупам, бобовым, орехам, цельнозерновому хлебу.
А также нужны продукты с послабляющим эффектом. В свежих фруктах и овощах много клетчатки. Она стимулирует желудочно-кишечный тракт и нормализует пищеварение.
Рыба наиболее полезный продукт при атеросклерозе. В ней содержится много омега-3. Это вещество хорошо растворяет липидные бляшки. Больным рекомендуется употреблять рыбу несколько раз в неделю. Например, сельдь, форель или сёмгу.
Возможные осложнения атеросклероза мезентериальных артерий
При отсутствии правильного и своевременного лечения брюшного отдела аорты и отходящей от неё артерий заболевание будет прогрессировать. Симптомы становятся всё активнее, ухудшая общее состояние человека и его жизни.
Самое опасное осложнение – это полная закупорка и последующий разрыв артерий в брюшной части или даже самой аорты. В этом случае наступает летальный исход.
Большую угрозу также представляют:
- Инфаркт;
- Инсульт;
- Гангрена нижних конечностей;
- Кардиосклероз;
- Стенокардия.
Чем старше возраст больного, тем выше вероятность необратимых изменений, утраты трудоспособности, и летальному исходу. При острых состояниях тяжесть осложнений зависит от быстроты оказания медицинской помощи.
Атеросклероз мезентериальных артерий, симптомы
Атеросклероз мезентериальных артерий проявляется «брюшной жабой» и нарушениями функции пищеварения.
Клинические симптомы атеросклероза мезентеральных артерий:
Статья: «Атеросклероз мезентериальных артерий, симптомы» из раздела Болезни сердечно-сосудистой системы
Клиническая ангиология
— заболевания артерий и вен воспалительного и невоспалительного характера, этиология и патогенез, клиника и диагностика, лечение и профилактика сосудистых заболеваний.
Атеросклероз брыжеечных артерий
Как уже отмечалось, атеросклероз часто локализуется в брюшном отделе аорты. В наибольшей степени поражаются терминальный отдел брюшной аорты и устья висцеральных ветвей. Атеросклеротические изменения в стволах брыжеечных артерий обычно выражены меньше, чем в брюшной аорте, и резче, чем в разветвлениях брыжеечных артерий. Процесс, таким образом, распространяется от центра к периферии. Большей интенсивности поражение наблюдается в верхней брыжеечной, чревной и селезеночной артериях. Частое и интенсивное развитие атеросклероза в верхней брыжеечной артерии имеет особенно большое значение в возникновении заболевания, так как она снабжает кровью поджелудочную железу, двенадцатиперстную и тонкую кишки и значительную часть толстой кишки. Нижняя брыжеечная артерия всегда поражается в меньшей степени, чем другие брюшные артерии. Более частое поражение верхней брыжеечной артерии можно объяснить анатомическими ее особенностями, а именно: широким диаметром и отхождением от аорты под углом 45°. Выделяют четыре формы поражения сосудов: поражение устья или ствола артерии атеросклеротическими бляшками, концентрическое поражение «переходной» зоны артерии и смешанную форму поражения.
Непроходимость брыжеечных артерий чаще всего в клинической ангиологии характеризуется появлением клинического симптомокомплекса брюшной жабы — приступа ишемической боли в области живота в период наибольшей функциональной активности органов пищеварения, возникающий вследствие несоответствия между повышенной их потребностью в доставке крови и ограниченными возможностями сосудистого русла.
В развитии непроходимости брыжеечных сосудов выделяют две стадии: 1) функциональные изменения (в начале этой стадии наблюдается только спазм сосудов брыжейки); 2) тромбоз сосудов. Как и при стенокардии (инфаркте миокарда), при брюшной жабе (инфаркте кишечной стенки) могут быть промежуточные формы. Это острая мелкоочаговая ишемия, дистрофия и некроз кишечной стенки или очаги поражения, приводящие к возникновению кровоизлияний. В связи с этим выделяют три формы (или стадии) мезентериальной сосудистой недостаточности: 1) преходящую недостаточность без выраженных анатомических последствий; 2) недостаточность с обратимыми анатомическими последствиями; 3) недостаточность с развитием некроза (инфаркта) ишемической стенки и перитонита. Патогенез брюшной жабы сходен с патогенезом стенокардии. Болевой синдром возникает в результате ишемии органов пищеварения (чаще всего стенок кишок) вследствие спазма брыжеечных артерий или органического их поражения (склеротического сужения, окклюзии), главным образом после еды, когда требуется усиленное кровоснабжение функционирующего органа. Нарушаются секреторная и моторная функции. Уменьшение поступления кислорода к кишке приводит ее в состояние повышенного раздражения. Возникающий ацидоз является раздражителем для воспринимающих боль окончаний симпатических нервов, расположенных в стенке кишки. При тромбозе или эмболии крупных и основных стволов артерий у больного возникает некроз (инфаркт) кишок. Следует отметить, что довольно часто наблюдающиеся стенозы и окклюзии чревной и брыжеечных артерий не всегда сопровождаются приступами брюшной жабы. Это объясняется наличием широкой сети анастомозов, а также васкуляризацией отдельных органов (например, желудка) разными артериальными стволами. Поэтому только значительное сужение начальных (крупных) отделов артерий приводит к ишемии, ослаблению питания, нарушению функций и структуры соответствующих органов. Вследствие неравномерного развития анастомозов большие возможности для появления ишемии возникают в верхнем отделе брюшной полости, чем в нижнем. Клиника. Хотя и не существует специальных классификаций атеросклероза брыжеечных артерий и брюшной жабы, однако по аналогии с нарушением кровообращения в сердце при атеросклерозе венечных артерий и при этом заболевании можно, очевидно, выделить хроническую и острую стадии (А. И. Грицюк, 1973). В первом случае наблюдается относительно небольшое, но постоянное нарушение кровообращения без заметных клинических проявлений или с малозаметными симптомами расстройства пищеварения, во втором — критически ухудшается кровоснабжение органов брюшной полости в периоды большой пищеварительной активности с более или менее типичной клинической картиной. Наибольшей выраженности приступ брюшной жабы достигает при тромбозе и развитии инфаркта. Проявление перемежающейся брюшной жабы А. Л. Мясников (1960, 1965) относил к ишемической стадии атеросклероза, возникающий же на этом фоне тромбоз брыжеечных артерий с развитием инфаркта кишок — к тромбонекротической.
Основные клинические симптомы брюшной жабы: боль, диспепсические явления, дисфункция кишок, прогрессирующее нарушение питания, сосудистые шумы в надчревной области.
При выраженном приступе брюшной жабы появляется резкая судорожная (жгучая, режущая) боль в животе (главным образом в надчревной области), обычно на высоте пищеварения (не ранее чем через 15-30 мин или позже после приема пищи), и держится в течение 1-3 ч. Иногда боль настолько сильная, что больной ненадолго теряет сознание вследствие рефлекторного спазма мозговых артерий. Боль может быть и более кратковременной (от 1-2 до 15-20 мин). Она не связана с физическим напряжением, локализуется в области живота, не иррадиирует, обычно прекращается после приема нитроглицерина.
Вначале боль появляется только после обильного или вечернего приема пищи, затем становится постоянным симптомом, поэтому больные воздерживаются от еды. Приступ боли сопровождается вздутием живота, запором, часто отрыжкой. В дальнейшем, наряду с болью и метеоризмом, 2-3 раза в сутки могут возникать зловонные поносы. В кале содержатся непереваренные частицы пищи и невсосавшийся жир. Позывы к дефекации возникают вскоре после еды и следуют за каждым приемом пищи. Наступают истощение, обезвоженность, у больного отмечается землистый цвет и снижение тургора кожи. При длительном и выраженном приступе брюшной жабы стул может быть с примесью крови. Возможны сердцебиение, одышка, рефлекторная боль в области сердца. У больных учащается пульс, нередко повышается артериальное давление. Из-за метеоризма диафрагма стоит высоко. Брюшной пресс напряжен, перистальтика отсутствует. В надчревной области часто выслушивают систолический сосудистый шум — от нежного дующего до грубого скребущего, низкого тембра. При длительном течении заболевания вследствие поносов развивается выраженная кахексия. Описанная типичная клиническая картина брюшной жабы отмечается сравнительно редко (по нашим наблюдениям, в 19,2 % случаев). Чаще (по нашим данным, в 36,5% случаев) отмечается нерезко выраженная, стертая форма брюшной жабы, проявляющаяся метеоризмом, болью в области живота и задержкой стула.
В ранних стадиях нарушения кровообращения в брюшных сосудах (ишемическая стадия атеросклероза по А. Л. Мясникову) возникают довольно неопределенные изменения функции пищеварительного аппарата, а иногда и печени (вздутие живота, запор, давление в надчревной области и в правом подреберье). Легкие, но длительно протекающие формы недостаточности мезентериального кровообращения вследствие атеросклероза приводят к временной ишемии тканей стенок желудка и кишок, развитию симптомов атонии и метеоризма. Такая хроническая мезентериальная недостаточность особенно характерна для поражения верхней брыжеечной артерии, более бедной анастомозами по сравнению с нижней брыжеечной артерией. Мезентериальная недостаточность усиливается в периоды повышения пищеварительной функции, что сопровождается разнообразными диспепсическими явлениями (чувством давления в животе, вздутием, отрыжкой, запорами). В результате нарушения питания стенок пищеварительного аппарата (постоянного, но умеренного, с периодами пароксизмального усиления) изменяются секреторная и ферментативная деятельность желез, моторная и эвакуаторная функции, что и приводит к появлению указанных выше жалоб. Симптомы мезентериальной сосудистой недостаточности нередко следует расценивать как один из ранних признаков атеросклероза вообще и атеросклероза венечных артерий сердца в частности. Какие-либо специфические признаки у больных брюшной жабой при лабораторном исследовании выявить не удается. Иногда в кале обнаруживают кровь. При длительном течении брюшной жабы вследствие кахексии развивается анемия. При рентгенологическом исследовании брюшной части аорты удается обнаружить очаги кальциноза в местах, соответствующих отхождению и руслу брыжеечных артерий. Значительным подспорьем в выявлении анатомических дефектов в брюшном отделе аорты и в отходящих от нее сосудах являются аортография и селективная артериография. Основные ангиографические признаки атеросклероза: дефекты наполнения, фестончатость, зазубренность артерий, неравномерные сужения и расширения просвета артерии, изменение интенсивности контрастного вещества, окклюзия сосудистого сегмента, наличие хорошо выраженной коллатеральной сети сосудов с извилистым, штопорообразным ходом. Диагностика брюшной жабы, обусловленной атеросклерозом брыжеечных артерий, сложная. Нередко ее принимают за аппендицит, холецистит, панкреатит, почечно- или желчнокаменную болезнь, язвенную болезнь. Ее следует отличать от псевдоабдоминальной жабы (локализация стенокардической боли при грудной жабе в надчревной области, status gastralgicus при инфаркте миокарда), хотя необходимо помнить, что у некоторых больных могут одновременно поражаться атеросклерозом венечные сосуды сердца и брыжеечные артерии. Важные дифференциально-диагностические признаки атеросклероза брыжеечных артерий: обычно кратковременный характер болевых приступов, связь их с разгаром пищеварения, отсутствие характерной для других заболеваний локализации боли и ее иррадиации, метеоризм, отсутствие звуков при выслушивании кишок, положительный результат при применении сосудорасширяющих средств, характерная картина при аорто- и артериографии. Лечение. Во время приступа боли показаны тепло на область живота, сосудорасширяющие средства (нитроглицерин, другие вазодилататоры). Если боль не купируется, внутримышечно и внутривенно вводят коктейли, состоящие из анальгина или баралгина, папаверина и димедрола. При отсутствии эффекта больным назначают наркотические средства. Чтобы уменьшить дозу и усилить действие наркотических препаратов, можно вводить их в смеси с аналгезирующими средствами, димедролом, супрастином, дипразином (пипольфеном), диазепамом (седуксеном). Во внеприступный период необходимо следить за регулярностью питания и функцией кишок, принимать сосудорасширяющие средства. После ангиографии может стать вопрос о хирургическом лечении. Все мероприятия проводят в сочетании с диетой и гиполипидемическими средствами.
Прогноз в общем неблагоприятный и во многом зависит от степени выраженности анатомических изменений пораженных атеросклерозом сосудов. Приступ брюшной жабы может привести не только к ишемии или обратимой дистрофии кишечной стенки, но и к тромбозу с развитием инфаркта кишок. Профилактика брюшной жабы тесно связана с профилактикой и лечением атеросклероза.
Атеросклероз мезентериальных артерий
Атеросклероз мезентериальных артерий протекает различно в зависимости от степени и места поражения сосудистой стенки.
Симптомы
У больных, страдающих атеросклерозом, у пожилых людей остро и приступообразно возникающие боли в животе, прекращающиеся от сосудорасширяющих средств и наркотиков, могут навести на мысль об атероматозе мезентериальных сосудов. У больных вначале появляются резкие, жгучие, схваткообразные боли в животе, длительностью 1—2 минуты, сопровождающиеся резким побледнением кожи, понижением артериального давления, холодным потом; боли быстро проходят, иногда устраняются приемом нитроглицерина, наркотиков. Вначале боли возникают очень редко, затем чаще, становятся более продолжительными, длятся по 10— 15 минут, чаще диффузного характера, реже локализуются в верхней части живота; утихают или прекращаются после приема сосудорасширяющих средств, наркотиков (промедола, морфина). Боли возникают чаще после приема пищи, неумеренного курения, злоупотребления алкоголем, иногда в связи с нервно-психической травмой.
Спазм сосудов чаще возникает в одном и том же месте, соот

