С чем дифференцировать острый бронхит
Бронхит – одна из самых распространенных патологий нижних дыхательных путей. Характеризуется диффузным воспалением бронхов. Основным его симптомом является кашель. Дифференциальная диагностика бронхита помогает отделить данное заболевание от других, схожих по симптоматике, и назначить правильное лечение.
Основные причины появления бронхита
Возникновению бронхита способствуют различные факторы, которые можно разделить на две группы: рецидивирующая респираторная инфекция и воздействие негативной внешней среды на дыхательную систему.
К первой группе относятся:
- респираторные вирусы;
- пневмококки;
- палочка Пфейффера;
- реже – муковисцидоз и альфа-1-антитрипсиновая недостаточность.
Вторую группу составляют:
- неблагоприятные условия проживания;
- длительное вдыхание загрязненного воздуха (дым, пыль, аллергены, вредные химические соединения – газы, испарения, мелкодисперсная пыль).
Предрасполагающие факторы:
- хронические воспалительные и гнойные процессы дыхательной системы;
- инфекционные патологии верхних дыхательных путей;
- снижение реактивности организма;
- наследственность;
- иммунодефицитные состояния;
- курение, злоупотребление алкоголем;
- детский и преклонный возраст.
Симптоматика болезни
Классифицируя виды бронхитов, обычно разделяют их на две основные группы: острый и хронический бронхит. При каждом виде может возникать обструкция – нарушение проходимости бронхов.
Острый обструктивный бронхит считается так называемой детской формой заболевания. Возникает чаще всего у детей до 3 лет, ввиду особенностей незрелой дыхательной системы. Если же у взрослого человека диагностируется острая обструктивная патология, это, скорее всего, свидетельствует о наличии другого заболевания дыхательной системы (со схожими симптомами).
Острый обструктивный бронхит отличается:
- нарушением работы мерцательного эпителия и развитием катара верхних отделов дыхательных путей;
- сухим приступообразным кашлем, особенно ночью или утром, отсутствием или небольшим количеством мокроты;
- температурой ниже 38 градусов;
- одышкой;
- хрипами и шумами, которые слышны даже без специальных приборов.
При часто повторяющихся острых бронхитах болезнь может перейти в хроническую стадию, более характерную для взрослых. Ее признаки:
- постоянный сильный кашель в течение года, в общей сложности не менее 3 месяцев;
- мокрота вязкая и тяжело отходит, в случае присоединения бактериальной или вирусной инфекции она становится гнойной, с зеленоватым оттенком;
- после острой фазы обычно наступает ремиссия, в период которой кашель бывает по утрам;
- затрудненность дыхания, слышен характерный свист на выдохе;
- одышка, особенно при физических нагрузках, развивается дыхательная недостаточность.
Методы обследование при бронхите
Дифференциальная диагностика бронхита подразумевает проведение комплексного обследования:
- изучение клинических признаков – кашель, слабость, температура, выделения, мышечные боли, лихорадка, затрудненность дыхания, хрипы и др.;
- лабораторные исследования крови и мокроты;
- проведение бронхографии и рентгенографии, бронхоскопии, МРТ и др.
Бронхоскопия помогает значительно прояснить картину заболевания и поставить дифференциальный диагноз. С помощью нее можно визуально оценить характер воспалительного процесса (гнойный, катаральный, геморрагический, атрофический и др.), а также произвести биопсию слизистой для уточнения характера повреждений.
Бронхография и рентгенография позволяют выявить патологические изменения, вызванные длительным течением хронического бронхита. В этом случае поражение локализовано чаще всего в мелких ветвях бронхиального дерева, и на бронхограмме отчетливо видна картина «мертвого дерева». Она вызвана обрывами бронхов среднего калибра и незаполненными мелкими разветвлениями.
 С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
Бронхоскопия помогает дифференцировать бронхит от бронхиальной астмы. При имеющихся симптомах нарушения бронхиальной проходимости (одышка при физических нагрузках или при выходе на холод, выделение небольшого количества мокроты после длительного приступа кашля, свистящие звуки на выдохе) используют бронхолитики и проводят исследование до и после их применения. Если после использования бронхолитиков показатели вентиляции и механики дыхания улучшились, это указывает на наличие бронхоспазма и обратимость нарушений бронхиальной проходимости.
Дифференциальный диагноз патологии
Дифференциальная диагностика обструктивного бронхита обусловлена схожестью клинической картины данной патологии с другими заболеваниями дыхательной системы, такими как бронхиальная астма, пневмония и туберкулез.
Дифференциация от воспаления легкого
Оптимальным способом дифференциации обструктивного бронхита от воспаления легких является рентгенография. Зачастую ее вполне достаточно, и не приходится прибегать к дополнительной лабораторной диагностике. Если же на рентгеновском снимке картина заболевания недостаточно ясна, назначается бронхоскопия, МРТ и другие исследования.
Дифференциальная диагностика бронхита от пневмонии выглядит следующим образом:
- бронхит – температура ниже 38 градусов, кашель сухой, переходящий в продуктивный, безболезненный, лихорадочное состояние — не более 3 суток;
- воспаление легких – температура выше 38 градусов, сильный кашель с обильным выделением мокроты, лихорадочное состояние свыше 3 суток.

Кроме того, пневмония отличается синюшностью конечностей и лица, дрожью в голосе, укорочением перкуторного звука, наличием хрипов, крепитацией.
Дифференциация от бронхиальной астмы
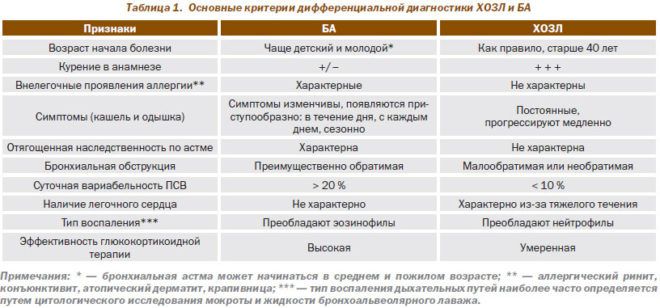
Если при пневмонии рентгенография четко определяет наличие характерных для этого заболевания признаков, то отличить обструктивный бронхит от астмы не так просто. Оба заболевания дыхательной системы диагностируются на основании проявляемых ими признаков, и сложность заключается в схожести симптомов. К основным диагностическим синдромам относят:
- кашель – при бронхите постоянный, выматывающий, с выделением мокроты, при астме – приступообразный, мокроты выделяется мало или ее нет совсем;
- одышка – при бронхите постоянна, усиливается при движении, астма отличается приступообразным характером одышки и наличием стойкой ремиссии;
- наличие аллергии – при бронхите аллергия, как правило, отсутствует, а бронхиальная астма практически всегда сопровождается аллергическими признаками;
- использование бронхолитиков – при бронхите используются периодически, при астме – постоянно.
Дифференциация от других дыхательных патологий
Помимо вышеназванных схожих патологий, бронхит необходимо дифференцировать от таких дыхательных заболеваний:
- туберкулез легких – особенности: усиленное потоотделение, быстрая утомляемость, слабость, потеря веса, наличие палочки Коха в мокроте;
- сердечная или легочная недостаточность;
- бронхоэктатическая болезнь – чаще диагностируется у детей, бронхоскопия показывает локальный бронхит, в то время как хроническая форма бронхита носит диффузный характер;
- тромбоэмболия кровяных сосудов легких;
- некоторые инфекционные заболевания – корь, коклюш и др.;
- онкология – для нее характерны боль в груди, слабость, отсутствие гнойной мокроты.
Острый бронхит и воспаление легких
Дифференциальная диагностика острого бронхита и пневмонии чрезвычайно важна на ранних стадиях заболевания. Чем раньше поставлен диагноз и назначено лечение, тем выше вероятность скорейшего выздоровления пациента. Как правило, в случае пневмонии назначается антибактериальная терапия, а при остром бронхите – противовирусная и симптоматическая.
 Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Еще проводят рентгенографию – обычно на снимке ясно различаются признаки воспалительного процесса, характерного для пневмонии.
Наиболее явными признаками воспаления легких являются голосовое дрожание, шум трения плевры, притупление перкуторного звука и эгофония. Наличие их в симптоматике в 99,5% свидетельствует о пневмонии. А при кашле и гнойной мокроте пневмония диагностируется только у 1 человека из 10.

Выводы
Бронхит, с его разными формами и проявлениями, имеет много общих признаков с бронхиальной астмой, пневмонией, туберкулезом, онкологическими и другими заболеваниями дыхательной системы. Поэтому в постановке диагноза крайне важно изучить все имеющиеся симптомы, выяснить генезис заболевания и провести необходимые специфические исследования для подтверждения или опровержения других дыхательных патологий.
При склонности к заболеваниям бронхолегочной системы необходимо ежегодно проходить флюорографию. Это отличный профилактический способ предупреждения патологий органов дыхательной системы.
Видео по теме: Бронхит
Источник
Энциклопедия / Заболевания / Легкие и бронхи / Острый бронхит
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Активный стаж работы с 2003 года.
Острый бронхит – это воспалительное заболевание бронхиального дерева. Заболевание имеет инфекционную природу.
Когда слизистые бронхов воспаляются, то это приводит к повышенному образованию мокроты. Именно поэтому проходимость бронхов нарушается – развивается острый бронхит.
Кашель – это защитный механизм, помогающий избавиться от слизи из просвета бронхов. Он возникает при раздражении рецепторов в слизистых бронхов.
Острым бронхит называют, если он длится не более 3 недель.
К развитию заболевания могут привести:
- вирусные инфекции;
- бактериальные инфекции;
- воздействие физических и химических веществ.
Среди вирусных инфекций привести к развитию острого вирусного бронхита могут:
- вирус гриппа, в том числе свиного (H1N1);
- вирус парагриппа;
- аденовирусы;
- риновирусы;
- вирус кори;
- вирус респираторно-синцитиальной инфекции.
Основными возбудителями бактериальной природы являются:
- стафилококки;
- стрептококки;
- пневмококки;
- редко – микоплазмы, хламидии.
К внешним воздействиям относятся:
- пыль;
- загрязненный воздух хлором, аммиаком, сероводородом;
- длительное вдыхание слишком горячего или слишком холодного воздуха.
Это наиболее частые причины развития острого бронхита у взрослых.
Способствовать развитию острого бронхита могут следующие факторы:
- частое переохлаждение организма;
- снижение защитных сил организма;
- очаги хронических инфекций (хронический ринит, фарингит, тонзиллит, синусит);
- нерациональное питание;
- пожилой или детский возраст;
- хронический алкоголизм;
- курение.
Заражение происходит в большинстве случаев от больного, воздушно-капельным путем.
Острый бронхит подразделяется в зависимости от природы заболевания на следующие виды:
- вирусный;
- бактериальный;
- неинфекционный;
- смешанный;
- аллергический.
Смешанный бронхит возникает при сочетании этиологических факторов.
Также острый бронхит подразделяется и по характеру мокроты:
- слизистый;
- гнойный;
- смешанный.
По наличию признаков обструкции (закупорки) бронхов:
- обструктивный;
- необструктивный.
Ведущим симптомом острого бронхита является кашель. Он может быть как сухим, так и влажным.
При влажном кашле у больного отходит мокрота, при сухом кашле ничего не откашливается. Часто наблюдается переход сухого кашля во влажный.
Мокрота может быть слизистой при вирусных инфекциях, при воздействии внешних факторов.
Наличие гнойной мокроты (зеленоватого цвета) указывает на бактериальную природу острого бронхита.
Вначале кашель сухой приступообразный, может сопровождаться болями за грудиной.
Острый бронхит развивается быстро и в первую очередь появляются симптомы интоксикации:
- повышение температуры от субфебрильных до фебрильных цифр (37,5 – 39,0 градусов);
- частые ознобы;
- общая слабость;
- повышенная утомляемость;
- повышенное потоотделение;
- ломота в мышцах и суставах.
Важно! Часто у пациентов возникает вопрос: «Бывает ли острый бронхит без кашля?» Да, бывает. Кашля может не быть в первые сутки заболевания, у пожилых людей и у детей.
Обычно острый бронхит длится около 1,5-2 недель. Остаточный кашель может быть до трех недель (пока слизистые оболочки полностью не восстановятся).
Для обструктивного бронхита характерной жалобой является одышка. Больной говорит, что ему тяжело дышать, особенно в положении лежа. При нетяжелом течении одышка возникает при физических нагрузках. А при тяжелых формах обструкции одышка возникает при ходьбе, или в покое.
Помимо общих признаков бронхита при вирусных формах могут присутствовать признаки острых респираторных инфекций:
- насморк;
- першение, боль в горле.
При осмотре больного и при аускультации обнаруживаются следующие симптомы:
- жесткое дыхание;
- рассеянные хрипы в легких.
При отсутствии лечения или позднем начале лечения бронхит может вызвать развитие осложнений.
При появлении симптомов необходимо обратиться к врачу. Установить диагноз острого бронхита может участковый терапевт, врач общей практики, пульмонолог.
Врач проводит тщательный опрос и осмотр больного.
При осмотре врач может обнаружить следующие признаки:
- жесткое дыхание в легких;
- наличие рассеянных хрипов в легких;
- учащенное дыхание (при наличии одышки);
- хрипы могут быть влажными и сухими.
Больному назначаются обследования:
- Общий анализ крови – лейкоцитоз, ускорение СОЭ, при аллергическом бронхите – увеличивается количество эозинофилов.
- Общий анализ мокроты – наличие признаков гнойности (большого количества лейкоцитов) указывает на бактериальную этиологию заболевания.
- Бакпосев мокроты – помогает определить возбудителя, его чувствительность к антибактериальным препаратам.
- Рентгенография органов грудной клетки – помогает исключить пневмонию (воспаление легких).
- При бронхообструкции проводится спирометрия – оценивается функция внешнего дыхания.
- Также проводят бронхоскопию для осмотра слизистых бронхиального дерева, при этом можно провести и удаление скопившейся слизи.
После проведения осмотра и обследований специалист назначает необходимое лечение.
Дифференцировать острый бронхит нужно со следующими заболеваниями:
- пневмонией
- туберкулезом легких.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При легком и среднетяжелом течении лечение острого бронхита проводится в амбулаторных условиях.
Госпитализация показана:
- детям младшего возраста;
- лицам с тяжелыми сопутствующими заболеваниями;
- лицам с тяжелым течением острого бронхита;
- при неэффективности амбулаторного лечения.
При домашнем лечении острого бронхита необходимо соблюдение следующих правил:
- соблюдение постельного режима в первые дни заболевания;
- обильное теплое питье;
- пища должна быть легкоусвояемой;
- регулярно проветривать комнату больного;
- увлажнение воздуха для предупреждения пересушивания слизистых оболочек бронхов;
- отказ от вредных привычек.
При повышении температуры выше 38.4 градусов назначаются жаропонижающие препараты:
Какой препарат принимать может решить только лечащий врач.
Важно! Стоит иметь в виду, что на сегодняшний день (2016г.) нет ни одного убедительного исследования, доказавшего эффективность противовирусных препаратов.
Для лечения бактериального острого бронхита обязательно проводится антибактериальная терапия:
Важно! Лечение антибиотиками может назначить только врач.
Лечение кашля при остром бронхите
В первые дни при приступообразном частом сухом кашле назначаются противокашлевые средства:
Затем проводится терапия муколитическими препаратами для улучшения отхождения мокроты и ее разжижения:
Также с этой целью проводятся ингаляции небулайзером:
- Физраствором;
- Лазолваном для ингаляций;
- Минеральной водой.
При наличии признаков бронхообструкции возможен прием бронходилятаторов:
Из физиотерапевтических методов применяют:
- УВЧ;
- Вибрационный массаж грудной клетки;
- Диадинамик на грудную клетку.
Народные средства лечения могут применяться только после консультации с врачом, так как это может привести к прогрессированию заболевания и развитию осложнений.
Важно! Также нужно помнить, что при наличии повышенной температуры нельзя проводить никакие тепловые процедуры.
В среднем лечение острого бронхита занимает около 10-14 дней. Полное выздоровление наступает через 14-21 день.
Период реабилитации и его особенности:
- в большинстве случаев организм восстанавливается через 7-14 дней после выздоровления;
- в этот период можно принимать поливитамины;
- избегать переохлаждений;
- избегать контактов с больными респираторными инфекциями.
Среди осложнений можно выделить такие заболевания, как:
- пневмония;
- дыхательная и сердечная недостаточность;
- переход в хроническую форму;
- хроническая обструктивная болезнь легких.
Предупредить развитие осложнений можно, если вовремя обратиться к врачу и соблюдать все предписанное лечение.
Предупредить заболевание можно соблюдая следующие меры:
- повышение защитных сил организма;
- избегать переохлаждений;
- лечение очагов хронической инфекции;
- избегать контактов с больными острыми респираторными инфекциями;
- избегать посещения общественных мест во время эпидемий;
- посещать поликлинику в периоды эпидемий в одноразовых масках;
- вакцинация против гриппа (поскольку бронхит часто является следствием гриппа).
Источник: diagnos.ru
Источник
Острый бронхит (ОБ) это заболевание, которое возникает чаще всего остро или подостро и связано с внедрением в организм человека вирусного агента. Ведущим симптомом острого бронхита является кашель, длящийся не более 2—3 недель, при этом сопутствуют ему и симптомы верхних дыхательных путей.
Диагностические критерии острого бронхита
- Остро возникший кашель, который длится до 14 дней;
- Отделение мокроты на фоне кашля;
- Свистящие хрипы;
- Одышка и дискомфорт в грудной клетке.
Патогенетические моменты
Патогенез острого бронхита подразделяется на несколько стадий:
- Острая стадия. Во время развития данной стадии происходит активное внедрение возбудителя в эпителиальные клетки и слизистую оболочку дыхательного тракта. При этом происходит активация воспаления и биогенных веществ, способствующих этой активации. На данном этапе заболевания возникают: лихорадка, боли в мышцах, слабость, недомогание;
- Затяжная стадия. В этой стадии формируется гиперчувствительность эпителия бронхиального дерева. Однако существуют и иные представления о проходящих в это время процессах. Говорят о нарушении взаимодействия между адренергической и холинергической системами. Повышенная чувствительность дыхательных путей длится около 1-3 недель и проявляется кашлем с сухими хрипами.
Развитие острого бронхита обусловлено следующими патофизиологическими реакциями и механизмами:
- Изменение возможности фильтрации воздуха при вдохе;
- Нарушение физических факторов защиты;
- Изменение в худшую сторону терморегуляции и механизмов увлажнения воздуха;
- Нарушения транспорта мокроты при помощи мерцательного эпителия дыхательных путей.
Эти изменения приводят к нарушению вязкости мокроты и снижению содержания сульфатов и лизоцима.
Кроме всего выше описанного на воспалительный процесс в бронхах существенное влияние оказывают нарушения функционирования сосудов, поскольку именно через сосуды патогенные микроорганизмы попадают в организм человека.
К примеру, вирус гриппа обладает тропностью к слизистой оболочке бронхиального дерева. Он повреждает её в процессе своей жизнедеятельности. Выделяют катаральную, отёчную и гнойную форму повреждения слизистой оболочки.
Эпидемиологические аспекты
Чаще всего острый бронхит развивается во время подъёма заболеваемости вирусом гриппа, а также скрывается под маской какого-либо иного респираторного заболевания острого течения. Пики заболеваемости в основном приходятся на конец декабря — начало марта.
Предрасполагающие факторы и факторы риска
Из этих факторов можно выделить следующие:
- Аллергические болезни;
- Иммунодефицитные состояния и пожилой возраст;
- Гипертрофия нёбных и глоточных миндалин;
- Курение и переохлаждение;
- Детский возраст и воздействие воздушных поллютантов;
- Очаги хронической инфекции.
Причины возникновения ОБ

Большая часть всех случаев бронхита относится к вирусным. Главными виновниками заболевания считаются вирусы гриппа А и В, РС—вируса, парагриппа, аденовирус, коронавирус, риновирусы. Из бактерия стоит выделить микоплазму, моракселлу, стрептококк, гемофилюс.
Классификация
По этиологии ОБ различают вирусный и бактериальный, токсический и ожоговый
Симптомы острого бронхита
Симптомы ОБ неспецифичны, то есть и при других заболеваниях могут возникнуть такие же клинические признаки. Начало ОБ начинается с лёгкого першения в горле, к которому присоединяется дискомфорт в грудной клетке, сухой кашель. При этом происходит повышение температуры тела до су3бфебрильных или же фебрильных цифр. Спустя несколько дней кашель из сухого превращается во влажный, то есть начинает отходить мокрота.
Диагностика
Прежде всего необходимо исключить более тяжёлые заболевания. Диагноз эмпирический, или предварительный выставляется на основе исключения иных патологических состояний.
Острый бронхит выставляется при возникновении острого кашля, который длится не более трёх недель. При этом у пациента не должно быть хронических заболеваний лёгких и дыхательных путей в целом. Поэтому чаще всего острый бронхит является диагнозом исключения.
Лабораторная диагностика
Сначала проводят общий анализ крови — специфических изменений в результатах не наблюдается. Здесь присутствует лейкоцитоз со сдвигом формулы влево. При бактериальной этиологии проводят бактериологические и бактериоскопические исследования мокроты.
Инструментальные и дополнительные методы исследования
Рентгенографию лёгких проводят лишь в том случае, если подозревается пневмония или более тяжёлые формы легочной патологии. При отсутствии необходимости иные исследования не проводят.
При каких состояниях может возникать кашель?
Кашель нередко появляется при стекании по задней стенке глотки слизи из носоглотки. Кроме того сухой надсадный кашель появляется при применении лекарственных средств некоторых групп. Возникновение кашля может говорить о постоянном забросе желудочного содержимого в дыхательные пути, а это уже гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Бронхиальная астма сопровождается кашлем.
Дифференцировать острый бронхит необходимо от:
- пневмонии;
- синусита;
- бронхиальной астмы;
- ГЭРБ.
Причины длительного кашля

Несомненно, это заболевания дыхательной системы, которые мы уже затронули. Однако существуют и другие причины:
- Заболевания сердца и сосудов – сердечная недостаточность, приём некоторых лекарственных препаратов (ингибиторы АПФ, бета-адреноблокаторы);
- Заболевания соединительной ткани –влияние лекарственных препаратов, фиброзирующий альвеолит;
- Курение;
- Профессиональные заболевания – асбестоз, «лёгкое фермера», профессиональная бронхиальная астма;
- Аллергические заболевания – бронхиальная астма, при которой возникает одышка, увеличивается отделение мокроты. Если мокрота гнойная, необходимо провести дифференциальную диагностику с туберкулёзом, васкулитом, эозинофильной пневмонией.
Когда стоит проконсультироваться у специалиста?
При сохранении симптомов кашля во время проведения этиотропного лечения необходимо проконсультироваться у:
- пульмонолога, дабы исключить пневмонию;
- гастроэнтеролога, чтобы не пропустить ГЭРБ;
- для исключении патологии ЛОР-органов стоит обратиться к оторинолярингологу.
Ранняя дифференциальная диагностика острого бронхита и пневмонии
Этот вопрос является достаточно принципиальным, поскольку прогноз и лечение этих заболеваний в корне отличаются друг от друга. К примеру, при пневмонии лечение обычно антибактериальное, а при ОБ — противовирусное. Своевременная постановка того или иного диагноза приведёт к успешному лечению намного быстрее, чем постановка диагноза запоздалая.
 При появлении гнойной мокроты у 1 пациента из 10 диагностируется пневмония.
При появлении гнойной мокроты у 1 пациента из 10 диагностируется пневмония.
Лечение острого бронхита у детей и взрослых
Главными целями лечения являются:
- облегчение кашля;
- уменьшение длительности и эпизодов кашля;
- излечение пациента и введение его в нормальный жизненный режим.
При неосложнённых формах ОБ госпитализация не требуется. Лечение пациентов состоит из немедикаментозного комплекса, то есть соблюдение режима, облегчение выделения мокроты (вдыхание увлажнённого воздуха, принятие дренажных положений, устранение неблагоприятных условий внешней среды), а также медикаментозного:
- противокашлевые средства (кодеин, либексин), которые используются только при мучительном сухом кашле;
- бронхорасширяющие средства;
- комбинированная противовоспалительная и бронхорасширяющая терапия.
Антибиотики при остром бронхите не показаны.
Профилактику ОБ проводят при помощи противогриппозных вакцин. Конечно, сначала идёт профилактика гриппа, а уж затем думают об остром бронхите.
- Автор: Анастасия
- Распечатать
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи.
Оцените статью:
(0 голосов, среднее: 0 из 5)
Источник


