С чем дифференцировать обструктивный бронхит
Бронхит – одна из самых распространенных патологий нижних дыхательных путей. Характеризуется диффузным воспалением бронхов. Основным его симптомом является кашель. Дифференциальная диагностика бронхита помогает отделить данное заболевание от других, схожих по симптоматике, и назначить правильное лечение.
Основные причины появления бронхита
Возникновению бронхита способствуют различные факторы, которые можно разделить на две группы: рецидивирующая респираторная инфекция и воздействие негативной внешней среды на дыхательную систему.
К первой группе относятся:
- респираторные вирусы;
- пневмококки;
- палочка Пфейффера;
- реже – муковисцидоз и альфа-1-антитрипсиновая недостаточность.
Вторую группу составляют:
- неблагоприятные условия проживания;
- длительное вдыхание загрязненного воздуха (дым, пыль, аллергены, вредные химические соединения – газы, испарения, мелкодисперсная пыль).
Предрасполагающие факторы:
- хронические воспалительные и гнойные процессы дыхательной системы;
- инфекционные патологии верхних дыхательных путей;
- снижение реактивности организма;
- наследственность;
- иммунодефицитные состояния;
- курение, злоупотребление алкоголем;
- детский и преклонный возраст.
Симптоматика болезни
Классифицируя виды бронхитов, обычно разделяют их на две основные группы: острый и хронический бронхит. При каждом виде может возникать обструкция – нарушение проходимости бронхов.
Острый обструктивный бронхит считается так называемой детской формой заболевания. Возникает чаще всего у детей до 3 лет, ввиду особенностей незрелой дыхательной системы. Если же у взрослого человека диагностируется острая обструктивная патология, это, скорее всего, свидетельствует о наличии другого заболевания дыхательной системы (со схожими симптомами).
Острый обструктивный бронхит отличается:
- нарушением работы мерцательного эпителия и развитием катара верхних отделов дыхательных путей;
- сухим приступообразным кашлем, особенно ночью или утром, отсутствием или небольшим количеством мокроты;
- температурой ниже 38 градусов;
- одышкой;
- хрипами и шумами, которые слышны даже без специальных приборов.
При часто повторяющихся острых бронхитах болезнь может перейти в хроническую стадию, более характерную для взрослых. Ее признаки:
- постоянный сильный кашель в течение года, в общей сложности не менее 3 месяцев;
- мокрота вязкая и тяжело отходит, в случае присоединения бактериальной или вирусной инфекции она становится гнойной, с зеленоватым оттенком;
- после острой фазы обычно наступает ремиссия, в период которой кашель бывает по утрам;
- затрудненность дыхания, слышен характерный свист на выдохе;
- одышка, особенно при физических нагрузках, развивается дыхательная недостаточность.
Методы обследование при бронхите
Дифференциальная диагностика бронхита подразумевает проведение комплексного обследования:
- изучение клинических признаков – кашель, слабость, температура, выделения, мышечные боли, лихорадка, затрудненность дыхания, хрипы и др.;
- лабораторные исследования крови и мокроты;
- проведение бронхографии и рентгенографии, бронхоскопии, МРТ и др.
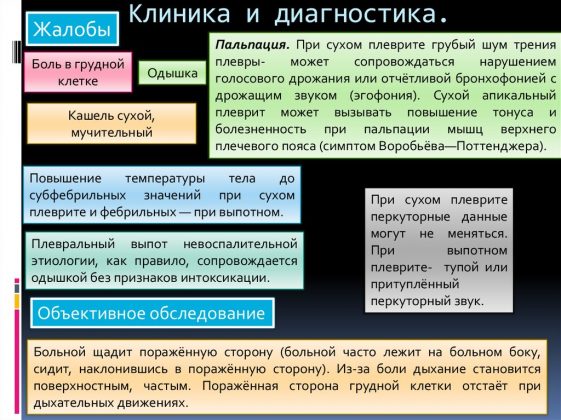
Бронхоскопия помогает значительно прояснить картину заболевания и поставить дифференциальный диагноз. С помощью нее можно визуально оценить характер воспалительного процесса (гнойный, катаральный, геморрагический, атрофический и др.), а также произвести биопсию слизистой для уточнения характера повреждений.
Бронхография и рентгенография позволяют выявить патологические изменения, вызванные длительным течением хронического бронхита. В этом случае поражение локализовано чаще всего в мелких ветвях бронхиального дерева, и на бронхограмме отчетливо видна картина «мертвого дерева». Она вызвана обрывами бронхов среднего калибра и незаполненными мелкими разветвлениями.
 С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
Бронхоскопия помогает дифференцировать бронхит от бронхиальной астмы. При имеющихся симптомах нарушения бронхиальной проходимости (одышка при физических нагрузках или при выходе на холод, выделение небольшого количества мокроты после длительного приступа кашля, свистящие звуки на выдохе) используют бронхолитики и проводят исследование до и после их применения. Если после использования бронхолитиков показатели вентиляции и механики дыхания улучшились, это указывает на наличие бронхоспазма и обратимость нарушений бронхиальной проходимости.
Дифференциальный диагноз патологии
Дифференциальная диагностика обструктивного бронхита обусловлена схожестью клинической картины данной патологии с другими заболеваниями дыхательной системы, такими как бронхиальная астма, пневмония и туберкулез.
Дифференциация от воспаления легкого
Оптимальным способом дифференциации обструктивного бронхита от воспаления легких является рентгенография. Зачастую ее вполне достаточно, и не приходится прибегать к дополнительной лабораторной диагностике. Если же на рентгеновском снимке картина заболевания недостаточно ясна, назначается бронхоскопия, МРТ и другие исследования.
Дифференциальная диагностика бронхита от пневмонии выглядит следующим образом:
- бронхит – температура ниже 38 градусов, кашель сухой, переходящий в продуктивный, безболезненный, лихорадочное состояние — не более 3 суток;
- воспаление легких – температура выше 38 градусов, сильный кашель с обильным выделением мокроты, лихорадочное состояние свыше 3 суток.

Кроме того, пневмония отличается синюшностью конечностей и лица, дрожью в голосе, укорочением перкуторного звука, наличием хрипов, крепитацией.
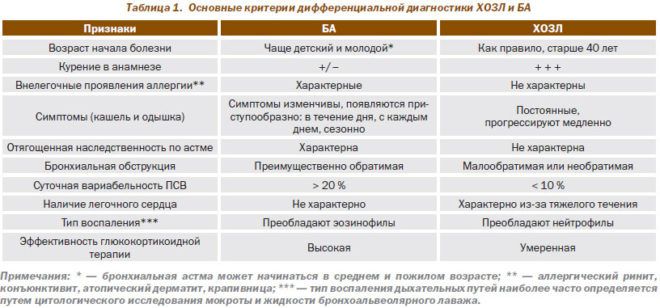
Дифференциация от бронхиальной астмы
Если при пневмонии рентгенография четко определяет наличие характерных для этого заболевания признаков, то отличить обструктивный бронхит от астмы не так просто. Оба заболевания дыхательной системы диагностируются на основании проявляемых ими признаков, и сложность заключается в схожести симптомов. К основным диагностическим синдромам относят:
- кашель – при бронхите постоянный, выматывающий, с выделением мокроты, при астме – приступообразный, мокроты выделяется мало или ее нет совсем;
- одышка – при бронхите постоянна, усиливается при движении, астма отличается приступообразным характером одышки и наличием стойкой ремиссии;
- наличие аллергии – при бронхите аллергия, как правило, отсутствует, а бронхиальная астма практически всегда сопровождается аллергическими признаками;
- использование бронхолитиков – при бронхите используются периодически, при астме – постоянно.
Дифференциация от других дыхательных патологий
Помимо вышеназванных схожих патологий, бронхит необходимо дифференцировать от таких дыхательных заболеваний:
- туберкулез легких – особенности: усиленное потоотделение, быстрая утомляемость, слабость, потеря веса, наличие палочки Коха в мокроте;
- сердечная или легочная недостаточность;
- бронхоэктатическая болезнь – чаще диагностируется у детей, бронхоскопия показывает локальный бронхит, в то время как хроническая форма бронхита носит диффузный характер;
- тромбоэмболия кровяных сосудов легких;
- некоторые инфекционные заболевания – корь, коклюш и др.;
- онкология – для нее характерны боль в груди, слабость, отсутствие гнойной мокроты.
Острый бронхит и воспаление легких
Дифференциальная диагностика острого бронхита и пневмонии чрезвычайно важна на ранних стадиях заболевания. Чем раньше поставлен диагноз и назначено лечение, тем выше вероятность скорейшего выздоровления пациента. Как правило, в случае пневмонии назначается антибактериальная терапия, а при остром бронхите – противовирусная и симптоматическая.
 Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Еще проводят рентгенографию – обычно на снимке ясно различаются признаки воспалительного процесса, характерного для пневмонии.
Наиболее явными признаками воспаления легких являются голосовое дрожание, шум трения плевры, притупление перкуторного звука и эгофония. Наличие их в симптоматике в 99,5% свидетельствует о пневмонии. А при кашле и гнойной мокроте пневмония диагностируется только у 1 человека из 10.

Выводы
Бронхит, с его разными формами и проявлениями, имеет много общих признаков с бронхиальной астмой, пневмонией, туберкулезом, онкологическими и другими заболеваниями дыхательной системы. Поэтому в постановке диагноза крайне важно изучить все имеющиеся симптомы, выяснить генезис заболевания и провести необходимые специфические исследования для подтверждения или опровержения других дыхательных патологий.
При склонности к заболеваниям бронхолегочной системы необходимо ежегодно проходить флюорографию. Это отличный профилактический способ предупреждения патологий органов дыхательной системы.
Видео по теме: Бронхит
Источник

Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.

Обструктивный бронхит
Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей — герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ — присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
Источник

