Рентгенологически в период приступа бронхиальной астмы отмечается

ЛЕКЦИЯ №6
СИМПТОМАТОЛОГИЯ БРОНХИАЛЬНОЙ АСТМЫ. ЭМФИЗЕМА ЛЁГКИХ
БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма относится к аллергическим заболеваниям. Проявляется она периодически возникающими приступами удушья, обусловленными
нарушением проходимости бронхов в результате спазма гладкой мускулатуры
бронхов и развития аллергического отёка слизистой оболочки.
Современные медицинские стандарты (протоколы) диагностики и лечения
больных выделяют следующие разновидности бронхиальной астмы:
бронхиальная астма с преобладанием аллергического компонента,
бронхиальная астма неаллергическая,
бронхиальная астма смешанной формы и
бронхиальная астма неуточнённая.
В возникновении приступов удушья играют роль как внешние агенты, или
экзогенные аллергены, так и внутренние, или экзогенные аллергены, обусловленные инфекцией дыхательных путей, а так же реактивность бронхов.
Повышенная чувствительность афферентных рецепторов бронхиальной
стенки к местным раздражителям имеет большое значение в развитии приступа
удушья. Эта патологическая реакция может проявляться в результате хронического воспаления бронхов, протекающего в условиях изменённой иммунологической реактивности сенсибилизированного организма.
Сенсибилизация организма возникает в определённых условиях быта, труда, при которых аллергия развивается в результате последовательного изменения защитно – приспособительных реакций организма. Большое значение имеет
передача определённого наследственно – конституционального фактора, так
называемого экссудативного диатеза.
Нередко ряд факторов тесно переплетается между собой крайне тесно, и у
больных с аллергической формой бронхиальной астмы можно отметить признаки условно – рефлекторного звена патогенеза при развитии приступа удушья.
Определённое значение имеет эндокринный фактор. Так, астма детского
возраста нередко проходит в период полового созревания. В патогенезе бронхиальной астмы могут принимать участие и гормоны коры надпочечников, участие гипофиза. Это подтверждается благотворным действием кортикостероидов
при лечении бронхиальной астмы.
Имеет значение и климатический фактор – барометрическое давление,
сила и направление ветров, влажность воздуха и другие факторы. Нередко астма
проходит при смене больным климатических условий проживания. Чаще приступы бронхиальной астмы возникают в холодную и сырую погоду
В патогенезе бронхиальной астмы отчётливо преобладание тонуса парасимпатической нервной системы. Перевозбуждение вагуса (блуждающего нерва) вызывает спазм мелких бронхов и увеличение секреции густой вязкой слизи. Роль вагусных влияний подтверждается тем, что в приступы бронхиальной
астмы более часты в ночное время.
Механизм самого приступа заключается во внезапном спазме мускулатуры мелких бронхов с набуханием слизистой оболочки бронхов. Вследствие
спазма просвет бронхов резко суживается. Больной при этом может сделать активный вдох, а выдох становится крайне затруднённым. С каждым вдохом количество остаточного воздуха в лёгких увеличивается и развивается острая эмфизема или острое увеличение объёма лёгких.
Клинически по тяжести выделяют следующие варианты течения бронхиальной астмы. Тяжёлое течение – приступы удушья не всегда полностью купирутся, часты ночные приступы. Физическая нагрузка, эмоциональное напряжение, изменение температуры окружающей среды, химические агенты прово2
цируют развитие приступов удушья. Среднетяжёлое течение – ежедневные
симптомы, нарушающие активность и сон. Ночные приступы чаще 1 раза в неделю. Потребность в ежедневном приёме специальных лекарственных препаратов короткого действия. Физическая активность и другие неспецифические факторы могут провоцировать приступы бронхиальной астмы. Лёгкое персистирующее течение – симптомы от 1 раза в день до 1 раза в неделю. Приступы удушья могут нарушать сон. Ночные приступы удушья чаще 2 раз в месяц.
Классическое описание бронхиальной астмы принадлежит Г.И. Сокольскому (1838). При аллергической форме бронхиальной астмы приступ удушья
начинается внезапно.
Удушье имеет экспираторный характер. Вдох свободный, короткий, а выдох затруднён, резко удлинён. Пауза между вдохом и выдохом отсутствует.
Больной занимает сидячее положение, называемое положение ортопноэ. Он сидит, опираясь руками о край койки, стула или колени, приподнимает плечи,
корпус несколько наклонен вперёд. Лицо приобретает багрово – синюшную
окраску, становится одутловатым. Выражение лица испуганное. Рот у больного
открыт, ноздри раздуваются. Грудная клетка расширяется и принимает экспираторное положение. В акте дыхания активно участвует вспомогательная дыхательная мускулатура. Видно набухание шейных вен, которое проявляется во
время выдоха и исчезает во время вдоха. Во время приступа возникает кашель с
трудным отделением вязкой стекловидной мокроты. Кашель продолжается в течение всего приступа. Продолжительность приступа различна. Он может продолжаться от нескольких минут, до часов и даже нескольких дней. Затянувшийся приступ удушья называют астматическим состоянием (status asthmaticus).
Во время приступа удушья дыхание больного слышно на расстоянии, оно сопровождается сухими свистящими хрипами.
3
При перкуссии грудной клетки над всей поверхностью лёгких определяется коробочный звук, зона тупости сердца вследствие острого расширения лёгких исчезает. Топографическая перкуссия грудной клетки выявляет расширение
всех границ лёгкого: верхушки лёгкого приподняты, поля Кренига расширены,
нижний край лёгких опущен, резко уменьшена дыхательная экскурсия нижних
краёв лёгких.
При аускультации дыхание ослабленное везикулярное. Вдох короткий и
жёсткий, выдох резко удлинён. Выслушивается огромное количество сухих
хрипов различной тональности над всей поверхностью лёгких. При неэффективности применяемой терапии просвет средних и мелких бронхов закупоривается густой, вязкой слизью, слизисто – гнойной массой. Аускультативно при
этом выслушивается т.н. "немое лёгкое", когда не слышно вообще ни каких дыхательных шумов и может наступить смерть от асфиксии.
Разрешается приступ тем, что выдох больного становится легче, смягчается кашель, появляется слизистая жидкая "перламутровая" мокрота. Количество высоких сухих хрипов в лёгких, определяемых при аускультации, уменьшается. На их фоне появляются низкие жужжащие хрипы Нередко появляются
влажные незвучные хрипы разного калибра. В конце приступа больной выделяет большое количество светлой, прозрачной мочи с низким удельным весом т.н.
urina spastica.
При исследовании крови во время приступа удушья отмечается умеренный лимфоцитоз и эозинофилия. При исследовании нативного, не окрашенного
препарата мокроты, в ней обнаруживают спирали Куршмана, представляющие
собой спиралевидно закрученную белково – слизистую нить, хорошо видимую
невооружённым глазом. При микроскопии препарата мокроты так же находят
кристаллы Шарко – Лейдена — бесцветные октаэдры различной формы, напоминающие по форме стрелку компаса и образующиеся из белковых продуктов,
4
высвобождающихся при распаде эозинофилов. Поэтому они встречаются в мокроте, содержащей много эозинофилов, причём больше их в несвежей мокроте.
При микроскопии окрашенного препарата мокроты выявляется большое
количество эозинофилов.
Рентгенологически во время приступа бронхиальной астмы определяется
повышенная воздушность лёгочной ткани, опущение диафрагмы и резкое ограничение её подвижности.
В межприступный период у больных с неосложнённой бронхиальной астмой нет ни каких жалоб и их состояние, внешний вид обычные.
Клиническими вариантами бронхиальной астмы являются хронических
астматический или эозинофильный бронхит, выражающийся лишь в приступах
кашля, т.н. "кашляющая астма", и астматический статус, когда болезнь проявляется не в виде типичных приступов, а даёт картину постоянно затруднённого
дыхания.
Течение бронхиальной астмы длительное – годами и десятилетиями.
Типичным осложнением бронхиальной астмы является развитие эмфиземы лёгких. Присоединение хронического бронхита, эмфиземы, пневмосклероза
постепенно приводит к лёгочно – сердечной недостаточности, развитию лёгочного сердца.
ЭМФИЗЕМА ЛЁГКИХ
Эмфиземой лёгких называется расширение лёгких, увеличение их объёма,
характеризующееся повышенной воздушности лёгких за счёт перерастяжения
альвеол или их разрушения и в результате понижения эластических свойств лёгочной ткани.
Эмфизема лёгких развивается при хроническом бронхите, длительно текущей бронхиальной астме, хронической пневмонии, при некоторых професси5
ональных заболеваниях лёгких. Описаны случаи развития эмфиземы после контузии головного мозга.
Существенное значение для развития эмфиземы имеет постоянный кашель, свойственный хроническим лёгочным заболеваниям, приводящий к постоянному повышению внутриальвеолярного давления. Эмфизема лёгких возникает и при механическом перерастяжении лёгких, например, у музыкантов,
при тяжёлой физической работе, связанной с задержкой дыхания. Предрасполагающим моментом для развития эмфиземы лёгких является пожилой возраст.
Чаще всего процесс начинается с нарушений местного характера (хронические бронхиты, бронхоэктатическая болезнь, бронхиальная астма и другие
поражающие бронхолёгочный аппарат процессы, в которые вовлекается межуточная лёгочная ткань) с последующими нервнорефлекторными расстройствами
трофики, в результате чего и развивается потеря эластических свойств всей
бронхолёгочной системы. Названные местные процессы могут как эндобронхиального характера (спазм или обтурация бронхов), так и сосудистого характера,
приводящего к нарушению кровообращения. Хронический кашель постоянно
создаёт повышение внутрилёгочного давления, что также способствует расширению бронхов. Эмфизема, развивающаяся как хроническая болезнь в пожилом
возрасте или при хронических бронхо – и пневмопатиях, носит характер полома организма. При этом величина остаточного воздуха в лёгких возрастает в 2 –
3 раза за счёт уменьшения жизненной ёмкости лёгких. Остаточный воздух мешает равномерному смешиванию вдыхаемого воздуха.
В результате увеличения объёма лёгких и ослабления дыхательной мускулатуры, особенно диафрагмы, снижается дыхательная экскурсия лёгких. В
альвеолах из-за повышенного внутрилёгочного давления запустевают кровеносные капилляры, альвеолярные перегородки атрофируются, а в некоторых
местах полностью исчезают. Из-за спазма лёгочных артериол с последующим
6
возможным развитием васкулита и склероза лёгочных артериол возникает гипертензия малого круга. Развивается склероз лёгочной артерии, возникает альвеолярно-капиллярный блок. Из-за этого ухудшаются условия диффузии кислорода из альвеолярного воздуха в кровь лёгочных капилляров. Развивается гипоксия. Развивается недостаточность внешнего дыхания и хроническая гипоксемия.
Клинически течение эмфиземы лёгких можно разделить на 3 стадии:
стадию без выраженных жалоб больного,
стадию лёгочной недостаточности,
стадию сердечно-лёгочной недостаточности.
При эмфиземе лёгких в стадии лёгочной недостаточности
основным
симптомом является хроническая кислородная недостаточность. Больные
предъявляют жалобы на одышку и кашель.
Одышка носит обычно экспираторный характер. Больной эмфиземой как
бы "выдавливает" воздух из себя. Во время выдоха происходит повышение
внутригрудного давления, из-за чего набухают шейные вены. Если присоединяется сердечная недостаточность, то набухание вен не исчезает и в фазу вдоха.
Одышка резко усиливается после приступа кашля. Сразу после него больной не
может даже говорить. Кашель чаще сухой или с отделением мокроты.
При осмотре выявляется одутловатость лица, акроцианоз, цианоз слизистых оболочек, щёк, носа, мочек ушей. Кожа лица имеет серо-землистый цвет.
Шея укорочена. Грудная клетка бочкообразная, перезднезадний размер её увеличен. Надключичные ямки сглажены или выбухают, под ключицами также отмечается выбухание. Дыхательная экскурсия грудной клетки уменьшена. Отмечается участие в дыхании вспомогательной дыхательной мускулатуры. Во время вдоха грудная клетка совершает лишь движения верх и вниз, как бы всем
"каркасом". Рёбра занимают горизонтальное направление, межреберные проме7
жутки расширены, эпигастральный угол тупой. Часто выявляются миндалевидные ногти, которые переходят в когтеобразные, а затем образуются ногти типа
часовых стёкол. Пальцы типа барабанных палочек формируются в конце развития этих изменений.
При пальпации грудной клетки повышается ригидность её. Голосовое
дрожание может быть ослаблено.
При перкуссии грудной клетки выявляется коробочный звук и резкое
ограничение подвижности нижнего края лёгких. Зона абсолютной тупости
сердца исчезает. Верхушки выстоят над ключицами выше обычных границ. Поля Кренига расширены. Нижний край лёгких опущен на 1 – 2 ребра и больше.
Аускультативно прослушивается ослабленное везикулярное дыхание. Если выражен диффузный бронхит, то выслушивается жёсткое дыхание и большее
или меньшее количество сухих диффузных хрипов.
С присоединением сердечной недостаточности состояние больного
ухудшается, гипоксемия нарастает. Цианоз приобретает черноватый оттенок. В
тяжёлых стадиях болезни может возникать дыхание Чейна – Стокса вначале ночью, а затем и в дневное время суток. Повышение в системе лёгочной артерии
создаёт повышенную нагрузку на правый желудочек сердца. Развивается так
называемое лёгочное сердце. Одышка и цианоз усиливаются. Появляются отёки, увеличиваются размеры печени. Застойная жидкость может накапливаться и
в серозных полостях – в брюшной полости, в плевральных полостях. При
аускультации сердца выслушиваются глухие тоны и акцент 2 тона на лёгочной
артерии как признак повышения давления в малом круге кровообращения.
Рентгенологически отмечается повышенная прозрачность лёгочной ткани, опущение границ лёгких и резкое ограничение подвижности диафрагмы.
Межреберные промежутки расширены. Признаком лёгочного сердца является
выбухающий в 1 косом положении конус лёгочной артерии.
8
Эмфизема лёгких постепенно прогрессирует и может привести к смерти
больного от лёгочно – сердечной недостаточности.
9
Источник

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
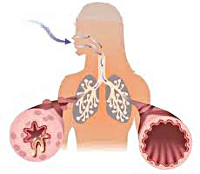
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник

