Рекомендации воз по лечению атеросклероза
Рациональная диета при атеросклерозе должна способствовать коррекции нарушений липидного обмена и поддержанию нормальной массы тела.
Общие принципы гиполипидемической диеты:
Пища должна быть разнообразной, а количество потребляемых с пищей калорий должно быть таким, чтобы поддерживать идеальный для конкретного больного вес тела.
Около 15% энергетической ценности диеты должны составлять белки, 30% — жиры и 55% — углеводы.
Ограничения потребления жиров животного происхождения — количество жира (включая растительные жиры), содержащееся во всех потребляемых в течение суток продуктах, не должно превышать 30% от общей энергетической ценности пищи, причем на долю насыщенных (животных) жиров должно приходиться не более 7% от этого количества.
У лиц без дислипопротеидемий, атеросклероза и высокого 10-летнего риска смерти от сердечно-сосудистых заболеваний поступление холестерина с пищей не должно превышать 300 мг/сут.
При наличии этих состояний суточное потребление пищевого холестерина следует ограничить до 200 мг/сут. Следует отметить, что отрицательное влияние пищевого холестерина на липидный обмен менее значительно, чем потребление насыщенных жиров. Оно проявляется только в случаях, когда пищевой холестерин поступает в организм в значительных количествах, причем снижение его потребления на 100 мг в сутки уменьшает содержание
общего холестерина
в среднем всего на 1%. Поэтому при разъяснении пациентам принципов рациональной диеты необходимо подчеркивать необходимость сокращения потребления с пищей именно насыщенных (животных) жиров, а также трансизомеров жирных кислот (не рекомендуется не только сливочное масло, но и твердые маргарины, кулинарные жиры).
Мясо и мясные продукты с высоким содержанием жира целесообразно заменять бобовыми, рыбой, птицей или тощими сортами мяса. Молоко и молочные продукты должны употребляться низкожировые – ежедневно.
Увеличение потребления мононенасыщенных и полиненасыщенных жирных кислот (до 10-15% от общей энергетической ценности пищи).
Данные жиры находятся в растительном масле, морепродуктах.
Жирную морскую рыбу (лосось, тунец, скумбрия) следует употреблять не реже 2 раз в неделю.
Ограничение потребления легкоусвояемых простых углеводов (содержащихся в сахаре, варенье, конфетах) до не более 10% калорийности.
Обеспечение больных углеводами, содержащимися в свежих овощах и фруктах (моркови, свекле, капусте), бобовых (горохе, фасоли). Разнообразные фрукты и овощи необходимо употреблять несколько раз в день в общем количестве не менее 400г, не считая картофеля.
Общее потребление соли, включая соль, содержащуюся в хлебе, консервированных продуктах и т.п., не должно превышать 6г (1 чайная ложка) в сутки.
Эта рекомендация особенно важна для больных артериальной гипертензией.
Целесообразно добавление в пищевой рацион растительных стеролов/станолов (2г/сут), которые конкурентно ингибируют всасывание холестерина в кишечнике (например, в составе маргарина «Бенекол» и молочного продукта «Данакор» — рекомендовано Всероссйским Научным Обществом Кардиологов).
В ряде случаев (выраженная гиперлипопротеинемия, сахарный диабет) может потребоваться консультация специалиста – диетолога.
Следует помнить, что даже строгое соблюдение диеты позволяет снизить содержание
холестерина
не более чем на 10%.
Подробнее:
Лечебное питание при атеросклерозе
.
Диета № 10
.
Источник
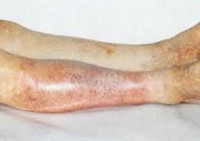
Атеросклероз артерий нижних конечностей — это тяжелое дегенеративное заболевание, поражающее преимущественно людей пожилого возраста. Атеросклеротический процесс может развиваться при наследственных дислипидемиях, а также на фоне злоупотребления курением или жирной пищей. Клинические рекомендации в качестве «золотого стандарта» позиционируют хирургическое лечение. Оно заключается в эндартерэктомии с последующей реабилитацией.
Но недуг можно лечить консервативно. Для этого применяется ряд медикаментозных препаратов, физиотерапия, коррекция диетологических привычек и образа жизни.
Причины патологического состояния
Атеросклероз нижних конечностей возникает вследствие таких предпосылок:
- Генетические поломки. Предрасположенность к повышенному холестерину закладывается еще внутриутробно.
- Постоянные стрессы. Они влияют на биохимические процессы, протекающие в клетках и тканях.
- Женский пол. Вследствие гормональных особенностей женщины более подвержены бляшкам в сосудах нижних конечностей. Особенно ярко это проявляется в период беременности и менопаузы.
- Лишний вес. Ожирение приводит к повышению в крови уровня липопротеидов низкой и очень низкой плотности.
- Излишки питания. Когда человек употребляет много жирной, жареной и сладкой еды, это также негативно сказывается на сосудистом русле.
- Гормональный дисбаланс. Он проявляется при многих эндокринологических патологиях, среди которых главенствующая роль принадлежит сахарному диабету.
- Курение. Курильщики рискуют стать жертвой ампутации.
- Гиподинамия или малоподвижный образ жизни.
Вернуться к оглавлению
Симптомы болезни
 При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При атеросклерозе сосудов нижних конечностей у пациентов развивается такая клиническая симптоматика:
- Болезненные ощущения в ногах. Они появляются как во время движения, так и в покое.
- Синдром «витрины». Суть его заключается в том, что пациент вынужден время от времени останавливаться и отдыхать, будто разглядывая полки магазина.
- Перемежающаяся хромота. Это очень характерный симптом, при котором недостаточное кровоснабжение мышц нижних конечностей способствует их неравномерному сокращению.
- Онемение кожи на стопах. Оно часто сопровождается иллюзией ползания мурашек и другими парестезиями.
- Феномен «расхаживания». Порой пациенту необходимо сделать несколько шагов, чтобы боль прошла. Это нужно для возобновления кровотока в дистальных участках ног.
- Отвердение сосудов. Их можно пропальпировать сквозь кожу. Под пальцами ощущается нечто наподобие проволоки, по которой проходит пульсовая волна.
- Изъязвление кожных покровов. Язвы возникают вследствие нарушения трофической функции крови.
- Посинение и похолодание нижних конечностей. Эти симптомы возникают вследствие дисциркуляторных изменений.
Вернуться к оглавлению
Клинические рекомендации
Национальные протоколы рекомендуют пациентам с установленным диагнозом атеросклеротических изменений стенок артерий и вен нижних конечностей пройти курс медикаментозного лечения и физиотерапевтической коррекции. На поздних стадиях показано хирургическое вмешательство. Клинические рекомендации при атеросклерозе включают следующие пункты:
 Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
- Оптимизация диеты. В первую очередь — это снижение употребления жира, сахара и соли.
- Коррекция образа жизни. Она включает избегание гиподинамии и умеренную физическую активность.
- Прием статинов. Эти препараты снижают уровень холестерина и других атерогенных веществ в крови.
- Физиотерапевтические процедуры.
Вернуться к оглавлению
Клинические рекомендации в диете
Атеросклеротические изменения сплетений ног являются последствием нарушения баланса между поглощаемой животной пищей и ее утилизацией в организме человека. Клинические рекомендации по лечению атеросклероза обязательно включают коррекцию диетологических привычек. Больной обязан сократить употребление животного жира минимум на 10%. Также пациенту рекомендуется ограничить продукты, содержащие насыщенные жирные кислоты. К таковым относятся масло, сливки, яичный желток и мясо.
Необходимо увеличить содержание в рационе полиненасыщенных веществ. Они содержатся в растительных маслах, рыбе и морепродуктах. Также нужно включить в меню большое количество клетчатки, которой богаты овощи, фрукты и злаковые.
Вернуться к оглавлению
Препараты при атеросклеротическом поражении
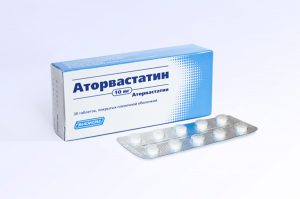 Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Облитерирующий атеросклероз лечится препаратами, снижающими уровень холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности в крови. К таковым относятся ингибиторы гидрокси-метил-глютарил-коэнзим-А-редуктазы, а также эссенциальные фосфолипиды. Но «золотым стандартом» медикаментозного лечения является прием статинов. Среди них лидерами фармацевтического рынка считают «Аторвастатин», «Розувастатин» и «Симвастатин». Но побочные действия этих лекарств изучены еще недостаточно и требуют дополнительных исследований.
Вернуться к оглавлению
Коррекция привычек
Лечение атеросклероза будет неэффективным, если пациент продолжает вести прежний образ жизни. Поэтому семейный доктор обязан предоставить человеку ряд клинических рекомендаций по его коррекции. Больному следует наладить свой режим дня, чередуя периоды труда и отдыха. Ему также необходимо выполнять регулярные, но умеренные физические упражнения. Клинические рекомендации также содержат требование о радикальном отказе от вредных привычек. Курение является одним из ведущих предикторов развития патологии сосудистых сплетений нижних конечностей.
Вернуться к оглавлению
Другие клинические рекомендации
К основному лечению облитерирующего атеросклероза часто присоединяют физиотерапевтические процедуры. Они заключаются во всевозможных видах массажа. Особую эффективность доказал гидромассаж. Также пациенту прописывают озокеритовые ванны, лечебные грязи и ультразвук. Все эти меры в комплексе с коррекцией образа жизни и приемом медикаментов позволят избежать радикального хирургического вмешательства.
Источник
«Ключевая стратегия этих гайдлайнов – чем ниже, тем лучше, вплоть до очень низких значений ЛПНП, – так определил изменения сопредседатель рабочей группы, профессор Колин Байгент из Оксфордского университета. – Пациентам с высоким риском рекомендуется максимально снизить ЛПНП».
«Мы также рекомендуем лечить статинами агрессивно, в высоких дозах с возможностью добавления эзетимиба и ингибиторов PCSK9 для достижения целей. Это еще одно важное изменение по сравнению с прошлым документом», – добавил сопредседатель рабочей группы, профессор Франсуа Мач из Университетской клиники Женевы.
1. Методы визуализации ССС для оценки риска атеросклеротических ССЗ |
a. Артериальные (сонные и/или бедренные) бляшки на УЗИ следует рассматривать как модификатор риска у пациентов с низким или умеренным риском; |
b. Определение коронарного кальция при выполнении КТ следует рассматривать как модификатор риска у бессимптомных пациентов с низким или средним риском. |
2. Липидный анализ для оценки риска ССЗ |
a. Измерение Лп (a) необходимо проводить минимум один раз в течение жизни каждого взрослого человека, чтобы выявить лиц с очень высоким наследственными уровнями Лп (a) более 180 мг/дл (более 430 нмоль/л); риск атеросклеротических ССЗ в течение жизни у них эквивалентен риску при гетерозиготной семейной гиперхолестеринемии. |
3. Медикаментозная терапия гипертриглицеридемии |
a. Пациентам высокого риска (или выше) с уровнем триглицеридов 1,5 – 5,6 ммоль/л (135 – 499 мг/дл), несмотря на лечение статинами, следует рассматривать прием Омега-3 ПНЖК (икосапент этил дважды по 2 г/день) в сочетании со статинами. |
4. Лечение пациентов с гетерозиготной СГХ |
a. Пациенты с СГХ с очень высоким риском (для первичной профилактики): снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл). |
5. Лечение дислипидемии у пожилых пациентов |
a. До 75 лет: лечение статинами для первичной профилактики рекомендуется в зависимости от уровня риска; |
b. Старше 75 лет: можно рассмотреть возможность назначения статинов для первичной профилактики при высоком и очень высоком риске. |
6. Лечение дислипидемии при СД |
a. СД2, очень высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл); |
b. СД2, высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,8 ммоль/л (менее 70 мг/дл); |
c. СД1, очень высокий риск, высокий риск: рекомендуются статины: |
d. Следует рассмотреть вопрос интенсификации терапии статинами перед назначением комбинированной терапии; |
e. Если не достигнуты целевые значения, следует рассмотреть вопрос назначения статина в комбинации с эзетимибом; |
f. Терапия статинами не рекомендуется пациентам в пременопаузе с СД, которые не используют адекватную контрацепцию. |
7. Гиполипидемическая терапия у пациентов с ОКС |
a. Пациенты с ОКС, у которых ХС ЛПНП не достигают целевых значений (несмотря на прием максимально переносимых доз статина и эзетимиба), следует рассмотреть раннее назначение ингибитора PCSK9 (если возможно, во время госпитализации). |
Примечания: Лп – липопротеин; ОКС – острый коронарный синдром; СГХ – семейная гиперхолестеринемия; СД – сахарный диабет; ССЗ – сердечно-сосудистые заболевания; ССС – сердечно-сосудистая система.
Источник
В популярном on-line журнале «Money Digest» в декабре 2019 года прошла дискуссия врачей-экспертов по новым клиническим рекомендациям по терапии атеросклероза. Ниже представлена краткая стенограмма беседы.

Манеш Патель, MD: В патогенезе атеросклероза, я думаю, что одна из важных вещей, которую следует выделить, это не просто травма, которую, а непрерывный процесс нашей реакции на травму.
Биология — это постоянная попытка инь и ян сохранять гомеостатическое состояние. И поэтому, когда происходит атеросклероз или тромбоз, это происходит постоянно.
Надо сказать, что с аспирином или ранней антиагрегантной терапией мы много внимания уделяли антиагрегантам. А затем антагонистам витамина К, такими как варфарин. Мы сосредоточились на широких, неспецифических антикоагулянтах.
Таким образом, новая эра новых терапевтических методов начала учить нас мыслить шире. Я бы сказал, что мы думаем то же самое о холестерине, липидах и воспалении. И мы начинаем узнавать это о других патологических процессах.
Дипак Л. Бхатт, доктор медицинских наук, магистр здравоохранения: В связи с этим, возможно, вы можете познакомить нашу аудиторию с общими рекомендациями по атеросклерозу. Мы немного сосредоточились сейчас на антитромботической терапии. Но тем не менее, если у кого-то есть атеросклероз, что вы делаете?
Манеш Патель, MD: Я думаю это справедливо, потому что моя жена — врач первичной помощи, и она часто говорит мне: «Можете ли вы скомпоновать все эти причудливые вещи в практические рекомендации, в то, что мне нужно в клинике?»
Действительно, много людей в опасности. Известно ли им клинические проявления атеросклеротического процесса? Одно предостережение: мы часто думаем о том, что пациенты, страдающие сахарным диабетом должны быть проинформированы о клинических проявлениях атеросклероза.
Но кроме этого, есть первичная профилактика, а также — вторичная. Начну с более легкой группы, группы вторичной профилактики, людей, перенесших сердечный приступ, либо инсульт. Для этих пациентов, помимо антитромбоцитарной терапии, о которой мы поговорим через секунду, есть холестерин или то, что я назову липидными рекомендациями.
И эти рекомендации по липидам продолжают показывать нам, что на самом деле гипотеза говорит, что, если вы можете снизить уровень ЛПНП до минимально возможного уровня, а текущие рекомендации составляют менее 70 мг/дл, то у пациентов меньше сердечно-сосудистых событий.
На научных сессиях Американской ассоциации кардиологов также были представлены рекомендации для пациентов с инсультом, указывающие на необходимость снижать уровень ЛПНП. Это линейная зависимость?
Таким образом, первая рекомендация для врачей первичной медицинской помощи, заключается в том, что, если у вашего пациента есть сердечно-сосудистое заболевание, понизьте уровень холестерина ЛПНП ниже 70 мг/дл, обычно посредством статинов, но существует множество других способов терапии.
Кроме того, есть некоторые новые методы лечения, о которых вы, конечно, можете подумать в дополнение к терапии статинами для снижения ЛПНП. Вы провели исследований и можете рассказать нам о триглицеридах или других исследованиях AIM.
Дипак Л. Бхатт, MD, MPH: Джон, мне просто интересно узнать о диабете. Он, безусловно, повышает риск атеросклероза. Что происходит в отношении свертывания крови? Есть немало написанного о тромбоцитах и о том, что, возможно, они более агрессивные у пациентов с диабетом. Как насчет крови, она тоже агрессивная?
Джон Эйкельбум, MBBS, MSc, FRCPC: Да, абсолютно. И я думаю, что это говорит о концепции атеротромбоза, потому что при диабете и дисгликемиии активируется коагуляция. Мы знаем, что мы получаем активацию тромбоцитов. Существует история устойчивости к аспирину, когда из-за более быстрого воспроизводства тромбоцитов они не блокируются эффективно в течение 24-часового интервала приема аспирина.
И мы знаем, что тромбоциты, например, производят больше тромбоксана; чем выше уровень HbA1c [гемоглобина A1C], тем больше вырабатывается тромбоксана. Я думаю, что с диабетом совершенно ясно, что это не только метаболический процесс, но и протромботический процесс.
Дипак Л. Бхатт, MD, MPH: Что если у кого-то стабильная стенокардия, но у него катетеризация, у него нет ишемической болезни, стресс-теста и ишемии, это действительно вторичная профилактика? Или, скажем, кто-то находится в первичном профилактическом лагере, но по какой-то причине, правильно или неправильно, он получает ангиограмму КТ, на которой видна бляшка в коронарных артериях, но у него нет симптомов. Это на самом деле риск. Как вы справляетесь с этим в реальной жизни?
Вамси Кришна, доктор медицины: Я полностью согласен с тобой. Я часто сталкиваюсь с кальцификацией коронарных артерий. Как вы справляетесь с пациентом такого типа? Когда мы делаем IVUS [внутрисосудистое ультразвуковое исследование] или OCT [оптическая когерентная томография], мы видим фиброатеромы с тонкой крышкой. Мы видим дистальную эмболизацию, даже когда делаем ангиограммы.
Пациенты могут быть субклиническими, и, на ваш взгляд, реальность такова, что по мере того, как нам будет доступно больше биомаркеров для тестирования, мы сможем более конкретно определить тип терапии, которую мы можем предложить этим пациентам. Я думаю, что то, что я заметил в клинике, это возможность использовать соответствующую методику лечения, основанную на рекомендациях.
И руководящие принципы ACC [Американского колледжа кардиологов] 2019 года проделали довольно хорошую работу, включив новые биомаркеры:
- LPa [липопротеин-маленький-а],
- hs-CRP [высокочувствительный С-реактивный белок],
- CAC [кальций коронарной артерии].
Поэтому я говорю своим коллегам, занимающимся первичной медицинской помощью, что я использую имеющиеся у нас рекомендации с последними наборами данных, чтобы помочь принять более обоснованное решение, не обязательно ожидая, когда у пациента разовьется осложнение, прежде чем принимать решение о снижении уровня холестерина или лечении артериального давления. и др.
Источник