Реферат по атеросклерозу заключение
Ôóíêöèîíàëüíûå ðàññòðîéñòâà äåÿòåëüíîñòè ñåðäå÷íîñîñóäèñòîé ñèñòåìû è íàðóøåíèå ðàáîòû ðåãóëèðóþùèõ ìåõàíèçìîâ. Ëå÷åíèå è îðãàíèçàöèÿ ðàöèîíàëüíîãî ðåæèìà òðóäà è îòäûõà. Åñòåñòâåííàÿ çàùèòíàÿ ðåàêöèÿ, ïðîÿâëÿþùàÿñÿ â ïîâûøåíèè ñâåðòûâàåìîñòè êðîâè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ñîäåðæàíèå
- Ââåäåíèå
- 1. Õàðàêòåðèñòèêà àòåðîñêëåðîçà
- 2. Çàâèñèò ëè àòåðîñêëåðîç îò ïèùè
- 3. Ïðîôèëàêòèêà àòåðîñêëåðîçà
- Çàêëþ÷åíèå
- Ñïèñîê ëèòåðàòóðû
- Ââåäåíèå
Ôóíêöèîíàëüíûå ðàññòðîéñòâà äåÿòåëüíîñòè ñåðäå÷íîñîñóäèñòîé ñèñòåìû, ñâÿçàííûå ñ íàðóøåíèåì ðàáîòû ðåãóëèðóþùèõ ìåõàíèçìîâ, îáðàòèìû è ñðàâíèòåëüíî ëåãêî ïîääàþòñÿ ëå÷åíèþ, åñëè îíè íå ïðèâåëè ê îðãàíè÷åñêèì èçìåíåíèÿì. Ïîñëå ñîîòâåòñòâóþùåãî ëå÷åíèÿ è îðãàíèçàöèè ðàöèîíàëüíîãî ðåæèìà òðóäà è îòäûõà ìîæíî ïðåäóïðåäèòü äàëüíåéøåå ðàçâèòèå ýòèõ íàðóøåíèé è äîáèòüñÿ âûçäîðîâëåíèÿ.
Äåëî, îäíàêî, îñëîæíÿåòñÿ, êîãäà íàðÿäó ñ ôóíêöèîíàëüíûìè íàðóøåíèÿìè èìåþòñÿ è îðãàíè÷åñêèå ïîðàæåíèÿ ñîñóäèñòîãî ðóñëà. ×àùå âñåãî òàêèå ïîðàæåíèÿ ïðîÿâëÿþòñÿ â âèäå àòåðîñêëåðîçà — çàáîëåâàíèÿ, êîòîðîå îáðàçíî íàçûâàþò «ðæàâ÷èíîé æèçíè». Ôàêòû, ñâèäåòåëüñòâóþùèå î âîçìîæíîñòè âîçíèêíîâåíèÿ àòåðîñêëåðîçà ó ñðàâíèòåëüíî ìîëîäûõ è, êàçàëîñü áû, ïðàêòè÷åñêè çäîðîâûõ ëþäåé, à òàêæå îòñóòñòâèå â ðÿäå ñëó÷àåâ ýòèõ ïîðàæåíèè ó ëþäåé âåñüìà ïðåêëîííîãî âîçðàñòà, æèâóùèõ 100 è áîëåå ëåò, ãîâîðÿò î òîì, ÷òî àòåðîñêëåðîç íå íåèçáåæíûé àòðèáóò ñòàðîñòè, à çàáîëåâàíèå ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû.
Öåëü äàííîé ðàáîòû — ðàññìîòðåòü àòåðîñêëåðîç.
Çàäà÷è:
— äàòü õàðàêòåðèñòèêó àòåðîñêëåðîçà;
— âûÿâèòü âëèÿíèå ïîòðåáëÿåìîé ïèùè íà ðàçâèòèå àòåðîñêëåðîçà;
— ðàññìîòðåòü ìåðû ïðîôèëàêòèêè àòåðîñêëåðîçà.
1. Õàðàêòåðèñòèêà àòåðîñêëåðîçà
Àòåðîñêëåðîç ïðåäñòàâëÿåò ñîáîé ïîðàæåíèå àðòåðèé, ïðè êîòîðîì íà èõ âíóòðåííåé ïîâåðõíîñòè âîçíèêàþò ìíîãî÷èñëåííûå æåëòîâàòûå áëÿøêè, ñîäåðæàùèå áîëüøîå êîëè÷åñòâî æèðîâûõ âåùåñòâ, îñîáåííî õîëåñòåðèíà è åãî ýôèðîâ.  ðåçóëüòàòå ïðîñâåò àðòåðèé çíà÷èòåëüíî ñóæàåòñÿ, ÷òî çàòðóäíÿåò êðîâîòîê. Àðòåðèàëüíàÿ ñòåíêà ñòàíîâèòñÿ ïëîòíîé, êðîâåíîñíûå ñîñóäû â çíà÷èòåëüíîé ìåðå òåðÿþò ñïîñîáíîñòü ðàñøèðÿòüñÿ â äîëæíîé ìåðå ïðè ïðîõîæäåíèè ïóëüñîâîé âîëíû è àäåêâàòíî ðåàãèðîâàòü íà óâåëè÷åíèå ïîòðåáíîñòè òêàíè â ïðèòîêå êðîâè. Ïðè èíòåíñèâíîé ðàáîòå îðãàíîâ è òêàíåé, êîãäà èì íåîáõîäèìà óñèëåííàÿ äîñòàâêà êèñëîðîäà è ïèòàòåëüíûõ âåùåñòâ, ìîæåò âîçíèêíóòü êèñëîðîäíîå ãîëîäàíèå òêàíåé, ñîïðîâîæäàþùååñÿ áîëåâûìè îùóùåíèÿìè. Àòåðîñêëåðîòè÷åñêèé ïðîöåññ ìîæåò äëèòåëüíûå ãîäû ðàçâèâàòüñÿ áåññèìïòîìíî, è ÷åëîâåê âíåøíå ìîæåò âûãëÿäåòü ñîâåðøåííî çäîðîâûì. Íî ÷ðåçìåðíàÿ íàãðóçêà â îïðåäåëåííûõ ñèòóàöèÿõ ìîæåò äëÿ íåãî îêàçàòüñÿ ðîêîâîé.
Ðàçâèòèå àòåðîñêëåðîçà ñîïðîâîæäàåòñÿ ïîâûøåíèåì óðîâíÿ õîëåñòåðèíà â êðîâè. Ðóññêèå ó÷åíûå Í. Í. Àíè÷êîâ è Ñ. Ñ. Õàëàòîâ â 1912 ã. âïåðâûå ñîçäàëè ýêñïåðèìåíòàëüíóþ ìîäåëü àòåðîñêëåðîçà, ñêàðìëèâàÿ êðîëèêàì õîëåñòåðèí. Ýòîò ïðèåì ñ÷èòàåòñÿ êëàññè÷åñêèì è ïîâñåìåñòíî èñïîëüçóåòñÿ êàê ñïîñîá ìîäåëèðîâàíèÿ äàííîãî çàáîëåâàíèÿ. Ìíîãî÷èñëåííûå èññëåäîâàíèÿ ïîêàçàëè, ÷òî èçáûòîê õîëåñòåðèíà â êðîâè — îäíî èç óñëîâèé ðàçâèòèÿ àòåðîñêëåðîçà Áîðîâñêèé Å.Â. Áîëåçíè ñåðäöà. — Ì.: Çíàíèå, 2000..
Ïî÷åìó æå âîçíèêàåò àòåðîñêëåðîç?
Åäèíîãî âçãëÿäà íà ýòîò ñ÷åò â íàñòîÿùåå âðåìÿ åùå íåò. Ïî ìíåíèþ ðÿäà èññëåäîâàòåëåé, ýòî çàáîëåâàíèå íå èìååò êàêîé-ëèáî îäíîé îïðåäåëåííîé ïðè÷èíû (îíî ïîëèýòèîëîãè÷íî). Âîçíèêíîâåíèþ àòåðîñêëåðîçà ñïîñîáñòâóþò íåïðàâèëüíîå ïèòàíèå, íåðâíîå íàïðÿæåíèå, «ñèäÿ÷èé» îáðàç æèçíè, ò. å. íåäîñòàòîê ìûøå÷íîé äåÿòåëüíîñòè, è äðóãèå ôàêòîðû.
Íî ðàçâèòèå àòåðîñêëåðîçà — íå åäèíñòâåííàÿ ïðè÷èíà îðãàíè÷åñêèõ íàðóøåíèé êðîâîîáðàùåíèÿ. Ñåðüåçíóþ îïàñíîñòü ïðåäñòàâëÿåò è âíóòðèñîñóäèñòîå ñâåðòûâàíèå êðîâè. Ñâåðòûâàíèå, ò. å. îáðàçîâàíèå ñãóñòêîâ êðîâè èç íåðàñòâîðèìûõ íèòåé ôèáðèíà,— ïðèñïîñîáèòåëüíàÿ ðåàêöèÿ, îáåñïå÷èâàþùàÿ çàêóïîðêó êðîâåíîñíîãî ñîñóäà è ïðåêðàùåíèå êðîâîòå÷åíèÿ ïðè ðàíåíèÿõ. Áîëü ïðè ðàíåíèè, ýìîöèîíàëüíîå íàïðÿæåíèå çíà÷èòåëüíî óâåëè÷èâàþò ñâåðòûâàåìîñòü êðîâè. Ñ÷èòàþò, ÷òî îáðàçîâàíèå ôèáðèíà â íåáîëüøèõ êîëè÷åñòâàõ ïðîèñõîäèò â êðîâÿíîì ðóñëå íåïðåðûâíî. Ýòîò íåïðåêðàùàþùèéñÿ ïðîöåññ âíóòðèñîñóäèñòîãî ñâåðòûâàíèÿ êðîâè íå ïðèâîäèò ê îáðàçîâàíèþ òðîìáà è çàêóïîðêå ñîñóäîâ ó çäîðîâîãî ÷åëîâåêà, ïîòîìó ÷òî íàðÿäó ñ íèì èäåò ïðîòèâîïîëîæíûé ïðîöåññ — íåïðåðûâíîå ðàñòâîðåíèå îáðàçîâàâøåãîñÿ ôèáðèíà — ôèáðèíîëèç. Âíóòðèñîñóäèñòîìó ñâåðòûâàíèþ êðîâè ïðîòèâîäåéñòâóåò è âûäåëÿåìûé ñîñóäèñòîé ñòåíêîé ãåïàðèí. Îáà óêàçàííûõ ïðîöåññà ÿâëÿþòñÿ êîìïîíåíòàìè òàê íàçûâàåìîé àíòèñâåðòûâàþùåé ñèñòåìû.
Ïðè ïîâûøåííîì ñîäåðæàíèè õîëåñòåðèíà, ëèïîèäîâ è ëèïîïðîòåèíîâ â ïëàçìå êðîâè (÷òî õàðàêòåðíî äëÿ àòåðîñêëåðîçà) ôóíêöèÿ àíòèñâåðòûâàþùåé ñèñòåìû óãíåòàåòñÿ. Ïðè ýòîì ìîãóò âîçíèêíóòü îñëîæíåíèÿ, ñâÿçàííûå ñ çàêóïîðêîé êðîâåíîñíûõ ñîñóäîâ îáðàçîâàâøèìèñÿ ñãóñòêàìè êðîâè ×åáîòàðåâ Ä.Ô. Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà ïðè ñòàðåíèè. — Ì.: Ìåäèöèíà, 1999..
Ïðåäñòàâèì ñåáå, ÷òî ìîæåò ïðîèçîéòè â ñëó÷àå, êîãäà ó áîëüíîãî àòåðîñêëåðîçîì âîçíèêàåò ñîñòîÿíèå ðåçêîãî íåðâíîãî, ýìîöèîíàëüíîãî èëè ôèçè÷åñêîãî ïåðåíàïðÿæåíèÿ. Åñòåñòâåííàÿ çàùèòíàÿ ðåàêöèÿ, ïðîÿâëÿþùàÿñÿ â ïîâûøåíèè ñâåðòûâàåìîñòè êðîâè, â ýòèõ óñëîâèÿõ íå ñìîæåò óðàâíîâåñèòüñÿ îäíîâðåìåííûì óñèëåíèåì ôóíêöèè àíòèñâåðòûâàþùåé ñèñòåìû.  ðåçóëüòàòå â ìåñòå «íàèìåíüøåãî ñîïðîòèâëåíèÿ» ìîãóò âîçíèêíóòü âíóòðèñîñóäèñòûå ñãóñòêè êðîâè. Íåðåäêî òàêèì ìåñòîì îêàçûâàþòñÿ êîðîíàðíûå àðòåðèè. Èìåííî â ýòèõ ó÷àñòêàõ ñîñóäû ÷àùå ïîðàæàþòñÿ àòåðîñêëåðîòè÷åñêèì ïðîöåññîì, ÷åìó ñïîñîáñòâóåò ðÿä àíàòîìè÷åñêèõ, ãèäðîäèíàìè÷åñêèõ è ôóíêöèîíàëüíûõ îñîáåííîñòåé êîðîíàðíîãî ñîñóäèñòîãî ðóñëà. Ê ýòèì îñîáåííîñòÿì îòíîñèòñÿ ïðåðûâèñòîñòü êðîâîòîêà, èç-çà êîòîðîãî êðîâü â òå÷åíèå îïðåäåëåííîãî âðåìåíè ïî÷òè íå äâèæåòñÿ è íàõîäèòñÿ â äëèòåëüíîì ñîïðèêîñíîâåíèè ñî ñòåíêàìè àðòåðèé. Êðîìå òîãî, ïðè ðàáîòå ñåðäöà âîçíèêàåò ðåçêîå ñìåùåíèå ñàìèõ ñòåíîê êîðîíàðíûõ ñîñóäîâ.
Âûðàáîòêà ïðîòèâîñâåðòûâàþùèõ âåùåñòâ ñîñóäèñòîé ñòåíêîé íàðóøàåòñÿ èìåííî â òåõ çîíàõ, â êîòîðûõ èìåþòñÿ àòåðîñêëåðîòè÷åñêèå áëÿøêè. Òàê êàê ìåñòîì ëîêàëèçàöèè ïîäîáíûõ áëÿøåê íåðåäêî ÿâëÿåòñÿ îäèí èç ãëàâíûõ ñòâîëîâ êîðîíàðíûõ àðòåðèé, òî èìåííî çäåñü ìîæåò îáðàçîâàòüñÿ ñãóñòîê êðîâè, çàêóïîðèâàþùèé ïðîñâåò. Âîçíèêíîâåíèþ ñãóñòêà ìîæåò ñïîñîáñòâîâàòü è ñïàçì êîðîíàðíûõ àðòåðèé.
 îïûòàõ íà æèâîòíûõ, ïðîâåäåííûõ Å. È. ×àçîâûì â 1966 ã., ïðè ââåäåíèè â êðîâü òðîìáèíà — âåùåñòâà, ïîâûøàþùåãî ñâåðòûâàåìîñòü êðîâè, — êàêèõ-ëèáî èçìåíåíèé è ðàññòðîéñòâ íå íàñòóïèëî. Ýòà ïðîöåäóðà àêòèâèçèðîâàëà àíòèñâåðòûâàþùóþ ñèñòåìó è ëèêâèäèðîâàëà îïàñíîñòü âîçíèêíîâåíèÿ òðîìáà. Îäíàêî êîãäà îäíîâðåìåííî ñ òðîìáèíîì ââîäèëñÿ ïèòóèòðèí — âåùåñòâî, âûçûâàþùåå ñïàçì êîðîíàðíûõ ñîñóäîâ, òî êðîâîòîê â âåíå÷íûõ, àðòåðèÿõ óõóäøàëñÿ. Ôóíêöèè àíòèñâåðòûâàþùåé ñèñòåìû áëîêèðîâàëèñü, è â êîðîíàðíûõ ñîñóäàõ ïîÿâëÿëèñü ñãóñòêè êðîâè. Æèâîòíûå ïîãèáàëè îò îñòðîãî èíôàðêòà ìèîêàðäà.
Ïîäîáíûå ñèòóàöèè ìîãóò íàáëþäàòüñÿ è â îðãàíèçìå ÷åëîâåêà. Ïîðàæåííàÿ àòåðîñêëåðîòè÷åñêèìè áëÿøêàìè ñîñóäèñòàÿ ñòåíêà ÿâëÿåòñÿ «ìåñòîì íàèìåíüøåãî ñîïðîòèâëåíèÿ», â êîòîðîì ïðè ïîâûøåíèè ñâåðòûâàåìîñòè êðîâè ìîæåò íà÷àòüñÿ òðîìáîîáðàçîâàíèå.  ðåçóëüòàòå ðàçâèâàåòñÿ èíôàðêò ìèîêàðäà.
Òàêèì îáðàçîì, âíóòðèñîñóäèñòîå ñâåðòûâàíèå êðîâè â çíà÷èòåëüíîé ìåðå ñâÿçàíî ñ ðàçâèòèåì àòåðîñêëåðîçà. Ïðè ïðîôèëàêòèêå ïîðàæåíèé ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû îñíîâíîå âíèìàíèå äîëæíî áûòü íàïðàâëåíî íà ïðåäóïðåæäåíèå èìåííî ýòîãî çàáîëåâàíèÿ. Ãåðîíòîëîãè îáíàðóæèëè, ÷òî ïîñëå 80 è òåì áîëåå ïîñëå 90 ëåò ïðîäîëæàþò æèòü òîëüêî òå ëèöà, ó êîòîðûõ ðàçâèòèå àòåðîñêëåðîçà ïðîèñõîäèò ìåäëåííûìè òåìïàìè èëè ïî÷òè íå ïðîèñõîäèò.
Ïðîáëåìå àòåðîñêëåðîçà ïîñâÿùåíî çíà÷èòåëüíîå êîëè÷åñòâî ýêñïåðèìåíòàëüíûõ, êëèíè÷åñêèõ, ïàòîëîãîàíàòîìè÷åñêèõ, ñîöèàëüíî-ìåäèöèíñêèõ è äðóãèõ èññëåäîâàíèé.  ðåçóëüòàòå âûÿâëåíî, ÷òî ïðè ïîâûøåííîé êîíöåíòðàöèè õîëåñòåðèíà â êðîâåíîñíûõ ñîñóäàõ ïðîèñõîäèò îòëîæåíèå ýòîãî âåùåñòâà â ñîåäèíåíèè ñ íàñûùåííûìè æèðíûìè êèñëîòàìè â ñòåíêàõ àðòåðèé, ò. å. ïîÿâëåíèå â íèõ àòåðîñêëåðîòè÷åñêèõ áëÿøåê.
Äëèòåëüíîå âðåìÿ äóìàëè, ÷òî ïîâûøåííûå êîíöåíòðàöèè õîëåñòåðèíà â êðîâè âîçíèêàþò âñëåäñòâèå óñèëåííîãî ïîñòóïëåíèÿ åãî â îðãàíèçì ñ ïèùåé. Ïîäîáíàÿ òî÷êà çðåíèÿ øèðîêî ðàñïðîñòðàíåíà åùå è ñåé÷àñ. Ïîýòîìó íóæíî îñâåòèòü ýòè âîïðîñû áîëåå ïîäðîáíî.
2. Çàâèñèò ëè àòåðîñêëåðîç îò ïèùè
Åùå â 1908 ã. ðóññêèé ó÷åíûé À. È. Èãíàòîâñêèé îáíàðóæèë, ÷òî êîðìëåíèå êðîëèêîâ ÿéöàìè, ìÿñîì è ìîëîêîì ïðèâîäèò ê ðàçâèòèþ àòåðîñêëåðîçà àðòåðèé, íàïîìèíàþùåãî ýòî çàáîëåâàíèå ó ÷åëîâåêà. Âûøå ãîâîðèëîñü î òîì, ÷òî Í. Í. Àíè÷êîâ è Ñ. Ñ. Õàëàòîâ â 1912 ã. âîñïðîèçâåëè àòåðîñêëåðîç ó êðîëèêîâ ïðè êîðìëåíèè èõ ïðîäóêòàìè, ñîäåðæàùèìè áîëüøèå êîëè÷åñòâà õîëåñòåðèíà. Ìíîãî÷èñëåííûå íàáëþäåíèÿ, ïðîâåäåííûå ñ òåõ ïîð, âûÿâèëè, ÷òî ïèùà, áîãàòàÿ õîëåñòåðèíîì (ÿéöà, ñëèâî÷íîå ìàñëî, ñëèâêè, ñìåòàíà, ìîçãè), äåéñòâèòåëüíî ñïîñîáñòâóþò ðàçâèòèþ ïîðàæåíèÿ ñîñóäîâ. Îäíàêî â ïîñëåäóþùåì áûëî óñòàíîâëåíî, ÷òî õîëåñòåðèí â êðîâè ÷åëîâåêà èìååò ýíäîãåííîå ïðîèñõîæäåíèå, ò. å. â îñíîâíîì ñèíòåçèðóåòñÿ â îðãàíèçìå. Ïðÿìîé ñâÿçè ìåæäó êîëè÷åñòâîì õîëåñòåðèíà â ïèùå è óðîâíåì åãî â êðîâè íå îáíàðóæåíî Áîëüøàÿ ìåäèöèíñêàÿ ýíöèêëîïåäèÿ. — Ì.: Ðîññèéñêàÿ ýíöèêëîïåäèÿ, 2003..
 îðãàíèçìå çäîðîâîãî ÷åëîâåêà ôóíêöèîíèðóåò ðÿä ñëîæíûõ ñèñòåì, ðåãóëèðóþùèõ ñîäåðæàíèå õîëåñòåðèíà â êðîâè. Âûÿâëåíî, íàïðèìåð, ÷òî ïîâûøåííîå ââåäåíèå õîëåñòåðèíà ñ ïèùåâûìè ïðîäóêòàìè óãíåòàåò ñèíòåç ýòîãî âåùåñòâà â îðãàíèçìå.  èññëåäîâàíèÿõ, ïðîâåäåííûõ À. Ë. Ìÿñíèêîâûì, îáíàðóæåíî, ÷òî ó ñòóäåíòîâ, åæåäíåâíî óïîòðåáëÿâøèõ â ïèùó âîñåìü ÿèö íà ïðîòÿæåíèè äåñÿòè äíåé, óðîâåíü õîëåñòåðèíà â êðîâè íå ïîâûøàëñÿ. Ýòîò æå ó÷åíûé ïðèâîäèò â êà÷åñòâå ïðèìåðà 55-ëåòíåãî ðûáàêà ñ ïîáåðåæüÿ Îõîòñêîãî ìîðÿ, êîòîðûé ïèòàëñÿ ðûáîé è ñúåäàë êàæäûé äåíü êîëîññàëüíîå êîëè÷åñòâî èêðû ëîñîñÿ. Åæåäíåâíî íà ïðîòÿæåíèè ìíîãèõ ëåò ðûáàê ïîëó÷àë õîëåñòåðèíà â 15 ðàç áîëüøå íîðìû. Îäíàêî ïðè òùàòåëüíîì èññëåäîâàíèè ó íåãî íå áûëî îáíàðóæåíî ïðèçíàêîâ àòåðîñêëåðîçà. Ñëåäîâàòåëüíî, áîãàòûå õîëåñòåðèíîì ïðîäóêòû îïàñíû òîëüêî ïðè äåéñòâèè ðÿäà îòÿãîùàþùèõ (ñïîñîáñòâóþùèõ ðàçâèòèþ àòåðîñêëåðîçà) ôàêòîðîâ: íåïîëíîöåííîé áåëêîâîé äèåòû, ïîñòîÿííîãî íåðâíîãî íàïðÿæåíèÿ, îòðèöàòåëüíûõ ýìîöèé, ìàëîïîäâèæíîãî, «ñèäÿ÷åãî» îáðàçà æèçíè è ò. ä.
 îïûòàõ íà ñîáàêàõ — æèâîòíûõ, âåñüìà óñòîé÷èâûõ ê àòåðîñêëåðîçó,— ãèïåðõîëåñòåðèíåìèÿ (ïîâûøåíèå ñîäåðæàíèÿ õîëåñòåðèíà â êðîâè) âîçíèêàåò òîëüêî â òîì ñëó÷àå, åñëè óñèëåííîå êîðìëåíèå õîëåñòåðèíîì ñî÷åòàåòñÿ ñ îãðàíè÷åíèåì ïðèåìà ñ ïèùåé æèâîòíûõ áåëêîâ èëè óãíåòåíèåì ôóíêöèè ùèòîâèäíîé æåëåçû.
Îáíàðóæåíî, ÷òî ïîâûøåíèå óðîâíÿ õîëåñòåðèíà â êðîâè ÿâëÿåòñÿ ôàêòîðîì, ñïîñîáñòâóþùèì âîçíèêíîâåíèþ àòåðîñêëåðîçà è èíôàðêòà ìèîêàðäà. Ýòî áûëî îò÷åòëèâî ïðîäåìîíñòðèðîâàíî â áîëüøîì êîëè÷åñòâå êëèíè÷åñêèõ è ýêñïåðèìåíòàëüíûõ èññëåäîâàíèé.
Ýêñïåðèìåíòàëüíî äîêàçàíî, ÷òî õîëåñòåðèí îáðàçóåò ïðî÷íûå êîìïëåêñû ñ íàñûùåííûìè æèðíûìè êèñëîòàìè, ÷òî ñïîñîáñòâóåò ïîðàæåíèÿì àðòåðèé àòåðîñêëåðîòè÷åñêèì ïðîöåññîì. Âûÿâëåíà çàâèñèìîñòü ìåæäó êîëè÷åñòâîì óïîòðåáëÿåìûõ â ïèùó æèâîòíûõ æèðîâ, â ñîñòàâ êîòîðûõ âõîäÿò íàñûùåííûå æèðíûå êèñëîòû, è ñòåïåíüþ ðàçâèòèÿ àòåðîñêëåðîçà. Ñîäåðæàíèå õîëåñòåðèíà â êðîâè çàâèñèò îò êîëè÷åñòâà æèâîòíûõ æèðîâ â ïèùåâîì ðàöèîíå.
Ïðè àòåðîñêëåðîçå âî âíóòðåííåé îáîëî÷êå àðòåðèé îòëàãàþòñÿ ñîåäèíåíèÿ õîëåñòåðèíà ñ íàñûùåííûìè æèðíûìè êèñëîòàìè, ñîäåðæàùèìèñÿ â æèâîòíûõ æèðàõ. Ñîåäèíåíèÿ õîëåñòåðèíà ñ íåíàñûùåííûìè æèðíûìè êèñëîòàìè, ñîäåðæàùèìèñÿ â æèðàõ ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ, íåñòîéêè è áûñòðî ðàçðóøàþòñÿ â îðãàíèçìå. Ïîýòîìó ñóùåñòâóåò ìíåíèå, ÷òî æèðû ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ èãðàþò çàùèòíóþ ðîëü â îòíîøåíèè àòåðîñêëåðîçà è ñïîñîáñòâóþò ïðåäóïðåæäåíèþ ýòîãî çàáîëåâàíèÿ. Ãëàâíîå ïðè ýòîì íå ïðîñòî ðàñòèòåëüíàÿ ïèùà, à èìåííî æèðû, ñîäåðæàùèå íåíàñûùåííûå æèðíûå êèñëîòû.
Ðàçâèòèþ àòåðîñêëåðîçà ñïîñîáñòâóåò íå òîëüêî ïîòðåáëåíèå æèâîòíûõ æèðîâ è ñàõàðà, íî è âîîáùå èçáûòî÷íàÿ êàëîðèéíîñòü ïèùè. Ëèøíèå êàëîðèè, ïîñòóïàþùèå â îðãàíèçì, íå èñ÷åçàþò. Ýíåðãèÿ, êîòîðóþ îíè íåñóò, îòêëàäûâàåòñÿ â æèðîâûõ äåïî. Äàæå â òîì ñëó÷àå, êîãäà èçáûòî÷íûå êàëîðèè ïîïàäàþò â îðãàíèçì â âèäå áåëêîâ è óãëåâîäîâ, â ïå÷åíè óñèëèâàåòñÿ ñèíòåç æèðîâ. Îáðàçóþùèåñÿ ïðè ýòîì êàïåëüêè æèðà òðàíñïîðòèðóþòñÿ â æèðîâûå äåïî.
Âûÿâëåíà ïðÿìàÿ çàâèñèìîñòü ìåæäó èçáûòî÷íûì âåñîì, ðàçâèòèåì àòåðîñêëåðîçà è ÷àñòîòîé âîçíèêíîâåíèÿ êîðîíàðíîé áîëåçíè. Óìåíüøåíèå ïðèõîäà êàëîðèé çàìåäëÿåò ïðîãðåññèðîâàíèå àòåðîñêëåðîçà Êîñèöêèé Ã.È. Öèâèëèçàöèÿ è ñåðäöå. — Ì.: Íàóêà, 2005..
3. Ïðîôèëàêòèêà àòåðîñêëåðîçà
Ïðîôèëàêòèêà àòåðîñêëåðîçà äîëæíà íà÷èíàòüñÿ ñ äåòñòâà.
Î÷åíü âàæíîå çâåíî â ïðîôèëàêòèêå — ðàííåå ïðåäóïðåæäåíèå îæèðåíèÿ. Èçâåñòíî, ÷òî ìíîãèå îæèðåâøèå äåòè ñòàíîâÿòñÿ îæèðåâøèìè âçðîñëûìè. Âîçìîæíî, ÷òî â áîëüøèíñòâå ñëó÷àåâ îæèðåíèå íà÷èíàåòñÿ ñ äåòñòâà è óñêîðÿåò ðàçâèòèå ñåðäå÷íî-ñîñóäèñòûõ çàáîëåâàíèé (èíôàðêò ìèîêàðäà, ãèïåðòîíè÷åñêàÿ áîëåçíü, èíñóëüò). Ó÷èòûâàÿ âàæíîñòü äàííîé ïðîáëåìû, â íåêîòîðûõ ñòðàíàõ âûïóùåíû ñïåöèàëüíûå ðåêîìåíäàöèè ïî ïèòàíèþ ïîäðîñòêîâ è þíîøåé, êîòîðûå âêðàòöå ìîæíî èçëîæèòü ñëåäóþùèì îáðàçîì:
1. Áîëüøå óïîòðåáëÿéòå ðûáû, öûïëÿò, èíäåéêó è òåëÿòèíó. Åøüòå â óìåðåííîì êîëè÷åñòâå è ëó÷øå «òîùèå» ñîðòà ãîâÿäèíû, ñâèíèíû, áàðàíèíû.
2. Ïî÷òè âñå ñîðòà ñîñèñîê ñîäåðæàò î÷åíü ìíîãî æèðà. Ìîæíî óïîòðåáëÿòü îòáèâíûå, íî ëó÷øå ãîòîâèòü èõ èç «òîùåãî» ìÿñà è ïðîæàðèâàòü íà îãíå, ÷òîáû æèð èç íèõ âûøåë. Îòáèâíûå, ïðèãîòîâëåííûå íà ñêîâîðîäå, âïèòûâàþò ñîáñòâåííûé æèð.
3. Èçáåãàéòå æàðåíèÿ ïðîäóêòîâ, íî åñëè èíîãäà ïðèõîäèòñÿ æàðèòü — ïîëüçóéòåñü «íåëèïíóùåé» ñêîâîðîäîé, ÷òîáû âû ìîãëè îáîéòèñü íåáîëüøèì êîëè÷åñòâîì íåíàñûùåííîãî æèðà èëè ìàðãàðèíà.
4. Ãäå âîçìîæíî, çàìåíÿéòå ìàñëî ìàðãàðèíîì. Èñïîëüçóéòå ìàðãàðèí, ñîäåðæàùèé â áîëüøåì êîëè÷åñòâå ðàñòèòåëüíîå ìàñëî.
5. Ðåæå óïîòðåáëÿéòå ìÿñíûå çàâòðàêè, ñîñèñêè, ñàëÿìè. Â íèõ ìíîãî íàñûùåííûõ æèðîâ, êîòîðûå ïðèâîäÿò ê ïîâûøåíèþ óðîâíÿ õîëåñòåðèíà â êðîâè.
6. Áîëüøå óïîòðåáëÿéòå ñâåæèõ ôðóêòîâ, ïóäèíãîâ, ïðèãîòîâëåííûõ íà íåæèðíîì ìîëîêå.
Äåòñêèé âîçðàñò ÿâëÿåòñÿ ëó÷øèì âðåìåíåì äëÿ âîñïèòàíèÿ çäîðîâûõ äèåòè÷åñêèõ ïðèâû÷åê è îòâåòñòâåííîñòü çà ýòî ëåæèò êàê íà îáùåñòâå, òàê è íà ñåìüå.
Äëÿ äåòåé õàðàêòåðíà áîëüøàÿ ôèçè÷åñêàÿ àêòèâíîñòü, íî ñ âîçðàñòîì ìíîãèå òåðÿþò ýòó ïðèâû÷êó. Íåîáõîäèìî ñòàðàòüñÿ, êàê ìîæíî äîëüøå ñîõðàíÿòü ó äåòåé ïðèâû÷êó ê ïîäâèæíîìó îáðàçó æèçíè.
Íå âûçûâàåò ñîìíåíèÿ ôàêò, ÷òî ÷àùå ó êóðÿùèõ ðîäèòåëåé äåòè íà÷èíàþò êóðèòü. Ïîýòîìó êàæäûé ðîäèòåëü äîëæåí õîðîøî ïðîàíàëèçèðîâàòü ñâîå ïîâåäåíèå è ñäåëàòü âûâîä, êàêèå ïðèâû÷êè ìîãóò ïåðåíÿòü ó íåãî äåòè.
Îñîáîå âíèìàíèå ñëåäóåò îáðàùàòü íà äåòåé, ó êîòîðûõ ìíîãèå ÷ëåíû ñåìüè ñòðàäàëè èëè ñòðàäàþò àòåðîñêëåðîçîì. Íåîáõîäèìî ó ýòèõ äåòåé êîíòðîëèðîâàòü ñîäåðæàíèå â êðîâè õîëåñòåðèíà è àðòåðèàëüíîå äàâëåíèå, ÷òîáû âîâðåìÿ óëîâèòü íåáëàãîïðèÿòíûå ñèìïòîìû è ïðåäóïðåäèòü çàáîëåâàíèå Îãàíîâ Ð.Ã. Áåðåãèòå ñåðäöå. — Ì.: Ìåäèöèíà, 1997..
Çàêëþ÷åíèå
Çà ïîñëåäíèå äåñÿòèëåòèÿ êàðäèîëîãè äîáèëèñü áîëüøèõ óñïåõîâ â ïîíèìàíèè ìåõàíèçìîâ ðàçâèòèÿ è ëå÷åíèè ðàçëè÷íûõ ñåðäå÷íîñîñóäèñòûõ çàáîëåâàíèé. Óñïåøíî îïåðèðóþòñÿ áîëüíûå ñ âðîæäåííûìè è ïðèîáðåòåííûìè ïîðîêàìè ñåðäöà, äîñòèãíóòû õîðîøèå ðåçóëüòàòû â ïðîôèëàêòèêå è ëå÷åíèè ìíîãèõ áîëåçíåé. Ïîÿâëåíèå ýôôåêòèâíûõ ñðåäñòâ, ñíèæàþùèõ àðòåðèàëüíîå äàâëåíèå, è ëó÷øåå ïîíèìàíèå çàêîíîìåðíîñòåé ðàçâèòèÿ ãèïåðòîíè÷åñêîé áîëåçíè ïîçâîëèëî âðà÷àì êîíòðîëèðîâàòü äàæå î÷åíü ñòîéêîå ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ. Îáû÷íûìè ñòàëè îïåðàöèè íà ñîñóäàõ ñåðäöà, äàæå ïåðåñàäêà ñåðäöà â íàñòîÿùåå âðåìÿ óæå íèêîãî íå óäèâëÿåò. Îäíàêî, êàê áû íå áûëè ýôôåêòèâíû òåðàïåâòè÷åñêèå è õèðóðãè÷åñêèå ìåòîäû ëå÷åíèÿ ñåðäå÷íîñîñóäèñòûõ çàáîëåâàíèé, äàííóþ ïðîáëåìó â öåëîì ìîæåò ðåøèòü òîëüêî íàó÷íî îáîñíîâàííàÿ, ïðàâèëüíî îðãàíèçîâàííàÿ è øèðîêî ïðîâîäèìàÿ ïðîôèëàêòèêà ýòèõ çàáîëåâàíèé, è óñïåõ åå áóäåò âî ìíîãîì çàâèñåòü íå òîëüêî îò ðàáîòû ìåäèêîâ è ìåäèöèíñêèõ ó÷ðåæäåíèé, íî îò ñàìîãî íàñåëåíèÿ, îò åãî æåëàíèÿ ó÷àñòâîâàòü â ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèÿõ. Ïîýòîìó î÷åíü âàæíî, ÷òîáû íàñåëåíèå çíàëî ôàêòîðû, ñïîñîáñòâóþùèå ðàçâèòèþ ñåðäå÷íîñîñóäèñòûõ çàáîëåâàíèé, è îñíîâíûå íàïðàâëåíèÿ áîðüáû ñ íèìè.
 îïûòàõ íà êðûñàõ, ïðîâåäåííûõ Â. Í. Íèêèòèíûì, ðåçêîå îãðàíè÷åíèå êàëîðèé â ðàííåì âîçðàñòå çíà÷èòåëüíî ïðîäëåâàëî æèçíü ýòèõ æèâîòíûõ è çàäåðæèâàëî ðàçâèòèå ÿâëåíèé, ñâîéñòâåííûõ ñòàðîñòè.
Âñå ñêàçàííîå ñâèäåòåëüñòâóåò î áåññïîðíîé ñâÿçè ìåæäó êàëîðèéíîñòüþ ïèùè è ðàçâèòèåì àòåðîñêëåðîçà. ×åëîâåêó «ñèäÿ÷åãî» îáðàçà æèçíè, òðàòÿùåìó îòíîñèòåëüíî ìàëî êàëîðèé, íåîáõîäèìî ïîçàáîòèòüñÿ î çíà÷èòåëüíîì îãðàíè÷åíèè èõ êîëè÷åñòâà â ïèùå. Íóæíî íàó÷èòüñÿ èñêóññòâó ïîäàâëÿòü èëè, ëó÷øå, ïåðåáèâàòü ñâîé àïïåòèò, ñëåäèòü çà äèíàìèêîé âåñà òåëà, ïðèõîäîì è ðàñõîäîì êàëîðèé, èçáåãàòü ïîëîæèòåëüíîãî ýíåðãåòè÷åñêîãî áàëàíñà.
Ñïèñîê ëèòåðàòóðû
1. Áîëüøàÿ ìåäèöèíñêàÿ ýíöèêëîïåäèÿ. — Ì.: Ðîññèéñêàÿ ýíöèêëîïåäèÿ, 2003.
2. Áîðîâñêèé Å.Â. Áîëåçíè ñåðäöà. — Ì.: Çíàíèå, 2001.
3. Êîñèöêèé Ã.È. Öèâèëèçàöèÿ è ñåðäöå. — Ì.: Íàóêà, 2005.
4. Îãàíîâ Ð.Ã. Áåðåãèòå ñåðäöå. — Ì.: Ìåäèöèíà, 1997.
5. ×åáîòàðåâ Ä.Ô. Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà ïðè ñòàðåíèè. — Ì.: Ìåäèöèíà, 1999.
Атеросклероз: особенности заболевания
Министерство
здравоохранения Красноярского края
Краевое
государственное образовательное учреждение среднего профессионального
образования
Дивногорск
медицинский техникум
Реферат
Проверил: Никитина С.М.
Выполнила: Шкобенева Алёна
Содержание
1.
Определение
.
Статистика
.
Этиология
.
Клиническая картина
.
Патогенез
.
Классификация
.
Профилактика
Литература
1. Определение
Атеросклероз — хроническое заболевание артерий
эластического и мышечно-эластического типа, возникающее вследствие нарушения
липидного обмена и сопровождающееся отложением холестерина и некоторых фракций
липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных
бляшек. Последующее разрастание в них соединительной ткани (склероз), и
кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до
облитерации (закупорки).
Статистика атеросклероза весьма неутешительна.
Уже после 30-35 лет атеросклерозом заболевает 75% мужчин и 38% женщин. В
возрасте 55-60 лет эти цифры приближаются почти к 100%. Однако, смертность от
атеросклероза составляет в среднем 58% (в основном от острых инфарктов и
инсультов), хотя в некоторых странах она достигает 69%. Понятно, что не каждый
человек, заболевший атеросклерозом умирает от него, поскольку прежде он может
завершить свою жизнь от рака, сахарного диабета или каких-либо иных болезней
цивилизации. Многие же, кто перенес инсульты, на всю жизнь остаются
прикованными к кровати или инвалидной коляске. Атеросклероз развивается
постепенно, в среднем, 15-20 лет, прежде чем появятся первые клинические его
симптомы. В настоящее время, в ряде случаев кардиологи отмечают начало развития
атеросклероза уже в подростковом возрасте, что еще 100 лет назад считалось невероятным
фактом. Кстати, смертность от этого заболевания не превышало тогда 5-6%. А во
времена ведической цивилизации — была лишь одним из признаков глубокой
старости.
Атеросклероз наиболее развит в технократически
развитых странах, особенно в США, Германии, Швеции, Англии, Финляндии и Дании.
В последнее время их стремительно стали догонять крупные города России и
Украины. Например, в Москве, С-Петербурге, Екатеринбурге, Киеве и
Днепропетровске смертность от острых инфарктов и инсультов достигло в настоящее
время 65%. Специальные кардиологические программы по борьбе с
сердечно-сосудистыми заболеваниями в США, начатые около 25 лет назад, снизили
смертность от атеросклероза с 69% до 45%. Наиболее низкая смертность от данной
патологии отмечается в Японии, Индии, Непале, Бирме и в некоторых
латиноамериканских странах.
. Этиология
Как таковой единой теории возникновения данного
заболевания нет. Выдвигаются следующие варианты, а также их сочетания:
· теория липопротеидной инфильтрации —
первично накопление липопротеидов в сосудистой стенке,
· теория дисфункции эндотелия —
первично нарушение защитных свойств эндотелия и его медиаторов,
· аутоиммунная — первично нарушение
функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки,
· моноклональная — первично возникновение
патологического клона гладкомышечных клеток,
· вирусная — первично вирусное
повреждение эндотелия (герпес, цитомегаловирус и др.),
· перекисная — первично нарушение
антиоксидантной системы,
· генетическая — первичен
наследственный дефект сосудистой стенки,
· хламидиозная — первичное поражение
сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae.
Однако из всех данных теорий можно выделить 2
основные:
Согласно первой, атеросклероз развивается
вследствие отложения липидов на стенке сосудов в результате увеличения
абсолютного содержания липидов крови или нарушения метаболизма липопротеинов
(ЛП).
Вторая теория основана на том, что для
возникновения болезни необходимо повреждение стенки сосуда (механическое,
химическое или иммунологическое), причем отложение липидов хотя и играет важную
роль в прогрессировании повреждения, но является вторичным. Накопление
холестерина (ХС) в зонах атеросклеротического поражения стенки сосуда было
отмечено еще в конце прошлого столетия, однако особое значение этот факт
приобрел после опытов Н. Н. Аничкова и С. С. Халатова, в которых добавление ХС
в рацион кроликов приводило к образованию повреждений аорты, напоминающих
атеросклеротические повреждения сосудов человека.
Факторы, способствующие развитию атеросклероза:
. Наследственно — конституциональное
предрасположение;
. Алиментарный фактор — неправильное
питание, содержащее избыток жиров и углеводов и недостаток витамина С;
. Психоэмоциональное напряжение;
. Повышенное артериальное давление;
. Сосудистый фактор, связанный с
нарушением нервной регуляции сосудов, их поражением при различных инфекционных
и инфекционно — аллергических заболеваниях.
. Клиническая картина
Клиническая картина зависит от того, какие
артерии поражены преимущественно. Для клинической практики наибольшее значение
имеет атеросклеротическое поражение аорты, коронарных артерий(венечных) артерий
сердца, артерий мозга и нижних конечностей; могут поражаться почечные и
мезентеральные артерии. При атеросклерозе аорты, какие — либо характерные
жалобы отсутствуют, и такой атеросклероз распознается лишь при непосредственном
обследовании больного и проведении инструментальных методов исследования.
Атеросклероз сосудов головного мозга наиболее
характерен для лиц пожилого и старческого возраста. Отмечается постоянное
снижение кровоснабжения мозга и вследствие этого постоянное кислородное
голодание. Проявляется такой атеросклероз снижением памяти, головокружениями,
снижением умственной работоспособности, способности к концентрации внимания.
Данное вид заболевание заканчивается развитием старческого слабоумия.
Если просвет мозговых артерий закрывается
бляшками значительно, может развиться ишемический инсульт. При развитии данного
осложнения появляется так называемая мозговая симптоматика в виде нарушения
речи, глотания, появления парезов и параличей, а в дальнейшем и к смерти.
При атеросклерозе сосудов нижних конечностей
вследствие снижения кровоснабжения главным симптомом является похолодание стоп
и пальцев, а также слабость в ногах. Характерный симптом — перемеживающая
хромота: возникновение болей в икроножных мышцах при ходьбе и прекращение их
при остановке. Со временем в нижней части голени могут появиться трофические
язвы, а в тяжелых случаях развивается атеросклеротическая гангрена —
омертвление пальцев ног.
Атеросклероз коронарных (венечных) артерий
сердца проявляется приступами стенокардии и приводит к развитию инфаркта
миокарда.
Атеросклеретические бляшки часто возникают в
бифуркации артерий — там, где кровоток неравномерен; иными словами, в
расположении бляшек играет роль локальная гемодинамика.
5. Патогенез
Патогенез атеросклероза называют атерогенезом.
Он происходит в несколько этапов. Развитие атеросклеротического поражения — это
совокупность процессов поступления в интиму и выхода из нее липопротеидов и
лейкоцитов, пролиферации и гибели клеток, образования и перестройки
межклеточного вещества, а также разрастания сосудов и обызвествления. Эти
процессы управляются множеством сигналов, часто разнонаправленных.
Накапливается все больше данных о сложной патогенетической связи между
изменением функции клеток сосудистой стенки и мигрировавших в нее лейкоцитов и
факторами риска атеросклероза.
Накопление и модификация липопротеидов. В норме
интима артерий образована одноклеточным эндотелиальным слоем, под которым
находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые
проявления болезни — так называемые липидные пятна. Их появление связано с
местным отложением липопротеидов в интиме. Атерогенными свойствами обладают не
все липопротеиды, а только низкой (ЛПНП) и очень низкой плотности (ЛПОНП).
Изначально они накапливаются в интиме преимущественно за счет связывания с компонентами
межклеточного вещества — протеогликанами. В местах образования липидных пятен
большую роль играет преобладание гепарансульфатов над двумя другими
гликозаминогликанами — кератансульфатами и хондроитинсульфатами. В интиме
липопротеиды, особенно связанные с протеогликанами, могут вступать в химические
реакции. Основную роль играют две: окисление и неферментативное
гликозилирование. В интиме в отличие от плазмы содержится мало антиоксидантов.
Образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый
компонент. При окислении липидов образуются гидроперекиси, лизофосфолипиды,
оксистерины и альдегиды (при перекисном окислении жирных кислот). Окисление
апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот
(обычно ?-аминогруппы лизина) с продуктами расщепления жирных кислот
(4-гидроксиноненалем и малоновым диальдегидом). Стойкая гипергликемия при
сахарном диабете способствует неферментативному гликозилированию апопротеинов и
собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.
Миграция лейкоцитов и образование ксантомных
(пенистых) клеток Кальцификация стенки сосуда. Миграция лейкоцитов, в основном
моноцитов и лимфоцитов, — вторая стадия развития липидного пятна. Их миграцию в
интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии.
Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 (из суперсемейства
иммуноглобулинов) и Р-селектины. Синтез молекул адгезии могут увеличивать
цитокины. Так, интерлейкин-1 (ИЛ-1) и фактор некроза опухолей (ФНО?) вызывают
или усиливают синтез эндотелиальными клетками VCAM-1 и ICAM-1. В свою очередь,
выброс цитокинов клетками сосудистой стенки стимулируется модифицированными
липопротеидами. Образуется порочный круг. Играет роль и характер тока крови. В
большинстве участков неизмененной артерии кровь течет ламинарно, и возникающие
при этом силы снижают экспрессию (проявление) на поверхности эндотелиальных
клеток молекул адгезии. Также ламинарный кровоток способствует образованию в эндотелии
окиси азота NO. Кроме сосудорасширяющего действия, в низкой концентрации,
поддерживаемой эндотелием, NO обладает противовоспалительной активностью,
снижая, например, синтез VCAM-1. Но в местах ветвления ламинарный ток часто
нарушен, именно там обычно возникают атеросклеротические бляшки. После адгезии
лейкоциты проходят через эндотелий и попадают в интиму. Липопротеиды могут
непосредственно усиливать миграцию: окисленные ЛПНП способствуют хемотаксису
лейкоцитов. К дальнейшему образованию липидного пятна причастны моноциты. В
интиме моноциты становятся макрофагами, из которых за счет опосредованного
рецепторами эндоцитоза липопротеидов возникают заполненные липидами ксантомные
(пенистые) клетки. Раньше предполагали, что в эндоцитозе участвуют хорошо известные
рецепторы ЛПНП, но при дефекте этих рецепторов как у экспериментальных
животных, так и у больных (например, при семейной гиперхолестеринемии) все
равно имеются многочисленные ксантомы и атеросклеротические бляшки, заполненные
ксантомными клетками. Кроме того, экзогенный холестерин тормозит синтез этих
рецепторов, и при гиперхолестеринемии их мало. Теперь предполагается роль
скэвенджер-рецепторов макрофагов (связывающих в основном модифицированные
липопротеиды) и других рецепторов для окисленных ЛПНП и мелких атерогенных
ЛПОНП. Некоторые ксантомные клетки, поглотившие липопротеиды из межклеточного
вещества, покидают стенку артерии, препятствуя тем самым накоплению в ней
липидов. Если же поступление липопротеидов в интиму преобладает над их выведением
с макрофагами (или другими путями), липиды накапливаются и в итоге образуется
атеросклеротическая бляшка. В растущей бляшке некоторые ксантомные клетки
подвергаются апоптозу или некрозу. В результате в центре бляшки образуется
полость, заполненная богатыми липидами массами, что характерно для поздних
стадий атерогенеза.
Про- и антиатерогенные факторы. При поглощении
модифицированных липопротеидов макрофаги выделяют цитокины и факторы роста,
способствующие развитию бляшки. Одни цитокины и факторы роста стимулируют
деление гладкомышечных клеток и синтез межклеточного вещества, которое
накапливается в бляшке. Другие цитокины, особенно интерферон-? из
активированных Т-лимфоцитов, тормозят деление гладкомышечных клеток и синтез
коллагена. Такие факторы, как ИЛ-1 и ФНО, вызывают выработку в интиме
тромбоцитарного фактора роста и фактора роста фибробластов, которые играют роль
в дальнейшей судьбе бляшки. Таким образом, происходит сложное взаимодействие
факторов, как ускоряющих, так и тормозящих атерогенез. Велика роль и небелковых
медиаторов. Активированные макрофаги и клетки сосудистой стенки (эндотелиальные
и гладкомышечные) вырабатывают свободные радикалы кислорода, которые
стимулируют пролиферацию гладкомышечных клеток, усиливают синтез цитокинов, а
также связывают NO. С другой стороны, активированные макрофаги способны к
синтезу индуцируемой NO-синтазы. Этот высокоактивный фермент вырабатывает NO в
высоких, потенциально токсичных концентрациях — в отличие от небольшой
концентрации NO, создаваемой конститутивной формой фермента — эндотелиальной
NO-синтазой. Помимо макрофагов, в удалении холестерина из пораженной интимы
участвуют липопротеиды высокой плотности (ЛПВП), обеспечивающие так называемый
обратный транспорт холестерина. Доказана четкая обратная зависимость между
концентрацией холестерина ЛПВП и риском ИБС. У женщин детородного возраста
концентрация холестерина ЛПВП выше, чем у сверстников-мужчин, и во многом
благодаря этому женщины реже страдают атеросклерозом. В эксперименте показано,
что ЛПВП способны удалять холестерин из ксантомных клеток.
Участие гладкомышечных клеток.
Атеросклеротическая бляшка развивается из липидного пятна, но не все пятна
становятся бляшками. Если для липидных пятен характерно накопление ксантомных
клеток, то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в
основном гладкомышечные клетки, миграция и пролиферация которых — вероятно,
критический момент в образовании фиброзной бляшки на месте скопления ксантомных
клеток. Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и
синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые под
влиянием модифицированных липопротеидов и других веществ макрофагами и клетками
сосудистой стенки. Так, тромбоцитарный фактор роста, выделяемый активированными
эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из медии в
интиму. Образуемые локально факторы роста вызывают деление как собственных
гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных
стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста
р. Кроме паракринной (факторы поступают от соседних клеток) происходит и
аутокринная (фактор вырабатывается самой клеткой) регуляция гладкомышечных
клеток. В результате происходящих с ними изменений ускоряется переход липидного
пятна в атеросклеротическую бляшку, содержащую много гладкомышечных клеток и
межклеточного вещества. Как и макрофаги, эти клетки могут вступать в апоптоз:
его вызывают цитокины, способствующие развитию атеросклероза.
. Классификация
От того, какие артерии поражены преимущественно
атеросклероз различают:
· атеросклеротическое поражение аорты,
· атеросклеротическое поражение
коронарных артерий(венечных) артерий сердца,
· атеросклеротическое поражение
артерий мозга и нижних конечностей;
· атеросклеротическое поражение
почечных и мезентеральных артерии.
Атеросклерозу способствует малоподвижный образ
жизни, курение, жирная пища, а также неумеренная прибавка в весе. Профилактика
атеросклероза требует перехода на пищу, содержащую мало жира и холестерина,
отказа от курения; необходимо регулировать кровяное давление с помощью диеты и,
если нужно, лекарственных препаратов; важны для профилактики атеросклероза
также физические упражнения и поддержание нормального веса. Когда клинические
признаки атеросклероза уже появились, можно замедлить его прогрессирование, а в
некоторых случаях и вызвать обратное развитие атеросклеротических изменений,
используя средства, снижающие содержание холестерина в составе ЛПНП и
повышающие уровень связанного с ЛПВП холестерина в крови.
Мы можем воздействовать лишь на один из четырех
механизмов формирования атеросклероза — нарушенный липидный, холестериновый
обмен.
атеросклероз эластический бляшка клинический
Литература
1.
Внутренние болезни по Тинсли и Харри. Том 2.-Москва:Практика,2002
.
Атеросклероз/А. Л. Раков, В. Н. Колесников//Новая аптека.-2002.-№ 6
.
Атеросклероз-основные теории развития/Мкртчян//Диабет. Образ жизни.-2004.-№ 6
.
Атеросклероз: клиническая значимость и возможности предупреждения/Марцевич//Лечащий
врач.-2004.-№ 2
.
Немедикаментозные методы коррекции гиперлипидемии/Д. М. Аронов//Лечащий
врач.-2002.-№ 7-8
Приложение
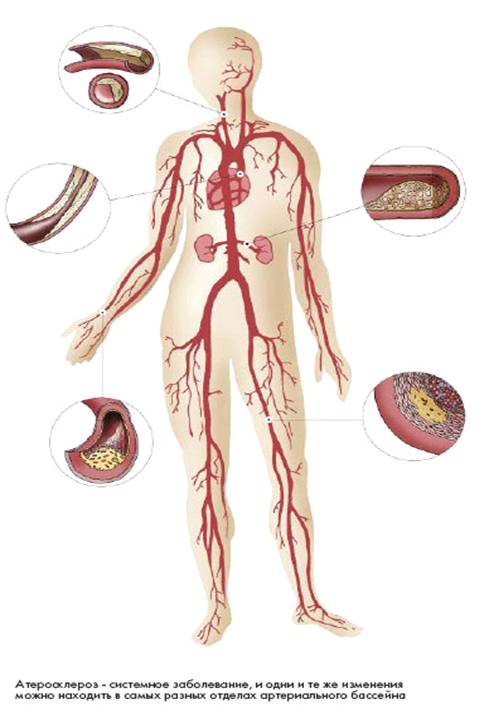
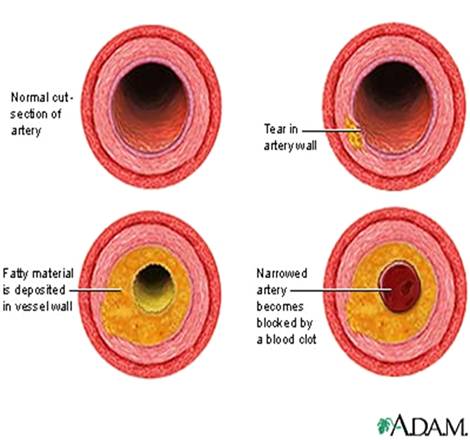
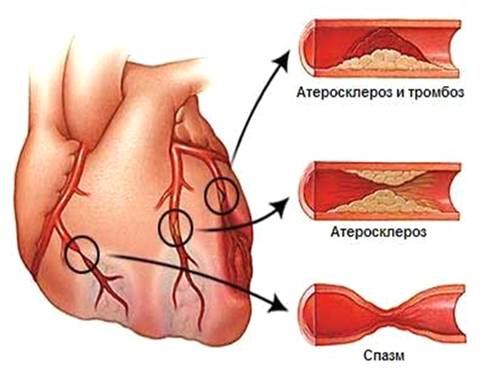
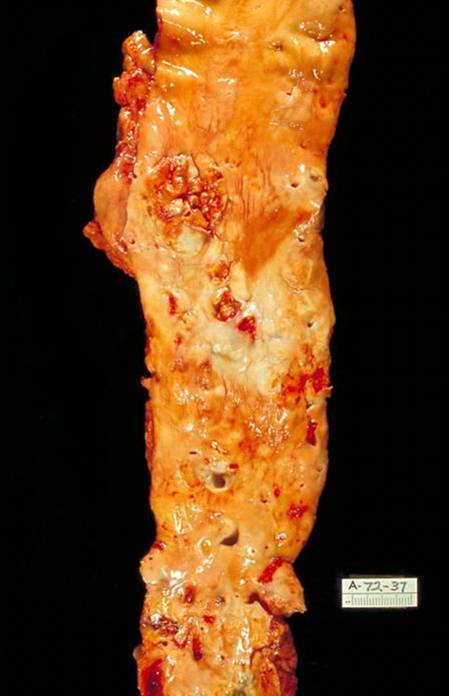
Вид пораженной артерии атеросклерозом


