Рецидивирующий бронхит клинические рекомендации
Редактор
Мария Богатырева
Врач высшей категории, преподаватель
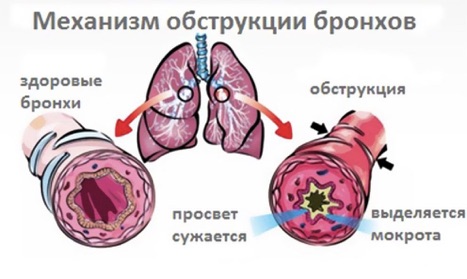
Рецидивирующий бронхит – форма острого воспаления бронхов без обструкции, эпизоды которой повторяются 2-3 раза в течение 1-2 лет, чаще на фоне острых респираторных вирусных инфекций.
Средняя продолжительность периода болезни составляет 2-3 недели. Чаще всего заболевание встречается у детей в возрасте от 3 до 5 лет, это связано с высокой заболеваемостью ОРВИ в этом возрастном периоде.
Что делать, если ребенок часто болеет бронхитом, в чем заключается причина и как лечить недуг? Ответы в этой статье.
Причины и факторы риска
Данная форма бронхита присуща именно детскому возрасту, особенно дошкольникам. Частота рецидивов напрямую зависит от ОРВИ. На фоне часто повторяющихся вирусных инфекций и воздействия внешних факторов риска, организм ребенка не успевает восстановиться после перенесенного заболевания. Не восстановленная в полном объеме слизистая оболочка бронхов становится более чувствительной к воздействию повторной инфекции.
Большую роль в развитии рецидивирующего бронхита играют предрасполагающие факторы, к которым относятся:
- врожденные или приобретенные нарушения иммунной системы;
- нарушение дренажной функции бронхов;
- наличие полипов или других новообразований в бронхах;
- врожденные аномалии развития бронхиального древа;
- инородные тела в бронхах;
- наличие очага хронической инфекции в организме;
- генетически обусловленные особенности (2-я группа крови);
- гиперчувствительность бронхов;
- аспирационный синдром;
- туберкулез;
- рахит;
- анемия;
- влияние вредных факторов окружающей среды (табачный дым, производственные выбросы).
Устранение факторов риска значительно снижает риск рецидива заболевания.
Клинические симптомы рецидивирующей формы
Рецидивирующий является разновидностью острого бронхита, поэтому клинические проявления у них схожи. Для рецидивирующего бронхита характерны:
- повышение температуры;
- интоксикационный синдром (головная боль, повышенная утомляемость, слабость);
- поражение верхних дыхательных путей (ринит, фарингит);
- кашель.
Кашель, как и при любом бронхите, является ведущим симптомом. В отличие от других форм, при рецидивирующей он появляется не сразу, а спустя 2-3 дня от начала заболевания.
Сначала он сухой, сопровождается болью, но спустя несколько суток становиться продуктивным. Кашель постоянный с одинаковой интенсивностью на протяжении всего дня, за исключением утра, когда он более выражен.
Заболевание часто начинается как типичная ОРВИ с подъема температуры (37-38оС), ухудшения общего самочувствия и катаральных явлений (ринорея). Из-за более позднего присоединения кашля очень сложно поставить правильный диагноз в первые дни болезни.
Течение рецидивирующего бронхита делят на периоды:
- рецидив (обострение);
- обратное развитие (неполная ремиссия);
- полная ремиссия.
Этапы болезни похожи на периоды при хронической форме, но рецидивирующий бронхит не вызывает необратимых изменений в легком, как это происходит при хроническом.
Диагностика
Основой диагностики рецидивирующего бронхита являются качественно собранный анамнез и изучение клинических проявлений. В спорных случаях прибегают к более широкому обследованию организма больного.
Методы диагностики:
- сбор анамнеза;
- физикальный осмотр;
- лабораторные исследования;
- инструментальные методики.
Во время перкуссии, как правило, никаких изменений не выявляется. Аускультативно выслушиваются сначала сухие высокие и низкие хрипы, а при отхождении мокроты – влажные средне пузырчатые.
В общем анализе крови специфических изменений не обнаруживается, кроме феноменов, характерных для ОРЗ (лимфоцитоз, ускоренное СОЭ). В редких случаях может встречаться анемия, которая развивается из-за частых рецидивов инфекции.
Нормы показателей при общем анализе крове у детей
По данным рентгенографии, наблюдаются следующие изменения:
- усиление легочного рисунка;
- расширение корней легких.
Бронхоскопия выполняется только с целью дифференциальной диагностики. При этом наблюдается гиперемированная утолщенная слизистая оболочка бронхов, которая покрыта слизистым или гнойным (реже) секретом.
Внимание! Все указанные изменения наблюдаются только в период обострения. В период полной ремиссии результаты всех исследований и анализов соответствуют норме.
Лечение
Терапия преследует следующие цели:
- снижение реактивности бронхов;
- ликвидация возбудителя болезни;
- восстановление проходимости бронхов;
- профилактика рецидивов (в стадию ремиссии).
Они достигаются при помощи медикаментозных и немедикаментозных методов лечения.
Немедикаментозная терапия включает в себя:
- постельный режим в острый период;
- диета базовая;
- обильное питье;
- регулярное проветривание помещения и прогулки на свежем воздухе;
- устранение факторов риска.
Медикаментозная терапия включает:
- противовирусные;
- антибиотики;
- противокашлевые и откашливающие средства;
- противовоспалительные и жаропонижающие препараты.
Антибиотики назначаются в большинстве случаев, так как данная форма бронхита зачастую имеет смешанный генез (вирусно-бактериальный). В детском возрасте используют следующие группы:
- аминопенициллины;
- цефалоспорины;
- макролиды;
- сульфаниламиды (для детей старшего возраста, в легких случаях).
Целесообразность назначения антибактериальной терапии часто болеющему ребенку определяется врачом.
Кроме лекарственной терапии, клинические рекомендации при рецидивирующем бронхите включают применение физиотерапевтических методов, которые ускоряют регенерацию и очищение слизистой оболочки бронхов. Наиболее эффективными являются:
- ингаляции;
- микроволновая терапия;
- ультрафиолетовое излучение;
- электрофорез;
- индуктотермия;
- дыхательная гимнастика и ЛФК;
- массаж.
Ингаляции с небулайзером – эффективны и доступными в домашних условиях. В первую неделю рецидива используют щелочные растворы (например, гидрокарбонат натрия 2%), а в более поздний срок – настои ромашки и шалфея.
Среди народных методов хорошо себя зарекомендовала фитотерапия. Для приготовления настоев используют различные травы, обладающие лечебным эффектом. К ним относятся:
- чабрец;
- зверобой;
- шалфей;
- ромашка;
- солодка;
- исландский мох.
Перед применением народных методов лечения необходимо обязательно проконсультироваться с врачом.
Прогноз
Если ребенок часто болеет бронхитом, то следует знать о последствиях, которые могут быть, если не оказать должной терапии. При правильном и своевременном лечении прогноз в большинстве случаев благоприятный: дети либо полностью выздоравливают, либо обострений болезни становится значительно меньше. В редких случаях, когда терапия началась несвоевременно или была неэффективной, рецидивирующий бронхит может трансформироваться в аллергический обструктивный (около 13% случаев) или бронхиальную астму (2%). Если он длится больше пяти лет, то это создает предпосылки для развития хронического бронхита.
Полезное видео
Причины рецидивирующего обструктивного бронхита подробно изложил доктор Комаровский в этом видео:
Справочные материалы (скачать)
Заключение
Рецидивирующий бронхит является относительно легким заболеванием, но требует своевременной помощи компетентных врачей. Большое значение в рецидивах имеют факторы риска и очаги хронической инфекции в организме, которые необходимо устранить. При частой заболеваемости ребенка нужно обратиться к врачу для выяснения причин и назначения качественной терапии. Попытки самостоятельного лечения могут быть чреваты тяжелыми последствиями.
Источник
Год утверждения 2016
Профессиональные ассоциации:
- Союз педиатров России
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика
6. Дополнительная информация
1. Краткая информация
1.1 Определение
Бронхит – воспалительный процесс в бронхах без инфильтративных изменений в паренхиме. Диффузный процесс, при преобладании изменений в трахее – трахеобронхит.
Часто сопутствует пневмонии, в диагноз выносится, если его симптомы дополняют картину болезни.
1.2 Этиология и патогенез
Обусловлен:
- Вирусом парагриппа — чаще всего;
- Мycoplasma — 10% бронхитов у детей старше 5 лет;
- Chlamydia trachomatis — у детей первых месяцев жизни;
- Chlamydophila pneumoniae — у подростков;
- Streptococcus pneumoniae;
- Haemophilus influenza;
- Moraxella catarrhalis;
- смешанная кишечная флора — при аспирационных бронхитах у детей грудного и раннего возраста.
Бактериальный трахеобронхит редко первичный, чаще осложняет стенозы гортани.
1.3 Эпидемиология
В России 75-250 случаев на 1 000 детей в год.
Наиболее часто у детей 1-3 года.
Бронхиты на фоне ОРВИ особенно часто у детей до 6 лет в зонах промышленного и бытового загрязнения воздуха, что вероятно связано с бронхиальной гиперреактивностью (БГР)
1.4 Кодирование по МКБ-10
Острый бронхит (J20)
J20.0 — Острый бронхит, вызванный Mycoplasma pneumoniae
J20.1 — Острый бронхит, вызванный Haemophilus influenzae [палочкой Афанасьева-Пфейффера]
20.2 — Острый бронхит, вызванный стрептококком
J20.3 — Острый бронхит, вызванный вирусом Коксаки
J20.4 — Острый бронхит, вызванный вирусом парагриппа
J20.5 — Острый бронхит, вызванный респираторным синцитиальным вирусом
J20.6 — Острый бронхит, вызванный риновирусом
J20.7 — Острый бронхит, вызванный эховирусом
J20.8 — Острый бронхит, вызванный другими уточненными агентами
J20.9 — Острый бронхит неуточненный
1.5 Примеры диагнозов
Острый бронхит
Острый бронхит, вызванный M. pneumoniae
Острый бронхит, вызванный Chlamydia trachomatis
Острый бронхит; синдром бронхиальной обструкции
1.6 Классификация
Острый
Рецидивирующий — повторный острый бронхит не менее 2-3 раз в течение года на фоне ОРВИ, как правило, у детей до 5 лет жизни.
Хронический — крайне редко и после исключения заболеваний, протекающих с синдромом хронического бронхита: муковисцидоз, первичная цилиарная дискинезия, пороки развития бронхолегочной системы, другие хронические заболевания легких.
Критерии диагностики острого бронхита
Клинические:
- субфебрильная температура,
- кашель,
- диффузные сухие и разнокалиберные влажные хрипы в легких.
Рентгенологические:
- изменение легочного рисунка (усиление и повышение прозрачности) без теней в легких.
Критерии диагностики хронического бронхита
Клинические:
- продуктивный кашель,
- разнокалиберные влажные хрипы в легких,
- 2-3-х обострения в год на протяжении 2-х лет подряд.
Рентгенологические:
- усиление и деформация бронхолегочного рисунка без локального пневмосклероза.
2. Диагностика
Диагноз клинический без рентгенографии грудной клетки при наличии:
- диффузных хрипов,
- невысокой температуры,
- без токсикоза,
- без перкуторных изменений,
- лейкоцитоза.
2.1 Жалобы и анамнез
Острый бронхит (вирусный):
- острое начало с субфебрильной температурой,
- катаральные симптомы (ринит),
- кашель со 2-3 дня. обычно 5-7 дней, у грудничков с РСВ-инфекцией и у старших с аденовирусной – до 2 недель,
- бронхиальная обструкция отсутствует,
- интоксикация отсутствует.
Бронхит, вызванный Mycoplasma pneumoniae:
- стойкая фебрильная температура,
- без токсикоза,
- «сухой конъюнктивит»,
- скудные катаральные явления,
- нередки признаки обструкции,
- без лечения температура и хрипы — до 2 недель.
Хламидийный бронхит, вызванный trachomatis:
- у детей 2-4 месяцев при интранатальном заражении от матери с урогенитальной патологией,
- температура обычно нормальная,
- кашель усиливается в течение 2-4 недель, иногда приступообразный «коклюшеподобный», но без реприз,
- умеренная одышка,
- упорный конъюнктивит на 1-м месяце жизни ребенка.
Хламидийный бронхит, вызванный pneumoniae:
- редко у подростков,
- иногда с бронхообструкцией,
- может сопровождаться фарингитом и лимфаденитом.
Острый бронхит с синдромом бронхиальной обструкции:
- повторные эпизоды достаточно часто на фоне очередной респираторной инфекции,
- свистящие хрипы с удлинением выдоха с 1-2 дня болезни,
- ЧДД редко превышает 60,
- диспноэ не выражено, иногда проявляется беспокойством,
- нередко оксигенация не снижается,
- кашель малопродуктивный,
- температура умеренная,
- общее состояние удовлетворительное.
2.2 Физикальное обследование
Оценка общего состояния и характера кашля.
При осмотре грудной клетки отметить западение межреберных промежутков и яремной ямки на вдохе, участие вспомогательной мускулатуры в акте дыхания.
Оценка состояния верхних дыхательных путей, ЧД и ЧСС.
Перкуссия и аускультация лёгких:
- острый бронхит (вирусный) – рассеянные сухие и влажные хрипы, без бронхиальной обструкции и интоксикации.
- бронхит, вызванный Mycoplasma pneumoniae – с двух сторон обилие крепитирующих и мелкопузырчатых хрипов, часто асимметричные, нередко бронхиальная обструкция.
- хламидийный бронхит, вызванный trachomatis — мелко- и среднепузырчатые хрипы.
- хламидийный бронхит, вызванный pneumoniae — бронхиальная обструкция, увеличенные лимфоузлы и фарингит.
- острый бронхит с синдромом бронхиальной обструкции – свистящие хрипы на фоне удлиненного выдоха.
2.3 Лабораторная диагностика
В типичных случаях не рекомендовано лабораторное исследование:
- как правило, незначительные изменения в ОАК
- лейкоциты <15∙109/л.
При пневмонии:
- лейкоциты выше 15х109/л
- СРБ >30 мг/л
- прокальцитонин (ПКТ) >2 нг/мл.
Не рекомендуется вирусологическое и бактериологическое исследование при остром бронхите, вызванном pneumoniae:
- IgM-антитела появляются к концу 2-й недели
- ПЦР выявляет носительство
- нарастание IgG-антител говорит о ранее перенесенной инфекции.
Диагноз бронхита, вызванного микоплазмой, чаще всего предположительный, макролиды эффективны в течение 1-2 дней.
При подозрении на хламидийный бронхит, вызванный trachomatis, определяют титр IgM-антител.
2.4 Инструментальная диагностика
В типичных случаях рентгенография органов грудной клетки не рекомендуется.
Рентгенография грудной клетки показана:
- при обилии и выраженной асимметрии хрипов для выявления пневмонии, вызванной Mycoplasma pneumoniae;
- подозрение на пневмонию (изменение дыхания, укорочение перкуторного звука, мелкопузырчатые хрипы над участком легкого);
- инородное тело (анамнез, ослабление дыхания с одной стороны, односторонние хрипы);
- сдавливающий процесс в средостении (упорный металлический кашель);
Симптомы пневмонии:
- лихорадка выше 38˚С более 3 дней
- диспноэ (одышка) – кряхтящее дыхание, втяжение уступчивых мест грудной клетки
- учащение дыхания (>60 у детей до 2 месяцев, >50 у детей 3-12 месяцев и >40 у детей старше 1 года)
- асимметрия хрипов/физикальные изменения в легких.
2.5 Дифференциальная диагностика
Дифференцировать с синдромом бронхиальной обструкции при:
- бронхиальной астме
- врожденных и наследственных аномалиях респираторного тракта (трахео- и бронхомаляция и другие пороки развития бронхиальной стенки, муковисцидоз, первичная цилиарная дискинезия, трахеопищеводные свищи)
- инородном теле
- сосудистом кольце
- бронхолегочной дисплазии
- гастроэзофагеальном рефлюксе и т.д.
При повторяющихся эпизодах обструкции — консультация аллерголога-иммунолога и пульмонолога.
3. Лечение
3.1 Консервативное лечение
Острый бронхит (вирусный)
Обычно не требует госпитализации.
Не рекомендуются:
- антигистаминные препараты и электропроцедуры в связи отсутствием доказательств эффективности;
- горчичники, жгучие пластыри, банки, поскольку вред превышает возможную пользу;
- антибактериальная терапия при неосложненном бронхите.
Необходимо обильное тёплое питье до 100 мл/кг в сутки.
В период реконвалесценции:
- дренаж грудной клетки;
- стимуляция кашлевого рефлекса при его снижении;
- дыхательная гимнастика.
При сухом мучительном болезненном кашле без хрипов и бронхообструкции назначают короткий курс противокашлевого центрального действия – бутамирата:
- капли 4 раза/день по 10 кап 2-12 месяцев; по 15 кап 1-3 лет;
- сироп 3 раза/день 5 мл 3-6 лет, 10 мл 6-12 лет;
- депо-таблетки 50 мг 1-2 таб/день после 12 лет.
Назначение противовирусных при симптомах гриппа.
При вязкой, трудно отделяемой мокроте амброксол (табл. 30 мг, р-р 7.5 мг/мл, сироп 15, 30 мг/5 мл) 3 раза/день после еды 7.5 мг — 0-5 лет, 15 мг — 6-12 лет, 30 мг — старше 12 лет. Ингаляции 2 раза в день 2 мл — 0-5 лет, 2-3 мл старше 5 лет.
Секретолитики и стимуляторы моторики:
- ацетилцистеин (таблетки) 100 мг 2 раза/сут до 2 лет; 200 мг 2 раза/сут или 100 мг 3 раза/сут 2-6 лет; 200 мг 2-3 раза/сут старше 6 лет;
- карбоцистеин (сироп) 5 мл 2% 2 раза/день 2.5-5 лет; 5% 5 мл или 2% 10 мл 3 раза/ день — старше 5 лет.
При температуре ≥38˚ более 3 суток – дополнительное обследование (общий анализ крови, рентгенография органов грудной клетки или иное) и антибактериальная терапия.
Острый бронхит с синдромом бронхиальной обструкции
При первом эпизоде ингаляционные β2-агонисты или комбинированные препараты через небулайзер в разведении 0,9% NaCl или дозированный аэрозольный ингалятор (ДАИ) со спейсером, лицевой маской или мундштуком, обычно до 3 раз в день (один из препаратов):
сальбутамол 0.15 мл/кг на прием, максимально 2.5 мл до 6 лет; 5 мл или 1-2 ингаляции ДАИ через спейсер старше 6 лет коротким курсом до 3-5 дней;
фенотерол+ипратропия бромид на прием 2 капли/кг, max 10 капель – 0.5 мл до 6 лет; 1.0 мл старше 6 лет или 1-2 ингаляции ДАИ через спейсер коротким курсом до 5 дней.
При отсутствии эффекта – рассмотреть целесообразность назначения.
Не используют пероральные формы бронхоспазмолитиков из-за высокой вероятности побочных эффектов.
Ингаляционный кортикостероид (ИГКС) через небулайзер — суспензия будесонида 250-500 мкг/сут, 2 раза/день, курсом до 5 дней:
- при подостром характере;
- прогрессирующих проявлениях с гипоксемией SaO2 менее 95%;
- при сохраняющихся симптомах;
- при рецидиве симптомов после отмены β2-агонистов.
При дифференциальной диагностике с бронхиальной астмой длительно сохраняющегося кашля ИГКС ex juvantibus до 2-3 месяцев с регулярной оценкой эффекта терапии.
При бронхите, вызванном микоплазмой или хламидиями
Назначение макролида джозамицин 40-50 мг/кг/сут или других 10-14 дней.
При обструкции – ингаляции β2-агонистов или комбинированных препаратов.
Оценка эффекта терапии – нормализация температуры и самочувствия, уменьшение кашля и хрипов в легких.
При остром бронхите с признаками инфекции, обусловленной типичной бактериальной флорой
В некоторых случаях амоксициллин 70 мг/кг/сут 5-7 дней.
3.2 Хирургическое лечение
Не требуется
4. Реабилитация
Не требуется
5. Профилактика и диспансерное наблюдение
- Иммунизация против вирусных, пневмококковой и гемофильной инфекций.
- Борьба с загрязнением воздуха.
Борьба с пассивным курением.
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Ведение детей
Как правило, не требуется госпитализации.
Полупостельный режим до нормализации температуры.
При рецидивах острого и обструктивного бронхита консультация аллерголога-иммунолога и пульмонолога.
6.2 Исходы и прогноз
Прогноз благоприятный, острый бронхит редко осложняется пневмонией.
Источник