Пылевой бронхит 1 степени

Пылевой бронхит – это профессиональное заболевание респираторного тракта, возникающее при продолжительном вдыхании производственной пыли и приводящее к атрофическим и склеротическим изменениям стенки трахеи и бронхов. К основным клиническим проявлениям относятся кашель, одышка, синдром бронхиальной обструкции. Для подтверждения диагноза устанавливается связь бронхита с профессиональной деятельностью, выполняется спирометрия, применяются методы лучевой диагностики, бронхоскопия. Проводится консервативное лечение бронхолитиками и отхаркивающими средствами, кортикостероидными гормонами. При обострениях назначаются антибиотики.
Общие сведения
Пылевой бронхит возникает у лиц, длительно контактирующих с неорганической и органической пылью. Является одним из наиболее часто встречающихся профессиональных заболеваний. Хронический бронхит, классифицируемый, как пылевой, развивается у 15-80% шахтёров, добывающих уголь и железную руду; у 20% металлургов, литейщиков, а также рабочих, занятых производством цемента и других строительных смесей. Вдыхание пыли приводит к возникновению патологии у 10-30% работников мельниц, деревообрабатывающих, текстильных и некоторых сельскохозяйственных предприятий. Риск развития бронхита увеличивается прямо пропорционально профессиональному стажу. Признаки болезни появляются в среднем через 7-10 лет от начала работы во вредных условиях.
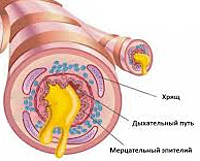
Пылевой бронхит
Причины
Возникновение профессионального хронического бронхита обусловлено длительным регулярным воздействием целого ряда вредных факторов. Основной причиной являются твёрдые пылевые частицы средних размеров (5-10 мкм). Повреждающим агентом служит сама пыль, а также её токсичные химические компоненты и присутствующие аллергены. Провоцирующая развитие заболевания пыль бывает:
- Органическая. Наиболее часто образуется при добыче и переработке угля. Состав вдыхаемого аэрозоля зависит от месторождения ископаемого и применяемых производственных технологий. В качестве примесей присутствуют ртуть, мышьяк, свинец и другие вредные химические компоненты. Нередко причиной болезни становится шерстяная, мучная, торфяная и другие виды органической пыли.
- Неорганическая. Образуется при добыче и обработке минералов и металлов. Присутствует в воздухе цехов металлургических, машиностроительных предприятий. Является основным вредным фактором при производстве цемента. В высоких концентрациях обладает токсическими и раздражающими свойствами.
Немаловажную роль в возникновении болезни играет табакокурение. Табачный дым самостоятельно вызывает повреждение бронхиальной стенки. В совокупности с вредным действием пыли воспалительный процесс развивается чаще и быстрее. Дополнительными причинными факторами появления патологии дыхательной системы являются переохлаждение или перегревание организма, повышенная влажность в помещении, острые и хронические заболевания респираторного тракта. У многих пациентов выявляется генетическая предрасположенность к лёгочным болезням.
Патогенез
При вдыхании пылевого аэрозоля включаются барьерные функции дыхательной системы. Наблюдается усиление работы мукоцилиарного аппарата и повышенная секреторная активность продуцирующих слизь клеток и желез. Со временем при продолжительном воздействии пылевых частиц на органы дыхания реснички мерцательного эпителия атрофируются, сам эпителий замещается многослойным плоским. Нарушается функция удаления бронхиального секрета. Происходит изменение состава мокроты. Секрет становится более вязким и застаивается в просвете дыхательных путей. Избыток мокроты и раздражающие компоненты пыли вызывают кашель. Наличие в составе поллютанта сенсибилизирующих агентов провоцирует эпизоды бронхоспазма.
Мышечная оболочка бронха вначале гипертрофируется, затем приобретает атрофические изменения. Происходит ремоделирование стенки трахеобронхиального дерева. Поражаются все её слои, нормальная ткань замещается не способной к растяжению соединительной. Этот процесс обуславливает ещё больший застой мокроты и приводит к обтурации бронхиального просвета, возникновению эмфиземы. Стенка бронхов перерастягивается, формируются бронхоэктазы.
Классификация
Пылевой бронхит классифицируется по этиологическому фактору. Учитываются раздражающие, токсические и аллергические свойства компонентов поллютанта. В течении бронхита чередуются эпизоды ремиссии и обострения. Во время обострения наблюдаются фазы агрессии, развёрнутого воспаления и разрешения. В зависимости от патомофологических эндоскопических изменений различают катаральную, катарально-атрофическую и катарально-склерозирующую формы пылевого воспаления бронхов. Заболевание может протекать по астматическому и обструктивному вариантам. Специалисты в области пульмонологии и профпатологии выделяют следующие этапы течения патологического процесса:
- I стадия. Характеризуется длительными периодами ремиссии. Обострения возникают не чаще 2-х раз в течение года. Функция внешнего дыхания не нарушена, либо имеются незначительные отклонения от нормальных показателей. Насыщение крови кислородом в пределах нормы.
- II стадия. Выражены клинические проявления болезни. Периоды обострения затяжные, продолжаются более 3-х недель, случаются чаще 2-3 раз за год. При спирометрии выявляются существенные снижения основных показателей (ЖЕЛ, ОФВ1, МВЛ) по сравнению с нормальными значениями. Оксигенация крови составляет 85-94 %.
- III cтадия. Периоды ремиссии короткие. Присутствует диффузная эмфизема лёгких, пневмосклеротические и бронхоэктатические изменения, лёгочно-сердечная недостаточность. Наблюдаются резкие нарушения функции внешнего дыхания, значительное снижение ЖЕЛ. Содержание кислорода в артериальной крови ниже 80-85%.
Симптомы пылевого бронхита
Клинические проявления бронхиальной патологии зависят от стадии течения процесса и характера поллютанта. Заподозрить пылевой бронхит на начальном этапе развития сложно. Его редкие обострения проявляются сухим или продуктивным кашлем. Возникают чаще в холодное время года. Иногда сопровождаются одышкой при физической нагрузке или приступами затруднённого дыхания. Температура тела повышается редко. Слабо выражены симптомы общего недомогания. Обострение патологического процесса принимают за острую респираторную инфекцию. Контакт с вредным производственным фактором не прекращается, и болезнь принимает неуклонно прогрессирующее течение.
На II cтадии заболевания кашель становится постоянным. Слизистая мокрота откашливается с трудом. При астматическом варианте бронхита возникают эпизоды сухого мучительного кашля больше в вечерние и утренние часы, приступы удушья. Больной предъявляет жалобы на тяжесть в груди. Появляется одышка при небольшой нагрузке – быстрой ходьбе, подъёме по лестнице. Обычно отмечается затруднение выдоха. Обострения возникают чаще, становятся затяжными. При присоединении вторичной инфекции появляется лихорадка, мокрота становится гнойной, жёлто-зелёной.
По мере дальнейшего прогрессирования патологии дыхательных путей одышка нарастает. Её появление провоцируется малейшей физической нагрузкой – медленной ходьбой, переменой положения тела. Ощущение нехватки воздуха становится постоянным. Пациента беспокоит частый непродуктивный кашель. Присоединяется сердцебиение, нарушения сердечного ритма, боли в области сердца ноющего и сжимающего характера, чувство тяжести в правом подреберье. Беспокоит выраженная общая слабость, ощущение постоянной усталости, повышенная потливость.
Осложнения
Выявленный на раннем этапе бронхит при исключении контакта с повреждающим агентом и своевременно начатом лечении протекает относительно благоприятно, прогрессирует медленно. Осложнения пылевой профессиональной патологии появляются на II–III стадиях течения болезни. Рано возникает эмфизема лёгких, ещё больше усугубляющая экспираторную одышку. Бронхоэктазы, являясь эндогенным источником инфекции, осложняются развитием пневмонии. Постепенно присоединяется дыхательная недостаточность. Застой по малому кругу кровообращения приводит к формированию тяжёлой инвалидизирующей патологии – хронического лёгочного сердца.
Диагностика
Диагностический поиск осуществляется врачом-профпатологом с привлечением специалистов-пульмонологов. Уточняется стаж профессиональной деятельности, характер вредности, заболеваемость хроническим бронхитом на производстве. При осмотре на поздних стадиях болезни наблюдается синюшность губ и концевых фаланг пальцев или диффузный цианоз. Грудная клетка нередко приобретает бочкообразную эмфизематозную форму. Для уточнения диагноза выполняются:
- Физикальное исследование. В начале болезни физикальные данные скудные. В период обострения могут прослушиваться немногочисленные сухие хрипы на фоне жёсткого дыхания. Позднее увеличивается количество свистящих и жужжащих хрипов. Дыхание становится ослабленным, учащённым. Присоединяется сердцебиение, ощущение перебоев в работе сердца.
- Функциональная диагностика. При спирометрии наблюдаются постепенно прогрессирующие нарушения дыхательной функции по смешанному (рестриктивно-обструктивному) типу. На электрокардиограмме выявляются признаки перегрузки, а позднее гипертрофии правых отделов сердца, тахикардия, экстрасистолия.
- Визуализирующие методики. При бронхите в начальной форме рентгенологические изменения обычно отсутствуют. Позднее появляются усиление и деформация сосудистого рисунка, признаки эмфиземы, пневмосклероза. КТ и МРТ органов грудной клетки позволяют выявить наличие бронхоктазов и дифференцировать пылевой бронхит с другой патологией дыхательной системы.
- Лабораторные анализы. С течением патологического процесса изменяются показатели периферической крови. На последней стадии заболевания наблюдается симптоматический эритроцитоз, замедление СОЭ. Исследование мокроты различными методами даёт возможность определить микробный состав и выявить наличие устойчивости бактерий к антибиотикам, а также исключить лёгочный туберкулёз.
Для уточнения степени дыхательной недостаточности определяется оксигенация крови. В целях дифференциальной диагностики с онкологической патологией и уточнения уровня повреждения бронхиальной стенки выполняется бронхоскопия с биопсией. Для исключения бронхиальной астмы пациента осматривает аллерголог. При необходимости проводятся прик-тесты, определяется уровень общего и специфического иммуноглобулина Е. Пациент с подозрением на пылевой бронхит нуждается в консультации онколога, пульмонолога и фтизиатра.
Лечение пылевого бронхита
Основным лечебно-профилактическим мероприятием после установления диагноза является прекращение контакта с пылью. Пациенту рекомендуется сменить работу. Курильщику следует отказаться от курения. Проводится консервативное патогенетическое лечение. Препараты назначаются на длительный срок. Используются следующие группы лекарственных средств:
- Отхаркивающие и бронхолитики. В начале заболевания применяются преимущественно отхаркивающие препараты. Назначаются лекарственные средства рефлекторного действия и муколитики. На более поздних стадиях к лечению добавляют блокаторы М-холинорецепторов или их комбинации с бета-адреномиметиками, метилксантины короткого и пролонгированного действия.
- Кортикостероидные гормоны. Используются ингаляционные, пероральные и парентеральные формы препаратов. Ингаляционные кортикостероиды подбираются индивидуально, возможно применение комбинаций с бронхолитиками. Парентеральные и пероральные формы назначаются короткими курсами для купирования обструктивного синдрома.
- Антибиотики и сердечные средства. Применение антибиотиков показано в период инфекционного обострения, при осложнении течения болезни бронхопневмонией. Назначаются с учётом чувствительности микрофлоры. Сердечные средства используются для лечения лёгочного сердца и симптоматической гипертензии. Предпочтительнее применять антагонисты кальция и сердечные гликозиды.
С общеукрепляющей целью назначаются иммуномодуляторы, витамины, адаптогены. Показаны физиотерапевтические процедуры на грудную клетку, лечебная физкультура, массаж. При необходимости выполняется санационная бронхоскопия. Выраженная дыхательная недостаточность является показанием для длительной оксигенотерапии через концентратор кислорода.
Прогноз и профилактика
Пылевой бронхит является хроническим прогрессирующим заболеванием. При своевременном исключении вдыхания производственной пыли прогноз благоприятный. Поздно выявленное заболевание, осложнённое дыхательной недостаточностью, хроническим лёгочным сердцем приводит к инвалидности больного. Смерть может наступить от тяжёлой пневмонии, лёгочно-сердечной недостаточности.
В целях первичной профилактики используются коллективные и индивидуальные средства защиты. Осуществляются предварительные (перед трудоустройством) и регулярные профилактические (для работающих на вредном производстве) медицинские осмотры. Вторичная профилактика сводится к рациональному трудоустройству. Рекомендуется избегать контакта с респираторной инфекцией, вакцинироваться против гриппа.
Источник
Профессиональный бронхит (пылевой, токсико-пылевой) – это бронхит который относится к одной из разновидностей ХОБЛ. Пылевые бронхиты в сочетании с пневмокониозами продолжают оставаться ведущей формой профессиональной патологии и составляют более 30% всех профессиональных заболеваний. Наибольшее распространение, по данным В.И. Зерцаловой и А.В.Палагущенной, пылевые бронхиты встречаются среди шахтеров-угольщиков (до 20%), механизаторов и работников сельского хозяйства (от 5 до 25%).
Чаще всего пылевые бронхиты развиваются от вдыхания пыли с частицами более 6 микрон (угольная пыль, пыль железной руды, цемента, торфа, огнеупоров), а также пыль при выплавке и обработке металлов, переработка хлопка, льна, шерсти, зерна, торфа, муки, смешанных видов пыли.
Содержание соединений фтора, свинца, марганца, никеля, паров кислот, углерода, сероводород, серного газа, приводят к развитию токсико-пылевого бронхита и утяжеляют его протекания.
Важными факторами, которые влияют на развитие бронхита являются:
- генетическая предрасположенность,
- курение,
- тяжелый физический труд.
Пылевым бронхитом чаще всего болеют лица мужского пола, со стажем работы более 10 лет и в возрасте за 40 лет.
Патоморфология профессионального пылевого бронхита
Пылевой (токсико-пылевой) бронхит относится к варианту негнойного обструктивного эндобронхита с выраженной и сравнительно ранней тенденцией к развития атрофических и склеротических изменений в стенках бронхов. В дальнейшем возникают изменения бронхиальных желез, дискинезия сегментарных бронхов, деформация бронхиального дерева, что в итоге приводит до застоя секрета и прогрессирования заболевания. Данные морфологические изменения выявляются бронхоскопически и могут рассматриваться, как специфические для профессионального пылевого бронхита.
Патогенез профессионального пылевого бронхита
Обструкция бронхов, которая возникла в результате патоморфологических изменений уже в начале заболевания пылевым бронхитом имеет тенденцию к прогрессированию, особенно при длительной работе с пылью.
Появляется дискинезия бронхов, что в свою очередь еще больше усложняет обструкцию. Обструкция бронхов приводит к формированию эмфиземы, а последняя способствует развитию дыхательной недостаточности. На этом фоне присоединяется инфекция, которая выполняет ведущую роль в поддержании воспалительного процесса. Патогенная микрофлора и нейтрофилы приводят к увеличению концентрации протеаз, в том числе и эластазы. Избыток эластазы и недостаточность продукции ингибитора a1 антитрипсина ведет к дисбалансу между протеазами и антипротеазами, что сопровождается деструкцией бронхиальной и альвеолярной стенки, нарушением состава иммуноглобулинов.
Клинические симптомы, диагностика профессионального пылевого бронхита
Для пылевого бронхита, в отличие от хронического бронхита непрофессиональной этиологии, характерна постепенность в нарастании клинической симптоматики.
Выделяют три стадии хронического обструктивного бронхита. На наш взгляд, для характеристики клинического течения пылевого (токсико-пылевого) бронхита целесообразно пользоваться этой класификацией.
I стадия – легко выраженный бронхит. Эта стадия часто протекает годами и начинается с появления кашля, сначала сухого с выделением скудноuj количества слизистой мокроты. Обострение бывает редко, не чаще 1-2 раза в год и расценивается как “острый бронхит” или “ОРВИ”. Во время обострения усиливается кашель, увеличивается количество выделенной мокроты, появляются невнятные признаки интоксикации, температура тела повышается до фибрильных цифр. В этот период прослушиваются в легких сухие хрипы на фоне жесткого дыхания. Под влиянием лечения признаки обострения быстро проходят (через 1-2 недели). В период ремиссии каких-либо изменений при перкуссии и аускультации легких не находят. При рентгенологическом исследовании легких в первой стадии заболевания – патологии не выявляют или может быть небольшое усиление легочного
рисунка.
Функция внешнего дыхания. Иногда может быть небольшое снижение максимальной вентиляции легких (МВЛ) и показателей пневмотахометрии на выдохе. Насыщение крови кислородом в пределах нормы. Эндоскопия – начальные признаки атрофии слизистой бронхов, умеренно выраженный отек, татуировка слизистой (отложение пылевых долек в подслизистом слое).
Через несколько лет начальная стадия переходит в II (средняя степень тяжести), или умеренно выраженный пылевой бронхит. Для него характерно дальнейшее наслоение симптомов заболевание. Кашель становится длительным, постоянным, почти всегда с выделением мокроты. Появляется
одышка даже при выполнении обычной работы, подъеме по лестнице. Впервые появляется затруднение дыхание, которое со временем переходит в приступы удушья. При аускультации легких жесткое или ослабленное дыхание, рассеянные сухие хрипы, нередко свистящие, изредка в нижних отделах влажные мелкопузырчатые хрипы.
На этой стадии более частые и длительные обострения (3-4 раза в год), продолжительностью до 4 и больше недель. Во время обострения усиливается кашель, одышка, учащаются приступы удушья. Четко проявляются признаки интоксикации (высокая температура тела, слабость, потливость). В крови
лейкоцитоз.
В зависимости от преобладающего синдрома в этой стадии может быть выделен бронхит с преимуществом астматического, инфекционно-воспалительного синдрома и эмфиземы легких. Клиническая симптоматика при таких формах заболевания будет соответствовать указанным синдромам. При рентгенологическом исследовании во II стадии пылевого бронхита всегда четкое усиление легочного рисунка и его деформация, умеренная степень эмфиземы легких, единичные бронхоэктазы.
Рентгенограмма легких у рабочего шахты 42 лет с пылевым бронхитом. Стаж роботы 20 лет.
Функция внешнего дыхания изменена. Определяется дыхательная недостаточность I-II ст. Снижены объем форсированного выдоха, ЖЕЛ, отмечается гипоксемия: насыщение крови кислородом равен 90-93%.
Эндоскопия – начальные признаки атрофии слизистой переходят в выраженный диффузный отек, складчатость слизистой, дистонию стенки трахеи_ главных бронхов и их деформацию, атрофию бронхиальных желез. Для этой стадии характерно появление начальных признаков легочного сердца.
III стадия (тяжелое течение) или осложненный бронхит. С развитием III стадии ремиссия практически отсутствуют. У больных трудно обнаружить преобладающий синдром, так как часто имеет место сочетание двух и больше синдромов. Больного беспокоит постоянный кашель с выделением мокроты, нередко слизисто-гнойной. Одышка в покое, отеки на нижних конечностях, тяжесть в правом подреберье. Выраженные и постоянные признаки интоксикации. Грудная клетка увеличена в переднезаднем размере, бочкообразная. При перкуссии – коробочный звук с участками укороченного легочного звука.
При аускультации – чередование участков ослабленного жесткого дыхания масса сухих, “свистящих”, а в нижних отделах – влажных хрипов.
Заболевание протекает с осложнениями – дифузной эмфиземой легких, вторичной бронхиальной астмой, бронхоэктазами, развитием дыхательной недостаточности.
Рентгенологические исследования указывают на выраженные изменения и деформацию легочного рисунка, развитие пневмосклероза, эмфиземы, бронхоэктазов, перифокальной инфильтрации.
Функция внешнего дыхания всегда значительно нарушена. Имеющиеся признаки легочной недостаточности II ступени. Все показатели внешнего дыхания изменены. Выраженная гипоксемия: насыщение крови кислородом снижено до 85-89%.
Эндоскопия – те же изменения, что и во II стадии, но более выражены.
Дифференциальная диагностика пылевого бронхита должна проводиться в первую очередь с другими пылевыми заболеваниями легких (пневмокониозами); хроническими бронхитами непрофессиональной этиологии.
Перечень обязательных методов обследования для постановки диагноза профессиональный бронхит:
- Общий, биохимический (белковые фракции, СРБ, билирубин, трансаминазы) и иммунологический анализ крови;
- Анализ мокроты (общий, на микрофлору и чувствительность к антибиотикам)сердца методом поликардиографии;
- Рентгенография легких в 2-х проекциях;
- Томография легких;
- Электрокардиография и ультразвуковая локация сердечных камер и сосудов;
- УЗИ сердца;
- Исследование функции внешнего дыхания;
- Определение давления в легочной артерии (методами флебографии, кинетокардиографии, апекскардиографии, реопульмографии);
- Фибробронхоскопия с последующим анализом промывных вод, цитологией мокроты, гистологическим исследованием биоптата бронхов легочной паренхимы;
- Бронхография (по показаниям).
Лечение профессионального пылевого бронхита
На раннем этапе заболевание необходимо профилактическое лечение в амбулаторных условиях или в заводских санаториях-профилакториях. В лечебный комплекс должны быть обязательно включены ингаляции щелочных растворов, бронхолитических препаратов не реже 2 раз в год, курсом 10-12 дней. Параллельно назначают витаминотерапию, физиопроцедуры, дыхательную гимнастику и массаж грудной клетки. Проводят санацию гнойных очагов в верхних дыхательных путях, своевременно лечат острые респираторные заболевания. Необходимо прекратить курение и последующий контакт с пылью.
Во II и III стадии пылевых (токсико-пылевых) бронхитов – терапия должна быть комплексной с корректировкой преобладающего синдрома и фазы заболевания (ремиссии, обострения).
При нарушении дренажной функции назначают препараты, облегчающие выделение мокроты (протеолитические ферменты, Бромгексин, бисольвон), ингаляции с раствором хлорида натрия, термопсиса, подорожника, эндобронхиальные санации с изотоническим раствором хлорида натрия, муколитическими средствами. Назначают также пролангированные формы теофиллина (теопек, теодур).
При наличии бронхоспастического синдрома – бронхолитические препараты (атровент, сальбутамол, беротек). Стероидные препараты (преднизолон, полькортолон).
Если преобладает инфекционно-воспалительный синдром – антибактериальная терапия. Она должна проводиться с учетом бактериологического выбора препарата, оптимальной дозы и срока лечения. Преимущество необходимо давать макролидам (клацид, ровамицин, сумамед) и цефалоспоринам II и III поколения. Хороший эффект достигается эндобронхиальными санациями нитрофурановых препаратов (Фурагин, фурацилин).
При дыхательной недостаточности и гипоксии применяют оксигенотерапию. Появление симптомов легочного сердца требует назначения нитратов, блокаторов АПФ (ренитек, козаар-А), сердечных гликозидов в половинных дозах, мочегонных.
Экспертиза трудоспособности больных профессиональным пылевым бронхитом
Вопрос работоспособности больного решается с учетом особенностей течения заболевания, его тяжести. При оценке трудового прогноза необходимо всегда помнить, что пылевой бронхит в большинстве случаев имеет склонность к прогрессированию, поэтому в случаях продолжения работы стоит принять во внимание профессию больного, условия труда, стаж.
В случаях пылевого бронхита I ст. больной может быть оставлен на предыдущем месте работы при условии динамического наблюдения и проведения профилактического лечения не реже двух раз на год. Если имеет место прогрессирование заболевания, необходимо перевод на другую работу.
При переходе болезни во II ст., но при благоприятном течении больные могут быть оставленные на предыдущей работе, особенно рабочие предпенсионного возраста, при условии малой запыленности воздуха и постоянного лекарственного надзора.
Работники молодого возраста требуют рационального трудоустройства с переквалификацией или установлению III группы профессиональной инвалидности на время освоения новой специальности.
При пылевом бронхите II ст., что протекает с частыми, длительными обострениями, присоединении астматического синдрома, дыхательной недостаточности I-II степени, больные не могут выполнять работу в условиях запыленности воздуха, они должны быть направленеми на МСЭК для определения степени нетрудоспособности.
Больные с III ст., бронхита, как правило, нетрудоспособны , и требуют II, а иногда I группы инвалидности по профессиональному заболеванием.
Профилактика профессионального пылевого бронхита
Заключается в улучшении условий труда, которые должны быть направлены на уменьшение пылеобразования в процессе производства, снижение концентрации пыли в производственных помещениях.
Необходимо постоянное применение рабочими противопылевых респираторов, введение на производстве ингаляций щелочных, соляно-щелочных растворов. Важное значение имеют качественные предыдущие и периодические медицинские осмотры, а также своевременное лечение острых заболеваний верхних дыхательных путей.
Литература: Профессиональные болезни / под ред: А.В Афанасьев, С.Я. Доценко, С.И. Свистун, В.М. Тяглая
Источник

