Профилактика атеросклероза и сахарного диабета
При высоких показателях глюкозы и холестерина в крови чаще всего возникает диабетический атеросклероз нижних конечностей, но формироваться атеросклеротические бляшки могут и в других органах, таких как сердце и мозг. Это вызывает опасные для жизни пациента осложнения, которые могут закончиться летально. Связь атеросклероза и СД заключается в повреждающем воздействии на сосуды, что вызывает стремительное нарушение кровообращения в них.
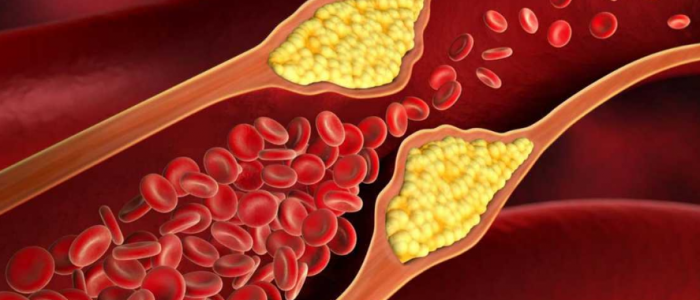
Согласно диссертации на тему «Облитерирующий атеросклероз сосудов нижних конечностей» автор Г. В. Дзяк и Е. А. Коваль, сахарный диабет способствует раннему наступлению осложнений атеросклероза с развитием возможного инфаркта миокарда или инсульта после 3 лет высокого уровня глюкозы.
Связь этих заболеваний
При сахарном диабете сосудистые стенки по всему организму становятся ломкими и подвергаются постоянной микротравматизации. Это провоцирует отложение на их внутренней поверхности липопротеидов, которые накапливаются и со временем формируют атеросклеротическую бляшку. А также атеросклероз артерий вызван нарушением обмена веществ из-за избытка сахара в крови и накопления ЛПНП. Трофические расстройства капилляров обусловлены диабетической ангиопатией вместе с атеросклеротическим поражением сосудов. Это приводит к более быстрому появлению осложнений недостаточного кровообращения в виде инсульта или инфаркта жизненно важных органов.
Вернуться к оглавлению
Какие причины развития атеросклероза в сочетании с СД?
Формирование атеросклеротических бляшек при сахарном диабете обусловлено воздействием на организм человека таких факторов:
 Малоактивный образ жизни и неправильное питание провоцируют развитие бляшек в сосудах.
Малоактивный образ жизни и неправильное питание провоцируют развитие бляшек в сосудах.
- нарушение обмена жиров, что вызвано недостатком инсулина;
- очаги микротравматизация сосудов, обусловленные диабетической ангиопатией и нарушенной трофикой;
- ожирение;
- малоактивный образ жизни, который обусловлен тяжестью СД.
Вернуться к оглавлению
Симптоматика
Проявления атеросклероза при диабете могут быть разнообразными, что зависит от локализации бляшки и степени закупорки ею сосудистого русла. Если поражаются нижние конечности, то пациент ощущает тяжесть в ногах после непродолжительной ходьбы, переходящую в хромоту, онемение и зуд кожи, а также различные парестезии в виде ползания мурашек и покалывания. При сочетанном диабете 2 типа и атеросклерозе симптомы недостаточного кровообращения нарастают очень быстро, а у больных практически отсутствует болевой синдром. Это связано с ранним омертвлением нервных окончаний в органах из-за высокого сахара в крови. При поражении атеросклеротическими бляшками сосудов головного мозга развивается недостаточность его деятельности, потеря памяти и когнитивных навыков, могут возникать парезы, параличи, расстройства чувствительности. В тяжелых случаях возникает инсульт с последующей смертью мозга.
Если у больных повышен сахар, то ишемическая болезнь сердца у них будет протекать бессимптомно, не вызывая боли и онемения. Это связано с ранним некрозом нейронов в результате диабетической нейропатии. Для заболевания также характерно раннее развитие инфаркта миокарда с последующим нарушением функциональной активности сердечно-сосудистой системы или летальным исходом.
Вернуться к оглавлению
Диагностические мероприятия
 Диагностирование диабетического атеросклероза включает в себя проведение исследования крови на показатель холестерина.
Диагностирование диабетического атеросклероза включает в себя проведение исследования крови на показатель холестерина.
Заподозрить диабетический атеросклероз можно по наличию у пациентов характерных симптомов. Для подтверждения этого диагноза проводят исследование крови с определением уровня холестерина, а также его фракций. Кроме этого, необходимо сделать исследование уровня сахара в состоянии натощак и после приема пищи. Это позволит определить увеличенное содержание глюкозы в крови и выявить сахарный диабет. Обнаружить нарушение сосудистого кровотока поможет ангиография, а состояние стенки сосуда даст возможность оценить ультразвуковое исследование. Как дополнительный метод, проводят магнитно-резонансную томографию с предварительным введением контрастного вещества, которое позволит обнаружить места сужения сосудистого русла.
Вернуться к оглавлению
Лечение патологии
Терапия диабетического атеросклероза направлена на нормализацию уровня сахара и холестерина в крови. Для этого необходимо устранить основные факторы, что провоцируют нарушение этих показателей. А также важно придерживаться диеты с ограничением жирной, жареной пищи, легкоусвояемых углеводов, что вызывают СД 2 типа. При необходимости показано использование инъекций инсулина для нормализации уровня глюкозы, статинов и фибратов, позволяющих уменьшить концентрацию вредных липопротеидов в крови и предупредить формирование атеросклеротической бляшки.
Рекомендуется борьба с лишним весом и терапия гипертензивных состояний, которые также могут вызвать повреждение артерий и образование на них холестериновых отложений. В случае неэффективности консервативных мероприятий, лечение атеросклероза проводится с помощью оперативного вмешательства с созданием искусственного тока крови за счет образования шунта или установки стента, что расширит сосудистый просвет в месте атеросклеротической бляшки.
Атеросклероз и СД возникают преимущественно у мужчин преклонного возраста.
Вернуться к оглавлению
Как предупредить?
Профилактика атеросклероза и сахарного диабета заключается в постоянном контроле показателя холестерина и сахара в крови. А также важно поддерживать здоровый вес и вести активную жизнь. Необходимо избавиться от пагубных привычек, правильно и своевременно питаться. Нужно исключить из рациона быстрые углеводы, сладости, а также искусственные жиры и другие вредные продукты.
Источник

Поражение периферических артерий при сахарном диабете возникает в 4 раза чаще. Это связано с совместным повреждающим действием высокого уровня сахара и холестерина крови. У диабетиков атеросклероз отличается ранним развитием и быстрым прогрессированием. Для лечения назначается медикаменты на фоне особого питания.
Связь облитерирующего атеросклероза и сахарного диабета
Наличие сахарного диабета приводит к диффузным поражениям артерий мозга, миокарда, почек и периферических сосудов нижних конечностей. Это проявляется в виде инсультов, инфарктов, почечной гипертензии и возникновения такого тяжелого осложнения, как диабетическая стопа. Ее последствием бывает гангрена, причем она встречается у диабетиков в 20 раз чаще, чем у всего остального населения.
Течение атеросклероза при сахарном диабете имеет характерные особенности:
- проявляется раньше на 10 лет;
- протекает с осложнениями;
- быстро распространяется;
- почти одновременно страдают коронарные, церебральные, периферические артерии и сосуды внутренних органов.
Рекомендуем прочитать статью о диабете и стенокардии. Из нее вы узнаете о том, как взаимодействуют сахарный диабет и стенокардия, а также о том, что лечить в первую очередь и как.
А здесь подробнее об облитерирующем атеросклерозе нижних конечностей.
Влияние диабета и атеросклероза на сосудистую стенку
При сахарном диабете и атеросклерозе есть общие нарушения – разрушение артерий среднего и крупного диаметра. Диабетическая ангиопатия возникает обычно при длительном течении болезни, которое сопровождается частыми перепадами уровня сахара в крови. Одновременно поражение охватывает крупные (макроангиопатия) и мелкие кровеносные пути (микроангиопатия), они вместе приводят к тотальной сосудистой патологии.
Макроангиопатия проявляется коронарным атеросклерозом, церебральным и периферическим, а микроангиопатия включает изменения сетчатой оболочки, паренхимы почек и сосудов нижних конечностей. Помимо этого высокий уровень глюкозы травмирует нервные волокна, поэтому при поражении нижних конечностей отмечается еще и нейропатия.
Колебания содержания глюкозы в крови разрушают внутреннюю оболочку артерий, облегчая проникновение в нее липопротеинов низкой плотности и образование холестериновой бляшки. В дальнейшем она пропитывается солями кальция, изъязвляется и распадается на фрагменты. В этом месте формируются кровяные сгустки, которые перекрывают просвет сосудов, а их части переносятся кровотоком в более мелкие ветви, закупоривая их.
Почему развивается патология при повышенном сахаре
Специфическими причинами сосудистых нарушений при атеросклерозе и сахарном диабете являются:
- влияние инсулиновой недостаточности на жировой обмен – повышение содержания холестерина и его атерогенных фракций, замедление разрушения жиров в печени;
- образование свободных радикалов;
- воспалительный процесс;
- нарушение целостности внутренней оболочки, ослабление ее защитных свойств;
- тромбоз;
- сосудистый спазм.
На скорость ангиопатии влияют также ожирение, часто встречающееся при диабете 2 типа, артериальная гипертензия, повышенная вязкость крови. Ситуация усугубляется при курении, профессиональных вредностях, низкой двигательной активности, у пациентов среднего и пожилого возраста, отягощенной наследственности по обоим заболеваниям.
Проявления атеросклероза и диабетической ангиопатии
Поражение аорты и венечных артерий приводит к атипичным вариантам инфаркта (безболевые и аритмические формы), сопровождающиеся осложнениями:
- аневризма сердца,
- тяжелые нарушения ритма,
- тромбоз мозговых сосудов,
- кардиогенный шок,
- недостаточность кровообращения,
- повторные инфаркты,
- внезапная остановка сердца.
Кровоизлияние в головной мозг
Атеросклеротические изменения артерий мозга вызывают инсульт или дисциркуляторную энцефалопатию, в зависимости от того, острое или хроническое течение заболевания, при сопутствующей гипертонии нередко развивается кровоизлияние в головной мозг.
Облитерирующий атеросклероз сосудов нижних конечностей обнаруживается примерно у каждого пятого пациента с сахарным диабетом. Он сопровождается такими симптомами:
- сниженная чувствительность;
- онемение и покалывание в стопах;
- постоянно мерзнущие ноги;
- боли при ходьбе (перемежающаяся хромота) в мышцах голени, бедренных и ягодичных.
При резком снижении притока крови возникает тяжелая форма ишемии тканей с последующим омертвлением – некроз и гангрена стопы. При незначительных повреждениях – порезы, трещины, грибковая инфекция – появляются медленно заживающие трофические язвы.
Диагностика состояния сосудов
При периферическом атеросклерозе требуется консультация сосудистого хирурга, пациентов со стенокардией осматривает кардиолог, а с церебральными проявлениями – невропатолог. Они могут расширить перечень лабораторных и инструментальных методов обследования. Чаще всего рекомендуется:
- анализ крови на содержание глюкозы, гликированного гемоглобина, содержания холестерина, триглицеридов, липопротеиновых комплексов, коагулограмма;
- ЭКГ, мониторирование АД и ЭКГ по Холтеру, функциональные пробы, УЗИ сердца, аорты, сцинтиграфия, коронарография, ангиография венечных артерий с КТ или МРТ;
- УЗИ сосудов шеи и головы в режиме дуплексного сканирования, ангиография мозговых артерий;
- УЗИ с допплерографией артерий нижних конечностей, ангиография сосудов ног, реовазография.
Компьютерная томография сосудов головного мозга (КТ) в режиме ангиографии
Лечение атеросклероза нижних конечностей у больных
Для пациентов с одновременным нарушением жирового и углеводного обмена применяют такие группы препаратов:
- снижающие содержание сахара в крови – наличие распространенного поражения артерий и недостаточный эффект от таблеток являются показанием к инсулинотерапии при 2 типе диабета, а при первом назначается интенсифицированная методика введения гормона;
- гипохолестеринемические – Ловастатин, Атокор, Липримар на фоне диеты;
- антиагреганты – Клопидогрель, Дипиридамол, Ипатон, Аспирин;
- антикоагулянты – Гепарин, Клексан;
- улучшающие кровообращение – Берлитион, Актовегин.
- гипотензивные (целевой уровень давления при диабете равен 135/85 мм рт. ст.) – Пренеса, Капотен, Леркамен
Диета при наличии проблем
Основными принципами лечебного питания при сахарном диабете с распространенным атеросклерозом являются:
- дробный прием пищи – 5 — 6 раз;
- снижение общей калорийности при избыточном весе тела;
- отказ от мучных и сладких блюд;
- Поступление углеводов из овощей (кроме картофеля), черного хлеба, круп, фруктов (кроме винограда, бананов);
- нежирное мясо не чаще 3 раз в неделю, преимущественное получение белка из рыбы, нежирных кисломолочных продуктов, морепродуктов;
- исключение из меню свинины, баранины, колбас, полуфабрикатов и субпродуктов, мясных бульонов, консервов;
- при повышенном давлении поваренной соли должно быть не больше 5 г в сутки, вместо нее рекомендуется сухая морская капуста, измельченная в кофемолке, зелень и лимонный сок;
- для усиления выведения холестерина и избытка сахара рекомендуются отруби, их заваривают кипятком и добавляют в каши, творог, сок, используют для панировки, а на отваре готовят первые блюда;
- овощи лучше есть в виде салата, заправленного столовой ложкой растительного масла или приготовленными на пару; морковь, свекла и картофель разрешены не более 3 раз в неделю;
- для приготовления десертов используют несладкие фрукты и ягоды, заменители сахара.
Смотрите на видео о питании при сахарном диабете:
Сочетание сахарного диабета и атеросклероза приводит к поражению крупных и средних артерией, мелких сосудов. При инсулиновой недостаточности ухудшается жировой обмен, а избыток глюкозы разрушает сосудистые оболочки, облегчая прикрепление бляшек.
Рекомендуем прочитать статью об инфаркте миокарда при сахарном диабете. Из нее вы узнаете о влиянии недостатка инсулина на сердце, особенностях развития инфаркта миокарда при сахарном диабете, а также о диагностике состояния, лечении и диете после инфаркта.
А здесь подробнее об аритмии при диабете.
Макроангиопатия затрагивает коронарные, мозговые и периферические сосуды. Для лечения проводится комплексная медикаментозная терапия. Обязательным условием снижения сахара и холестерина крови является правильное питание.
Источник
Немедикаментозная профилактика атеросклероза и дислипидемий.
1)Что такое первичная профилактика атеросклероза и почему ее важно проводить с детства?
Большинство людей в молодом и среднем возрасте чувствуют себя здоровыми и не знают/не контролируют основные факторы риска- курение, сахарный диабет, повышенное артериальное давление, уровень холестерина. Первичная профилактика означает немедикаментозной/медикаментозный контроль основных факторов риска атеросклероза для предупреждения первого серьезного сердечно-сосудистого осложнения – инфаркта миокарда, ишемического инсульта, острого коронарного синдрома, внезапной смерти.
Таблица 1. Основные факторы риска инфаркта миокарда и ишемического инсульта ( по данным международных кросс-секционных исследований INTERHEART и INTERSTROKE.
– (Источники: Yusuf S, Hawken S, Ounpuu S et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study):case- control study. Lancet 2004 Sep 11-17;364(9438):937-52. O’Donnell MJ et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): a case-control study Lancet 2010; available at: https://www.thelancet.com)
Пояснение к таблице. Более 80% сердечно-сосудистой смертности в мире встречается в странах с низким и средним доходом. Исследование INTERHEART проводилось в 52 странах, включая Россию (г Челябинск). Основной задачей этого исследования был поиск факторов, статистически связанных с первым инфарктом миокарда у мужчин и женщин. Методическое ограничение кросс-секционных исследований- данные собираются ретроспективно, в отличие от интервенционных исследований (исследования-вмешательства, например статины по сравнению с плацебо у больных с ОКС), нет информации, что коррекция какого-нибудь фактора риска приводит к улучшению прогноза. Большую ценность имеют так называемые проспективные исследования, например Фрамингемское исследование (см ниже). Отношение шансов в 1.9 для сахарного диабета означает, что наличие этого фактора риска повышает шансы (вероятность) возникновения первого острого инфаркта миокарда почти в два раза.
2) Как определить степень сердечно-сосудистого риска в соответствии с Европейскими и Российскими рекомендациями по дислипидемиям ?
В Российских Рекомендациях по диагноcтике и лечению дислипидемий IV (2009) и V (2012) пересмотров используется алгоритм (шкала) по первичной профилактике SCORE. Ахроним SCORE означает аббревиатуру от английского Systematic COronary Risk Evaluation)- дословно» Системная оценка коронарного риска), которая была разработана достаточно давно (в 2003 г) для оценки фатального (смертельного) риска сердечно-сосудистых заболеваний в течение 10 лет. В основе этого алгоритма лежат данные когортных исследований в 12 разных странах, включая Российскую Федерацию. Существуют варианты SCORE для стран высокого риска (куда входит и Российская Федерация), и вариант для стран низкого сердечно-сосудистого (СС) риска. Рис 1. Шкала SCORE для стран высокого СС риска. Адаптировано с разрешения издательства ELSEVIER из Европейских Рекомендаций по дислипидемиям (ESC/EAS Guidelines for the management of dyslipidaemias European Heart Journal (2011), см рис 1.
Сердечно-сосудистый (СС) риск означает вероятность для определенного индивидуума развития сердечно-сосудстого события (или осложнения) в течение определенного периода времени (обычно 10 лет). Есть понятие пожизненный СС риск, алгоритм Lloyd—Jones /Framingham (2006), см ниже.
Рис 1. Шкала SCORE для стран высокого сердечно-сосудистого риска.
Для получения суммарного количества процентов, определяющих степень СС риска (очень высокий, высокий, умеренный или низкий, см таблицу ниже),
Таблица 1. Шкала SCORE и категории сердечно-сосудистого риска (Европейские Рекомендации по дислипидемиям 2011 г /Российские Рекомендации по диагностике и лечению дислипидемий 2012)
*Очень высокий риск определяется прежде всего, есть ли у пациента сердечно-сосудистое заболевание, документированное инвазивными или неивазивными методами (коронароангиография, МРТ, стресс-ЭХО, бляшки в сонных артериях, ИБС, ИМ ОКС, ишемический инсульт в анамнезе, периферический атеросклероз, умеренная или выраженная ХПН, сахарный диабет 2 типа, а также операции реваскуляризации на сосудах (ангиопластика с /без стентирования)
Шкала SCORE, как указывалось выше, дает количественную оценку 10-летнего риска ПЕРВОГО ФАТАЛЬНОГО АТЕРОСКЛЕРОТИЧЕСКОГО СОБЫТИЯ/ОСЛОЖНЕНИЯ (atherosclerotic event), а именно: инфаркта миокарда, инсульта, периферического атеросклероза, внезапной смерти. Большинство других шкал и алгоритмов дают оценку риска только ИБС.
Риск нефатальных событий примерно в три раза выше, чем фатальных, соответственно, у пациента с 10-летним риском SCORE в 5% риск нефатального инфаркта миокарда или нефатального инсульта примерно 15% (выше у женщин и ниже у пожилых пациентов) (ESC/EAS Guidelines 2011).
3. Как пользоваться шкалой SCORE?
Пользоваться шкалой SCORE очень просто. У некурящей женщины 65 лет, живущей в стране высокого СС риска (РФ) с артериальной гипертонией (АД=160/100 мм ртст) , уровнем общего холестерина 7 ммоль/л SCORE =7% (умеренный СС риск). У курящего мужчины 40 лет, с артериальным давлением АД 140/90 мм ртст, уровнем общего холестерина 6 ммоль/л SCORE =1% (низкий СС риск). У курящего мужчины 65 лет с артериальной гипертонией и АД 160/100 мм ртст, с гиперхолестеринемией 8 ммоль/л риск по шкале SCORE составляет 16% (риск нефатального ИМ за ближайшие 10 лет примерно 45%-48%). Этот пациент относится к категории очень высокого СС риска и требует интенсивного медикаментозного контроля АД, отказа о курения и назначения статинов в средних/высоких дозах.
Преимущества шкалы SCORE: Просто использования, наглядный и удобный цветной интерфейс. В формулу подсчета включены следующие важные факторы риска и лабораторные прказатели: возраст, пол, общий холестерин, уровни ЛВП, систолического АД, курение, регион (страны высокого или низкого сердечно-сосудистого риска ). Включены следующие сердечно-сосудситые события: фатальные ИМ и инсульт, внезапная смерть.
Недостатки шкалы SCORE: Шкала SCORE существенно устарела (2003), уровень общего холестерина уступает по прогностической значимости уровню ХС-ЛНП и холестерину НЕ –ЛВП, в формулу подсчета не включены такие важные факторы риска как вч-СРБ, отягощенный семейный анамнез, индекс массы тела, АД на лечении, социальный статус. В «твердые конечные» точки, определяющие 10-летний фатальный риск, не внесены нефатальные события ( а они очень важны!) – ОКС, стенокардия напряжения, ТИА и ХСН.
Ниже на рисунке 2 представлен вариант шкалы SCORE в зависимости от уровня «хорошего» холестерина липопротеинов высокой плотности (ЛВП).
Еще один алгоритм оценки риска, применяемый в Европе, называется PROCAM (Assmann et al. 2007). Этот алгоритм похож на Фрамингемскую шкалу за исключением того, что он откорректирован для европейской популяции (https://www.chd-taskforce.de).
В странах низкого сердечно-сосудистого риска (Италия, Япония, Австралия) используется абсолютная , а не относительная оценка сердечнососудистого риска.См ниже.
3)Какие еще существуют алгоритмы по определению сердечно-сосудистого риска ?
Полная руcскоязычная версия этих Рекомендаций доступна на сайте в разделе «РЕКОМЕНДАЦИИ», а также на сайтах www.scardio.ru и www.athero.org
Взвешенная позиция экспертной рабочей группы IAS. В рамках первичной профилактики экспертная рабочая группа в целом отдала предпочтение переходу к пожизненному (долговременному) прогнозированию риска с целью клинического вмешательства в отношении ХС ЛПНП (и атерогенных липопротеинов).
Для этого имеются как минимум четыре алгоритма: два варианта Фрамингемских алгоритма, алгоритм Проекта объединенного изучения риска сердечно-сосудистых заболеваний в течение жизни (The Cardiovascular Lifetime Risk Pooling Project) и QRISK. Сердечно-сосудистые исходы в этих алгоритмах определялись по Фрамингемским критериям (инфаркт миокарда, поражение коронарных артерий, смерть от ИБС, стенокардия, инсульт атеротромботического генеза, перемежающаяся хромота или другая сердечно-сосудистая смерть).
Алгоритм QRISK иQURISK 2.
Система QRISK (Hippisley—Cox et al. 2008; Hippisley—Cox et al. 2010; Collins and Altman 2012) имеет английское происхождение. Эта шкала несколько недооценивает риски в связи с тем, что она включает меньше конечных точек, чем Фрамингемский алгоритм. QRISK: Эта модель была выведена по результатам проспективного исследования в разных когортах пациентов по данным, полученным от 563 врачей общей практики в Великобритании с 1994 года по 2010 год. Это исследование включало 2 343 759 пациентов в выборке для получения данных и 1 267 159 пациентов в выборке для подтверждения данных. Исследуемые параметры включали статус курения, этническую принадлежность, систолическое артериальное давление, данные по соотношению общей концентрации холестерина и липопротеинов высокой плотности, индекс массы тела и семейный анамнез ИБС у лиц в возрасте менее 60 лет. Заболевания сердечно-сосудистой системы определялись как ИБС, острое нарушение мозгового кровообращения и преходящий приступ ишемии. Калькулятор для расчета пожизненного риска QRISK2 приведен на сайте www.qrisk.org/lifetime/.
Алгоритм Lloyd-Jones/Framingham (2006).
Алгоритм SCORE, применяемы в РФ (см выше), оценивают 10-летний фатальный риск. Но применение 10-летней оценки риска в качестве единственного показателя риска проблематично, поскольку цель первичной профилактики заключается в снижении СС риска на протяжении всей жизни, а не 10 лет. Американский ученый Дональд Ллойд-Джонс на основе Фрамингемского алгоритма предпринял оценку сердечно-сосудистого риска на период оставшейся жизни (Lloyd—Jones et al. 1999,2003, 2004, 2006, 2007; Marma 2010, Allen et al. 2012; Berry et al. 2012; Wilkins et al. 2012; Karmali and Lloyd—Jones 2013). Факторы СС были традиционными: общий холестерин, систолическое артериальное давление, курение сигарет и сахарный диабет. Были выявлены четыре уровня риска по холестерину и артериальному давлению. Курение сигарет и наличие сахарного диабета были определены как важнейшие факторы риска. Сердечно-сосудистые осложнения в этом алгоритме были такие же, как и в алгоритме SCORE, но были добавлены нефатальные осложнения- инфаркт миокарда, острый коронарный синдром, стенокардию, острые нарушений мозгового кровообращения атеротромботического генеза и перемежающаяся хромота.
Алгоритм оценки риска по Lloyd-Jones/Framingham взависимости от основных факторов сердечно-сосудистого риска. | |||
Фактор риска | Малый* | Умеренный* | Значительный |
Общий Холестерин (ммоль/л) | 4,63-5,12 | 5,12—6,15 | >6,15 |
Систолическое АД (мм рт. ст.) | 120-139 | 140-159 | > 160 |
Курение сигарет | +++ | ||
Сахарный диабет | +++ | ||
* Термин «малый» относится к нежелательным показателям, а термин «умеренный» относится к степени повышения, применявшейся Lloyd-Jones et al. (2006).
Риск развития заболеваний сердечно-сосудистой системы у лиц в возрасте до 80 лет ( Lloyd-Jones et al. 2006). Основано на Фрамингемском алгоритме. | ||
Фактор риска, СС риск | Мужчины | Женщины |
Отсутствует | 5% | 8% |
≥1, малый | 25% | 10% |
≥1, умеренный | 38% | 22% |
1, значительный | 45% | 25% |
≥2, значительный | 60% | 45% |
Source: xn--c1ablacndxbf7p.xn--p1ai
Читайте также
Вид:


Источник


