Признаки бронхита у детей симптомы и лечение
Эликсир КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ подходит для лечения кашля с затрудненным отхождением мокроты как у взрослых, так и у детей с 2 лет.
Подробнее о КОДЕЛАК® БРОНХО…
При покупке средств от кашля для ребенка необходимо обращать внимание на возрастные ограничения. Современные противокашлевые препараты в разных формах выпуска и дозировках предназначены для детей разных возрастных групп.
Подробнее о препаратах от кашля…
Для облегчения сухого кашля у детей в зависимости от их возраста используют противокашлевые препараты в разных лекарственных формах выпуска — капли, сироп или таблетки.
Подробнее…
Надсадный лающий кашель у детей является частым признаком поражения верхних дыхательных путей при простуде, а также при ряде инфекционных заболеваний, в том числе при коклюше.
Как помочь ребенку при лающем кашле?
Препарат КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ удачно сочетает изученные свойства синтетических молекул и целебные свойства лекарственных трав.
Подробнее о КОДЕЛАК® БРОНХО…
Бронхит — распространенное заболевание дыхательных путей. У детей чаще всего болезнь протекает остро, имеет инфекционную природу, что обусловлено воздействием респираторных вирусов на слизистую, покрывающую бронхи изнутри. Как и для всех респираторных заболеваний, для вирусного бронхита характерен сезонный рост заболеваемости, с пиком в осенне-зимний период. Следует отметить, что поражение бронхов более типично именно для детей, нежели для взрослых.
Как вылечить острый бронхит у ребенка и при этом не навредить малышу? Об этом пойдет речь в нашей статье.
Бронхит и его симптомы у детей
Как следует уже из названия заболевания, для него характерно воспаление бронхов, слизистой оболочки или всей толщи стенок бронхов. Причиной воспалительного процесса могут быть инфекционные агенты, аллергены, а также негативное воздействие факторов внешней среды — смог, частички пыли, выхлопы автомобилей, вдыхание паров химических веществ и многое другое.
В зависимости от причины, вызвавшей развитие заболевания, выделяют инфекционный и неинфекционный бронхит.
- В подавляющем большинстве случаев причиной острого инфекционного бронхита являются респираторные вирусы — вирусы гриппа и ОРВИ. Значительно реже острый бронхит имеет бактериальную или смешанную вирусно-бактериальную природу. Как правило, бактериальный, или гнойный, бронхит является вторичным. Развивается он на фоне первичной вирусной природы заболевания и, по сути, является его осложнением при неадекватном или несвоевременном лечении.
- Разновидностью неинфекционного бронхита является аллергический, а также обусловленный химическими или физическими факторами.
По продолжительности и цикличности возникающего в бронхах воспалительного процесса бронхит может быть острым или хроническим.
- Для острого типичны «грудной» кашель с возможным периодическим отхождением сгустков мокроты. Также могут быть общие симптомы, свойственные простудным заболеваниям: повышенная температура тела, слабость, недомогание, астения и другие проявления интоксикации. Как правило, продолжительность острого бронхита не превышает 2–3 недель.
- Для хронического бронхита типичны периодически повторяющиеся эпизоды обострений в течение года.
Помимо прочего, вследствие хронического воспалительного процесса происходят вторичные изменения структуры бронхов и формируются нарушения дыхательной функции легких. Обострения бронхита при такой форме болезни повторяются с частотой не менее 3 раз в год[1].
Среди всех болезней органов дыхания у детей на долю острого бронхита приходится около 20%[2]. При этом у детей раннего и младшего дошкольного возраста этот показатель еще выше и достигает 30–40%[3]. Например, у детей в возрасте до 4 лет случаи заболевания острым бронхитом встречаются в 2–4 раза чаще, чем у детей более старших возрастных групп (7–15 лет)[4].
Локальный иммунитет верхних дыхательных путей у детей до 6 лет еще не до конца сформирован, секреторный иммуноглобулин А и противовоспалительные цитокины синтезируются в недостаточном количестве. Поэтому инфекция у детей из носоглотки и горла легко «спускается» в нижние дыхательные пути и вызывает воспаление[5]. Особенно опасен острый бронхит в первые 18 месяцев жизни ребенка. Именно в этот период в его легких происходят формирование бронхиол и альвеол, становление местного иммунитета[6].
Почти в 90% случаев острый бронхит вызывают именно вирусы[7]. Поэтому шанс заболеть значительно повышается осенью и зимой, в период активности гриппа и других ОРВИ[8].
Медицинский факт
Существует около 200 видов различных вирусов, которые могут вызывать острое воспаление бронхов[9]. Чаще всего это вирусы гриппа типов А и В, парагриппа, коронавирусная инфекция, риновирусы или респираторно-синцитиальная инфекция[10].
Когда инфекционный агент попадает на слизистую бронхов, начинается воспалительный процесс. Организм вырабатывает большое количество биологически активных веществ, цитокинов и медиаторов воспаления[11]. Воспаленная слизистая отекает, увеличиваясь в толщине. Как следствие — сужается внутренний просвет бронхов, что может приводить к нарушению вентиляции легких и затрудненному дыханию. Этому аспекту необходимо уделять повышенное внимание, особенно у детей младшего возраста. Даже незначительное воспаление слизистой бронхов может стать причиной дыхательной недостаточности.
Параллельно под влиянием раздражающего действия вирусов и формирующегося воспалительного процесса начинает активнее вырабатываться слизистый секрет бронхов. С его помощью в нормальных условиях бронхи самостоятельно очищают себя изнутри от чужеродных агентов, попавших на их поверхность. Однако при воспалении эвакуационная работа слизистой бронхов нарушается, и выведение секрета становится затруднительным. Как следствие, слизь скапливается в просвете бронхов, затаивается, становится густой и вязкой. Так формируется патологическая мокрота, состоящая из слизистого секрета, отмерших клеток слизистой бронхов, микробов и продуктов их жизнедеятельности. Мокрота служит хорошей питательной средой и субстратом для размножения бактерий. Поэтому застой мокроты в бронхах грозит риском развития вторичных бактериальных осложнений, таких как гнойный бронхит или пневмония.
В связи с этим при лечении бронхита у детей комплекс лечебных действий должен быть направлен на скорейшую борьбу с воспалением, а также разжижение и стимуляцию отхождения мокроты из бронхов.
Типичным симптомом бронхита у детей является кашель. Зачастую он — единственное проявление заболевания. Приступы, как правило, идут «из глубины» грудной клетки и могут сочетаться с неприятными ощущениями за грудиной. Кашель может быть с незначительным отхождением мокроты или вовсе без нее. В детском возрасте процесс отхаркивания намного сложнее, чем у взрослых — мокрота у детей более вязкая, а дыхательная мускулатура, выталкивающая слизистые массы, еще недостаточно развита. Слабая сила кашлевых толчков, анатомически узкий просвет бронхов, сопровождающийся при бронхите дополнительным бронхоспазмом и отеком слизистой, затрудняют выведение мокроты. Вот почему лечение кашля при бронхите у детей должно быть комплексным, направленным как на разжижение густой мокроты, так и на стимуляцию самого процесса отхаркивания, а также на борьбу с воспалением и спазмом гладкой мускулатуры бронхов.
Помимо кашля, проявлениями бронхита у ребенка могут быть также:
- незначительное повышение температуры;
- слабость, астения;
- снижение активности, аппетита;
- ухудшение общего состояния[12].
Дети младшего возраста не могут точно сказать, что именно их беспокоит, но становятся капризными, раздражительными, вялыми[13].
Последствия заболевания
Неправильное или несвоевременное лечение бронхита у ребенка может привести к развитию осложнений, затяжному течению болезни или переходу ее в хроническую форму. Наиболее грозным осложнением бронхита является пневмония. Часто острый бронхит может сочетаться с воспалительными процессами верхних дыхательных путей и ЛОР-органов — синуситом, отитом или тонзиллитом[14].
Если воспалительный процесс в бронхах затягивается, может изменяться само строение слизистой оболочки[15]. В этом случае происходит ее необратимая деформация, которая становится предрасполагающим фактором развития астмы и/или хронической обструктивной болезни легких.
Поэтому не стоит ждать, что острый бронхит пройдет сам по себе. Необходимо своевременно обратиться за помощью к педиатру и далее четко соблюдать его рекомендации.
Как правильно лечить бронхит у ребенка: особенности терапии
Чтобы вылечить бронхит у ребенка, необходимо обеспечить создание ему условий, способствующих скорейшему выздоровлению, и подобрать подходящие лекарственные препараты.
Малышу следует обеспечить покой и полупостельный режим. Воздух в помещении должен быть теплым, но при этом комнату рекомендуется несколько раз в день проветривать. На время проветривания ребенка следует или увести из комнаты, или накрыть одеялом и повернуть спиной к окну.
Желательно, чтобы воздух не был слишком сухим, особенно зимой. Для поддержания оптимальной влажности воздуха можно использовать специальные готовые увлажнители или подручные средства, например, поставить емкость с водой около нагревательных приборов или завесить радиаторы отопления влажной тканью и периодически ее менять. В питании ребенка при бронхите должно быть достаточно белка, дополнительно можно давать поливитамины[16].
Из лекарственных средств используют средства этиотропной терапии — противовирусные препараты и/или антибиотики, в зависимости от вида возбудителя, ставшего причиной болезни. Также применяют широкую палитру симптоматических средств — жаропонижающие, противовоспалительные, муколитические и отхаркивающие препараты. Оптимально использовать 2–3 препарата, которые в совокупности обладают всеми перечисленными свойствами.
В среднем острый бронхит у детей лечат 1–2 недели, если нет осложнений или предрасполагающих к ним факторов. Длительность приема препаратов указывается в инструкции и может несколько отличаться от сроков самого заболевания.
Лекарственные средства для детей
К лекарствам для детей предъявляют повышенные требования. Они должны быть безопасны, а разница между лечебной и токсической дозой должна быть как можно больше. Это уменьшает риск развития нежелательных явлений в случае передозировки при непреднамеренном приеме препарата.
Детские лекарственные средства должны быть удобными для приема и применения у малышей, поэтому предпочтительны жидкие формы выпуска (капли, сиропы, суспензии) или свечи. В сиропах желательно минимизировать наличие спирта, сахара, ароматизаторов, красителей, а также других ингредиентов, несущих потенциальный риск развития аллергических реакций. Зачастую основу детских препаратов образуют натуральные составляющие, в частности растительные средства и экстракты целебных трав. Как мы уже говорили, лучше использовать комбинированные препараты, которые содержат в своем составе несколько компонентов, направленных на комплексное лечебное действие.
Распространенной ошибкой при лечении бронхита является бесконтрольно широкое применение антибактериальных препаратов. Так как в подавляющем большинстве случаев острый бронхит вызывают вирусы, то лечение необходимо начинать с приема противовирусных средств. Антибиотики же следует использовать исключительно по назначению врача. Их выписывают только при бронхите подтвержденной бактериальной природы, при осложнениях и при наличии хронических очагов инфекции[17].
На заметку
Около 86,6% семей в России покупают и применяют антибиотики самостоятельно, без консультации терапевта или педиатра. Чаще всего такое самолечение антибактериальными препаратами проводят при ОРЗ и кашле. Прием антибиотиков не снижает и не предупреждает риск развития бактериальных осложнений вирусного бронхита, не влияет на длительность заболевания, но зато может приводить к дисбактериозу, антибиотик-ассоциированной диареи и другим нарушениям стула, а также к появлению в организме бактерий, устойчивых к действию антибактериальных препаратов[18].
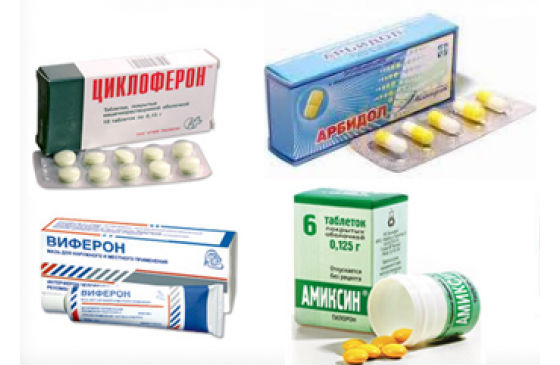
Целесообразно применение противовирусных средств, интерферонов или иммуномодулирующих препаратов, стимулирующих выработку собственных интерферонов в организме[19]. Особенно если ОРВИ началась с поражения верхних дыхательных путей (носа и горла). К таким лекарственным препаратам относят «Арбидол», «Гриппферон», «Генферон Лайт», «Виферон», «Амиксин».
Применять их лучше всего с первых же дней заболевания, оптимально ― в первые 48 часов от момента появления начальных симптомов простуды. Необходимо четко следовать схеме приема, которая указана в инструкции по медицинскому применению этих препаратов. Для детей существуют специальные детские формы и дозировки указанных препаратов, каждую из которых можно использовать с определенного возраста ребенка. Этот момент обязательно следует уточнить перед покупкой лекарственного средства.
При кашле и остром бронхите у детей также используют препараты, которые уменьшают выраженность воспаления в дыхательных путях и в слизистой бронхов. Одним из наиболее популярных действующих веществ является фенспирид (средства на его основе: «Эреспал», «Эриспирус», «Сиресп» и другие). Для детей эти препараты выпускают в виде сиропа.
Облегчение кашля и выведение мокроты из бронхов — главные направления терапии острого бронхита у детей. Они позволяют предотвратить присоединение вторичной бактериальной инфекции, улучшить состояние ребенка, снизить длительность лечения и не допустить осложнений[20].
Стоит особо отметить, что при бронхите не рекомендуется использовать противокашлевые средства, подавляющие или угнетающие кашлевой рефлекс. Подавление кашля препятствует нормальному отхождению мокроты из бронхов, способствует ее застою и несет потенциальный риск развития осложнений. Рекомендуется раннее применение муколитиков, стимулирующих очищение бронхов[21] и способствующих скорейшему переходу кашля из непродуктивного или малопродуктивного в продуктивный с мокротой. Наиболее популярными муколитическими веществами являются амброксол, бромгексин и ацетилцистеин. Основной принцип действия всех муколитиков заключается в разжижении вязкой густой мокроты. Переход мокроты в жидкое состояние уже облегчает ее отхождение.
Вместе с тем у детей этого может быть недостаточно. Слабая сила кашлевых толчков и несформированный навык отхаркивания могут создавать предпосылки к плохому отхождению даже жидкой мокроты и, как следствие, риску «заболачивания» легких. Поэтому часто лечение дополняется применением отхаркивающих средств, активно стимулирующих выведение мокроты из бронхов. Большинство этих средств имеют растительное происхождение — тимьян (чабрец), алтей, термопсис, экстракт листьев плюща, подорожника и т.д. Растительные экстракты входят в состав многих препаратов, которые применяют для лечения бронхита у детей. Например, «Коделак Бронхо с чабрецом», «Бронхикум», «Проспан» и другие.
Также следует отметить, что среди муколитиков отхаркивающим потенциалом обладают молекулы бромгексина и амброксола.
Отдельно стоит рассмотреть группу комбинированных препаратов для лечения бронхита у детей. Они содержат в своем составе сразу несколько компонентов и одновременно обладают комплексным эффектом — муколитическим, отхаркивающим, противовоспалительным, спазмолитическим и даже противовирусным действием.
Примеры таких препаратов — «Аскорил экспекторант» и «Коделак Бронхо». Первый препарат содержит в своем составе бромгексин, гвайфенезин и сальбутамол. «Аскорил экспекторант» способствует разжижению мокроты и ее выведению, имеет бронхолитическое и муколитическое действие. Из аптек его отпускают только по назначению врача, так как препарат имеет рецептурный статус.
«Коделак Бронхо» выпускается в двух лекарственных формах — эликсир и таблетки, несколько отличающихся в своем составе. Эликсир «Коделак бронхо с чабрецом» разрешен к применению у детей с 2 лет и имеет в составе три основных компонента — амброксол, глицират (получаемый из корня солодки) и экстракт травы чабреца. Таблетки «Коделак бронхо» могут применяться у детей с 12 лет и также имеют многокомпонентный состав — амброксол, глицират, термопсис и натрия гидрокарбонат. В комплексе препараты обладают муколитическим, отхаркивающим, противовоспалительным и противовирусным действием. При этом действующие вещества в нем содержатся в тщательно выверенной дозировке — компоненты усиливают действие друг друга[22].
При лечении острого бронхита у детей важно обеспечить ребенку уход и правильно подобрать лекарства. Препараты для выведения мокроты и противовирусные средства можно использовать с первых же дней заболевания. При этом лекарства комплексного действия предпочтительнее. А вот антибиотики следует принимать только после обследования у педиатра.
Источник
Бронхит – это респираторное заболевание, у которого могут быть опасные осложнения. У родителей возникает множество вопросов по поводу терапии этой болезни: в каких случаях применяются антибиотики и можно ли вылечить ребенка с помощью ингаляций и согревающих процедур. Состояние малыша может резко ухудшиться, все зависит от формы заболевания и возраста. Поэтому домашнее лечение необходимо всегда согласовывать с врачом. Чтобы ускорить выздоровление, надо поддерживать в комнате оптимальную влажность и температуру.
Содержание:
- Что такое бронхит. Виды заболевания
- Причины возникновения заболевания
- Симптомы бронхита различных типов
- Типы острого бронхита
- Симптомы простого бронхита
- Симптомы обструктивного бронхита
- Признаки бронхиолита
- Протекание бронхита у малышей разного возраста
- Диагностика бронхита
- Лечение бронхита
- Медикаменты, назначаемые детям при бронхите
- Применение народных способов при бронхите
Что такое бронхит. Виды заболевания
Так называют воспаление слизистой оболочки бронхов. Заболевание имеет инфекционную и аллергическую природу. Нередко воспалительный процесс появляется на фоне простуды и гриппа. Чаще всего инфекционным бронхитом дети заболевают в холодное время года, когда иммунная защита организма слабеет.
Инфекция попадает в организм ребенка извне при вдыхании зараженного воздуха. Возможна также активизация собственной условно-патогенной микрофлоры, чему способствует переохлаждение организма, снижение иммунитета.
В зависимости от причины возникновения различают следующие виды бронхита:
- Бактериальный. Его возбудителями являются такие бактерии, как стрептококки, стафилококки, пневмококки, гемофильная и коклюшная палочки, хламидии, микоплазмы.
- Вирусный. Возникает из-за проникновения в бронхи вирусов гриппа, а также аденовирусов.
- Аллергический. Он возникает при раздражении бронхов химическими веществами, пылью или пыльцой растений, частичками шерсти животных.
Инфекционные виды заразны. Когда больной чихает или кашляет, инфекция распространяется на 10 м вокруг.
При грудном вскармливании у ребенка имеется пассивный иммунитет, то есть с молоком матери он получает защитные антитела к инфекциям. Поэтому малыши в возрасте до 1 года болеют бронхитом лишь в тех случаях, когда у них имеются отклонения в развитии органов дыхания, они родились недоношенными или организм ослаблен другими заболеваниями.
Развитие инфекции в бронхах происходит тогда, когда слизь, образовавшаяся в них в результате раздражения и воспаления слизистой, подсыхает, перекрывая дыхательные ходы. В этом случае нарушается вентиляция этих органов.

Причины возникновения заболевания
Причинами заболевания детей бронхитом являются:
- проникновение вирусов и бактерий в бронхи с воздухом, во время пребывания в контакте с больным человеком;
- попадание инфекции в дыхательные пути при облизывании игрушек и других предметов, которые малыш тянет в рот;
- заражение паразитами, попадание инфекции в бронхи через кровь;
- врожденные пороки развития органов дыхательной системы, приводящие к застою мокроты, возникновению хронических воспалительных процессов;
- пребывание в прокуренном помещении или вдыхание паров бензина, растворителей или других химических веществ;
- попадание в дыхательные пути раздражающих частиц (растительной пыльцы, тополиного пуха, шерсти) или контакт с веществами, имеющими резкий запах (стиральным порошком, косметическими средствами).
Если лечение бронхита у детей не проведено своевременно или оказалось неэффективным, то заболевание из острой формы переходит в хроническую. При этом оно длится годами, с периодическими рецидивами. Наиболее часто рецидивирующий бронхит возникает у детей 4-7 лет. Заболевание повторяется 3-4 раза в год после простуды, примерно в течение 2 лет. Приступов бронхоспазма при этом не бывает.
Вероятность возникновения осложненного заболевания повышается при наличии у ребенка воспаления аденоидов или хронического тонзиллита. Факторами, способствующими возникновению бронхита у грудного ребенка, являются раннее отлучение от груди, неподходящие санитарно-бытовые условия, наличие в доме курильщиков.
Симптомы бронхита различных типов
Устройство дыхательной системы у детей имеет свои особенности. Дыхательные ходы у них более узкие, благодаря чему возможно их быстрое перекрывание при возникновении отека слизистой. Врожденные пороки развития легких или бронхов проявляются сильнее у грудных малышей. После 1-1.5 лет отклонения зачастую исчезают.
Иммунитет у детей находится в стадии развития, восприимчивость к инфекциям у них повышена. Дыхательные мышцы слабее, за счет чего вентиляция дыхательных органов хуже, чем у взрослых. К тому же объем легких у детей меньше, что способствует ускоренному распространению возбудителей заболевания.

У детей недостаточно развита терморегуляция организма. Они быстрее перегреваются, легче простывают.
Примечание: Особенно быстро спазм и отек бронхов (обструкция) развивается у грудных детей. Возникающая нехватка кислорода опасна для жизни.
Типы острого бронхита
Существуют следующие разновидности острого заболевания:
- Простой бронхит. Проявления наиболее легкие. Симптомов нехватки воздуха не бывает.
- Обструктивный бронхит. Тяжелое и опасное состояние, при котором возможно возникновение дыхательной недостаточности.
- Бронхиолит. Происходит воспаление бронхиол (бронхиальных трубочек диаметром 1 мм, расположенных в области перехода в легкие). Это ведет к закупорке легочных сосудов, возникновению заболеваний сердца.
Бронхит любого типа начинается с появления признаков простуды, которые затем приобретают характерные особенности воспалительного процесса.
Симптомы простого бронхита
На фоне простуды у ребенка наблюдается общая слабость, головная боль, сильный сухой кашель до 7 дней. Пересыхание слизи приводит к появлению сипения в бронхах. Если воспаление поразило также гортань, то появляется лающий кашель. Происходит повышение температуры до 37°-38° (в зависимости от тяжести заболевания). Постепенно сухой кашель переходит во влажный. Появляются булькающие хрипы. Если отхождение мокроты происходит нормально, то состояние ребенка значительно улучшается. Болезнь в такой форме может продолжаться в течение 1-3 недель. Тяжесть проявлений зависит от возраста малыша, его физического развития, общего состояния здоровья.
Если болезнь запустить, то у ребенка возникают такие осложнения, как бронхиолит и пневмония. Иногда заболевание, возникающее в вирусной форме, протекает не совсем обычно. После того как вирус погибает (примерно через неделю), ребенку становится лучше, но затем состояние его резко ухудшается: поднимается температура, усиливается кашель, головная боль. Это говорит о том, что к вирусной инфекции присоединилась бактериальная, требуется срочное лечение антибиотиками.
Инфекционный процесс может быть как односторонним, так и двусторонним. Одним из признаков заболевания становится покраснение глаз из-за воспаления слизистой оболочки (конъюнктивит).

Симптомы обструктивного бронхита
Признаки обструкции чаще всего появляются у детей младше 3-4 лет. Обычно они возникают при вирусной или аллергической форме заболевания. Основными признаками обструктивного бронхита являются шумное хриплое дыхание с удлиненным выдохом, приступообразный кашель, заканчивающийся рвотой, втяжение межреберных мышц на вдохе, вздутие грудной клетки.
При такой форме заболевания температура тела у ребенка не повышается. Обструктивный бронхит может возникнуть внезапно после того, как малыш поиграл с домашним животным (например, в гостях) или надышался краской во время ремонта.
Признаки обструкции иногда появляются примерно на 4 день заболевания гриппом или ОРЗ. Характерными являются приступы сухого кашля, не приносящего облегчения. В легких прослушиваются свистящие хрипы.
До 4 лет возможны рецидивы заболевания, затем приступы чаще всего прекращаются.
Примечание: От бронхиальной астмы обструктивный бронхит отличается тем, что симптомы дыхательной недостаточности развиваются медленно, в то время как при астме ребенок начинает задыхаться внезапно.
Часто повторяющийся обструктивный процесс любого происхождения может перейти в бронхиальную астму.
Видео: Как лечить обструктивный бронхит у детей
Признаки бронхиолита
Основным признаком воспаления бронхиол является одышка. Вначале она возникает у ребенка, если он активно двигается, но со временем появляется и в состоянии покоя. Во время вдоха можно услышать характерное сипение. При прослушивании врач слышит хрипы в нижней части бронхов.
Как правило, при бронхиолите температура повышается до 38°-39°. Ребенку труднее сделать выдох, чем вдох. Грудная клетка и плечи приподнимаются. Лицо отекает, появляется синева. Непрекращающийся кашель со скудной мокротой не дает облегчения, вызывая боли в груди. Проявлениями этого состояния являются также сухость во рту, редкое мочеиспускание, учащенное сердцебиение.
Протекание бронхита у малышей разного возраста
Бронхит после простуды у ребенка – это нередкое явление. Иногда он протекает легко, без повышения температуры и проявляется только кашлем. В осложненных случаях температура бывает высокой, возникают спазмы бронхов и удушье.
Начинается болезнь обычно с сухого кашля. Постепенно в бронхах скапливается мокрота, которая становится слизисто-гнойной. Появляются хрипы, их можно считать признаками перехода болезни в стадию выздоровления. В этот момент важно облегчить выведение мокроты наружу, очистку бронхов от инфекции. Детям постарше это сделать легче, так как они уже понимают, что нужно откашливаться и выплевывать мокроту.
Маленькому ребенку не всегда удается сделать это самостоятельно. Родители могут ему помочь, например, перевернув его на другой бочок. При этом мокрота перемещается по стенкам бронхов, вызывая их раздражение и возникновение кашля.

У грудных детей из-за трудностей с отхождением слизи из бронхов и ее застоя чаще основными признаками являются приступы сильного кашля с одышкой. В возрасте 2-6 месяцев заболевание, как правило, возникает в форме бронхиолита.
Обычно выздоровление после неосложненного бронхита наступает через 7-8 дней. Если бронхит осложняется обструкцией, то он может проявляться в течение нескольких недель, переходить в пневмонию.
Диагностика бронхита
По характеру кашля и виду отделяемой мокроты врач определяет, какого типа бронхит возникает у ребенка. Мокрота белого цвета характерна для вирусного воспаления, а зеленовато-желтый оттенок у нее появляется при бактериальном воспалении бронхов. При аллергическом бронхите откашливаются комочки прозрачной слизи.
Во время осмотра и прослушивания грудной клетки определяется наличие таких симптомов бронхита у детей, как сиплое дыхание, затрудненность выдоха, вздутие грудной клетки, втягивание мышц в межреберной области.
С помощью общего анализа крови определяется количество лейкоцитов, устанавливается наличие воспалительного процесса.

При опасных осложнениях (тяжелых приступах кашля, сопровождающихся высокой температурой больше 3 дней) делается рентген легких. При этом используется оборудование с пониженной дозой радиоактивного излучения. Проводится пневмотахометрия. С помощью специального прибора исследуется проходимость дыхательных путей на вдохе и выдохе.
При наличии признаков инфекционного заболевания делается анализ мокроты для установления типа возбудителя инфекции. Для диагностирования бронхиолита у грудных детей проводят гистологическое исследование мокроты на наличие характерных вирусов, способных обитать в бронхах и легких, так называемой респираторно-синцитиальной инфекции. Важным признаком воспаления бронхов у грудного малыша является цианоз (синюшность кожи и слизистых оболочек), который появляется в результате сердечной и легочной недостаточности.
Для постановки диагноза имеет значение наличие характерных хрипов и одышки, а также частота и сила сердцебиений.
Сильный кашель может возникать и при других заболеваниях, таких как пневмония, ларингит, туберкулез. Его причиной может быть врожденная патология функционирования дыхательной системы, попадание инородного тела в трахею. Диагностика позволяет подтвердить наличие бронхита, назначить правильное лечение.
Видео: Доктор Е.Комаровский о причине и лечении бронхита
Лечение бронхита
Прежде всего, родители должны помнить о том, что ни в коем случае недопустимо заниматься самолечением. Как подчеркивает педиатр Е.Комаровский, маленькому ребенку при бронхите может навредить не только бесконтрольный прием медикаментозных препаратов, но и неправильное применение домашних процедур.
Госпитализация проводится в тех случаях, когда острый бронхит протекает в осложненной форме (при наличии одышки, высокой температуры, затруднениях при приеме пищи и воды). В домашних условиях при лечении простого бронхита ребенок должен находиться в постели, если у него высокая температура. Как только она нормализуется, ребенку необходимы прогулки на свежем воздухе.
Нужно часто поить теплым чаем, компотом (потребление жидкости должно быть увеличено в 1.5 раза по сравнению с обычным). Это способствует разжижению мокроты и выведению ее из бронхов. Для питья можно готовить травяные чаи (липовый, мятный). Полезно пить щелочную минеральную воду, которая поможет уменьшить вязкость мокроты. Грудного ребенка как можно чаще прикладывают к груди, дополнительно поят водой.
Тепловые процедуры (ингаляции, горчичники, ванночки для согревания ног, растирание грудной клетки) можно проводить только при отсутствии повышенной температуры тела.
Медикаменты, назначаемые детям при бронхите
Противовирусные препараты, такие как арбидол, анаферон, гриппферон, интерферон, при остром бронхите врач назначает с учетом возраста и веса ребенка.
Антибиотики при бронхите оказывают эффективное действие только в том случае, когда заболевание имеет бактериальную природу. Их назначают, когда густая мокрота окрашена в желто-зеленый цвет, при этом наблюдается высокая температура, затрудненное дыхание, симптомы интоксикации организма (тошнота, сильная головная боль, слабость, нарушение сна). О наличии бактериального процесса можно говорить, если симптомы заболевания не ослабевают в течение 10 дней после начала противовирусного лечения. Антибиотики необходимы, если у ребенка возникает бронхиолит и существует угроза перехода его в пневмонию. Обычно детям назначаются азитромицин, зиннат, супракс, сумамед.
Средства от кашля. Применяются препараты следующих видов:
- отхаркивающие (пертуссин, экстракт корня солодки, отвары некоторых трав);
- средства, разжижающие мокроту, такие как бромгексин, лазолван, либексин.
Для разжижения мокроты при бронхите и кашле используют препарат Флуифорт, хорошо зарекомендовавший себя в лечении детей. Выпускается в форме сиропа, который удобно давать ребенку, а приятный вкус нравится даже малышам. Основное действующее вещество в составе сиропа — карбоцистеина лизиновая соль, она помогает разжижать и выводить мокроту из легких. Флуифорт восстанавливает структуру слизистых оболочек дыхательной системы, облегчает дыхание, значительно понижает частоту и интенсивность кашля. Действие препарата заметно уже в первый час после применения и продолжается до 8 часов. Нейтральный рН сиропа делает его полностью безопасным.1
Предупреждение: Малышам до 2 лет давать отхаркивающие средства ни в коем случае нельзя. Их прием усилит приступ кашля. Разжиженная мокрота может попасть в дыхательные пути и в легкие, что приведет к еще более серьезным осложнениям.
Жаропонижающие средства. Применяются панадол (парацетамол), нурофен (ибупрофен), ибуклин в виде таблеток, суспензий, свечей – в формах, удобных для детей любого возраста.
Антигистаминные препараты (зиртек – для детей старше 6 месяцев, эриус – с 1 года, кларитин – с 2 лет). Они используются при лечении аллергического бронхита у детей.
Препараты для ингаляции. Используются при обструктивном остром бронхите. Процедуры проводятся с использованием специального ингалятора. Применяются такие средства, как сальбутамол, атровент.
В качестве дополнительных процедур назначаются массаж грудной клетки, лечебная дыхательная гимнастика, физиотерапевтическое лечение (ультрафиолетовое облучение, электрофорез). Процедуры не проводятся в период обострения болезни.
Видео: Лечебный массаж при кашле
Применение народных способов при бронхите
Народные лекарства на основе природных компонентов помогают облегчить состояние ребенка при бронхите, провести профилактическое лечение для предотвращения рецидивов, укрепления иммунитета. Такие средства после согласования с врачом принимают в качестве дополнения к медикаментозному лечению.
Примечание: Известный Московский врач, главный пульмонолог России профессор Л. М. Рошаль настоятельно рекомендует при хроническом бронхите использовать «Монастырский сбор», составленный из 16 трав (шалфей, череда, полынь и другие). Травяные средства, горчица, мед и другие лекарственные компоненты, используемые в народной медицине, у многих людей вызывают аллерг?

