Причины атеросклероза почечных артерий
Атеросклероз почечных артерий — это отложение липидных бляшек в артериальных сосудах, кровоснабжающих почки, приводящее к их стенозированию. Состояние проявляется реноваскулярной гипертензией, для которой характерны высокие цифры АД и рефрактерность к стандартной терапии. Позже присоединяются признаки снижения функциональной активности почек. Для диагностики используют инструментальные методы (дуплексное УЗИ ренальных артерий, МР- или КТ-ангиографию почечных сосудов), лабораторные анализы (липидограмма, анализ мочи, определение СКФ). Лечение включает прием гиполипидемических и гипотензивных средств, методики хирургической коррекции.
Общие сведения
Атеросклеротическое поражение почечных артерий занимает второе место по распространенности после коронарного атеросклероза. Оно наблюдаются в 90% случаев реноваскулярной гипертензии. Заболевание встречается у 7% больных старше 65 лет. Характерны половые различия: атеросклероз артерий почек регистрируется у 9,1% пожилых мужчин и у 5,5% женщин. Типично сочетание почечно-сосудистой локализации процесса и атеросклероза брюшной аорты, артерий нижних конечностей.
Атеросклероз почечных артерий
Причины
Атеросклероз почечных артерий является одним из проявлений системного атеросклеротического поражения сосудов, поэтому в его развитии участвуют такие же причины. Точная этиология поражения эндотелия (внутреннего сосудистого слоя) не установлена. В современной кардиологии ведущей является теория о полиэтиологическом характере атеросклероза. Для формирования патологии необходимо сочетание эндогенных и экзогенных воздействий.
Факторы риска
Поражение ренальных артерий обусловлено управляемыми и неуправляемыми факторами риска. Неуправляемых причин существует всего три:
- возраст: частота заболевания возрастает после 50-55 лет;
- пол: чаще болеют мужчины;
- наследственная предрасположенность: наличие в роду ИБС и атеросклероза.
В возрастной структуре определяется увеличение заболеваемости среди женщин старше 60 лет, что обусловлено гормональными изменениями в постменопаузе.
Большое значение придается управляемым факторам риска, которые значительно повышают вероятность атеросклероза. Специфические изменения, как правило, обнаруживаются на фоне дислипидемии, которая в свою очередь является результатом неправильного питания и избыточного веса. Вредные привычки (курение, употребление алкоголя) в 3-5 раз повышают риск поражения почечных сосудов. Важным предрасполагающим фактором является неконтролируемая гипертония.
Патогенез
Отложение холестериновых бляшек на поверхности артерий объясняется несколькими патогенетическими механизмами. Проникновению ЛПНП в макрофаги сосудистой стенки способствует локальное повреждение эндотелия и наличие хронического воспалительного процесса. В дальнейшем происходит разрушение пораженных клеток, при этом липиды накапливаются в межклеточном пространстве. На поздних стадиях атеросклероза развивается кальциноз.
Когда почечные артерии стенозируются липидными бляшками, начинается ишемия паренхимы органа и юкстагломерулярного аппарата, клетки которого продуцируют вазоактивные вещества. Повышается выработка ренина, который связывается с рецепторами и увеличивает периферическое сосудистое сопротивление. Ишемическое повреждение почечных клубочков и канальцев сопровождается нарушениями концентрационной и выделительной функции — в организме задерживается вода и натрий.
Классификация
Существуют 2 типичные локализации атеросклеротических бляшек: место отхождения почечной артерии от брюшной аорты (74%) и средние отделы сосуда (16%). В 10% случаев процесс захватывает бифуркацию ренальной артерии, ее дистальные ветви. В клинической практике используется классификация реноваскулярной гипертензии, как основного проявления атеросклероза почечных артерий. Выделяют 3 стадии болезни:
- Период компенсации. Для этого этапа характерно умеренное повышение артериального давления, которое легко контролируется гипотензивными препаратами. Почечные функции не нарушены.
- Относительная компенсация. На фоне развивающегося атеросклероза наблюдается стабильная гипертензия, для контроля которой требуется комбинация нескольких медикаментов. Снижается выделительная функция.
- Декомпенсация. Возникает рефрактерная к медикаментозному лучению гипертония с частыми кризами. Почки быстро уменьшаются в размерах, их функции прогрессирующе нарушаются вплоть до ХПН 4-5 стадии.
Симптомы
Для атеросклероза более типично двустороннее вовлечение в процесс почечных артерий, которое сопровождается неспецифическими почечными симптомами. Патогномоничные признаки заболевания регистрируются в среднем спустя 8-10 лет существования атеросклероза. Выраженные клинические проявления зачастую определяются на поздней стадии болезни при прогрессирующей ишемии почек.
Основной симптом атеросклеротического сужения почечных артерий — реноваскулярная гипертензия. Выявляется повышение давления до высоких цифр (систолическое АД 170 мм рт. ст. и более), которое плохо купируется медикаментами. Чтобы достичь целевого уровня артериального давления, пациенты вынуждены принимать 3-5 гипотензивных препаратов. О возможном развитии атеросклероза также свидетельствует внезапное ухудшение самочувствия при стабильной гипертонии.
При длительно протекающей ишемической нефропатии атеросклеротического генеза развивается застойная сердечная недостаточность. Становятся заметными отеки на ногах, которые появляются к вечеру. Кожа и слизистые оболочки приобретают синюшный оттенок. Характерна одышка при повседневной активности, иногда одышка сохраняется в покое. По ночам периодически беспокоят приступы удушья, для облегчения которых больные садятся и опираются на вытянутые руки.
Вторая группа клинических симптомов связана с поражением паренхимы почек. Характерно повышение частоты мочеиспусканий в ночное время, из-за чего у человека нарушается качество сна. На ранних этапах возникают беспричинная апатия и усталость, снижение аппетита. Наблюдается тошнота и рвота, не связанная с приемом пищи. Появляется покалывание и чувство «ползания мурашек», возможны кратковременные судороги икроножных мышц.
Осложнения
Патология почечных сосудов ассоциируется с крайне высоким риском сердечно-сосудистых кризов. Длительно существующий стеноз артерий в 2 раза повышает вероятность развития инфаркта миокарда или инсульта, увеличивает риск внезапной сердечной смерти. Возникновение реноваскулярной гипертонии на фоне атеросклероза чревато поражением органов-мишеней: сердца, головного мозга, сетчатки глаз.
Ишемия почечной паренхимы приводит к хронической болезни почек, которая со временем прогрессирует в терминальные стадии ХПН. При отсутствии терапии происходит постепенное сморщивание органа со снижением функциональной активности до 10-15% от нормы. Таким пациентам для продления жизни требуется заместительная почечная терапия (гемодиализ или перитонеальный диализ).
Диагностика
Обследование организует терапевт-кардиолог совместно с нефрологом. Физикальные данные неспецифичны: выявляется отечность нижних конечностей, характерно выслушивание сердечных шумов и абдоминального сосудистого шума. Для обнаружения атеросклероза почечных артерий проводится комплекс лабораторно-инструментальных мероприятий, который включает:
- Лабораторные методы. В биохимическом анализе крови повышено содержание креатинина и мочевины, снижено количество общего белка. Липидограмма показывает повышение холестерина и триглицеридов. В анализе мочи определяется протеинурия, гипоизостенурия. Измеряется скорость клубочковой фильтрации (СКФ), по результатам которой ставят степень ХПН.
- УЗИ почек и почечных артерий. Предпочтительным является дуплексное цветное сканирование, которое показывает локализацию, степень и протяженность участка стеноза. С помощью дуплексного УЗИ измеряют скорость кровотока в почечной артерии, индекс сопротивления. Исследование недостаточно информативно при поражении дистальных отделов сосуда.
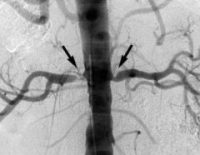
- КТ-ангиография. Томографическое рентгеноконтрастное исследование — самый точный диагностический метод. При ангиографии получают трехмерное изображение артерий почек и аорты, на которых хорошо видны атеросклеротические бляшки. Для пациентов со сниженной СКФ целесообразно использовать МР-ангиографию почечных артерий.
- ИДСА. Интраартериальная дигитальная субтракционная ангиография дает точное морфологическое изображение пораженного атеросклерозом сосуда. Методика также применяется для внутриартериального измерения давления. Исследование в основном выполняется в рамках подготовки к хирургическому лечению.
Лечение атеросклероза почечных артерий
Консервативная терапия
Лечение представлено комплексом мероприятий, которые применимы при признаках атеросклероза любой локализации. Пациентам назначают диету с ограничением насыщенных жиров и поваренной соли, рекомендуют нормализовать массу тела. Медикаментозная схема направлена на коррекцию гипертензии, улучшение мочевыделительных функций и снижение риска кардиоваскулярных осложнений. Чаще всего для терапии применяют следующие группы препаратов:
- Гиполипидемические средства. С учетом степени дислипидемии и преобладающей фракции липидов подбирают оптимальную фармакологическую группу: фибраты, статины, препараты никотиновой кислоты. Для достижения клинического эффекта лекарства принимают длительно или пожизненно.
- Гипотензивные препараты. Основной задачей терапии является достижение оптимального уровня АД, для чего назначают комбинацию из 2-3 лекарств. При одностороннем стенозе используют ингибиторы АПФ или антагонисты рецепторов ангиотензина II. Также применяются бета-блокаторы и антагонисты кальциевых каналов.
- Антиагреганты. Препараты назначаются для улучшения реологических свойств крови, профилактики тромботических осложнений. Средства принимаются длительно в невысоких дозах, при склонности к тромбозу в схему лечения добавляют непрямые антикоагулянты.
Хирургическое лечение
К оперативной коррекции прибегают у больных с выраженной степенью стеноза (более 70%), злокачественной формой реноваскулярной гипертензии. Операция показана при быстром прогрессировании двустороннего атеросклероза почечных сосудов или поражении артерии единственной функционирующей почки. Используется несколько методов хирургических вмешательств, таких как:
- Транслюминальная ангиопластика. Эндоваскулярная операция является методом выбора благодаря малой инвазивности и низкому проценту осложнений. Баллонная ангиопластика с последующим стентированием эффективна при атеросклерозе начального отдела почечной артерии .
- Хирургическая реваскуляризация почки. Радикальный метод лечения связан с риском тромбоэмболических и геморрагических осложнений, поэтому рекомендуется намного реже. Предполагает проведение трансаортальной эндартерэктомии или установку аортально-ренального шунта.
Прогноз и профилактика
Выполнение комплекса медикаментозных и малоинвазивных мероприятий восстанавливает кровоток в пораженной почечной артерии и улучшает состояние больного. Прогноз для таких пациентов благоприятный: при дальнейшей коррекции атеросклероза риск осложнений минимальный. Профилактика включает неспецифические методы: коррекцию образа жизни для ликвидации причин заболевания, регулярное обследование людей из группы риска.
Атеросклероз почечных артерий – это болезнь, при которой происходит закупорка сосудов холестериновыми бляшками. При этом существенно нарушает кровоток, в результате чего почки плохо функционируют, а стенки сосудов теряют свою эластичность и истончаются, что может стать причиной разрыва.
Провокатором развития атеросклероза является нарушение обмена липидов и липопротеиновых комплексов. Это становится причиной изменения структурного строения пласта плоских клеток, выстилающих сосуды. Болезнь развивается постепенно, при этом формируются холестериновые бляшки, которые закрывают просвет.
На поздних стадиях бляшка может кальцинироваться, создавая благоприятные условия для формирования тромбов.
Факторы, влияющие на развитие атеросклероза
В большинстве случаев атеросклероз сосудов почек развивается у людей, возраст которых более 45 лет. При этом мужчины более предрасположены к недугу, чем женщины.

Основной причиной атеросклероза почек является попадание липидо-холестериновых бляшек из аорты в сосуды мочеполовой системы. Появлению недуга способствуют:
- Врожденные патологии почек.
- Нарушение свертываемости крови.
- Воспалительный процесс, который локализуется в области почек.
- Эндокринные заболевания, в частности сахарный диабет или нарушение количества половых гормонов.
- Избыточная масса тела.
- Артериальная гипертензия.
- Малоподвижный образ жизни.
- Генетическая предрасположенность.
- Наличие вредных привычек (особенно негативно влияет курение)
- Употребление в пищу большого количества продуктов богатых холестерином.
- Желчнокаменная болезнь.
- Нефротический синдром.
Симптомы заболевания
На начальном этапе атеросклероз себя никак не выявляет, его можно определить только в ходе обследования.
В дальнейшем развиваются следующие симптомы:

- Повышение артериального давления. Причиной этого становится сужение просвета сосудов, ухудшение кровотока, увеличение выработки ренина и гипоксия тканей.
- В моче появляется белок.
- Затем возникает болевые ощущения, которые локализуются в области спины и живота. От почечной колики их отличает то, что боль не отдает в области паха.
- В некоторых случаях возникает тошнота и рвота.
- Болевые ощущения могут сопровождаться повышение температуры тела.
- В дальнейшем происходит гибель функциональных клеток почек, в результате чего выработка и отток мочи нарушается.
- Моча может напоминать по цвету мясные помои.
- У пациента возникает слабость, головокружение, зуд кожных покровов, тошнота или рвота.
- Артериальное давление повышается до высоких цифр, появляются отеки, нарушение зрения, приступы стенокардии, сильные головные боли.
- В дальнейшем почки перестают выполнять свою функцию, и возникает почечная недостаточность.
Развитие артериальной гипертензии сопровождается цефалгией, тяжестью в области глазных яблок, головокружением, раздражительностью, нарушением сна.
В том случае если произошел разрыв аневризмы почечной артерии, у пациента появляется резкая нарастающая боль в боку или в спине, возникает бледность кожных покровов, учащается сердцебиение. Артериальное давление падает, и человек теряет сознание.
Возможные последствия
При атеросклеротическом поражении почечных артерий и нарушении кровообращения может развиваться вазоренальная гипертензия. Это одна из форм заболевания, которая практически не поддается лечению даже наиболее эффективными современными препаратами. Болезнь быстро прогрессирует и может стать причиной инфаркта или инсульта.
В некоторых случаях возникает аневризма (патологическое увеличение одного участка артерии). При ее разрыве развивается геморрагический шок и острая потеря крови. В 70% случаев пациент умирает до попадания в больницу. Спасти жизнь может только срочное хирургическое вмешательство.
Наличие стенозов и нарушение кровотока может стать причиной почечной недостаточности. Это патологическое состояние, при котором нарушаются функции почек. Они перестают вырабатывать и выводить мочу, в результате чего нарушается водно-солевой баланс. Итогом такого заболевания может стать летальный исход.
Диагностические процедуры
Для диагностики атеросклероза почечных артерий врач проводит опрос, а также назначает следующие анализы:
- Биохимический анализ крови для выявления уровня холестерина, мочевины, креатинина.
- Общий анализ крови.
- Общий анализ мочи.
К инструментальным методам исследования относят:

- Ультразвуковое исследование, при котором определяется структура почек, и выявляются различные патологии.
- Допплерографию почечных сосудов, при этом диагностируются аномалии развития, сужение почечных сосудов, исследуются параметры кровотока.
- Магнитно-резонансную томографию.
Лечебные мероприятия
Для того чтобы избежать тяжелых осложнений атеросклероза и нормализовать работу почек, необходимо комплексное лечение которое включает в себя:
- Применение лекарственных препаратов для понижения уровня холестерина и нормализации давления (при артериальной гипертензии).
- Коррекция питания и избавление от вредных привычек.
- Умеренную физическую активность.
- Операцию, восстанавливающую кровоток в артериях почек.
Диета при атеросклерозе почечных артерий
Главную роль в лечении атеросклероза почечных артерий особенно на ранней стадии заболевания играет диета. Для того чтобы пища хорошо усваивалась, ее принимают часто и небольшими порциями. Предпочтение нужно отдавать отварным продуктам, блюдам, приготовленным на пару и запеченным в духовке. Также необходимо сократить количество соли в рационе.

В меню должны присутствовать овощи, фрукты, нежирное мясо без кожи, морепродукты и молочка. Также можно употреблять каши, хлеб с отрубями, мед и сухофрукты. Пользу для организма приносят растительные масла (оливковое, подсолнечное, кукурузное, льняное).
Для того чтобы уменьшить поступление в организм вредного холестерина, необходимо отказаться от употребления в пищу жареных блюд, жирного мяса, яиц, сливок и сливочного масла. Также из рациона нужно исключить субпродукты, копчености, соленья.
Необходимо пить достаточное количество жидкости в виде чистой негазированной воды, чаев, морсов, компотов. Но злоупотребление напитками может вызвать появление отеков.
При правильном питании организм способен справиться с заболеванием самостоятельно. Но при серьезных проблемах с сосудами необходимо медикаментозное лечение или оперативное вмешательство.
Лечение препаратами
Для того чтобы вылечить атеросклероз почек, используют лекарственные препараты следующих групп:

- Антиагреганты: Клопидогрел, Аспирин, Аспекард, Дипиридамол, Кардиомагнил. Препараты этой группы действуют на этапе сворачивания крови. Они препятствуют образованию тромбов, угнетая процесс склеивания кровяных пластинок. Их применяют раз в сутки перед едой. При употреблении возможно возникновение побочных эффектов в виде тошноты, рвоты, боли в области желудка, изжоги, головокружения.
- Статины: Аторвастатин, Симвастатин, Ловастатин, Флувастатин. Они оказывают влияние на уровень фермента, отвечающего за выработку холестерина. Также лекарства положительно влияют на состояние сосудов, восстанавливают эластичность стенок и оказывают противовоспалительное действие. Применяют препараты из этой группы раз в сутки, в вечерние часы. В качестве побочных эффектов возникает слабость в мышцах, головокружение, тошнота, рвота, аллергические реакции.
- Секвестранты желчных кислот: Холестеринамид, Холестерид. Эти вещества соединяются с желчными кислотами, позволяя быстро выводить их из организма. В результате этого количество холестерина в организме понижается. Принимают такие средства 2 – 3 раза в сутки. В некоторых случаях их комбинируют со статинами. В качестве побочных эффектов может появляться боль в мышцах, тошнота, метеоризм.
- Атигипоксанты: Лестерол, Пробукол. Препараты этой группы понижают уровень холестерина в плазме и предотвращают его всасывание из пищевых продуктов. Такие лекарства применяют дважды в сутки. Обычно они переносятся хорошо, в редких случаях возникают слабость в мышцах, тошнота, рвота, расстройство желудка.
- Фибраты: Гемфиброзил, Бензафибрат. Лекарства этой группы стимулируют выработку фермента, берущего непосредственное участие в расщеплении протеидов низкой плотности. В редких случаях при их применении могут возникать болевые ощущения в мышцах и головокружение.
- Антигипотензивные средства. К категории этих средств относят симпатолитики, адреноблокаторы, вазодиляторы, блокаторы кальциевых каналов, антагонисты рецепторов. Эти препараты позволяют понизить артериальное давление. При их применении могут возникать побочные эффекты в виде аллергических реакций, головокружений, диспепсических явлений.
Лечение народными средствами
Для того чтобы приостановить развитие атеросклероза почечных артерий, используют методы народной медицины:

- Вино со специями. Для лечения заболевания используют только натуральные красные виноградные вина, приготовленные в домашних условия. 150 г напитка подогревают до 60 градусов, добавляют щепотку корицы и половину чайной ложки меда. Выпивают мелкими глотками перед едой. Лечение продолжают не менее 2 месяцев, до тех пор, пока симптомы заболевания не исчезнут.
- Вино с цитрусовыми фруктами. Для того чтобы приготовить лекарство, необходимо взять 2 лимона небольших размеров, 1 большой апельсин, 2 мандарина. Их нужно тщательно вымыть и обдать кипятком. Фрукты нарезают кружочками вместе с цедрой, добавляют 150 г сахара и заливают литром красного натурального вина. Оставляют на сутки при комнатной температуре, затем ставят в холодильник. Принимают ежедневно по 100 мл раз в сутки перед ужином.
- Клевер. 10 г головок клевера заливают 100 мл медицинского спирта и оставляют на неделю в темном месте. Затем настойку процеживают и принимают по 20 капель трижды в сутки на протяжении 3 месяцев.
- Калина. Стакан свежих спелых ягод калины заливают 1 литром воды и кипятят в течение 5 минут. Затем добавляют сахар по вкусу и после остывания помещают отвар в прохладное место. Принимают по 100 мл раз в день.
- Боярышник. 2 г сухих цветов боярышника заливают 200 мл кипятка и дают настояться час. Процеживают и выпивают мелкими глотками. Принимают раз в сутки на протяжении 3 месяцев.
Хирургические методы
В том случае если лечение не начато вовремя, болезнь прогрессирует, появляются дополнительные симптомы, и она существенно влияет на качество жизни пациента, необходимо хирургическое вмешательство. Есть несколько операций, позволяющих улучшить кровоток и расширить сосуды.
Стентирование почечных артерий.
Эту операцию проводят под местной анестезией. В области паха делают надрез артерии. Затем в ее просвет вводят специальный катетер, стент (представляющий собой сетчатую трубку длиной около 2 см и шириной 5 мм) и специальный баллончик. Процедуру проводят под рентгенологическим контролем.

После того, как они достигают зоны сужения, стент в течение минуты раздувается с помощью баллончика и расширяет стенки пораженного сосуда. Через несколько часов после процедуры катетер извлекают, на место пункции накладывают давящую повязку, а пациента переводят в палату.
После операции ему нужно лежать, не сгибая ногу в течение 12 часов. Это поможет избежать появления кровоподтека. Также для скорейшего выведения из организма контрастного вещества, с помощью которого наблюдают за ходом операции больному необходимо выпить 1,5 литра негазированной воды.
Сама процедура установки стента длится около часа. Пациент может испытывать болевые ощущения во время раздувания баллона. В 20% случаев возможен рецидив заболевания в течение полугода после операции.
Шунтирование почечных артерий.
Это полноценное хирургическое вмешательство, проводящееся под общим наркозом. В качестве шунта используются протезы, сделанные из тефлона или дакрона, диаметр которых до 8 мм. С их помощью создается дополнительный путь для тока крови в обход пораженного участка.
Операцию проводят в течение 3 – 4 часов. Реабилитационный период составляет не менее 2 месяцев. Шунты выполняют свою функцию в течение 6 – 7 лет. Они быстрее разрушаются у курильщиков или пациентов, не соблюдающих диету.
Нефрэктомия.
Примерно в 20% случаев, выполнить реконструктивную операцию не удается. В этом случае одну из почек приходится удалять. При атеросклерозе почечной артерии примерно у 63% пациентов это дает положительный результат.
Нельзя проводить хирургическое вмешательство в том случае если есть двухстороннее протяжение поражение сосудов, уменьшение обеих почек или внутреннее кровотечение.
Профилактика
Для того чтобы избежать развития атеросклероза почечных артерий, необходимо:
- Отказаться от курения и употребления алкоголя.
- Правильно питаться.
- Заниматься физкультурой и выполнять длительные прогулки на свежем воздухе.
- Употреблять достаточное количество жидкости.
- Вовремя лечить все болезни почек, не допуская перехода их в хроническую форму.
- Если уровень холестерина в организме повышен, нужно выполнять все предписания врача и вовремя принимать лекарства, позволяющие его понизить.
Если появились симптомы атеросклероза, необходимо обратиться к нефрологу.
Понравилась статья? Поделитесь с друзьями!


