Причины анемии и спленомегалии
Спленомегалия — вторичный патологический синдром, который проявляется увеличением размеров селезенки. Увеличение органа невоспалительного генеза сопровождается ноющей болью, чувством распирания в левом подреберье. При инфекционных процессах возникает лихорадка, резкая боль в подреберье слева, тошнота, диарея, рвота, слабость. Диагностика основывается на данных физикального осмотра, УЗИ, сцинтиграфии селезенки, обзорной рентгенографии и МСКТ брюшной полости. Тактика лечения зависит от основного заболевания, которое привело к спленомегалии. Назначают этиотропную терапию, при необратимых изменениях и значительном увеличении органа выполняют спленэктомию.
Общие сведения
Спленомегалия – аномальное увеличение селезенки. Синдром не является самостоятельной нозологической единицей, а возникает вторично, на фоне другого патологического процесса в организме. В норме селезенка весит около 100-150 г и не доступна для пальпации, т. к. полностью скрыта под реберным каркасом. Пальпаторно определить орган удается при его увеличении в 2-3 раза. Спленомегалия может являться индикатором серьезных болезней, ее распространённость в общей популяции составляет 1-2%. У 5-15% здоровых детей определяется гипертрофия селезенки ввиду несовершенства иммунной системы. Синдром может встречаться у людей всех возрастов. В равной степени поражает лиц женского и мужского пола.
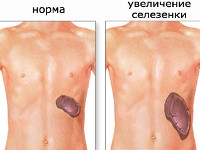
Спленомегалия
Причины спленомегалии
Селезенка является важной составляющей иммунной системы. Повышение функциональной активности, увеличение скорости кровотока и размеров органа сопровождает большое количество заболеваний как инфекционной, так и неинфекционной природы. К основным причинам развития данной патологии относят:
- Инфекционные заболевания. Увеличение размеров происходит в результате повышенной иммунной нагрузки на орган при бактериальных (сифилис, туберкулез), вирусных (ВИЧ, цитомегаловирус, вирус Эпштейна–Барр), грибковых (бластомикоз, гистоплазмоз), паразитарных (шистосомоз, эхинококкоз), протозойных (малярия, лейшманиоз) острых и хронических инфекциях.
- Аутоиммунные заболевания. Гиперплазия развивается при повышении фагоцитарной функции селезенки, активации ретикулоэндотелиальной системы на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
- Миелопролиферативные болезни. Спленомегалия формируется при злокачественной трансформации костномозговых клеток, что сопровождается их избыточной пролиферацией и нарушением гемопоэза в т. ч. в селезенке. К данным состояниям можно отнести истинную полицитемию, миелолейкоз, миелоидную метаплазию.
- Новообразования различной этиологии. Увеличение органа может быть связано с доброкачественными и злокачественными образованиями селезенки, опухолями кроветворной системы (лимфома, острый и хронический лейкоз) и с метастазированием из других очагов (рак легкого, рак печени).
- Гематологические расстройства. Синдром развивается на фоне повышения функциональной нагрузки на селезенку при наследственных и приобретенных заболеваниях крови (гемолитическая анемия, талассемия, циклический агранулоцитоз и др.).
- Нарушения обмена веществ. Спленомегалия возникает в результате инфильтрации паренхимы макрофагами, липидами или другими метаболитами при приобретённых и наследственных нарушениях обмена веществ (фенилкетонурия, болезнь Вильсона, синдром Зольвегера, гликогенозы и др.).
- Нарушение кровообращения. При нарушении оттока крови по венозному руслу в результате застойных явлений происходит рост сосудистой ткани, увеличивается число эритроцитов, повышается давление в портальной системе, развивается гипертрофия органа. К данному состоянию может привести тромбоз селезеночной вены, перекручивание сосудистой ножки селезенки.
Классификация
В гастроэнтерологии синдром классифицируется в зависимости от этиологии и патогенеза. Выделяют две формы спленомегалии, имеющие различную природу и клинические проявления:
- Воспалительная. Возникает на фоне бактериальной, вирусной, протозойной, грибковой инфекции (острый вирусный гепатит, краснуха, туберкулез, сальмонеллез, малярия и др.). Проявляется яркой клинической картиной и общей интоксикацией организма.
- Невоспалительная. Развивается в результате различных заболеваний неинфекционной природы (анемии, амилоидоз, цирроз печени, лейкозы). В данном случае более выраженными являются симптомы основного заболевания, клинические проявления со стороны селезенки носят стертый характер.
Симптомы спленомегалии
Клиническая картина зависит от исходной патологии, причин и степени увеличения органа. В большинстве случаев на первый план выходят симптомы первичного заболевания. Воспалительные спленомегалии сопровождаются повышением температуры тела до фебрильных значений, тошнотой, рвотой, послаблением стула, выраженной слабостью. Болезненные ощущения часто носят острый режущий характер и локализуются в области левого подреберья.
При невоспалительной этиологии заболевания температура тела нормальная или субфебрильная. Возникает тупая ноющая или давящая боль в левом подреберье слабой интенсивности. Общие симптомы интоксикации отсутствуют или слабо выражены. Синдром спленомегалии сопровождается появлением бледности кожных покровов с синеватым оттенком, снижением аппетита, уменьшением работоспособности. Часто отмечается одновременное увеличение размеров селезенки и печени — гепатоспленомегалия. В этом случае к основным симптомам присоединяется чувство тяжести и распирания в подреберье справа.
Осложнения
К наиболее серьезным осложнениям спленомегалии относится разрыв селезенки. Данное состояние сопровождается массивным кровотечением и приводит к развитию геморрагического шока, а при отсутствии экстренных мер — к летальному исходу. Нарушение функции селезенки может сочетаться с внутриорганным разрушением форменных элементов крови, возникновением гиперспленизма, который сопровождается лейкопенией, анемией, тромбоцитопенией. В результате нарушается свертываемость крови, снижается иммунная функция организма, развивается гипоксия. Данное состояние может привести к жизнеугрожающим последствием (шок, кровотечение).
Диагностика
Первичная диагностика заключается в консультации гастроэнтеролога. Во время физикального осмотра специалист пальпаторно определяет патологически увеличенный орган, перкуторно — изменённую селезеночную тупость. С помощью изучения анамнеза жизни и заболевания врач может предположить причину, повлекшую развитие спленомегалии. Для подтверждения диагноза и проведения дифференциальной диагностики назначают следующие инструментальные исследования:
- УЗИ селезёнки. Позволяет определить размеры и форму органа. Выявляет травмы, воспалительные процессы, новообразования и аномалии развития селезенки.
- Обзорная рентгенография брюшной полости. На снимках определяется увеличение селезенки и смещение близлежащих анатомических структур (желудка, кишечника). При рентгеноскопии селезенка подвижна и участвует в акте дыхания.
- МСКТ брюшной полости. Современный метод исследования, который позволяет получить детальное изображение органа. При локализации первичного заболевания в брюшной полости (опухоль, эхинококковая киста) данный способ помогает определить причину спленомегалии.
- Сцинтиграфия селезенки. С помощью радиоизотопного исследования можно определить функциональное состояние и очаговые изменения селезеночной паренхимы. Одновременно часто проводится сцинтиграфия печени, что может помочь в поиске причины болезни.

КТ органов брюшной полости. Выраженное увеличение селезенки
При ярко выраженной клинической картине с симптомами интоксикации назначают ОАК, биохимический анализ крови, ОАМ. Спленомегалию дифференцируют с доброкачественными и злокачественными образованиями, абсцессом, кистой селезенки.
Лечение спленомегалии
Тактика лечения основана на поиске и устранении причинного заболевания. При инфекционных процессах терапия проводится с учетом возбудителя болезни (антибактериальные, противовирусные, противопротозойные препараты и др.). При аутоиммунной патологии назначают гормональные средства. При гематологических заболеваниях и новообразованиях применяют противоопухолевые препараты, лучевую и химиотерапию, пересадку костного мозга. Воспалительные спленомегалии с выраженными симптомами интоксикации требуют проведения дезинтоксикационной, противовоспалительной терапии. Симптоматически назначают витамины и минеральные комплексы, обезболивающие препараты.
При больших размерах селезенки, некоторых болезнях накопления (амилоидоз, болезнь Гоше и др.), гиперспленизме, тромбозе воротной и селезеночной вен выполняют удаление органа (спленэктомию). Диета при спленомегалии предполагает отказ от жаренных, копченных, консервированных блюд, алкогольных напитков. Рекомендовано сократить употребление сдобной выпечки, грибов, кофе, шоколада, газированных напитков. Следует отдавать предпочтение нежирным сортам мяса (крольчатина, говядина), овощам (перец, капуста, свекла), крупам, фруктам и ягодам (цитрусовые, бананы, яблоки, малина и др.). Из напитков рекомендуется употреблять некрепкий чай, морсы и компоты собственного приготовления.
Прогноз и профилактика
Спленомегалия — синдром, который может свидетельствовать о серьезных заболеваниях и потому требует проведения тщательной диагностики. Дальнейшие перспективы зависят от первоначальной патологии. Прогнозирование последствий заболевания не представляется возможным из-за многофакторности данного состояния. Профилактика заключается в предупреждении развития патологии, которая приводит к формированию спленомегалии. С этой целью рекомендовано ежегодное диспансерное наблюдение, своевременное лечение острых процессов в организме и санация хронических очагов воспаления.
Источник
Невоспалительные спленомегалии. Гемолитические анемии.Гепатолиенальные поражения. Заболевания, при которых имеется поражение клеток печеночной паренхимы, почти всегда протекают с увеличением селезенки. Спленомегалия отмечается поэтому при эпидемическом гепатите и его последствиях, токсических поражениях печеночных клеток с циррозом печени. Увеличение селезенки является обязательным симптомом хронического холангита. Диагностически важно, что наблюдающаяся одновременно желтуха, увеличенная и плотная печень, а также положительные результаты функциональных печеночных проб обычно являются указанием на первичную локализацию процесса в печени. К этой группе принадлежит также большая часть случаев так называемого синдрома Банти. Банти, как известно, считал, что первичным является заболевание селезенки (сблитерация фолликулов селезенки, фиброадения), обусловливающее вследствие воздействия селезеночных токсинов развитие поражений воротной вены и позднее цирроза печени. В настоящее время большинство авторов отклоняет представление о синдроме Банти как о самостоятельной нозологической форме. Гемолитические анемии. Увеличение селезенки возникает вследствие повышенного распада эритроцитов. Ведущие симптомы: изменения эритроцитов (сфероциты, мишеневидные клетки, серповидные клетки), ретикулоцитоз (не обязательно), билирубинемия. Тромбоцитопении. Решающее значение для диагноза имеют уменьшенное количество пластинок в периферической крови, морфологические изменения тромбоцитов и увеличение мегакариоцитов в костном мозгу. Спленомегалии, обусловленные механическими факторами. Портальная гипертония. Портальная гипертония возникает вследствие сужения кровяного русла в области воротной вены, печени или печеночных вен. Это сужение, вызывающее затруднение венозного оттока, обозначают как блокаду, и в зависимости от ее локализации выделяют различные формы гипертонии воротной вены. Внепеченочная форма блокады может быть подразделена на предпеченочную и послепеченочную (по току венозной крови.— Ред.). (Закупорка печеночных вен — синдром Budd — Chiari см. стр. 591.) При предпеченочной блокаде в свою очередь можно выделить в зависимости от места расположения препятствия для оттока различные формы. Они различаются также и по клиническим симптомам и наблюдаются главным образом у лиц более молодого возраста. При затруднении оттока в области селезеночных вен (сужение, тромбоз селезеночных вен) говорят о чисто селезеночной форме блока д ы. Клиническая картина ее весьма характерна. Поражаются обычно молодые люди в возрасте 15—30 лет. Клинически на первый план наряду с большой плотной селезенкой выступают кровотечения, часто обильные, изварикозно расширенных вен пищевода. Подобные кровотечения у молодых лиц всегда чрезвычайно подозрительны на-наличие тромбоза селезеночных вен. Если при этом обнаруживается увеличение селезенки, отпадает наиболее частая причина кровавой рвоты в молодом возрасте — язва желудка и двенадцатиперстной кишки. Другие заболевания, протекающие с варикозными расширениями вен пищевода (цирроз печени Лаэннека. псевдосклероз Вильсона, сифилитические поражения печени), легко исключить ввиду отсутствия нарушений функций печени В анамнезе часто имеются указания на длительные, многолетние, неопределенные расстройства пищеварения, иногда также явления частичной непроходимости кишечника. Не всегда удается выявить ранее перенесенный инфекционный процесс в области воротной вены (пупочное нагноение, перитифлит, панкреатит и т. п.), который имеет особенно ценное диагностическое значение. При наличии препятствия в области воротной вены (портальная форма блокады) различают стволовой тип (блокада основного ствола воротной вены), обычно протекающий более хронически, и корешковый тип (блокада мезентериальных вен) с более острым течением. При тромбозе воротной вены причиной затрудненного оттока являются в большинстве случаев врожденные дефекты развития [врожденное сужение воротной вены, кавернома ее, синдром Крювелье—Баумгартена (Cruveilhier—Baumgarten), т. е. внутрипеченочный тромбоз воротной вены с незаращением пупочной вены и вследствие этого с особо резко выраженным симптомом головы медузы). В типичных случаях врожденные дефекты развития проявляются между 5 и 10 года ми жизни. Затруднение венозного оттока может наблюдаться также при так называемом синдроме сдавления ворот печени, при котором имеется стенозирование воротной вены в месте ее вхождения в печень. Оно обусловлено изменениями лимфатических узлов, расположенных у ворот печени (вследствие холангита, панкреатита, туберкулеза, лимфогранулематоза и опухолей). При субгепатическом перивисцерите стенозиг рование воротной вены может быть вызвано плотной инфильтрацией 1igamentum hepatogastricum при дуодените, дивертикулите, холецистите, холангите и панкреатите. Разумеется, значительное препятствие для оттока составляют также тромбозы и тромбофлебиты в системе воротной вены. При всех этих патогенетических механизмах, приводящих к блокаде портального типа, речь идет почти всегда о вторичных проявлениях других тяжелых страданий (опухоли и т. п.). После упомянутых выше более легких заболеваний эти нарушения несомненно встречаются редко. Внутрипеченочная блокада имеет место при гепатите ив первую очередь при циррозе печени и хроническом хо-лангиогепатите. Она чаще встречается в более пожилом возрасте. Видео техники перкуссии селезенки— Также рекомендуем «Симптомы портальной гипертензии. Застойная селезенка.» Оглавление темы «Причины спленомегалий. Механизмы увеличения селезенки.»:
|
Источник
Селезёнка выполняет кроветворную функцию. Этот орган принимает участие в синтезе иммуноглобулинов, формировании лейкоцитов – белых кровяных клеток. Признаки спленомегалии сопровождаются увеличением размеров селезёнки.
Были ли у Вас когда-нибудь боли в левом подреберье?
ДаНет
Причины спленомегалии
Увеличение селезёнки не является самостоятельной патологией. При подобной болезни масса органа достигает более 600 граммов.
Заболевание имеет различные степени тяжести. В случае прогрессирования болезни незначительное увеличение размера селезёнки сменяется ярко выраженной спленомегалией. Наиболее тяжёлая форма заболевания диагностируется при онкологических заболеваниях.
Существуют разнообразные причины увеличения размеров селезёнки. Подобное явление может быть спровоцировано инфекциями, вызванными перечисленными ниже возбудителями:
- вирусами;
- бактериями;
- грибками;
- простейшими;
- гельминтами.
Спленомегалия отмечается при бактериальной инфекции, протекающей в хронической или острой форме. Возникновение патологии провоцируют и следующие болезни:
- сепсис;
- милиарный туберкулёз;
- заболевания, вызванные патогенными микроорганизмами рода Salmonella.
Патология выявляется при сифилисе хронического течения, бруцеллезе, туберкулёзе селезёнки. К возникновению спленомегалии приводят гепатит, краснуха, инфекционный мононуклеоз.
У пациентов с инфекционным монуклеозом поражается не только селезёнка, но и печень, лимфатические узлы. Лейшманиоз провоцирует нарушение функций печени, поражение кожи.
При токсоплазмозе, вызывающем возникновение спленомегалии, поражается нервная система. В большинстве случаев болезнь протекает бессимптомно.
Спленомегалия у взрослых и детей может возникать и при грибковых заболеваниях. Развитию патологии могут предшествовать: глистная инвазия, появление абсцесса или участков инфаркта в селезёнке. Спленомегалия воспалительного характера характеризуется следующими симптомами:
- повышенная температура тела (до отметки 40 градусов);
- тошнота;
- болевые ощущения в области левого подреберья;
- диарея.
Спленомегалия у взрослого или ребёнка наблюдается и при наличии аутоиммунных патологий. Заболевание возникает на фоне злокачественной трансформации клеток, расположенных в области костного мозга. Увеличение селезенки провоцируют новообразования в кроветворной системе.
Болезнь диагностируется и при гематологических расстройствах: талассемии, анемии. Распространёнными причинами заболевания являются:
- болезнь Вильсона;
- фенилкетонурия;
- синдром Зольвегера.
При ухудшении оттока крови по венозному руслу возникают застойные явления. Они сопровождаются увеличением количества эритроцитов, развитием гипертрофии органа. К нарушению кровообращения могут привести: тромбоз селезёночной вены, деформация сосудистой ножки органа. Возникновение спленомегалии провоцирует асцит.
Классификация
Выраженная спленомегалия может быть как воспалительной, так и невоспалительной. Для невоспалительной формы болезни характерны перечисленные ниже симптомы:
- небольшое повышение температуры тела;
- тупая боль, возникающая при пальпации селезёнки;
- дискомфорт в левом подреберье;
- быстрое возникновение чувства насыщения при приёме пищи. Это происходит из-за сдавливания желудка увеличенной селезёнкой.
Невоспалительная форма заболевания диагностируется при портальной гипертензии, анемии, ухудшении обмена веществ. Патология возникает и у пациентов, страдающих системной красной волчанкой, миелофиброзом, узелковым периартериитом. Спленомегалия наблюдается и при наличии в органе кисты или опухоли.
Системная красная волчанка – хроническое заболевание из группы ревматических болезней. При наличии у пациента подобной патологии поражаются: почки, селезенка, кожа, скелетно-мышечная система.
В зависимости от выраженности признаков болезни различают 4 степени заболевания:
- При наличии умеренной спленомегалии селёзенка незначительно выступает из-под ребер.
- На следующей стадии заболевания она занимает 1/3 зоны между пупком и подреберьем.
- Орган занимает примерно половину указанной области.
- Селезёнка достигает значительных размеров. Орган занимает практически всю брюшную полость.
Признаки спленомегалии
Воспалительная спленомегалия сопровождается перечисленными ниже симптомами:
- слабость;
- расстройство стула;
- тошнота;
- наличие острых болей режущего характера в левом подреберье.
Выделяют следующие симптомы невоспалительной спленомегалии:
- снижение работоспособности;
- бледность кожного покрова;
- ухудшение аппетита.
В отдельных случаях у пациента диагностируется гепатоспленомегалия, которая сопровождается увеличением размера печени и селезёнки. При этой патологии возникает чувство распирания в области правого подреберья.
Диагностика увеличения селезенки
Такой диагноз, как спленомегалия, ставится на основании перечисленных ниже диагностических процедур:
- Клинический анализ крови. Диагностируется снижение количества лейкоцитов.
- Посев крови, выявляющий наличие бактерий.
- Коагулограмма для обнаружения изменений в системе свертывания крови.
- Общий анализ мочи. При проведении этой диагностической процедуры выявляется наличие бактерий, сахара, белка.
- Анализ кала. Он выполняется для выявления паразитарного заражения.
Дифференциальная диагностика спленомегалии
Ввиду того, что спленомегалия возникает вследствие огромного количества причин важно проведение дифференциальной диагностики для определения правильной тактики лечения. С этой целью проводят следующие инструментальные методы обследования:
- МСКТ органов брюшной полости.
При выполнении исследования можно получить чёткое изображение органа. - Обзорная рентгенография брюшной полости.
При выполнении диагностической процедуры выявляется увеличение размеров селезёнки, смещение расположенных рядом анатомических структур. - Ультразвуковое исследование.
На УЗИ можно увидеть аномалии развития органа. - Сцинтиграфия.
При выполнении радиоизотопного исследования выявляют патологические изменения в структуре паренхимы селезёнки.
Лечение спленомегалии
В первую очередь, необходимо устранить первопричину возникновения болезни.
При инфекционном заболевании, вызванном воздействием бактерий, применяют антибиотики. При вирусной природе болезни показано применение медикаментов с противовирусным эффектом.
При микозе назначают противогрибковые лекарства, при возникновении глистной инвазии – антигельминтные средства.
При анемии, вызванной недостаточным содержанием витамина В12, применяют витаминно-минеральные косплексы. При онкологических болезнях крови эффективны лекарства с противоопухолевым эффектом. При наличии выраженного воспалительного процесса в области селезёнки могут быть назначены гормональные медикаменты.
Медикаментозное лечение
При наличии инфекционных болезней применяют лекарства с противовирусным и антибактериальным эффектом. При аутоиммунных заболеваниях можно применять гормональные препараты. В отдельных случаях при спленомегалии показано использование лекарств, обладающих болеутоляющими свойствами.
Хирургическое лечение
Оперативное вмешательство проводится при:
- гигантском размере селезёнки;
- наличии гемолитической анемии или гиперспленизма;
- формировании в органе абсцессов или кист крупного размера;
- инфаркте селезёнки из-за тромбоза сосудов;
- болезни Гоше;
- наличии разрыва селезёнки, который сопровождается кровоизлиянием.
Народные средства
Лечение народными средствами позволяет усилить эффект, достигнутый при приёме медикаментов.
Настойка на основе пастушьей сумки.
15 граммов растительного сырья заливают 200 мл кипящей воды. Полученную смесь настаивают не менее 20 минут, фильтруют. Принимают по 10 мл средства трижды в день.
Настойка из хмелевых шишек.
Три шишки крупного размера заливают 0,2 л водки. Получившуюся смесь настаивают в сухом, защищённом от проникновения солнечного света месте на протяжении 10 дней. По прошествии этого времени средство процеживают. Принимают по 40 капель настойки трижды в сутки. Перед употреблением средство разводят достаточным количеством воды.
Если у больного имеется умеренная спленомегалия, можно воспользоваться и таким рецептом:
- Смешивают фиалковые цветы, крапивные листы, череды и землянику в одинаковом соотношении.
- 20 граммов лечебного сбора заливают 450 мл кипящей воды.
- Ёмкость укутывают тёплым полотенцем и настаивают 5 часов.
- После этого средство процеживают. Принимают по 200 мл средства дважды в день. При раздражении слизистой оболочки пищеварительных органов из сбора исключают крапиву.
Диета при спленомегалии
Для улучшения функций кроветворной системы в рацион включают продукты, богатые железом, аскорбиновой кислотой, медью. Для нормализации уровня глюкозы в рацион включают продукты, в которых содержится большое количество пектина.
При увеличении размеров селезёнки полезны:
- блюда из мяса постных сортов;
- морепродукты;
- блюда, приготовленные из морской рыбы;
- гречневая каша;
- мёд;
- блюда с имбирём;
- морсы, приготовленные из ягод;
- свежие фрукты;
- ягоды;
- зелёный чай;
- отвар шиповника.
Из рациона рекомендуется исключить спиртные напитки, консервированные овощи, копчёности. Максимально ограничивают потребление продуктов быстрого приготовления, кондитерских изделий, свежего белого хлеба, крепко заваренного чая и кофе.
Профилактика и прогноз при увеличении селезенки
Как и лечение выраженной спленомегалии, профилактические мероприятия имеют большое значение. Пациенту рекомендуется вести здоровый образ жизни. Следует отказаться от вредных привычек, придерживаться сбалансированного меню.
Прогноз в большинстве случаев благоприятный. У некоторых пациентов возникают серьёзные осложнения. Разрыв селезёнки сопровождается обильным кровотечением, что провоцирует появлению геморрагического шока. При отсутствии должного лечения возможен летальный исход.
При ухудшении функций селезёнки может возникнуть гиперпленизм. При этом состоянии развиваются анемия, лейкопения, тромбоцитопения. В итоге ухудшается свёртываемость крови, снижается иммунитет, появляются признаки гипоксии.
Спленомегалия: код по МКБ-10
R16.1 Спленомегалия, не классифицированная в других рубриках
D73.2 Хроническая застойная спленомегалия
D73.1 Гиперспленизм
R16 Гепатомегалия и спленомегалия, не классифицированные в других рубриках
Q89.0 Врожденные аномалии селезенки
( 2 оценки, среднее 5 из 5 )
Источник

