При бронхиальной астме границы легких
Îñîáåííîñòè äèàãíîñòèêè áðîíõèàëüíîé àñòìû. Îñíîâíûå æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè. Ñîïóòñòâóþùèå çàáîëåâàíèÿ è îñëîæíåíèÿ. Àíàëèç îáùåãî ñîñòîÿíèÿ. Ïëàí îáñëåäîâàíèÿ äëÿ óòî÷íåíèÿ äèàãíîçà. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ îáñëåäîâàíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìîñêîâñêàÿ ìåäèöèíñêàÿ àêàäåìèÿ èì. È.Ì. Ñå÷åíîâà
Êàôåäðà ôàêóëüòåòñêîé òåðàïèè ¹2 ëå÷åáíîãî ôàêóëüòåòà
ÈÑÒÎÐÈßÁÎËÅÇÍÈ
Áðîíõèàëüíàÿ àñòìà
Ìîñêâà 2007
áðîíõèàëüíàÿ àñòìà äèàãíîñòèêà îñëîæíåíèå
Òîïîãðàôè÷åñêèå Ëèíèè | Ïðàâîå Ëåãêîå | Ëåâîå Ëåãêîå |
Îêîëîãðóäèííàÿ | VI ðåáðî | — |
Ñðåäíåêëþ÷è÷íàÿ | VII ðåáðî | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ | VIIIðåáðî | VIII |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | IX ðåáðî | X |
Çàäíÿÿ ïîäìûøå÷íàÿ | X ðåáðî | X |
Ëîïàòî÷íàÿ | XI ðåáðî | XI |
Îêîëîïîçâîíî÷íàÿ | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà |
Ïîäâèæíîñòü íèæíèõ êðàåâ ëåãêèõ (â ñì)
Òîïîãðàôè÷åñêèå ëèíèè | Ïîäâèæíîñòü íèæíåãî êðàÿ â (ñì) | |||||
Ïðàâîãî | Ëåâîãî | |||||
Íà âäîõå | Íà âûäîõå | Ñóììàðíî | Íà âäîõå | Íà âûäîõå | Ñóììàðíî | |
Ñðåäíåêëþ÷è÷íàÿ | 1,5 ñì | 2,0 ñì | 3,5 ñì | _ | _ | _ |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | 2,0 ñì | 3,0 ñì | 5,0 ñì | 2,0 ñì | 3,0 ñì | 5,0 ñì |
Ëîïàòî÷íàÿ | 1,5ñì | 2,0 ñì | 3,5ñì | 1,5ñì | 2,0 ñì | 3,5ñì |
Àóñêóëüòàöèÿ ëåãêèõ: — ïðè àóñêóëüòàöèè íàä ñèììåòðè÷íûìè ó÷àñòêàìè ëåãî÷íûõ ïîëåé ñïðàâà è ñëåâà âûñëóøèâàåòñÿ æåñòêîå äûõàíèå, ðàññåÿííûå ñóõèå ñâèñòÿùèå õðèïû; âëàæíûå ìåëêîïóçûï÷àòûå õðèïû â íèæíåì îòäåëå ñïðàâà.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Îñìîòð ïðåêàðäèàëüíîé îáëàñòè.
Îáëàñòü ñåðäöà è êðóïíûõ ñîñóäîâ íå èçìåíåíà. Ïàòîëîãè÷åñêèõ ïóëüñàöèé â ïðåêàðäèàëüíîé îáëàñòè âèçóàëüíî íå îïðåäåëÿåòñÿ.
Îñìîòð ïîâåðõíîñòíûõ ñîñóäîâ: — Îïðåäåëÿåòñÿ ïóëüñàöèÿ ïîâåðõíîñòíûõ àðòåðèé øåè. Ïîäêîæíûå âåíû øåè è êîíå÷íîñòåé íå èçìåíåíû.
Ïàëüïàöèÿ ïðåêàðäèàëüíîé îáëàñòè.
Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå ïî ñðåäíåêëþ÷è÷íîé ëèíèè. Äðóãèõ ïàòîëîãè÷åñêèõ ïóëüñàöèé, ñèñòîëè÷åñêîå è äèàñòîëè÷åñêîå äðîæàíèå ïðè ïàëüïàöèè ïðåêàðäèàëüíîé îáëàñòè íå îïðåäåëÿåòñÿ.
Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè:
ïðàâàÿ — ïî ïðàâîìó êðàþ ãðóäèíû â IV ìåæðåáåðüå;
ëåâàÿ — íà 2 ñì êíàðóæè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè, â V ìåæðåáåðüå;
âåðõíÿÿ — íà óðîâíå III ìåæðåáåðüÿ.
Ïîïåðå÷íèê îòíîñèòåëüíîé òóïîñòè ñåðäöà ðàâåí 17 ñì.
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà: òî÷íî îïðåäåëèòü íåâîçìîæíî èç-çà ÿâëåíèé ýìôèçåìû ëåãêèõ.
Ïðàâàÿ è ëåâàÿ ãðàíèöà ñîñóäèñòîãî ïó÷êà ðàñïîëàãàþòñÿ âî âòîðîì ìåæðåáåðüå ïî ñîîòâåòñòâóþùèì êðàÿì ãðóäèíû.
Ïîïåðå÷íèê ñîñóäèñòîãî ïó÷êà — 5 ñì.
Àóñêóëüòàöèÿ ñåðäöà Òîíû ñåðäöà çíà÷èòåëüíî ïðèãëóøåíû, ðèòì ïðàâèëüíûé. Íà âåðõóøêå I òîí ãðîì÷å, ÷åì II. Øóìû íàä äðóãèìè àóñêóëüòàòèâíûìè òî÷êàìè íå îïðåäåëÿþòñÿ. ×èñëî ñåðäå÷íûõ ñîêðàùåíèé 92 ìèíóòó.
Èññëåäîâàíèå àðòåðèàëüíîãî äàâëåíèÿ è àðòåðèàëüíîãî ïóëüñà.
Íà ìîìåíò èññëåäîâàíèÿ àðòåðèàëüíîå äàâëåíèå (ÀÄ) íà ïðàâîé ðóêå 130/90, íà ëåâîé 130/80 ìì. ðò. ñò.
Ïóëüñ íà ëó÷åâûõ àðòåðèÿõ ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ, íàïðÿæåí, ðèòìè÷íûé, ÷èñëî ïóëüñîâûõ óäàðîâ 92 â ìèíóòó.
Ïóëüñàöèÿ íà îáùåé ñîííîé àðòåðèè ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Ïóëüñàöèÿ íàä êëþ÷èöåé ó íàðóæíîãî êðàÿ êèâàòåëüíîé ìûøöû (à. subclavia) ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Òàêæå ñèììåòðè÷íà ïóëüñàöèÿ ïîäìûøå÷íûõ è ïëå÷åâûõ àðòåðèé ñ îáåèõ ñòîðîí.
Ïóëüñàöèÿ íà äðóãèõ ïåðèôåðè÷åñêèõ àðòåðèÿõ âèñî÷íûõ (àà. temporalis); áåäðåííûõ (àà. femoralis); ïîäêîëåííûõ (àà. poplitea); çàäíåå-áîëüøåáåðöîâûõ (àà. tibialis posterior); òûëà ñòîïû (àà. dorsalis pedis) íå îñëàáëåíà, ñèììåòðè÷íà ñ îáåèõ ñòîðîí.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
Àïïåòèò ñíèæåí. Ñëèçèñòàÿ îáîëî÷êà âíóòðåííåé ïîâåðõíîñòè ãóá, ùåê, ìÿãêîãî è òâåðäîãî íåáà ðîçîâîé îêðàñêè; âûñûïàíèÿ, èçúÿçâëåíèÿ îòñóòñòâóþò. Äåñíû áëåäíî-ðîçîâîé îêðàñêè, íå êðîâîòî÷àò. Çàïàõ îáû÷íûé. Ðîòîâàÿ ïîëîñòü ñàíèðîâàíà. ßçûê íîðìàëüíîé âåëè÷èíû è ôîðìû, ðîçîâîé îêðàñêè, âëàæíûé, ÷èñòûé. Ñîñî÷êè ÿçûêà âûðàæåíû õîðîøî. Çåâ ðîçîâîé îêðàñêè. Íåáíûå äóæêè õîðîøî êîíòóðèðóþòñÿ. Ìèíäàëèíû íå âûñòóïàþò çà íåáíûå äóæêè. Ñëèçèñòàÿ îáîëî÷êà ãëîòêè íå ãèïåðåìèðîâàíà, âëàæíàÿ, ïîâåðõíîñòü åå ãëàäêàÿ.
Æèâîò íîðìàëüíîé ôîðìû, ñèììåòðè÷åí. Àêòèâíî ó÷àñòâóåò â àêòå äûõàíèÿ. Âèäèìîé íà ãëàç ïàòîëîãè÷åñêîé ïåðèñòàëüòèêè íå îòìå÷àåòñÿ. Ðàñøèðåíèÿ ïîäêîæíûõ âåí æèâîòà íåò. Ïóïîê îáû÷íîé ôîðìû. Ñòóë â íîðìå, çàïîðû è äèñïåïñè÷åñêèå ðàññòðîéñòâà îòðèöàåò.
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ æèâîòà.
Ïðè ïîâåðõíîñòíîé (îðèåíòèðîâî÷íîé) ïàëüïàöèè — ïåðåäíÿÿ áðþøíàÿ ñòåíêà ìÿãêàÿ, ïîäàòëèâàÿ, áåçáîëåçíåííàÿ. Íàïðÿæåíèÿ ìûøö áðþøíîé ñòåíêè íåò. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Ïàëüïàöèÿ â òî÷êå Ìàê-Áóðíåÿ — áåçáîëåçíåííàÿ. Ïðè èññëåäîâàíèè «ñëàáûõ ìåñò ïåðåäíåé áðþøíîé ñòåíêè (ïóïî÷íîå êîëüöî, àïîíåâðîç áåëîé ëèíèè æèâîòà, ïàõîâûå êîëüöà) — ãðûæåâûõ âûïÿ÷èâàíèé íå îáíàðóæåíî.
Ïðè ïåðêóññèè æèâîòà îòìå÷àåòñÿ òèìïàíèò ðàçëè÷íîé ñòåïåíè âûðàæåííîñòè. Ìåòîäîì ïåðêóññèè è ôëþêòóàöèè ñâîáîäíàÿ æèäêîñòü â áðþøíîé ïîëîñòè íå âûÿâëÿåòñÿ.
Ïðè ãëóáîêîé ìåòîäè÷åñêîé ñêîëüçÿùåé ïàëüïàöèè æèâîòà ïî ìåòîäó Îáðàçöîâà-Ñòðàæåñêî-Âàñèëåíêî óñòàíîâëåíî:
Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â ëåâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íèæíèõ òðåòåé l. umbilioiliaceae sinistra, íà ïðîòÿæåíèè 15 ñì â âèäå ãëàäêîãî, óìåðåííî ïëîòíîãî òÿæà äèàìåòðîì ñ áîëüøîé ïàëåö ðóêè, ëåãêî ñìåùàþùåãîñÿ ïðè ïàëüïàöèè â ïðåäåëàõ 4-5 ñì; íå óð÷àùåãî.
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íàðóæíîé òðåòåé l. umbilioiliaceae dextra, â âèäå ãëàäêîãî ìÿãêîýëàñòè÷åñêîãî öèëèíäðà äèàìåòðîì â äâà ïîïåðå÷íûõ ïàëüöà, ñ çàêðóãëåííûì äíîì; áåçáîëåçíåííàÿ, óìåðåííî ïîäâèæíîãî, óð÷àùåãî ïðè ïàëüïàöèè. Àïïåíäèêñ íå ïàëüïèðóåòñÿ.
Òåðìèíàëüíûé îòäåë ïîäâçäîøíîé êèøêè: — ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè â âèäå ãëàäêîãî, ïëîòíîãî, ïîäâèæíîãî, áåçáîëåçíåííîãî òÿæà äëèííîé 12 ñì äèàìåòðîì ñ ìèçèíåö. Ïðè ïàëüïàöèè îòìå÷àåòñÿ óð÷àíèå.
Âîñõîäÿùèé è íèñõîäÿùèé îòäåëû îáîäî÷íîé êèøêè ïàëüïèðóþòñÿ â ïðàâîé è ëåâîé áîêîâûõ îáëàñòÿõ (ôëàíêàõ) æèâîòà íà óðîâíå ïóïêà â âèäå îáðàçîâàíèé öèëèíäðè÷åñêîé ôîðìû äèàìåòðîì 2 ñì, ïîäâèæíûõ, óìåðåííî-ïëîòíûõ, áåçáîëåçíåííûõ, ñ ãëàäêîé ïîâåðõíîñòüþ, íå óð÷àùèõ.
Ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà — ïàëüïèðóåòñÿ â ïóïî÷íîé îáëàñòè, â âèäå óìåðåííî ïëîòíîãî öèëèíäðà, äèàìåòðîì ïðèáëèçèòåëüíî 2,5-3 ñì, ñ ãëàäêîé ïîâåðõíîñòüþ, ãîðèçîíòàëüíî ðàñïîëîæåííîãî, äóãîîáðàçíî èçîãíóòîãî êíèçó, áåçáîëåçíåííîãî, ëåãêî ñìåùàåìîãî ââåðõ è âíèç.
Òîíêàÿ êèøêà íå ïàëüïèðóåòñÿ.
Æåëóäîê: — íèæíÿÿ ãðàíèöà æåëóäêà îïðåäåëåííàÿ àóñêóëüòàòèâíûì ìåòîäîì (àñêóëüòî-ôðèêöèè) ðàñïîëîæåíà íà 3,5 ñì âûøå ïóïêà. Øóì ïëåñêà (ìåòîäîì ñóêóññèè) íàä æåëóäêîì íå îïðåäåëÿåòñÿ.
Áîëüøàÿ êðèâèçíà æåëóäêà ïàëüïàòîðíî îïðåäåëÿåòñÿ â âèäå ìÿãêîãî, ãëàäêîãî âàëèêà èäóùåãî ïîïåðå÷íî ïî ïîçâîíî÷íèêó â îáå ñòîðîíû îò íåãî, îãðàíè÷åííî ïîäâèæíîãî, áåçáîëåçíåííîãî, óð÷àùåãî ïðè ïàëüïàöèè. Ìàëàÿ êðèâèçíà íå ïàëüïèðóåòñÿ. Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòè â çîíå Øîôàðà è ïàíêðåàòè÷åñêîé òî÷êå Äåæàðäåíà íå îòìå÷àåòñÿ. Ïðè àóñêóëüòàöèè æèâîòà — âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå êèøå÷íûå øóìû.
Ãåïàòî-áèëèàðíàÿ ñèñòåìà
Ïåðêóññèÿ ïå÷åíè:
Âåðõíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — V ìåæðåáåðüå,
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — VI ðåáðî,
ïåðåäíåé ïîäìûøå÷íîé ëèíèè — VII ðåáðî.
Íèæíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — X ðåáðî;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — êðàé ðåáåðíîé äóãè;
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — íà 2 ñì íèæå êðàÿ ðåáåðíîé äóãè;
ïî ïåðåäíåé ñðåäèííîé ëèíèè íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ëèíèè, ñîåäèíÿþùåé îñíîâàíèå ìå÷åâèäíîãî îòðîñòêà ñ ïóïêîì.
Ëåâàÿ ãðàíèöà àáñîëþòíîé ïå÷åíî÷íîé òóïîñòè — ïî ëåâîé îêîëîãðóäèííîé ëèíèè; ïå÷åíî÷íàÿ òóïîñòü âíèç íå âûñòóïàåò çà ïðåäåëû ðåáåðíîé äóãè.
Ðàçìåðûïå÷åíî÷íîéòóïîñòè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — 11 ñì;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — 10 ñì;
ïî ëåâîé îêîëîãðóäèííîé ëèíèè — 9ñì.
Ðàçìåðûïå÷åíèïîÌ.Ã. Êóðëîâó:
ïåðâûé ïðÿìîé ðàçìåð (l. media clavicularis) — 9 ñì.
âòîðîé ïðÿìîé ðàçìåð (l. mediana anterior) — 8 cì.
êîñîé ðàçìåð — 7 ñì.
 ãîðèçîíòàëüíîì ïîëîæåíèè ïàöèåíòà — ïå÷åíü íå ïàëüïèðóåòñÿ.
Æåë÷íûé ïóçûðü — íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòü ïðè ïàëüïàöèè â òî÷êå æåë÷íîãî ïóçûðÿ îòñóòñòâóåò.
Ñåëåçåíêà
Ñåëåçåíêà íå ïàëüïèðóåòñÿ. Ïåðêóòîðíî ïåðåäíèé êðàé äëèííèêà ñåëåçåíêè íå âûõîäèò çà ïðåäåëû ïåðåäíåé ïîäìûøå÷íîé, — ëèíèè; çàäíèé — çà ïðåäåëû ëåâîé ëîïàòî÷íîé ëèíèè. Âåðõíÿÿ ãðàíèöà ñåëåçåíî÷íîé òóïîñòè ðàñïîëàãàåòñÿ íà óðîâíå IX ðåáðà, íèæíÿÿ — íà óðîâíå XI ðåáðà. Ïåðêóòîðíî ðàçìåðû äëèííèêà ñåëåçåíêè — 11 ñì, ïîïåðå÷íèêà — 4 ñì.
Ýíäîêðèííàÿ ñèñòåìà
Æàëîá íåò. Ïðè îñìîòðå ïåðåäíåé ïîâåðõíîñòè øåè èçìåíåíèé íå îòìå÷àåòñÿ. Áîêîâûå äîëè ùèòîâèäíîé æåëåçû íå ïàëüïèðóþòñÿ, à ïåðåøååê ïðîùóïûâàåòñÿ â âèäå ïîïåðå÷íî ëåæàùåãî, ãëàäêîãî, áåçáîëåçíåííîãî âàëèêà, ïëîòíîýëàñòè÷åñêîé îäíîðîäíîé êîíñèñòåíöèè. Øèðèíà ïåðåøåéêà íå ïðåâûøàåò øèðèíó ñðåäíåãî ïàëüöà ðóêè. Æåëåçà íå ñïàÿíà ñ êîæåé è îêðóæàþùèìè òêàíÿìè, ëåãêî ñìåùàåòñÿ ïðè ãëîòàíèè.
Ñèìïòîìû Ãðåôå, Ìåáèóñà, Øòåëüâàãà — îòðèöàòåëüíûå.
Îðãàíû÷óâñòâ
Ïàòîëîãèé íå âûÿâëåíî
Íåðâíî-ïñèõè÷åñêàÿ ñôåðà
Áîëüíàÿ õîðîøî îðèåíòèðîâàíà â ïðîñòðàíñòâå, âðåìåíè è ñîáñòâåííîé ëè÷íîñòè. Êîíòàêòíà. Âîñïðèÿòèå íå íàðóøåíî. Âíèìàíèå íå îñëàáëåíî. Ïàìÿòü çíà÷èòåëüíî ñíèæåíà. Ìûøëåíèå íå íàðóøåíî. Íàñòðîåíèå ðîâíîå. Ïîâåäåíèå àäåêâàòíîå. Î÷àãîâîé íåâðîëîãè÷åñêîé ñèìïòîìàòèêè íå îïðåäåëÿåòñÿ.
Ìåíèíãåàëüíûõ ñèìïòîìîâ íåò.
Ïðåäâàðèòåëüíûéäèàãíîç: Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
Ïëàíîáñëåäîâàíèÿ:
1. Êëèíè÷åñêèé àíàëèç êðîâè
2. Îáùèé êëèíè÷åñêèé àíàëèç ìî÷è
3. Áèîõèìè÷åñêèé àíàëèç êðîâè
4. Îáùèé àíàëèç ìîêðîòû
5. Ðåàêöèÿ Âàññåðìàíà
6. ÝÊÃ
7. Ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè.
8. ÔÂÄ.
9. Ðåàêöèÿ íà HBs ÀÃ
10. Ðåàêöèÿ íà àíòè — ÍÑ ÀÃ
11. Ðåàêöèÿ íà àíòèòåëà ê ÂÈ×
12. Ðåçóëüòàò áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ èñïðàæíåíèé íà äèñáàêòåðèîç.
Äàííûåëàáîðàòîðíûõèèíñòðóìåíòàëüíûõìåòîäîâîáñëåäîâàíèÿ.
1. êëèíè÷åñêèéàíàëèçêðîâè.
Ïîêàçàòåëè | Ðåçóëüòàò | Íîðìà | Åäèíèöû èçìåðåíèÿ |
Ýðèòðîöèòû | 4,86 | 4,3-5,7 | *1012ã/ë |
Ãåìîãëîáèí | 146 | 130-160 | ã/ë |
ÑÎÝ | 8 | 2-10 | ìì/÷ |
Ëåéêîöèòû | 6,1 | 4-9 | *109/ë |
Ïàëî÷êîÿäåðíûå íåéòðîôèëû | 1 | 1-6 | % |
Ñåãìåíòîÿäåðíûå íåéòðîôèëû | 53 | 47-72 | % |
Ýîçèíîôèëû | 1 | 0,5 — 5 | % |
Ëèìôîöèòû | 38 | 19-37 | % |
Ìîíîöèòû | 7 | 3-11 | % |
2. áèîõèìè÷åñêèéàíàëèçêðîâè
Ïîêàçàòåëü | Ðåçóëüòàò | Íîðìà | Åäèíèöû |
Îáùèé áåëîê | 7,2 | 6,7-8,7 | ã/äï |
Ìî÷åâèíà | 10,62 | 2,8 — 7,2 | ììîëü/ë |
Êðåàòèíèí | 73 | 5 — 115 | ìêìîëü/ë |
Õîëåñòåðèí | 4,2 | 3,6 — 6,2 | ììîëü/ë |
Áèëèðóáèí îáùèé | 12,9 | 1,7 — 21 | ìêìîëü/ë |
Ãëþêîçà | 5,6 | 3,9-6,4 | ììîëü/ë |
Àëàíèíàìèíîòðàíñôåðàçà | 24 | 0 — 41 | Åä/ë |
Àñïàðòàòàìèíîòðàíñôåðàçà | 12 | 0 — 37 | Åä/ë |
Ëàêòàòäåãèäðîãåíàçà | 357 | 225 — 480 | Åä/ë |
Êðåòèíôîñôîêèíàçà | 56 | 24 — 171 | Åä/ë |
Ñåðîìóêîèä | 0,23 | 0,13 — 0, 20 | |
Ùåëî÷íàÿ ôîñôîòàçà | 83 | 40-130 | Åä/ë |
À×Ò | 33,3 | 30-40 | ñåê |
Ãëþêîçà | 5,7 | 3,3 — 6,8 | Ììîëü/ë |
Ôèáðèíîãåí | 4,4 | 2-4 | ã/ë |
3. îáùèéàíàëèçìî÷è
Ïîêàçàòåëü | Ðåçóëüòàò | Åäèíèöû èçìåðåíèÿ |
Êîëè÷åñòâî | 300 | ìë |
Öâåò | Ñîëîìåííî-æåëòûé | |
Ïðîçðà÷íîñòü | Ïîëíàÿ | |
Îòíîñèòåëüíàÿ ïëîòíîñòü | 1014 | |
Ðåàêöèÿ | 7,0 | |
Áåëîê | Íå îáíàðóæåíî | ã/ë |
Ãëþêîçà | Íå îáíàðóæåíî | |
Êåòîíîâûå òåëà | Íå îáíàðóæåíî | |
Ðåàêöèÿ íà êðîâü | Íå îáíàðóæåíî | |
Áèëèðóáèí | Íå îáíàðóæåíî | |
Óðîáèëèíîèäû | Íå îáíàðóæåíî | |
Æåë÷íûå êèñëîòû | Íå îáíàðóæåíî | |
Èíäèêàí | Íå îáíàðóæåíî |
Ìèêðîñêîïèÿîñàäêàìî÷è
Ýïèòåëèé ïëîñêèé | Åäèíè÷íî â ïðåïàðàòå |
Ýïèòåëèé ïåðåõîäíûé | Åäèíè÷íî â ïîëå çðåíèÿ |
Ëåéêîöèòû | 1 â ïîëå çðåíèÿ |
Ýðèòðîöèòû íåèçìåíåííûå | 1 â ïîëå çðåíèÿ |
Ñëèçü | Óìåðåííîå êîëè÷åñòâî |
4. ÐåàêöèÿÂàññåðìàíàÎòðèöàòåëüíàÿ.
5. ÐåàêöèÿíàHBsÀÃÎòðèöàòåëüíàÿ.
6. Ðåàêöèÿíààíòè — HCATÎòðèöàòåëüíàÿ.
7. ÐåàêöèÿíààíòèòåëàêÂÈ×Îòðèöàòåëüíàÿ.
8. ÝÊÃ: Ðèòì ñèíóñîâûé. ×ÑÑ 93 â ìèíóòó. Ãîðèçîíòàëüíîå ïîëîæåíèå ýëåêòðè÷åñêîé îñè ñåðäöà. Çàìåäëåííî ïðîâåäåíèå ïî ïåðåäíåé âåòâè ëåâîé íîæêè ïó÷êà Ãèñà. Ó ìåðåííî âûðàæåííûå èçìåíåíèÿ ìèîêàðäà ñ ïðèçíàêàìè ïåðåãðóçêè âñåõ êàìåð ñåðäöà.
9. Ðåíòãåíîãðàôèÿîðãàíîâãðóäíîéêëåòêè:  ëåãêèõ ñïðàâà â íèæíåé äîëå — íåãîìîãåííàÿ èíôèëüòðàöèÿ. Ëåãî÷íûé ðèñóíîê óñèëåí, äåôîðìèðîâàí. ßâëåíèÿ ïíåâìîñêëåðîçà. Ñèíóñû ñâîáîäíû. Òåíü àîðòû è ñåðäöà ñ âîçðàñòíûìè èçìåíåíèÿìè.
Êëèíè÷åñêèéäèàãíîç:
Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
ñî÷åòàííûå: ãèïåðòîíè÷åñêàÿ áîëåçíü II ñò., III ñòåïåíü
ñîïóòñòâóþùèå: õðîíè÷åñêèé ãàñòðèò â ñòàäèè ðåìèññèè
îñëîæíåíèÿ: î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî, ÄÍ II ñòåïåíè
Îáîñíîâàíèåêëèíè÷åñêîãîäèàãíîçà
· Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ.
Ñóõèå ñâèñòÿùèå õðèïû ïðè àóñêóëüòàöèè ëåãêèõ. Ïåðèîäè÷åñêèå ïðèñòóïû óäóøüÿ (3-4 ðàçà â ãîä), êóïèðóþùèåñÿ ïðèåìîì áåòà-àäðåíîìèìåòèêîâ, âîçíèêàëè â îòâåò íà äåéñòâèå àëëåðãè÷åñêîãî ôàêòîðà — ïûëüöà ðàñòåíèé, áûòîâàÿ ïûëü. Òàêæå ïðèñòóïû âîçíèêàëè íà õîëîäå. Òàêèì îáðàçîì, ïðèñòóïû óäóøüÿ ñâÿçàíû ñ âîçäåéñòâèåì ðàçëè÷íîãî ðîäà àëëåðãåíîâ, ÷òî ïðåäñòàâëÿåò ñîáîé ñìåøàííóþ ôîðìó áðîíõèàëüíîé àñòìû.
· Ýìôèçåìà ëåãêèõ.
Áî÷êîîáðàçíàÿ ãðóäíàÿ êëåòêà, óìåíüøåíèå åå ïîäâèæíîñòè ïðè äûõàíèè, êîðîáî÷íûé ïåðêóòîðíûé çâóê, èñ÷åçíîâåíèå çîíû àáñîëþòíîé ñåðäå÷íîé òóïîñòè, îïóùåíèå íèæíåé ãðàíèöû ëåãêèõ è îãðàíè÷åíèå ýêñêóðñèè ëåãî÷íîãî êðàÿ.
· Ïíåâíîñêëåðîç.
Óñèëåíèå ëåãî÷íîãî ðèñóíêà, ñêëåðîòè÷åñêèå èçìåíåíèÿ íà ðåíòãåíîãðàììå îðãàíîâ ãðóäíîé êëåòêè
· Î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî
Îñíîâûâàÿñü íà æàëîáàõ ïàöèåíòà (ïîâûøåíèå òåìïåðàòóðû òåëà äî 38,1 0Ñ, èçìåíåíèå õàðàêòåðà ìîêðîòû íà ñëèçèñòî-ãíîéíûé, áîëü â ïðàâîé ïîëîâèíå ãðóäíîé êëåòêè, îòäûøêà ïðè ìèíèìàëüíîé ôèçè÷åñêîé íàãðóçêå, îáùàÿ ñëàáîñòü, íåäîìîãàíèå) ìîæíî ïðåäïîëîæèòü íàëè÷èå ó íåãî èíòîêñèêàöèîííîãîñèíäðîìà, à òàêæå ñèíäðîìà îáùèõ âîñïàëèòåëüíûõ èçìåíåíèé è âîñïàëèòåëüíûõ èçìåíåíèé ëåãî÷íîé òêàíè, õàðàêòåðíûõ äëÿ ïíåâìîíèè.
Äàííûå îáúåêòèâíîãî îáñëåäîâàíèÿ (ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè: â ëåãêèõ ñïðàâà â íèæíåé äîëå — íåãîìîãåííàÿ èíôèëüòðàöèÿ; ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà, âëàæíûå ìåëêîïóçûð÷àòûå õðèïû â íèæíèõ îòäåëàõ ïðàâîãî ëåãêîãî) ïîäòâåðæäàþò íàëè÷èå ïåðå÷èñëåííûõ ðàíåå ñèíäðîìîâ, à èìåííî ñèíäðîìà âîñïàëèòåëüíûõ èçìåíåíèé ëåãî÷íîé òêàíè, ÷òî ïîçâîëÿåò ñ âûñîêîé äîëåé âåðîÿòíîñòè ïðåäïîëîæèòü íàëè÷èå ó ïàöèåíòà ïíåâìîíèþâíèæíåéäîëåïðàâîãîëåãêîãî.
Ðàçìåùåíî íà Allbest.ru
18 июля 201842115 тыс.
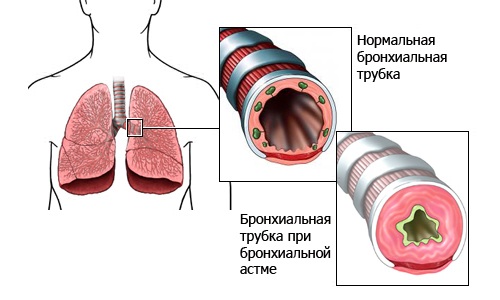
В настоящее время астма (от древнегреч. «задыхаться», «тяжело дышать») рассматривается как хронический неинфекционный воспалительный процесс с патологическим изменением реактивности бронхов. Последним подразумевается иммуноаллергический механизм, который при определенных неблагоприятных условиях вызывает резкое, спастическое сужение воздухоносных просветов, гиперсекрецию слизи и, соответственно, сокращение объема поступающего в легкие воздуха, – что и приводит к развитию характерного для бронхиальной астмы приступа удушья.
Эпидемиологические данные в отношении бронхиальной астмы зависят от ряда факторов. Так, заболевание в большинстве случаев манифестирует у детей и молодых людей, хотя начало возможно в любом возрасте. В младших возрастных категориях преобладают лица мужского пола, в выборках среднего и пожилого возраста это различие нивелируется.
Распространенность бронхиальной астмы оценивается в пределах 5-10%, причем в зависимости от конкретной страны и/или региона эти данные варьируют достаточно широко. В России астмой страдают от 3 до 6-7 процентов населения. В целом, отмечается тенденция к увеличению заболеваемости; с другой стороны, в ряде государств доказана высокая эффективность масштабных профилактических мер, существенно снизивших эпидемиологические показатели.
Причины
Причины, механизмы, закономерности развития бронхиальной астмы, – то есть всё то, что охватывается понятием «этиопатогенез», – к настоящему времени прояснены не до конца. Большинство исследователей склоняются к гипотезе о полиэтиологической природе заболевания: согласно этой концепции, астматический иммуноаллергический воспалительный процесс может быть запущен множеством различных причин, и в действительности триггером выступают различные комбинации таких факторов.
Определенную роль играет наследственность. К факторам риска относят любые раздражения верхних дыхательных путей: агрессивные химические испарения в загрязненном воздухе, аллергические реакции на растительную пыльцу или запах краски, острые респираторные вирусные инфекции, а также пищевые аллергены, бытовая пыль (где всегда в большом количестве присутствуют микроскопические клещи и продукты их жизнедеятельности), продолжительный прием некоторых медикаментов, заболевания верхних отделов желудочно-кишечного тракта. Известно, что очередной приступ астмы может быть спровоцирован резким изменением погоды, сильным ароматом, эмоциональным потрясением, физической нагрузкой или любым другим сенсибилизирующим фактором.
Особую группу риска составляют люди, чьи профессии связаны с химической промышленностью, лакокрасочным производством, парфюмерией, пребыванием в запыленных помещениях и т.п.
Длительное течение астмы, особенно при отсутствии адекватного лечения, приводит к склерозу бронхиальных стенок (замещению паренхимы соединительной тканью), что дополнительно утяжеляет клиническую ситуацию.
Симптоматика
Клиническая картина бронхиальной астмы изучена достаточно хорошо; существует ряд классификаций, построенных на различных критериях (например, в зависимости от особенностей течения различают интермиттирующую и персистирующую формы, выделяют несколько степеней тяжести и терапевтической контролируемости, и т.д.).
Классическая клиника астмы включают следующие симптомы.
Приступ начинается мучительным надсадным кашлем, преимущественно в ночное или утреннее время: человек не может откашляться, при этом нарастает нехватка воздуха, чувство стеснения грудной клетки, удушье и прочие соответствующие симптомы. Пациент старается принять вынужденную позу, в которой дыхание поддерживается дополнительной мускулатурой и несколько облегчается: сесть, наклонившись вперед и упершись руками в колени. Утрачивается ритмичность дыхания, вдох становится коротким, судорожным (больной «хватает губами воздух»), а выдох долгим и трудным. Набухают шейные вены, лицо отекает. В фазе обратного развития приступа мокрота постепенно отходит, несколько приглушаются хрипы, удушье отступает по мере восстановления воздухоносных просветов в бронхах.
Дополнительно отмечается обусловленные гипоксией слабость, головная боль и головокружение, цианотичный оттенок кожи, тахикардия. Хроническим сердечно-легочным заболеваниям сопутствует специфическая деформация конечных пальцевых фаланг и ногтевых пластин (синдром барабанных палочек, синдром часовых стекол).
Однако даже в промежутках между приступами сохраняется характерное астматическое дыхание, – шумное, турбулентное, с хрипами и присвистом.
Типичными осложнениями бронхиальной астмы выступают сердечная и дыхательная недостаточность, эмфизема легких с соответствующим симптомокомплексом. Жизнеугрожающим развитием, особенно на фоне неадекватной терапии или ее отмены, является т.н. астматический статус – состояние практически непрерывного и постоянно усугубляющегося приступа, который без экстренной медицинской помощи может результировать летальным исходом.
Диагностика
Диагностика бронхиальной астмы требует пульмонологического обследования, начиная со сбора жалоб и подробного анамнеза, стандартного осмотра, аускультации, перкуссии. Производятся спирометрические пробы для оценки функций внешнего дыхания. Назначаются клинические и биохимические анализы, исследование газового состава и иммунных факторов крови, анализ мокроты. Из инструментальных методов в данном случае наиболее информативны рентгенография органов грудной клетки, бронхоскопия.
Лечение
Бронхиальная астма относится к числу тех заболеваний, лечение которых требует кардинальной коррекции образа жизни, бдительности пациента к собственному состоянию и постоянного соблюдения особого режима. Курение исключается сразу и безоговорочно, во многих случаях решается вопрос рационального трудоустройства (ряд профессий противопоказан). Необходимо максимально снизить вероятность контакта с любыми известными или предполагаемыми аллергенами.
В последнее время расширяется спектр медикаментозных средств, – не только в виде пресловутых «баллончиков», которые больной бронхиальной астмой должен постоянно иметь при себе, но и в других фармакологических формах, – способствующих купированию астматического приступа, восстановлению просвета и проходимости воздухоносных путей, отхождению гиперсекреторной слизи. Практикуется антигистаминная и десенсибилизирующая терапия, обязательно принимаются меры по профилактике (и антибиотическому лечению, если необходимо) острых и хронических инфекционно-воспалительных заболеваний органов дыхания. Около 25% больных получают противовоспалительные глюкокортикостероидные препараты.
В целом, бронхиальная астма даже в тяжелых формах поддается лечению, и сегодня удается добиться устойчивых длительных ремиссий, – однако необходимым условием этого выступает ответственное отношение пациента к собственному здоровью и комплайентное следование всем рекомендациям лечащего врача-пульмонолога.