Презентация по терапии на тему бронхиальная астма
1
Бронхиальная астма
2
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, которое характеризуется: наличием обратимой обструкции бронхов, наличием воспалительного процесса в области слизистой бронхов, гиперреактивностью бронхов к факторам внешней среды. GINA (General Initiative for Asthma), пересмотр 2002 года.
3
Факторы риска БА
4
Внутренние факторы: генетическая предрасположенность; генетическая предрасположенность; атопия (гиперпродукция IgE в ответ на поступление аллергена); атопия (гиперпродукция IgE в ответ на поступление аллергена); гиперреактивность дыхательных путей; гиперреактивность дыхательных путей; пол (чаще у женщин); пол (чаще у женщин); расовая принадлежность. расовая принадлежность.
5
Внешние факторы домашние аллергены: домашние аллергены: домашняя пыль (домашний клещ); домашняя пыль (домашний клещ); аллергены животных; аллергены животных; аллергены тараканов; аллергены тараканов; грибы (плесень); грибы (плесень); внешние аллергены: внешние аллергены: пыльца; пыльца; грибы; грибы; профессиональные (сенсибилизаторы); профессиональные (сенсибилизаторы); курение; курение; воздушные поллютанты; воздушные поллютанты; респираторные инфекции; респираторные инфекции; паразитарные инфекции; паразитарные инфекции; диета и лекарства; диета и лекарства; ожирение. ожирение.
6
Факторы, которые провоцируют обострение БА: домашние и внешние аллергены; домашние и внешние аллергены; поллютанты помещений и внешние поллютанты; поллютанты помещений и внешние поллютанты; респираторные инфекции; респираторные инфекции; физическая нагрузка и гипервентиляция; физическая нагрузка и гипервентиляция; изменение погодных условий; изменение погодных условий; двуокись серы; двуокись серы; пища, пищевые добавки, лекарства; пища, пищевые добавки, лекарства; чрезмерные эмоциональные нагрузки; чрезмерные эмоциональные нагрузки; курение (пассивное и активное); курение (пассивное и активное); ирританты (домашний аэрозоль, запах краски). ирританты (домашний аэрозоль, запах краски).
7
Клетки, участвующие в формировании воспалительного процесса при БА : Первичные эффекторные клетки: тучные клетки (гистамин); макрофаги (цитокины); эпителиальные клетки. Вторичные эффекторные клетки: эозинофилы; Т-лимфоциты; нейтрофилы; тромбоциты.
8
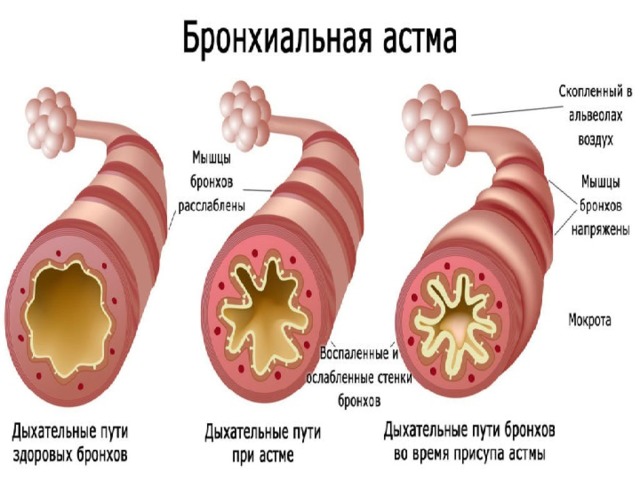
Формы бронхиальной обструкции: острый бронхоспазм, острый бронхоспазм, отек стенки бронха (подострый), отек стенки бронха (подострый), хроническая обтурация слизью, хроническая обтурация слизью, ремоделирование стенки бронха. ремоделирование стенки бронха. В норме ОФВ1 (объем форсированного выдоха за первую секунду) — не менее 75% от ЖЕЛ. В норме ОФВ1 (объем форсированного выдоха за первую секунду) — не менее 75% от ЖЕЛ.
9
Степени легочной обструкции: более 70% — легкая; 69-50% — умеренная; менее 50% — тяжелая.
10
КЛАССИФИКАЦИЯ БА (ПО МКБ Х): БА: атопическая (экзогенная); атопическая (экзогенная); неаллергическая (эндогенная, аспириновая); неаллергическая (эндогенная, аспириновая); смешанная (аллергическая + неаллергическая); смешанная (аллергическая + неаллергическая); неуточненная. неуточненная. Астматический статус (острая тяжелая БА). Астматический статус (острая тяжелая БА). Аспириновая: при БА наблюдается дефицит PG, а аспирин (как и другие НПВС) еще сильнее снижают их уровень. Салициловая кислота содержится в различных продуктах, поэтому важно не перепутать эту форму БА с пищевой аллергией. Аспириновая: при БА наблюдается дефицит PG, а аспирин (как и другие НПВС) еще сильнее снижают их уровень. Салициловая кислота содержится в различных продуктах, поэтому важно не перепутать эту форму БА с пищевой аллергией.
11
КЛАССИФИКАЦИЯ ТЯЖЕСТИ БА Ступень 1: интермиттирующая БА симптомы реже 1 раза в неделю; короткие обострения; ночные симптомы не чаще 2 раз в месяц; показатели ОФВ1 или ПСВ составляют 80% и более от должных значений; вариабельность показателей ПСВ или ОФВ1 составляет менее 20%.
12
Ступень 2: легкая персистирующая БА симптомы чаще 1 раза в неделю, но реже 1 раза в день; симптомы чаще 1 раза в неделю, но реже 1 раза в день; обострения могут влиять на физическую активность и сон; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 2 раз в месяц; ночные симптомы чаще 2 раз в месяц; показатели ОФВ1 или ПСВ составляют 80% и более от должных значений; показатели ОФВ1 или ПСВ составляют 80% и более от должных значений; вариабельность показателей ПСВ или ОФВ1 составляет 20-30%. вариабельность показателей ПСВ или ОФВ1 составляет 20-30%.
13
Ступень 3: персистирующая БА средней тяжести ежедневные симптомы; ежедневные симптомы; обострения могут влиять на физическую активность и сон; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 1 раза в неделю; ночные симптомы чаще 1 раза в неделю; ежедневный прием ингаляционных в2- агонистов; ежедневный прием ингаляционных в2- агонистов; показатели ОФВ1 или ПСВ составляют 60-80% от должных значений; показатели ОФВ1 или ПСВ составляют 60-80% от должных значений; вариабельность показателей ПСВ или ОФВ1 составляет более 30%. вариабельность показателей ПСВ или ОФВ1 составляет более 30%.
14
Ступень 4: тяжелая персистирующая БА ежедневные симптомы; ежедневные симптомы; частые обострения; частые обострения; частые ночные симптомы; частые ночные симптомы; ограничение физической активности; ограничение физической активности; показатели ОФВ1 или ПСВ составляют менее 60% от должных значений. показатели ОФВ1 или ПСВ составляют менее 60% от должных значений.
15
ЛЕЧЕНИЕ БА Комплексная терапия больных БА 1. Обучение больных. 2. Оценка и мониторинг тяжести БА. 3. Элиминация триггеров или контроль их влияния на течение болезни. 4. Разработка плана медикаментозной терапии для постоянного лечения. 5. Разработка плана лечения в период обострения. 6. Обеспечение регулярного наблюдения.
16
Элиминация вредных факторов из окружающей среды больного астмой: удалить ковры из спальни; удалить перья; применять непропускаемые постельные покрывала; ежедневно стирать постель в горячей воде; применять средства, ликвидирующие сапрофитов; не держать в квартире животных и птиц; не курить в помещениях, где находятся больные; предупреждать инфекции дыхательных путей.
17
Лекарственная терапия I. Препараты для контроля за течением астмы ингаляционные ГКС (беклометазона дипропионат, будесонид, флунизомид, флутиказон, триамцинолона ацетонид); системные ГКС (преднизолон, метилпреднизолон); (!) п/э: кандидоз полости рта, охриплость голоса, кашель от раздражения слизистой; натрия кромогликат (интал); недокромил натрия (тайлед); теофиллин замедленного высвобождения (теопек, теодур); ингаляционные в2-агонисты длительного действия (формотерол, сальметерол); антилейкотриеновые препараты: а) антагонисты рецепторов к цистеинил-лейкотриену 1 (монтелукаст, зафирлукаст), б) ингибитор 5-липооксигеназы (зилеутон).
18
II. Симптоматические средства (для неотложной помощи) ингаляционные в2-агонисты быстрого действия (сальбутамол, фенотерол, тербуталин, репротерон); системные ГКС; антихолинергические препараты (ипратропиум бромид (атровент), окситропиума бромид); метилксантины (теофиллин в/в, эуфиллин).
19
III. Нетрадиционные методы лечения акупунктура; гомеопатия; йога; ионизаторы; спелеотерапия; метод Бутейко; и др.
20
Степень тяжести Ежедневный прием препаратов для контроля заболевания Другие варианты лечения Ступень 1 Нет необходимости Ингаляционные в2-агонисты по потребности Ступень 2 Ингаляционные ГКС ( мкг будесонида) + ингаляционные в2-агонисты длительного действия Теофиллин замедленного действия, или Кромон, или антилейкотриеновый препарат Ступень 3 Ингаляционные ГКС ( мкг будесонида) + ингаляционные в2- агонисты длительного действия Ингаляционные ГКС + теофиллин замедленного действия, или ингаляционный ГКС > 800 мкг, или ингаляционный ГКС мкг + антилейкотриеновый препарат Ступень 4 Ингаляционные ГКС (> 800 мкг будесонида) + ингаляционные в2-агонисты длительного действия + 1 или более препаратов, если это необходимо: теофиллин; антилейкотриеновый препарат; пероральный в2-агонист длительного действия; пероральный ГКС.
Источник

БРОНХИАЛЬНАЯ АСТМА
Выполнила : 33–ф группа

Что такое Бронхиальная астма?
— это заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной бронхообструкцией, гиперсекрецией слизи, отеком стенки бронхов.
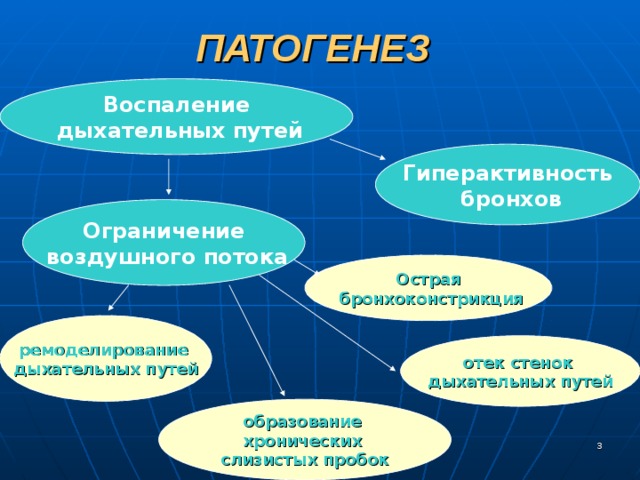
ПАТОГЕНЕЗ
Воспаление
дыхательных путей
Гиперактивность
бронхов
Ограничение
воздушного потока
Острая
бронхоконстрикция
ремоделирование
дыхательных путей
отек стенок
дыхательных путей
образование
хронических
слизистых пробок

Факторы риска развития Бронхиальной астмы:
- Внутренние факторы
– генетическая предрасположенность
– атопия
– пол
– гиперреактивность дыхательных путей
- Внешние факторы
— вызывающие развитие БА у предрасположенных к этому людей
— приводящие к обострению БА и/ или длительному сохранению симптомов болезни

Лекарственные средства
- антибиотики, особенно пенициллинового ряда,
- сульфаниламиды,
- витамины,
- ацетилсалициловая кислота и другие нестероидные противовоспалительные препараты.
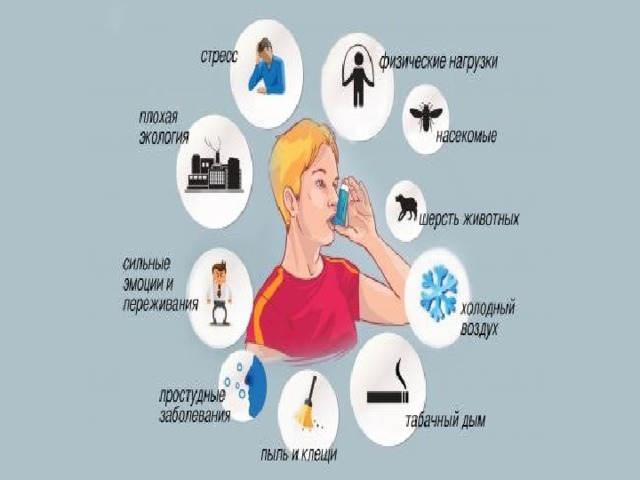

Внешние факторы, провоцирующие развитие или ухудшение течения бронхиальной астмы

Клинические формы БА
- экзогенная (атипическая),
- эндогенная
(неутопическая, криптогенная),
- аспириновая,
- астма физического усилия,
- психоэмоциональная.

Клиника
Симптомы БА включают:
- Свистящие хрипы, обычно экспираторного характера
- Одышку обычно приступообразную
- Чувство «заложенности» в грудной клетке
- Кашель, чаще непродуктивный
- Иногда – отделение белой, «стекловидной» мокроты в конце приступа удушья.

Клиника
- При обострении заболевания больной может принимать вынужденное положение тела, при котором чувство нехватки воздуха беспокоит его меньше.
- Наблюдаются экспираторная одышка, раздувание крыльев носа при вдохе, прерывистая речь, возбуждение, включение вспомогательной дыхательной мускулатуры.
- Грудная клетка во время приступа расширяется и занимает инспираторное положение.

Астматический статус
— затянувшийся приступ БА, устойчивый к проводимой терапии и характеризующийся выраженной и остро прогрессирующей дыхательной недостаточностью, обусловленной обструкцией воздухопроводящих путей, при сформировавшейся резистентности больного к адреностимулирующим средствам.

Диагностика Бронхиальной астмы:
- Диагноз БА часто может быть поставлен только на основании данных анамнеза и осмотра.
- Оценка функции легких и, особенно, обратимости обструкции, значительно повышает достоверность диагноза
- Оценка аллергического статуса может помочь в выявлении и устранении факторов риска .

Особенности анамнеза
- факторы, провоцирующие обострения; сезонность обострений;
- повторные обструктивные бронхиты, протекающих на фоне нормальной температуры;

Особенности анамнеза
- сопутствующие аллергические заболевания (атопический дерматит, аллергический ринит, аллергический конъюнктивит и т.д.);
- наследственную отягощенность по аллергическим заболеваниям, в том числе БА;
- исчезновение симптомов при устранении контакта с аллергеном (эффект элиминации);

Визуальный осмотр
- При перкуссии над легкими определяется коробочный звук, нижние границы легких смещены вниз, подвижность краев во время вдоха и выдоха резко ограничена.
- При аускультации отмечается удлиненный выдох, выслушивается большое количество сухих свистящих хрипов.

Визуальный осмотр
- В случае астматического статуса количество сухих хрипов может уменьшаться («немое легкое»).
- К концу приступа появляются жужжащие, влажные незвучные хрипы.
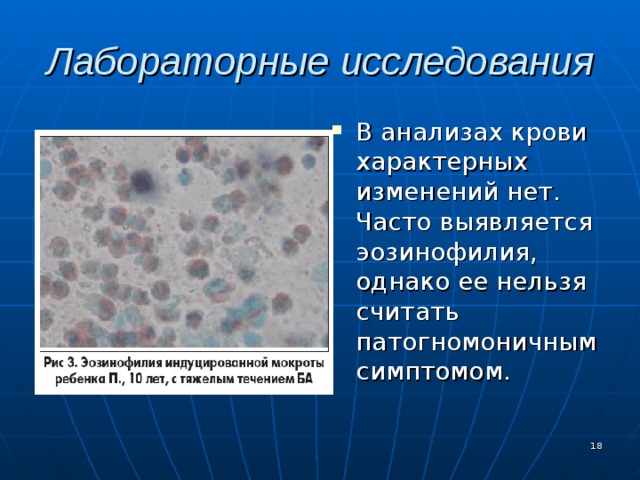
Лабораторные исследования
- В анализах крови характерных изменений нет. Часто выявляется эозинофилия, однако ее нельзя считать патогномоничным симптомом.

Исследование мокроты
- при обострении определяются эозинофилы, спирали Куршмана, кристаллы Шарко-ЛеЙдена.

Исследование кислотно-основного состояния и газового состава крови
- возникновение гипокапнии,
- увеличение парциального давления углекислого газа (рСО2).

Рентгенография легких
- Неспецифичность.
- Во время обострений — признаки эмфизематозного вздутия легочной ткани, куполы диафрагмы уплощены, ребра расположены горизонтально.
- При затянувшемся приступе могут развиться ателектазы и эозинофильные инфильтраты.
- Во время ремиссий рентгенологические изменения чаще всего не определяются.

Кожные тесты
- позволяют определить спектр сенсибилизации,
- выявить факторы риска и триггеры, на основании чего в дальнейшем рекомендуются профилактические мероприятия и специфическая аллерговакцинация.
- Однако следует учитывать, что у ряда больных кожные тесты могут быть ложно негативными или ложнопозитивными.

Спирометрия
- Оценивают степень обструкции, ее обратимость и вариабельность, а также тяжесть течения заболевания.
- Функция легких считается нормальной при отношении ОФВ к ФЖЕЛ, равной более 80-90%.
- Любые значения ниже предполагают бронхиальную обструкцию.
- Ингаляция бронхолитика при БА вызывает увеличение ОФВ более 12%.
- С помощью этих же методов подбирается наиболее эффективный для данного больного бронхолитик.

- Для диагностики БА наибольшее значение имеют следующие показатели:
- ОФВ 1 – объем форсированного выдоха в первую секунду,
- ФЖЕЛ – форсированная жизненная емкость
- ПСВ – пиковая скорость выдоха
- Показатели гиперреактивности дыхательных путей

Тесты с метахолином, гистамином, физическими нагрузками.
При БА регистрируется не менее 20% падение показателя ОФВ 1 , измеряемым до и между возрастающими концентрациями ингалируемого агента.

Бронхоскопия проводится только В случаях трудной дифференциальной диагностики (инородное тело, пороки развития, онкология).

Самоконтроль Пикфлуометрия
— определение пиковой скорости выдоха.
При БА пиковая скорость выдоха (ПСВ) увеличивается не менее чем на 15% после ингаляции бронхолитика.
Для контроля за БА также учитывается разброс показателей в вечерние и утренние часы.
Метод позволяет проводить пациентам самостоятельный ежедневный мониторинг своего состояния в течение 2-3 месяцев, что необходимо для коррекции терапии согласно ступенчатому подходу к лечению БА.

Дифференциальная диагностика
- ХОБЛ;
- аспирацию инородного тела;
- бронхиолит;
- муковисцидоз;
- первичные иммунодефициты;
- синдром первичной цилиарной дискинезии;
- трахео- или бронхомаляцию;
- стеноз или сужение дыхательных путей, связанные с наличием гемангиом или других опухолей, гранулем или кист;
- облитерирующий бронхиолит;
- интерстициальные заболевания легких;
- пороки развития сосудов, вызывающие внешнее сдавление дыхательных путей;

Дифференциальная диагностика
- застойные пороки сердца;
- сердечную астму;
- туберкулез;
- бронхолегочную дисплазию;
- долевую эмфизему;
- синдром гипервентиляции (синдром Да Коста);
- симптоматический бронхоспазм у больных истерией;
- дисфункцию голосовых связок;
- метастазирующий карциноид;
- бронхоспазм у больных узелковым периартериитом;
- диссеминированную эозинофильную коллагеновую болезнь;
- коклюш;
- психогенное диспноэ.

Дифференциальная диагностика (методы обследования)
- рентгенография легких (выявление пневмоторакса, объемных процессов, поражения плевры, буллезных изменений, интерстициального фиброза и др.);
- ЭКГ, ЭХОКГ (исключение поражения миокарда);
- общий анализ мокроты;
- общеклинический анализ крови;
- бронхоскопия;
- томография;
- ФВД.

Течение и прогноз БА
- У большинства больных под систематическим наблюдением врача и при условии адекватного лечения удается добиться улучшения (в основном при средней тяжести течения).
- Прогноз заболевания зависит от клинико-патогенетического варианта течения БА (при атопической БА он более благоприятный), тяжести, характера течения и эффективности терапии.
- Если рассматривать течение бронхиальной астмы у детей, то возможно спонтанное выздоровление в пубертатном периоде.
- Однако в 60-80% случаев бронхиальная астма, начавшаяся в детстве, продолжается и во взрослом периоде.

К понятию «выздоровление» при бронхиальной астме надо подходить с осторожностью, поскольку выздоровление при БА, по существу, представляет лишь длительную клиническую ремиссию, которая может нарушиться под влиянием различных причин.
БА – угрожающее жизни заболевание!

Лечение бронхиальной астмы

Лечение
- соблюдение противоаллергического режима медикаментозное немедикаментозное
- соблюдение противоаллергического режима
- медикаментозное
- немедикаментозное

Ингаляционные глюкокортикостероиды (ИГКС)
- увеличивают апоптоз и снижают количество эозинофилов путем ингибирования интерлейкина-5 (lL-5),
- приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов, улучшают функцию 3-адренорецепторов как путем синтеза новых, так и, повышая их чувствительность, стимулируют эпителиальные клетки.

Основные пути доставки лекарственных средств в дыхательные пути
- дозированные аэрозольные ингаляторы (ДЛИ): обычные, «легкое дыхание», в комбинации со спейсером;
- дозированные порошковые ингаляторы: одноразовые, мультидозовые резервуарные, мультидозовые блистерные;
- небулайзеры: ультразвуковые, струйные.

Формы выпуска
- аэрозоль (беротек, сальбутамол и др.);
- таблетки (сальтос, действующих около 12 ч);
- порошок — сальбен (сальбутамол в ингаляторе циклохалер).


