Правило светофора при бронхиальной астме
Страницы работы

Фрагмент текста работы
Случаи
обращения за медицинской помощью в связи с обострением астмы.
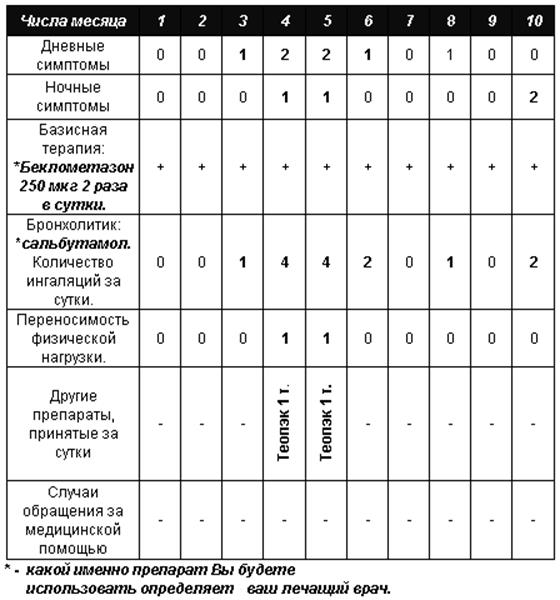
По какой схеме разрабатывается индивидуальный план Вашего
лечения. Правило «светофора».
Индивидуальный
план лечения разрабатывается вместе с лечащим врачом. Для его разработки, как
минимум, необходимо знать Ваш лучший показатель пиковой скорости выдоха (ПСВ);
от него и будем отталкиваться. В этом плане лечения указываются основные
направления ваших действий, когда Вы останетесь с болезнью «один на
один». Поскольку он индивидуальный, то все, что в нем указано, относится
только к Вам лично. Для всех сложных ситуаций существует единственно правильное
решение — связаться с вашим врачом и попросить совета.
Для
разработки эффективного индивидуального плана может потребоваться довольно
много времени, но каждая следующая плановая консультация у вашего врача будет
делать его более «совершенным».
Такой план обычно включает следующие пункты:
1.
«Базисная»
терапия.
o
Определяются
дозы препаратов для длительного приема (контроля астмы) и режим их приема. Это
могут быть ингаляционные гормоны, кромоны или антилейкотриеновые препараты.
o
Например:
Тайлед по 4 мг (2 ингаляции) 2 раза в день в течение 3-х месяцев с последующей
консультацией для коррекции терапии.
2.
Указываются
Ваши индивидуальные провоцирующие факторы и аллергены.
o
Например:
Домашняя пыль, Физическая нагрузка.
o
Выдаются
рекомендации — что делать, чтобы избежать воздействия этих факторов.
3.
Как
распознать начало обострения астмы.
o
Во-первых,
нужно знать признаки
недостаточного контроля над астмой;
o
Во-вторых,
— признаки острого приступа удушья;
o
В-третьих,
— признаки затяжного обострения
астмы.
4.
Указываются
дозы препаратов «скорой
помощи» при приступе удушья.
o
Например:
Сальбутамол 2 ингаляции, Эуфиллин 0.25, 1 таблетка внутрь.
5.
Ваши
действия при первых признаках простуды.
o
Здесь
может быть рекомендован прием дополнительных лекарств, усиление
«базисной» терапии, возможно, врач будет рекомендовать связаться с
ним.
o
Например:
Тайлед по 4 мг (2 ингаляции) 4 раза в сутки; Сальбутамол по 1 ингаляции за 15
минут до приема Тайледа (4 раза в сутки); Связаться по телефону.
План Ваших действий при признаках
затяжного обострения астмы. Правило «светофора»:
Условно, Вы можете находиться в трех «зонах» —
от благополучной «зеленой», до требующей неотложных действий
«красной». Для определения, в какой зоне Вы находитесь, Вам
потребуется пикфлоуметр и данные вашей пикфлоуметрии.
1.
ЗЕЛЕНАЯ ЗОНА
— все в порядке.
o
Симптомы
отсутствуют и не препятствуют обычной деятельности или сну.
o
ПСВ более
80% от Ваших лучших показателей.
o
Вариабельность
(изменение) показателей в течение суток менее 20%.
o
Рекомендовано
соблюдение вашего обычного лечения и плановая консультация вашего врача (обычно
раз в 3 месяца) для коррекции терапии.
2.
ЖЕЛТАЯ ЗОНА — необходима осторожность.
o
Легкая
одышка в течение дня, хуже переносится физическая нагрузка, возможно
возникновение ночных симптомов.
o
Потребность
в бронхорасширяющих средствах возрастает — более 4 ингаляций в сутки.
o
ПСВ 60 —
80% от Ваших лучших показателей.
o
Требуется
консультация лечащего врача. Показан прием бронхорасширяющих средств и, если
это заранее рекомендовано врачом, — муколитиков (отхаркивающих — АЦЦ,
амброксола, др.). Возможно, врач рекомендует короткий курс гормонов внутрь
(курс преднизолона на 3 — 5 дней со снижением дозы) или удвоение дозы
ингаляционных «базисных» препаратов — ингаляционных гормонов или
кромонов.
o
Если Вы
часто «сползаете» в эту зону — следует пересмотреть план вашего
лечения с лечащим врачом.
3.
КРАСНАЯ ЗОНА
— тревога.
o
Симптомы
беспокоят как днем, так и ночью; одышка при небольшой физической нагрузке;
o
Потребность
в бронхорасширяющих до 12-ти и более ингаляций в сутки
Похожие материалы
- Гемопоэз и обмен веществ. Acidum ascorbinicum. Cyanocobalaminum. Ferroplex. Ferro-Gradument. Ferrum Lek
- Коллагенозы. Показания больному с умеренным остеоартрозом коленного сустава. Отличия артрита от артроза
- Антибиотики. Benzylpenicillinum-natrium. Ampioxum. Gentamycini sulfas. Streptomycini sulfas. Cephazolin. Kefzol, Сеfаmezin
Информация о работе

Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Источник
12.02.2018
Что такое пикфлоуметр?
Пикфлоуметр это портативный прибор, который служит для измерения пиковой скорости выдоха (ПСВ), т.е. максимальной скорости воздушного потока при форсированном выдохе. Измерения ПСВ проводят в положении стоя, два раза в день до приема лекарств: утром, сразу после подъема, когда значения близки к минимальным, и вечером, через 10-12 часов (обычно значения ПСВ достигают наилучших показателей). Определение проводится 3 раза подряд с небольшими интервалами. Лучший показатель из 3-х измерений фиксируется и наносится на график. Регулярная регистрация этих показателей называется мониторированием ПСВ.
Для чего нужна пикфлоуметрия?
Областью применения этого метода являются любые обструктивные забо-левания легких, но при бронхиальной астме он особенно важен. Его значение можно сравнить с контролем артериального давления при гипертонической бо-лезни или глюкозы крови («сахара») при сахарном диабете.
Проводить регистрацию ПСВ можно как в кабинете врача, так для самокон-троля. Метод используется для того, чтобы установить диагноз, определить степень тяжести заболевания, степень контроля астмы, эффективность лечения. С помощью этого метода можно заранее предвидеть надвигающееся обостре-ние. Используется он и для диагностики профессиональной астмы и для уста-новления других провоцирующих факторов.
Как оценивать результаты измерения ПСВ (пиковой скорости выдоха)?
Сама по себе форма графика может рассказать о многом. При хорошем контроле форма графика близка к прямой линии, чем хуже контроль, тем более зигзагообразным выглядит график пикфлоуметрии. Утреннее снижение ПСВ называется «утренним провалом». Наличие даже одного утреннего провала говорит о недостаточном контроле бронхиальной астмы.
Как с помощью пикфлоуметра составить план действий при астме?
Данные мониторирования ПСВ являются одним из основных показателей при составлении плана действий при астме. План действий составляется врачом индивидуально для каждого пациента. Исходя из симптомов и показателей ПСВ, выделяется несколько зон, и для каждой расписываются необходимые ме-роприятия. Наиболее популярна система трех зон по принципу светофора: к зеленой зоне относятся показатели ПСВ > 80% от должных величин, к желтой – ПСВ в пределах 60-80%, а к красной – ПСВ
Примерный план ведения бронхиальной астмы: система зон скачать
Правила пользования пикфлоуметром.
— Пикфлоуметр – средство индивидуального пользования
— Пикфлоуметр должен быть всегда чистым перед использованием.
— Если возможно, проводите измерения стоя, держа пикфлоуметр горизон-тально. Пальцы не должны касаться шкалы закрывать отверстия в торце. Перед каждым измерением следует поставить указатель на отметку ноль.
— Перед измерением сделайте глубокий вдох. Мундштук пикфлоуметра следует плотно обхватить губами. Выдох должен быть максимально бы-стрым и резким.
— При проведении пикфлоуметрии регистрируется лучший показатель из трех измерений.
— Важна последовательная запись показаний пикфлоуметра (график пик-флоуметрии)
— Заменять пикфлоуметр следует ежегодно.
Как выбрать пикфлоуметр:
Шкала пикфлоуметра должна соответствовать величине Вашей пиковой скорости выдоха и ее колебаниям. В целом пикфлоуметры делятся на взрослые и детские, при этом взрослые градуируются от 50-60 л/мин до 700-850 л/мин, а детские от 35 до 300-350 л/мин. У детей старшего возраста ситуация менее оп-ределенная, и подбор осуществляется индивидуально с помощью лечащего вра-ча. В общем виде решение выглядит так: детям до 8-9 лет подходят детские мо-дели, в 8-12 лет следует учитывать рост ребенка (при росте 140 см и выше сле-дует выбрать пикфлоуметр для взрослых), и для более старшего возраста – взрослые модели.
Скачать нижние границы нормальных значений ПСВ можно здесь…
Скачать график пикфлоуметрии можно здесь…
Источник
Пикфлоуметрия поможет вам держать вашу астму под постоянным контролем.
Используйте свой пикфлуметр каждый день, и отслеживайте результаты, чтобы помочь вашему доктору контролировать заболевание и эффективность его лечения. Это также может помочь вам определить, ухудшается ли ваше состояние, даже прежде, чем у вас появятся симптомы приступа астмы.
Норма показателей выдоха или пиковая скорость выдоха (ПВС), наибольшая скорость, с которой воздух может проходить через дыхательные пути во время форсированного выдоха, при полностью надутых легких, т.е. после полного вдоха. Это измерение называется пикфоуметрией.
Пикфлоуметрия позволяет объективно оценивать функцию лёгких, в частности степень сужения воздухоносных путей и бронхов в частности.
 Пиковая скорость выдоха хорошо коррелирует с объём форсированного выдоха за первую секунду маневра форсированного выдоха (ОФВ1). Показатель ОФВ1 определяется путем спирометрии. Пиковая скорость выдоха обычно используется для диагностики астмы, сравнивая пикфлуометрию пациента с его нормальным личным рекордом ПСВ или с его прогнозируемым значением для конкретного больного. Значение пикфлоуметрии ниже нормы может быть предупреждающим сигналом ухудшения астмы.
Пиковая скорость выдоха хорошо коррелирует с объём форсированного выдоха за первую секунду маневра форсированного выдоха (ОФВ1). Показатель ОФВ1 определяется путем спирометрии. Пиковая скорость выдоха обычно используется для диагностики астмы, сравнивая пикфлуометрию пациента с его нормальным личным рекордом ПСВ или с его прогнозируемым значением для конкретного больного. Значение пикфлоуметрии ниже нормы может быть предупреждающим сигналом ухудшения астмы.
Пикфлоуметрия обеспечивает объективную оценку течения астмы.
Регулярный скрининг два раза в день в течение 2-3 недель важен для установления диагноза, а в начальном периоде заболевания эти значения могут помочь вам и вашему врачу в выявлении триггеров, провоцирующих астму, и в выборе наиболее подходящей терапии.
Так, например, если вы не можете достичь 80% от ваших лучших или прогнозируемых значений ПСВ в течение 2-3 недель даже после приема бронхолитических препаратов, вам может понадобиться начать курс кортикостероидов, чтобы вернуться к нормальным уровням пикфлоуметрии.
Таким образом, можно выделить основные возможности пикфлоуметрии:
1. Проведение скрининга для выявления больных астмой.
2. Оценка выраженности обструкции бронхов и тяжести течения астмы.
3. Определение степени обратимости бронхиальной обструкции.
4. Выявление некоторых факторов, провоцирующих бронхоспазм.
5. Дифференциальная диагностика бронхиальной астмы и других хронических заболеваний лёгких.
6. Проведение объективного мониторинга астмы в амбулаторных условиях.
— Наблюдение за колебаниями степени бронхиальной обструкции в течение дня.
-Наблюдение за реакцией на бронходилататоры в домашних условиях.
— Мониторинг функций лёгких во время работы и на рабочем месте.
7. Прогнозирование обострения бронхиальной астмы.
8. Планирование лечения.
9. Мониторинг ответа на терапию во время обострения.
10. Мониторинг реакции на длительное лечение.
Зоны пикфлоуметрии
Для простоты оценки пиковой скорости выдоха (ПСВ) используется принцип «Светофора», когда значения показаний делятся на зоны, которые соответствуют цветам светофора: зеленая, желтая и красная.
Зеленая зона. Зеленая зона – показатель нормы. Она сигнализирует, что астма находится под контролем. Нет выраженных симптомов астмы, больной физически активен, не имеет проблем со сном и может принимать лекарства, как обычно. Показатели ПВС в зеленой зоне составляют от 80% до 100% от прогнозируемых личных лучших значений.
Желтая зона. Желтая зона показаний находится в интервале от 50% до 80% от ваших лучших личных или прогнозируемых значений ПСВ, и сигнализирует об обострении заболевания, о том, что астма стала ухудшаться. Скорее всего, у вас могут наблюдаться эпизоды астмы, сопровождающиеся кашлем, свистящими хрипами, снижением физической активности и ночными симптомами, требующие увеличения принимаемых лекарств. Проконсультируйтесь с вашим врачом по поводу этого состояния.
Красная зона. Красная зона – сигнал тревоги. В красной зоне показатели ПСВ находятся в интервале ниже 50 % от ваших лучших личных значений. Вероятнее всего, вас ожидает скорый приступ астмы. Вы должны начать принимать ингаляционные препараты бронходилататоры и немедленно обратиться к врачу, если ваши показания пиковой скорости выдоха не вернуться к желтой или зеленой зоне в короткий срок, и, возможно, требуется госпитализация.
Нормальная пиковая скорость выдоха
Есть два типа нормальных показаний ПСВ: прогнозируемая пиковая скорость потока и личный рекорд пиковой скорости выдоха. Нормальные значения ПСВ могут варьироваться между разными людьми, в зависимости от их индивидуальных особенностей, таких как возраст, пол и рост.
Прогнозируемая пиковая скорость выдоха
Прогнозируемое значение ПСВ оценивается, а не измеряется. Эти значения основаны на средних данных ПСВ здоровых людей, такого же возраста, роста, пола и этнического происхождения, как и конкретный больной астмой. Проблемой этого показателя является то, что ваши личные данные могут находиться в диапазоне далеко выше или ниже прогнозируемого значения пиковой скорости выдоха и при этих значениях вы чувствуете себя нормально. Вот почему личный рекорд ПСВ, как правило, предпочтительнее, чем прогнозируемый.
Личный рекорд пиковой скорости выдоха
Личный рекорд ПВС измеряется путем регистрации значений 3-4 раза в день в течение нескольких дней, кода вы не испытываете симптомов астмы. Ваш личный рекорд ПВС – это наивысшее значение пиковой скорости выдоха, которое вам удалось достичь в этот период, период, когда вы чувствовали себя хорошо и не имели никаких симптомов астмы.
Личный рекорд пиковой скорости может увеличиться после применения бронходилататоров. Увеличение ПВС более чем на 20% существенно помогает диагностике бронхиальной астмы. Это еще одно полезное применение пикфлоуметра.
Разница между амплитудами утренних и вечерних значений ПСВ
Разница между самым высоким и самым низким значением пикфлоуметрии, измеренными в один день выражается в процентах от низкого значения. Самые низкие значения ПСВ обычно регистрируются рано утром, а самые высокие во второй половине дня. В дневное время ПСВ обычно изменяется незначительно. Колебания изменений более чем на 20% свидетельствуют в пользу бронхиальной астмы. Высокая вариабельность изменений ПСВ свидетельствует об увеличении степени тяжести заболевания.
Этот суточный разброс значений рассчитывается по формуле:
Суточный разброс = (ПСВ вечером – ПСВ утром ) / 0,5(ПСВ вечером + ПСВ утром)* 100
Как пользоваться пикфлоуметром
 | В идеале пикфлоуметрия должна проводиться утром, сразу после подъёма с постели и быть последней процедурой вечером. Установите бегунок шкалы пикфлоуметра на нулевое значение. Бегунок должен быть неподвижным. |
 | Возьмите пикфлоуметр горизонтально и встаньте прямо. |
 | Обхватите губами мундштук, при этом следите, что бы просвет не был закрыт языком. Не блокируйте руками вентиляционные отверстия в задней части прибора. Сделайте глубокий вдох, заполнив ваши легкие полностью. |
 | Сделайте выдох так сильно и быстро, как вы можете. Детям следует объяснить, что выдохнуть в прибор нужно так, чтобы можно было погасить свечи на торте. |
 | Переместите бегунок обратно, и повторите эти действия еще два раза. Если вы кашляете или допустили ошибку при пользовании прибором, не включайте это измерение в одну из трех попыток. Если это необходимо, вы можете отдохнуть между попытками. Запишите максимальное из трех чисел в вашем дневнике. |
 | Сравните полученные данные ПСВ с должными величинами соответствующими вашему возрасту, полу и росту или с личной наилучшей величиной ПСВ. Обычно к каждому пикфлоуметру прилагается таблица соответствующих значений ПСВ по полу, росту и возрасту. Если ваши показания в красной зоне, примите лекарство и немедленно обратитесь к врачу или в отделение неотложной помощи. |
Как оценивать результаты пикфлоуметрии
Зеленая зона: Личный рекорд пиковой скорости выдоха нужно умножить на 0,8. Т.е если ваш лучший ПВС 500 л/мин, то 500*0,8= 400 л/мин.
Все значения ПВС выше 400 будут находиться в зеленой зоне.
Желтая зона: Личный рекорд пиковой скорости выдоха нужно умножить на 0,5. Т.е если ваш лучший ПВС 500 л/мин, то 500*0,5= 250 л/мин. Следовательно, ваша желтая зона находится в интервале значений ниже 400 л/мин до 250 л/мин.
Красная зона: все значения ПВС, что находятся ниже границы желтой зоны, в нашем примере ниже показателя 250 л/мин., попадают в красную зону и требуют незамедлительных мер по нормализации нормального дыхания.
Источник
Пикфлоуметр − индивидуальный прибор для самоконтроля при бронхиальной астме, фиксирующий пиковую скорость выдоха (ПСВ), то есть максимальную скорость воздушного потока при форсированном выдохе.
Пикфлоуметрия является одним из методов диагностики и контроля над течением бронхиальной астмы. Применяют данный метод при любых обструктивных заболеваниях легких, но особенно он важен при бронхиальной астме.
Значение пикфлоуметрии можно сравнить с контролем артериального давления при гипертонической болезни или «сахара» (глюкозы) крови при сахарном диабете.
Метод используется для:
− установления диагноза и проведения дифференциальной диагностики заболеваний, сопровождающихся обструкцией дыхательных путей;
− диагностики профессиональной астмы и установления других провоцирующих факторов;
− определения степени тяжести заболевания;
− определения степени контроля бронхиальной астмы;
− определения эффективности лечения и первых признаков надвигающегося обострения заболевания.
Преимущества для пациента при использовании пикфлоуметра:
− позволяет контролировать правильность подобранной терапии;
− снижает потребность в частых консультациях врача (при правильном истолковании значений);
− предупреждает пациента об ухудшении состояния еще до возникновения заметных внешних проявлений заболевания, что позволяет провести своевременную коррекцию терапии.
Правила проведения пикфлоуметрии
Итак, каждому больному бронхиальной астмой рекомендована ежедневная пикфлоуметрия.
!!! Пикфлоуметрия наиболее информативна при длительным (не менее 3-х недель) и ежедневном применении.
На основании эпизодических замеров объективную оценку параметров произвести невозможно.
Измерять значение пиковой скорости выдоха (ПСВ) необходимо 2 раза в день.
Желательно проводить измерение в одни и те же часы.
В случае если пациент не применяет бронходилататоры, измерение проводится утром сразу после сна и вечером перед тем, как лечь спать.
Если пациентом уже используются бронхолитики, то утреннее измерение проводится до использования лекарственного препарата, а вечером через 3-4 часа после его применения.
Техника использования пикфлоуметра
!!! Пикфлоуметр − средство индивидуального пользования и должен быть всегда чистым перед использованием.
− Пикфлоуметрию проводят в положении стоя; пикфлоуметр держат горизонтально;
− Присоедините мундштук к пикфлоуметру;
− Перед каждым измерением ставьте указатель на отметку ноль;
− Не касайтесь пальцами шкалы и не закрывайте отверстия в торце;
− Сделайте глубокий вдох;
− Обхватите мундштук прибора губами. Сделайте максимально быстрый и сильный выдох через рот (детям объясните, что выдыхать нужно так, как будто гасишь свечи на праздничном торте праздника).
Выдыхаемый воздух оказывает давление на клапан прибора, который перемещает вдоль шкалы стрелку-указатель. Стрелка покажет пиковую скорость выдоха (ПСВ)
− Повторите процедуру 3 раза;
− Из трех полученных результатов выберите наибольший (наилучший) и отметьте его в дневнике самонаблюдения (рис.1).
ФИО | Применяемые препараты: | ||||||||||||||||||
Месяц / Дата | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | И т.д. | |||||||||
☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ☼ | ) | ||
800 | |||||||||||||||||||
750 | |||||||||||||||||||
700 | |||||||||||||||||||
650 | |||||||||||||||||||
600 | |||||||||||||||||||
550 | |||||||||||||||||||
500 | |||||||||||||||||||
450 | |||||||||||||||||||
400 | |||||||||||||||||||
350 | |||||||||||||||||||
300 | |||||||||||||||||||
250 | |||||||||||||||||||
200 | |||||||||||||||||||
150 | |||||||||||||||||||
100 | |||||||||||||||||||
50 | |||||||||||||||||||
Дополнительные сведения | |||||||||||||||||||
кашель | |||||||||||||||||||
Затрудненное дыхание | |||||||||||||||||||
Мокрота ¤ | |||||||||||||||||||
Примечание | |||||||||||||||||||
Рис.1. Таблица для записи результатов пикфлоуметрии. Примечание: ☼ − утреннее измерение; ) − вечернее измерение.
Оценка результатов пикфлоуметрии
Пиковая скорость выдоха (ПСВ) у каждого человека индивидуальна и зависит не только от возраста, пола, веса и роста.
Очевидно, что функция легких человека, длительно занимавшегося спортом (плаванием, велоспортом), и функция легких длительно больного бронхиальной астмой будут сильно отличаться друг от друга, даже при условии, что рост, вес, пол и возраст совпадают. В этом случае нужно ориентироваться не на должные (вычисляемые по таблицам среднестатистической нормы) показатели, а на свои лучшие, которые были зафиксированы в процессе лечения. Если у вас бронхиальная астма находится в фазе ремиссии, то есть проявления болезни отсутствуют, то лучший показатель ПСВ определяется в течение 2-3 недель проведения ежедневной пикфлоуметрии в этот период.
Для того, чтобы помочь пациенту контролировать течение бронхиальной астмы были разработаны специальные зоны (зеленая, желтая, красная).
Их можно рассчитать согласно должным значениям ПСВ (на основании специальных таблиц − можете спросить у лечащего врача) или рассчитать самостоятельно, зная свой лучший результат, зафиксированный вне периода обострения (см.выше).
В соответствии с этими зонами (зеленая, желтая, красная) врач устанавливает нижние границы значения ПСВ, равные 80% и 60% от должного значения ПСВ (рассчитывается по таблицам) или от лучшего результата (измеряется самостоятельно вне периода обострения).
Расчет границ зон по наилучшему показателю ПСВ (рис. 2)
При достижении самых лучших показателей скорости выдоха, приближающихся к нормальным и при отсутствие симптомов астмы, рассчитывают три цветные зоны.
Ваш самый лучший показатель пикфлоуметрии умножьте на 0,8.
Например, если у Вас лучшее значение пикфлоуметрии равно 600 л/мин, то 600 умножьте на 0,8. Полученный результат − 480 л/мин. Любое значение выше 480 л/мин будет относиться к так называемой зеленой зоне, что означает − нормальный уровень проходимости бронхов.
Для определения границ желтой зоны умножьте Ваш лучший показатель на 0,6.
Допустим, 600 * 0,6 = 360 л/мин, что будет нижней границей желтой зоны. А верхнюю границу желтой зоны вы уже знаете (ранее подсчитанное значение). Т.е. желтая зона в нашем примере будет находиться между 360 и 480 л/мин.
Красная зона находится ниже уровня нижней границы желтой зоны.
То есть, в нашем случае ниже 360 л/мин.
700 |
650 |
600 |
550 |
480 |
450 |
400 |
360 |
300 |
250 |
200 |
Рис.2.
«Зеленая зона» − показатель нормы − астма под контролем.
Физическая активность и сон не нарушены, симптомы болезни минимальны или отсутствуют. ПСВ ≥ 80% должных или лучших индивидуальных показателей. Суточный разброс показателей не превышает 20%. Терапия определяется тяжестью течения астмы.
«Желтая зона» − сигнал «Внимание».
Появляются клинические симптомы астмы в виде кашля, свистящих хрипов, одышки (особенно ночью), тяжести в груди. Снижается активность, нарушается сон. ПСВ составляет 60-80% от должных или лучших индивидуальных значений с суточным разбросом 20-30%.
Переход в «желтую зону» указывает на начинающееся или развившееся обострение. Необходим прием препаратов в соответствии с назначениями врача при этой клинической ситуации, при необходимости − усиление терапии.
«Красная зона» − зона тревоги.
Симптомы астмы присутствуют в покое и при нагрузке. Отмечаются кашель, одышка с участием в дыхании вспомогательной мускулатуры. Значение ПСВ менее 60% от должных или лучших индивидуальных значений с суточным разбросом более 30%.
Необходим прием препаратов для экстренной помощи (согласно рекомендованного врачом плана), незамедлительное обращение за медицинской помощью. Переход в «красную зону» свидетельствует о необходимости пересмотра плана медикаментозной терапии в «зеленой зоне».
!!! Любое значение пикфлоуметрии в красной зоне должно сопровождаться незамедлительным выполнением действий, согласно инструкции на этот счет вашего лечащего врача (дополнительная ингаляция бронхолитика и прочее), которые вы должны оговорить заранее.
Расчет суточного разброса показателей ПСВ:
( ПСВ (веч)− ПСВ(утр))/ 1/2 (ПСВ(веч) + ПСВ(утр)) x 100
Например: ПСВ (веч) = 600 л/мин, ПСВ(утр)=400 л/мин.
Расчет: (600-400) / ½ (600+400) x 100% = 40% суточный разброс.
Помните, постоянный контроль пиковой скорости выдоха позволяет контролировать течение бронхиальной астмы и своевременно проводить коррекцию терапии.
Автор статьи врач-аллерголог, гастроэнтеролог Латышева А.Н.
Источник Сибирский медицинский портал
Источник


