Положение ортопноэ при бронхиальной астме
Болезнь бронхиальная астма сопровождается невероятным количеством симптомов, но, пожалуй, самым тяжелым является одышка. Насколько сложными будут проявления патологии, зависит от ее тяжести, формы, принимаемого лечения, образа жизни, контакта с аллергенами и т.д. Ортопноэ при бронхиальной астме требует к себе особого внимания, о чем и пойдет речь далее.

Почему возникает одышка
Болезнь способствует чрезмерному накоплению вязкой слизи в бронхах. Это существенно усугубляет дыхание человека и портит качество жизни. Больным бронхиальной астмой невероятно сложно даются вдохи и выдохи, время от времени дают о себе знать приступы удушья, что обусловлено сильным накоплением вязкого секрета.
Ортопноэ возникает как естественная реакция человеческого организма на данный процесс. На начальном этапе развития клинические симптомы очень слабо выражены. Однако со временем проявления нарастают, становятся более продолжительными и тяжелыми. Это же относится и к удушью.
Данное явление стимулируется влиянием аллергенов или триггеров и может отзываться на сильное эмоциональное потрясение. Независимо от причины симптоматики, она успешно поддается лечению основной причины патологии.
Бывает, что астматику удалось добиться значительных улучшений относительно своего состояния здоровья, но одышка при этом остается. Здесь показано более серьезное лечебное воздействие, зависящее от типов одышки.
Классификация ортопноэ
В медицине разделяют три основных разновидности одышки:
- Инспираторный тип сопровождается проблематичным вдохом, что чаще встречается при сердечной астме.
- Экспираторный вид обозначает трудности с выдыханием. Происходит в результате спазмов органов дыхания.
- При смешанном типе наблюдаются проблемы, и с вдохом, и с выдохом. Свойственна для респираторных болезней, а также для многих других.
Сидячее или полусидячее положение (ортопноэ) больного
Определяя тип ортопноэ, специалист назначает курс лечения. Иногда очень сложно различить определенную разновидность симптоматики.
Пациент должен максимально четко донести информацию до врача, а тот, в свою очередь должен идентифицировать разновидность одышки.
Терапии поддается каждый тип одышки, при условии, что характер был выявлен своевременно и правильно. Если в результате лечения одышка не исчезает, необходимо рассматривать симптоматику по-новому.
Классифицировать одышку не нужно самому, так как это под силу только квалифицированному специалисту. Для понимания характера ортопноэ необходимо, глубоко вникнуть в клинику болезни.
Клиническая картина
Для астматика симптом одышки является классическим признаком болезни, который возникает в ответ на снижение кислорода в крови.
На что следует обратить внимание:
- учащенный ритм сердца;
- дезориентацию в пространстве, головокружения;
- головные боли;
- тошноту;
- помутнение в глазах, нечеткость видимости объектов.
Стоит заметить, что в легкой стадии БА не бывает перечисленных признаков. При присоединении данных симптомов необходимо незамедлительно обратиться к доктору.
Качественное адекватное лечение – залог успешного устранения ортопноэ. Кроме учащенного сердцебиения одышка не будет сопровождаться другими симптомами и возможные осложнения не возникнут.
Последствия одышки
Самым главным осложнением, требующим к себе особенного отношения, считается легочное сердце. К сожалению, если ортопноэ дошло до этого этапа, данное явление с трудом поддается восстановлению. Это обусловлено тяжелейшим состоянием здоровья, которое подразумевает ухудшение иммунных показателей и процессов метаболизма.
Когда наступает этот момент, больного беспокоит очень сильная одышка, которая не проходит даже в спокойном положении тела. Для заболевания свойственна болезненность мускулатуры сердца, которая отдает в спину.

Помимо этого симптом может указывать и на наличие других серьезных проблем. После правильного распознания проблемы, необходимо провести дополнительный курс терапии. Лечение должно быть нацелено на борьбу с конкретной болезнью.
Как распознать одышку
Любой тип ортопноэ должен быть диагностирован своевременно, после проведения половины курса лечения и через месяц после окончания. Из мер диагностики стоит подчеркнуть:
- лабораторные анализы биологических жидкостей: крови, слизи;
- флюрография;
- возможны такие исследования, как УЗИ, КТ.
Учитывая данные исследования, доктор назначает пациенту курс лечения.
Терапевтические меры
Лечение БА и такого симптома, как ортопноэ, зависит от разновидности, наличия осложнений и возраста больного. Главной целью служит борьба с патологией, так как данный симптом возникает как результат. Самыми оптимальными методиками являются использование ингаляторов и фармакологических средств. В особо тяжелых ситуациях делается хирургическая операция.
Самым эффективным методом терапии служат ингаляции, так как с помощью них можно достичь успешного поступления медикамента напрямую в легкие.
Устройство можно всегда носить с собой, но оно не может быть одним единственным приспособлением для терапии БА.
Чтобы добиться улучшения своего состояния, больной должен использовать отхаркивающие препараты, муколитические средства и лекарства для расширения бронхов.
Также необходимо вести здоровый образ жизни без вредных привычек с отдыхом на морских курортах и санаториях. Доза фармакологического препарата контролируется исключительно специалистом, самолечение в данном случае недопустимо. Если вы считаете, что нуждаетесь в большей дозе лекарства, тогда запишитесь к своему доктору, и он обязательно вас проконсультирует. Также полезными оказываются и способы нетрадиционной медицины, которые необходимо использовать как дополнение к основному лечению.
Нетрадиционное лечение ортопноэ
Обязательно обсудите с ведущим доктором потребность использования народных методик. Учитывайте, что такие методики могут вызывать аллергические реакции, что усугубит ваше состояние.
Самые популярные методы:
- медовые аппликации с добавлением алоэ, прополиса и других продуктов для разогрева грудной клетки;
- настои и отвары растений с отхаркивающими свойствами;
- применение массажных масел, стимулирующих функциональность организма, обменные процессы, помогающих устранить лишнюю мокроту и облегчающих дыхание.

Плюс нетрадиционного лечения в том, что они используются на любой стадии заболевания и подходят для профилактики.
Меры профилактики
В целом, меры предотвращения возникновения одышки при БА практически ничем не отличаются от тех, что рекомендуются в качестве профилактики астмы. Человек с таким диагнозом должен пересмотреть многое в своем образе жизни:
- полностью отказаться от вредных привычек;
- проводить каждодневное проветривание и влажную уборку в помещении;
- устранить все возможные профессиональные и домашние аллергены;
- исключить прием аспирина и нестероидных противовоспалительных средств;
- ходить пешком;
- делать зарядку, заниматься спортом;
- установить в жилище увлажнитель воздуха.
Очень важно проводить профилактику ОРВИ и гриппа, а также других респираторных заболеваний. Особенно позитивно воздействуют на организм курорты на море, в санаториях. Эффективны специальные массажи, ванночки и горчичники.
Особое внимание необходимо уделить дыхательной гимнастике. Для контроля состояния нужно следить за анализом крови и давлением.
Ортопноэ – это очень серьезный знак, который требует немедленного устранения. Больным показана комплексная симптоматическая терапия, а также соблюдение мер профилактики и использование народных средств.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Пожалуйста, оцените этот материал!
(Пока оценок нет)
Загрузка…
И поделитесь интересной информацией с друзьями!
Источник
Ортопноэ – симптом, возникающий при принятии пациентом лежачего положения. Больные при данной патологии предъявляют жалобы на одышку, которая заставляет их принимать вынужденную позу – сидячее положение даже во время сна.
Этиология
Симптом связан с застойными явлениями малого круга кровообращения. При принятии пациентами горизонтального положения лишняя жидкость переходит из брюшной полости в грудную, оказывает давящее действие на диафрагму, что провоцирует возникновение одышки.
Причины симптома следующие:
- Самая распространенная – выраженная сердечная недостаточность левого желудочка. Последняя провоцируется множеством других заболеваний – стенокардией, артериальной гипертензией, кардиомиопатиями, перикардитами, инфарктом миокарда, пороками сердца.
- Одышка лежа может быть проявлением бронхиальной астмы или хронической обструктивной болезни легких, иногда – хронического бронхита.
- Самая редкая причина – парез диафрагмы, который развивается вследствие родовой травмы пациента, проявляется в детском возрасте.
Клиническая картина
Как упоминалось выше, при ортопноэ пациенты будут предъявлять жалобы на нехватку воздуха при принятии ими горизонтального положения. Для облегчения состояния больные подкладывают под голову несколько подушек. Верхняя часть туловища поднимается над нижней, происходит отток жидкости к нижним конечностям, выраженность ортопноэ существенно снижается, пациенты могут заснуть.
Если во время ночного отдыха в постели голова случайно съезжает с возвышения, больные сразу же просыпаются от возникающего кашля и одышки.
Также значительное облегчение состояния отмечается при принятии сидячего положения. В таких случаях лишняя жидкость перемещается к нижней половине тела, она перестает давить на диафрагму, больным сразу же становится лучше дышать.
Приток свежего воздуха также облегчает состояние при ортопноэ, довольно часто пациенты сидят на стуле перед открытым окном.
Диагностика
Во время диагностики необходимо провести дифференциацию и определить происхождение одышки – легочное или сердечное. Обязателен общий осмотр пациента с выяснением жалоб, анализом анамнеза жизни и заболевания. При кардиопатологиях прогрессирование симптома обычно происходит гораздо быстрее, чем при заболеваниях дыхательных путей.
Пациентам проводится спирография, показывающая проходимость бронхов различного калибра и позволяющая определить симптомы обструкции.
Также показано поведение ультразвукового исследования сердца и органов брюшной полости, показывающие признаки наличия лишней жидкости в организме. При помощи УЗИ определяются показатели работы сердца, на основании которых можно сделать вывод о наличии или отсутствии признаков недостаточности органа. С этой целью пациентам проводится велоэргометрия, также дающая представление о функциональности сердечной мышцы.
Также у больных записывается кардиограмма, показывающая изменения сердечного ритма. Для более глубокого исследования данного процесса пациентам назначается холтеровское мониторирование.
Из лабораторных анализов значение имеет биохимический анализ крови, дающий представление об уровне электролитов крови, что также является косвенным признаком сердечной недостаточности. Важность представляют показатели глюкозы и липидного спектра. При их увеличении необходима лекарственная терапия, иначе возможно развитие серьезных осложнений.
Лечение ортопноэ
При терапии ортопноэ воздействие происходит на основную причину, спровоцировавшую появление симптома. Лечение обычно проводится в амбулаторных условиях врачом-терапевтом при помощи кардиолога или пульмонолога.
В случае патологии легких тактика должна быть комплексной. Необходимо исключить контакт с аллергенами (пыль, шерсть, растения, продукты, лекарственные препараты), которые могут спровоцировать возникновение симптома. Важно проводить постоянную уборку жилого помещения, воздух внутри должен быть увлажненным.
Также пациентам с бронхиальной астмой или хронической обструктивной болезнью назначаются препараты, расширяющие воздухоносные пути, тем самым усиливая их проходимость и купируя симптомы одышки. Лекарства назначаются в ингаляционных формах из групп бета-агонистов, глюкокортикоидов. Данные препараты оказывают не только бронхорасширяющее, но и противовоспалительное действие. Дозировки и кратность приема устанавливаются только лечащим врачом.
Что касается левожелудочковой недостаточности, то подход к лечению также комплексный. В обязательном порядке для вывода лишней жидкости назначаются диуретики (мочегонные препараты). С целью ее быстрой эвакуации препараты могут вводиться внутривенно с последующим переходом на таблетированные формы. Сначала используется фуросемид, после стабилизации состояния пациента назначается индапафон или спиронолактон.
Для снижения нагрузки на сердечную мышцу используются лекарственные средства из группы бета-блокаторов (метопролол, бисопролол). Они способствуют снижению артериального давления и уменьшают частоту сердечных сокращений.
При наличии нарушений ритма различной этиологии и выраженности показан прием антиаритмических препаратов. При левожелудочковой сердечной недостаточности могут назначаться гликозиды, которые значительно снижают частоту сокращений, тем самым уменьшая нагрузку на сердце.
Помимо этого, пациентам прописывается прием антиагрегантов – лекарств, способствующих уменьшению вязкости крови, и статинов. Последние снижают уровень холестерина в крови. Прием этих препаратов направлен на профилактику тромбозов.
Лекарства используются пожизненно, их назначение, а также корректировка терапии осуществляется только специалистом.
Профилактика
Предупреждение появления ортопноэ также напрямую зависит от патологии, спровоцировавшей симптом.
При заболеваниях органов дыхания необходимо соблюдать все рекомендации врача по приему лекарственных средств. Также важно избегать контакта с аллергенами, содержать квартиру в чистоте. Полезно посещать сеансы физиотерапии, массажа и ингаляций. В домашних условиях рекомендуется выполнять упражнения специальной дыхательной гимнастики.
При патологии сердечно-сосудистой системы, кроме постоянного приема лекарственных средств, важно предпринять меры по коррекции образа жизни. Больным необходимо соблюдать диету с исключением из рациона соли и ограничением объема жидкости. Из меню убираются мясо жирных сортов, копчености, жареные блюда, пряности и специи, сдобная выпечка. Полезны куриное и говяжье мясо, овощи и фрукты, молочные продукты с небольшим процентом жирности, крупы, сухофрукты.
Больным крайне важно избавиться от вредных привычек – курения и употребления алкогольных напитков. Обязательны занятия физической культурой и спортом. Изначально нагрузки небольшие, но постепенно их можно наращивать. Полезны бег, ходьба, велопрогулки, плавание, танцы, кардиотренировки.
Как видно, выполнение всех рекомендаций требует больших усилий и терпения со стороны пациента. Только в таких случаях качество жизни больных сможет улучшиться и ортопноэ не будет их беспокоить в дальнейшем.
Гасанова Сабина Павловна
Источник
Хроническое воспалительное заболевание дыхательных путей – бронхиальная астма – способно манифестировать у человека любого возраста, в том числе у детей. Пациенты младшей возрастной группы последние 2 десятилетия все чаще пополняют ряды астматиков, которые, по данным ВОЗ, насчитывают 235 миллионов человек.
Современные лекарственные средства позволяют поддерживать состояние больных на уровне устойчивой ремиссии и полностью исключить использование препаратов для купирования острых форм болезни. Это в свою очередь дает возможность человеку вести довольно активную жизнь с минимальным риском осложнений. Заподозрить развитие патологии бронхиальная астма, симптомы которой сложно назвать специфическими, позволяют характерные особенности ее течения.
Признаки у взрослых людей
Несмотря на то что полемика вокруг патогенеза бронхиальной астмы (БА) в медицинских кругах не прекращается, одно можно сказать с уверенностью – эта болезнь в большинстве случаев манифестирует признаками удушья. Воспалительный процесс, как правило, развивается постепенно, нередко начинаясь в верхних дыхательных путях. Вот почему ранние симптомы бронхиальной астмы у взрослых и детей нередко схожи с простудными.
Манифестация заболевания на ранней стадии
О том, каковы симптомы бронхиальной астмы на ранних стадиях заболевания, каждый астматик может рассказать по-своему, чаще всего, указывая на совершенно разные провоцирующие факторы — контакт с аллергеном, эмоциональное потрясение, переохлаждение, физическая нагрузка и другие.
Не каждая астма имеет строго аллергическую природу. В этиологии БА не меньшую долю занимают инфекционно-аллергические и другие причины, служащие основой для развития разных форм бронхиальной астмы:
· аллергической;
· неаллергической;
· смешанной;
· неуточненной.
Существует также кашлевая форма БА, до сих пор являющаяся предметом изучения пульмонологов и проявляющаяся только симптомом хронического приступообразного кашля. О ней будет рассказано отдельно.
При большинстве форм бронхиальной астмы основным признаком, демонстрирующим астматический процесс в легких, является приступ удушья – нехватка воздуха, затрудненность дыхания, свист или хрипы в бронхах, одышка, или диспноэ.
Как начинается приступ
В зависимости от провоцирующих факторов симптомы бронхиальной астмы у взрослых начинаются как приступ аллергического ринита после контакта с аллергеном, «простудного» кашля или одышки после физического напряжения. В первом случае у больного наблюдаются:
· покраснение глазных склер и небольшая отечность век;
· беспрерывное чихание и выраженная ринорея (обильное выделение водянистой слизи);
· ощущение нехватки воздуха и постепенное нарастание одышки.
Одышка при бронхиальной астме обусловлена обструкцией бронхов, которая возникает вследствие:
· спазма гладкой мускулатуры бронхов;
· отека бронхиальной слизистой;
· гиперфункции секреторных желез, приводящей к избыточной выработке слизи и частичной закупорке просвета бронхов.
Приступ бронхиальной астмы нередко начинается с надсадного непродуктивного или с плохо отходящей мокротой кашля. Он, как правило, носит нарастающий характер, на пике его интенсивности обнаруживаются хрипы, начинаются одышка и бронхоспазм, дыхание становится аритмичным.
Когда начинается постепенное отхождение мокроты, принято говорить о наступлении периода обратного развития, хрипы и кашель утихают, постепенно угасает и приступ удушья. Обострения тяжелых форм бронхиальной астмы, симптомами которых являются пароксизмы удушья, необратимы и без применения бронходилатирующих средств не купируются.
На начальной стадии приступы имеют обратимый характер, то есть купируются самостоятельно, без применения бронходилататоров.
Тип дыхания
Поскольку бронхи во время приступа бронхиальной астмы сужены, дыхание больного становится судорожным, с резким и коротким вдохом и продолжительным выдохом. Продолжительность выдоха однако не говорит о его полноценности, наоборот, человек как будто ощущает внутри сопротивление потоку выдыхаемого воздуха. Как было отмечено выше, это обусловлено отеком эпителиальной выстилки бронхиол, бронхоспазмом и – реже – гиперсекрецией мокроты.
Из-за увеличения сопротивления воздушному потоку в фазе выдоха воздух задерживается в легких, вызывая уплощение диафрагмы и усиление интенсивности работы дыхательных органов. Такой тип дыхания при бронхиальной астме называется верхне-грудным, так как грудная клетка как бы постоянно находится в положении вдоха.
Одышка как ведущий симптом
Основным, или ведущим, симптомом бронхиальной астмы остается одышка. Она носит экспираторный характер, вызвана ощущением заложенности в нижних дыхательных путях, сопровождается характерным свистом или хрипами, слышными на некотором расстоянии от больного. Удушье при астме сопровождается и другими симптомами у взрослых, независимо от причин приступа:
· сухим мучительным кашлем;
· учащенным пульсом;
· умеренным цианозом (синевой кожи) или бледностью;
· расширением зрачков;
· визуально заметной приподнятостью и расширением грудной клетки.
Шумное дыхание с одышкой – основные симптомы приступа бронхиальной астмы.
Затруднен вдох или выдох?
Для дифференциации различных типов диспноэ необходимо знать, какая одышка характерна для бронхиальной астмы, а какая – для заболеваний сердца и других патологий. Основное отличие бронхиальной одышки — при БА затруднен выдох (экспираторная одышка), а при патологиях сердца, включая сердечную астму, — вдох (инспираторная одышка). В обоих случаях диспноэ сопровождается свистящим дыханием или хрипами.
Хрипы
Одними из первых предвестников развивающейся бронхиальной астмы можно считать свистящие хрипы, появляющиеся в ответ на физические нагрузки, контакт с аллергенами и другие раздражители. Они обусловлены затрудненным отхождением мокроты, застоем секрета в дыхательных путях, их сужением. Хрипы способны появиться и в ночное время во время сна, заставляя человека принимать вертикальное положение и прокашливаться.
Кашель
О кашлевой форме бронхиальной астмы с характерными симптомами науке известны следующие факты:
· хронический приступообразный кашель является основным, а иногда единственным симптомом этой формы БА;
· среди больных с хроническим кашлем примерно в 25% случаях диагностируется кашлевой вариант бронхиальной астмы (КВБА);
· у пациентов с диагностированным кашлевым вариантом БА примерно в 30% случаев в итоге развиваются астматические хрипы.
Диагностика КВБА затруднительна из-за схожести симптомов с признаками более 50 различных нозологических форм, включая бронхоэктазы, ТЭЛА, ХОБЛ, патологии сердца и рак гортани. Частым провокатором хронического кашля выступает и гипотензивная терапия, если в ее схеме используются ингибиторы ангиотензин-превращающего фермента (ИАПФ).
Не дают точной уверенности и лабораторные исследования, так как эозинофилия (повышенное содержание эозинофилов в крови или мокроте), свойственная бронхиальной астме, характерна и для не астматического эозинофильного бронхита.
Спирография, позволяющая оценить степень сужения бронхов, также не всегда способна подтвердить диагноз, так как при КВБА обструкция бронхов в большинстве случаев не обнаруживается.
Из-за отсутствия характерных симптомов (хрипов, одышки, удушья) при кашлевом варианте бронхиальной астмы ничего не остается, как проверить воздействие бронходилататоров и ингаляционных кортикостероидов на хронический кашель. Решающее значение для подтверждения астматического характера персистирующего кашля имеет ответ организма на стандартную противоастматическую терапию.
Характер мокроты
Несмотря на гиперактивность дыхательной системы, наблюдающуюся во время приступа бронхиальной астмы, обильная мокрота эпизодам обострения не свойственна. Вязкий бронхиальный секрет обычно не откашливается, что еще больше затрудняет дыхание больного. В периоде обратного развития может появиться отхаркивание, мокрота при этом имеет вид прозрачных округлых (наподобие икринок) сгустков с примесями воздуха, иногда с белесыми прожилками.
Астматическая мокрота (при отсутствии инфекционного процесса в легких) не имеет запаха и примеси гноя.
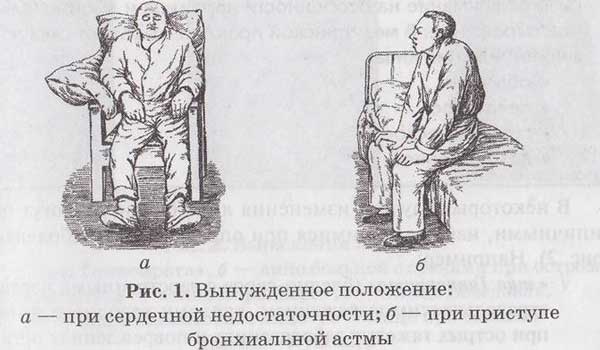
Вынужденное положение больного человека
Оценивая состояние человека с приступом бронхиальной астмы, врач обращает внимание и на такой признак, как вынужденное положение больного, называемое в данном случае ортопноэ.
1. Человек не может находиться в горизонтальном положении и даже ровно сидеть.
2. Для облегчения дыхания он выбирает позу с наклоном туловища вперед, упираясь локтями в колени или ухватившись руками за сидение стула.
3. Шейные вены набухают на выдохе, лицо принимает отечный вид.
4. При тяжелом приступе можно заметить напряжение мышц, помогающих на выдохе справиться с сопротивлением.
Принять обычное положение человек сможет лишь после полного угасания приступа.
Другие жалобы
Помимо кашля и одышки у больных бронхиальной астмой могут быть и другие симптомы и жалобы, обусловленные нарушением оксигенации (насыщения кислородом) тканей, сердца, мозга. Эти симптомы не являются специфическими и индивидуальны для разных форм и стадий болезни.
Таблица. Дополнительные проявления бронхиальной астмы
Не у всех пациентов с бронхиальной астмой наблюдаются перечисленные выше симптомы или проявляются, но не все. Например, аллергические высыпания и отеки возникают одновременно с приступом удушья у больных с аллергической формой во время приступа, вызванного контактом с аллергеном. Головокружения и обмороки случаются при тяжелых приступах, приводящих к гипоксии мозга. Кардиальные боли свойственны астматикам с ослабленной сердечно-сосудистой системой.
Заключение
1. Бронхиальная астма – хроническое воспалительное заболевание бронхов, основными симптомами которого являются одышка, бронхоспазм и приступы удушья.
2. Симптомы БА не являются специфическими, так как бывают при других легочных, сердечных и других патологиях.
3. В зависимости от формы болезни во время обострения и в период ремиссии астма может сопровождаться дополнительными неспецифическими признаками, обусловленными нарушением оксигенации.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Источник


