Почему бронхит возвращается и возвращается
Часто после завершения курса лечения бронхита и купирования воспалительного процесса, человек продолжает кашлять. К этому явлению нужно относиться настороженно — остаточный кашель после бронхита может быть как этапом выздоровления, так и следствием осложнения.
Причины
Главная причина — рецепторы бронхов остаются уязвимыми и реагируют на прохладный воздух, дым, пыль и другие раздражители. Постепенно редкий кашель идет на убыль, переходя в легкое покашливание, при этом температура, одышка, боли в груди, гнойный бронхиальный секрет отсутствуют. Особенно долго рефлекс сохраняется у курильщиков и тех, кто занят на вредных производствах.
Вторая причина — избавление организма от отмерших клеток слизистой, токсинов, вызванных жизнедеятельностью микробов. Кроме этого, воздухоносные пути должны восстановиться от последствий воспаления, кровоизлияний, отеков. Кашель может держаться 1-2 недели, но иногда продолжается до 2 месяцев, обычно беспокоит по утрам.
Если интенсивность остаточного кашля не уменьшается или возрастает, носит приступообразный характер, повышается температура, нужно дополнительно обследоваться — причиной могут стать осложнения, к числу которых относятся:
Коклюш – одно из возможных осложнений бронхита
- коклюш;
- пневмония;
- переход заболевания в хроническую форму;
- туберкулез.
У ребенка остаточный кашель при отсутствии симптомов воспаления не заразный (он даже может посещать детский сад, школу), но успокаиваться до полного излечения нельзя, так как слабый иммунитет и уязвимые бронхи — хорошая среда для размножения нового патогенного организма. Поэтому родителям нужно быть особенно внимательными в период реабилитации после бронхита.
Нельзя затягивать с лечением кашля у женщин в положении — сильные приступы могут закончиться самопроизвольным прерыванием беременности. Кроме этого, длящийся долгое время симптом ослабляет организм.
Лечение
Если после бронхита не проходит кашель в течение месяца, требуется пройти обследование у врача. Если нет воспалительного процесса, организму рекомендуется помочь в восстановлении. С этой целью используются медикаментозное лечение, физиотерапевтические методы, массаж, дыхательная гимнастика, рецепты народной медицины. Большое значение имеет регулярное проветривание помещения, влажная уборка, калорийное питание.
Лечить остаточный кашель нужно также основательно, как и в острой фазе.
Препараты
Если дренажная функция бронхов не восстанавливается самостоятельно за 1-2 недели, кашель лечится такими группами препаратов:
Таблетки Серрата
- Отхаркивающие средства: Амброл, Серрата, корень солодки, АЦЦ, Лазолван (если откашливание затрудненное).
- При сухом кашле используют муколитики. Эффективны и безопасны даже для детей препараты, содержащие карбоцистеин: Либексин, Флюдитек, сироп Муколитик. Кроме разжижения мокроты, они повышают эффективность антибиотиков.
- Комплексы, включающие витамины А, В, С, обязательны для лечения остаточного кашля.
- Иммуномодуляторы (Иммунал, Амиксин, настойки женьшеня, эхинацеи).
- Препараты, содержащие интерферон (Анаферон, Виферон).
Иногда при интенсивном кашле назначают антибиотики: пенициллины (Оспамокс, Амоксикомб), цефалоспорины (Цефотаксим, Цефазолин), макролиды (Кларитросин, Ровамицин).
Дыхательная гимнастика
Лечебная физкультура и дыхательная гимнастика обязательны при кашле в период реабилитации после бронхита. Они улучшают вентиляцию легких, снимают воспаление, помогают избавиться от слизи в воздухоносных путях, повышают защитные силы организма. Крайне важно делать дыхательную гимнастику регулярно и правильно, иначе она не поможет.
Примеры упражнений для взрослых в положении лежа (повторять 5-7 раз):
Дыхательная гимнастика от кашля
- Вдох носом — пальцы стопы поднимаются, выдох ртом — стопа вытягивается.
- Руки на поясе. Поочередное сгибание ног в коленях. Стопа скользит по поверхности. Вдох и выдох произвольные.
- Вдох — прогнуть грудной отдел, упираясь затылком и локтями согнутых рук. Выдох — исходное положение.
- Поочередный подъем вытянутой ноги на вдохе, опускание — на выдохе.
- Вдох — прямые руки поднять за голову, потянуться. Выдох — руки опустить.
Упражнения, выполняемые стоя (вдох носом, выдох ртом):
- Вдох — подъем рук вверх, выдох — опускание с наклоном вперед.
- Глубокий вдох, задержка дыхания на 5-7 секунд, выдох.
- Вдох за 5-6 приемов, затем выдох (рваный ритм).
- Глубокий вдох, выдох делать постепенно, за 4-5 приемов.
- Наклоны вперед — выдох, ладонями дотронуться пола. Исходное положение — вдох.
Многие упражнения выполняются несколькими подходами с небольшими перерывами: физическая нагрузка не должна оказывать сильного напряжения.
Для детей дыхательная гимнастика проводится в игровой форме:
Дыхательные упражнения для детей
- «Птичка». Ребенок имитирует взмах крыльев. Руки вверх — вдох, вниз — выдох со звуком: «У-у-у-у-у».
- «Часики». Ладошки повернуты в сторону туловища. Поочередные махи прямыми руками. На каждый мах произносится: «тик-так».
- «Жучок». На вдохе выполняются повороты с отведением руки назад. На выдохе — со звуком: «ж-ж-ж-ж-ж» и возвращение в исходное положение.
- «Подуй на одуванчик». Глубокий вдох ртом и долгий выдох на нарисованный цветок.
К действенным упражнениям дыхательной гимнастики относится надувание воздушных шариков. Ребенок вместо них использует трубочку для коктейлей, опущенную в банку с водой.
Чтобы вылечить кашель существует 2 вида дыхательной гимнастики: по методу Бутейко и Стрельниковой. Научиться им можно у специально обученного тренера.
Массаж
Массаж грудной клетки грудничку
Хорошо помогает долечивать кашель массаж грудной клетки. Он улучшает кровоснабжение и прохождение слизи, очищает дыхательные пути, ускоряет регенерацию тканей, укрепляет иммунитет. Применяется даже для грудничков с 1-2 месяцев.
Процедура проводится руками, банками, с помощью массажеров. Начинаются движения сверху, постепенно перемещаясь к пояснице. Процедура не затрагивает позвоночник и область почек. Выполняются разминания, растирания, постукивания ребром ладони, сложенной лодочкой, поглаживания, пощипывания. В домашних условиях чаще применяется дренажный массаж. Это несложная техника, с ней легко справится не только взрослый, но и подросток. Набирает популярность медовый массаж (детям старше года).
Длится процедура около 10 минут, количество — 5-8 раз. После сеанса некоторое время нужно оставаться в покое, утеплив грудную клетку. Массаж — хорошая подготовка к физиопроцедурам.
Перед началом процедуры нужно выпить теплое молоко или фиточай, чтобы мокрота лучше разжижалась. Если во время массажа больной начинает кашлять, это означает, что процедура оказывает действие.
Народное лечение
Медикаментозная терапия в сочетании с народным целительством дает хорошие результаты. Составлены тысячи рецептов, с помощью которых можно победить недуг:
Гоголь-моголь от кашля
- Необходимо взять 120 мл свежего сока из моркови и редьки, добавить липовый мед (1 ст. л.). Когда пчелиный продукт растворится — лекарство готово. Его нужно принимать по 1 ч. л. на протяжении часа.
- Гоголь-моголь. Для его приготовления 2 сырых желтка растирают с сахаром добела. Полученную порцию употребляют за 2 приема натощак или спустя 1,5-2 часа после еды.
Хорошо помогает от кашля состав на основе сока и мякоти столетника с медом и красным вином. Полезно пить теплое молоко с медом или маслом какао, чай с имбирем, с липой и мятой, малиной, смородиной. На протяжении дня принимают отвары трав: чабреца, мать-и-мачехи, ромашки, бузины, зверобоя, солодки, ирландского мха, родиолы розовой.
Нельзя не вспомнить об ингаляциях. Их делают с помощью небулайзера или кастрюли (паровые). Для приготовления используют отвары трав, вареный картофель, минеральную воду Боржоми (или любую щелочную), эфирные масла (эвкалиптовое, чайного дерева, лаванды, кипариса), аптечные препараты.
Ингаляции с эфирными маслами
К тепловым процедурам относятся согревающие компрессы на ночь, горчичники, горячие ванны. Главное условие для применения — отсутствие повышенной температуры. Используются мед, спирт, уксус, нагретая морская или пищевая соль, для детей — согревающие мази (Доктор Тайсс, Пульмекс Бэби).
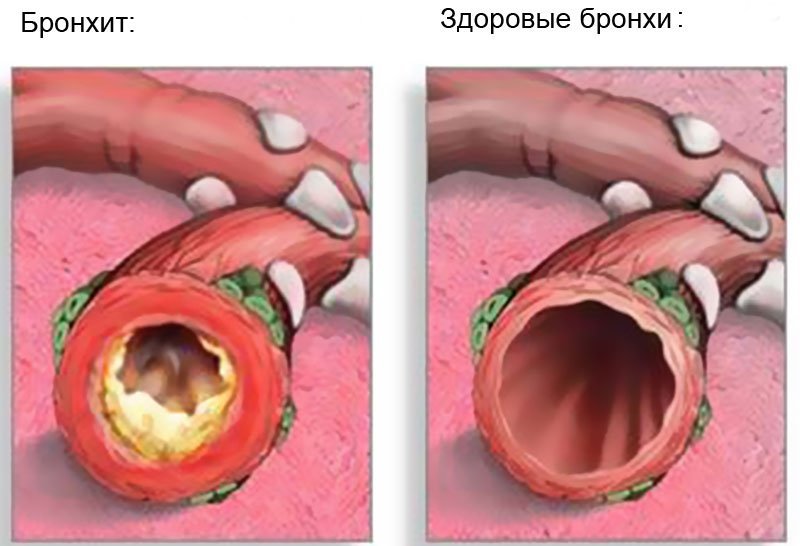
Каждое воспалительное заболевание может перерасти в хроническую форму и будет беспокоить человека длительное время. Не является исключением и хронический бронхит, обострение которого вызывает отделение слизи при откашливании. Происходит катаральное воспаление слизистой бронхов. Вместе с ним изменяется структура тканей в легких. Обострение наступает 2-3 раза в год. Почему патология возвращается, чем лечить и как?
Почему бронхит становится хроническим?
При хроническом бронхите воспаляются бронхи. Патология вызывает приступы кашля и обильное выделение мокроты, наблюдается общая слабость. Рецидивы могут возникать в течение двух и более лет.
Как и любое хроническое заболевание, бронхит имеет две стадии: обострение и ремиссию. Патология может растянуться на десятилетия. При этом каждое обострение вносит необратимые изменения в структуру и свойства слизистой и мышц бронхов.
Может возникнуть обструкция – сужение полости бронхов, это характерно для хронического бронхита. Обострение (история болезни свидетельствует об этом) провоцирует одышку, кислородное голодание и интоксикацию организма.
Почему бронхит переходит в хроническую форму? Изначально больной переносит острую форму бронхита. Под воздействием инфекций (бактериальной, грибковой, вирусной), перенесенного респираторного заболевания, переохлаждения течение болезни осложняется.

Кашель может быть вызван аллергической реакцией. К примеру, на определенный лекарственный препарат.
Негативные факторы
Обострение хронического бронхита наступает в таких случаях:
- недолеченное заболевание или было перенесено на ногах;
- негативные внешние факторы: курение, работа в пыльном или холодном помещении, на вредном производстве;

- слабый иммунитет;
- наследственная предрасположенность к заболеваниям органов дыхания;
- повышенная чувствительность бронхов;
- ОРВИ частые;
- инфекционные очаги воспаления в организме.
Рецидив чаще всего возникает у больных, которые проживают в районах с влажным и холодным климатом.
Предрасполагающие к обострению условия
Запуск хронического воспаления в бронхах достаточно сложный. Конкретный фактор выделить невозможно.
Итак, условия, которые предполагают обострение бронхита:
- патология верхних дыхательных путей;
- очаги инфекции в организме (к примеру, хронический пиелонефрит);
- нарушение носового дыхания (из-за сломанной носовой перегородки, полипов в носу);
- застой в легких (причина: сердечная недостаточность);
- алкоголизм;

- хроническая почечная недостаточность.
Чаще всего хронический бронхит возникает у курильщиков со стажем.
Проявление обострения: симптомы
Основной признак хронического бронхита – кашель. При его усилении можно говорить о рецидиве заболевания. Иногда кашель становится мучительным и провоцирует сильную головную боль.
Во время ремиссии бронхита кашель становится сухим, слизь отделяется незначительно. Может кашель сопровождаться свистящим дыханием. Если хронический бронхит в стадии обострения, то объем мокроты резко возрастает.
Хронический бронхит – это патология, во время развития которой слизистая бронхов функционально изменяется:
- повреждается механизм секреции слизи бронхов;
- деформируется механизм очистки от слизи в бронхах;
- иммунитет бронхов ослабевает;
- стенки бронхов воспаляются, утолщаются.
Развивается хронический бронхит достаточно быстро, поскольку слизистая бронхов постоянно поражается вирусами, которые находятся в воздухе.
Основные симптомы обострения хронического бронхита:
- одышка даже при ходьбе;
- тошнота;
- потоотделение;
- слабость организма;
- хрипы во время дыхания;
- синеет кончик носа и ушей, пальцы рук и ног;
- нарушается сон;
- понижается уровень работоспособности;
- кружится голова;
- учащенный пульс даже в состоянии покоя;
- сильная головная боль.
Кашель при хроническом бронхите может быть сухим, а может быть и влажным. Объем выделяемой мокроты в сутки – менее 150 граммов. Мокрота имеет разный характер: водянистый, прозрачный, слизистый, с кровяными или гнойными примесями.
При обострении в слизистой образуется гной зеленоватого оттенка. При появлении такой мокроты активизируется микробная флора. В этом случае необходимо сразу обратиться за консультацией к врачу, чтобы он скорректировал лечение.
Хрипы практически всегда возникают в период обострения, из-за того что просветы бронхов забиты мокротой.
Во время обострения больной чаще всего переносит вирусную или бактериальную инфекцию. Он является ее носителем. Степень тяжести заболевания врач оценивает по выраженным симптомам и показателям внешнего дыхания.
Классификация
Причины возникновения хронического бронхита «диктуют» свою классификацию. Итак, хронический бронхит подразделяется на «причинные» виды:
- самостоятельный вид бронхита — появляется без воздействия воспалительного процесса в организме;
- вторичный вид – осложнение от других заболеваний. Часто встречающиеся: пневмония, туберкулез. Эти патология проявляется как осложнение в виде бронхита.
Существует и еще одна классификация — по степени вовлечения бронхолегочной ткани в патологический воспалительный процесс:
- обструктивный бронхит – просвет бронхов сужается;
- необструктивный бронхит – ширина бронхов остается прежней.
По характеру мокроты бронхит разделяется на:
- катаральный бронхит – слизистый, но гноя в прозрачной отделяемой слизи нет;
- катарально-гнойный и гнойный бронхиты – непрозрачные гнойные вкрапления в мокроте.
Обострение хронического обструктивного бронхита вызвано чаще всего респираторной инфекцией, аритмией, спонтанным пневмотораксом и интенсивной физической нагрузкой.
Стадии обострения
По отхаркивающейся слизи можно четко установить стадию обострения. Так, играют важную роль такие признаки: цвет, объем, консистенция. Эти признаки «диктует» история болезни. Хронический бронхит в стадии обострения выражается дыхательной недостаточностью.
Разберем стадии обострения:
- Начало рецидива. В этот период выделяемая мокрота достаточно вязкая, густая и отделяется с трудом. Цвет консистенции – зеленоватый. Чаще всего отхаркивание происходит утром. А в течение дня слизь разжижается, выделяется в небольшом количестве.
- Поздний срок. Мокрота гнойная коричневого цвета. Отделяется в большом количестве.

Отдельно выделяют типы рецидивов, основываясь на клинической картине патологии:
- 1-й тип: при рецидиве увеличивается объем отхаркивающей мокроты. Она может быть гнойной. Одышка усиливается.
- 2-й тип: при втором типе рецидива хронический бронхит характеризуется выделением гнойной мокроты.
- 3-й тип: ко всем признакам первых двух типов необходимо добавить следующие симптоматические признаки:
- лихорадочное состояние больного;
- усиление и учащение кашля;
- ОРЗ (в течение недели);
- сухие свистящие хрипы во время дыхания;
- учащается дыхание на 25 % (если сравнивать с дыханием в здоровом состоянии);
- усиливается частота пульса и сердечных сокращений (сравнивая со здоровым состоянием).
Рецидив заболевания может привести к гипоксии и обострению других хронических заболеваний у больного.
Код по МКБ обострения хронического бронхита
Следует отметить, что МКБ – международная классификация болезней. Это определенный нормативный документ, который обеспечивает единство методического подхода.
По МКБ при обострении хронического бронхита в зависимости от формы развития недуга выделяют подкоды, а именно:
- J40 — код катарального бронхита (формы: острая и хроническая);
- J42 – хронический неуточненный бронхит.
Гнойно-обструктивная форма (смешанная) бронхита имеет такие коды: J41 или J44. Конкретный код зависит от наличия гнойного образования или спазма в бронхах.
Подразделяют это заболевание и на другие коды, в зависимости от стадии развития обострения. Так, код J41 по МКБ-10 — обострение хронического бронхита, трахеит, трахеобронхит с выделением гнойной мокроты.
Диагностика
Диагностика хронического бронхита заключается в выявлении клинических симптомов и опросе больного. В результате опроса врач выясняет предполагающие негативные факторы, которые вызвали патологию.
Диагностика сложная. Больному необходимо сдать такие анализы:
- анализ крови (общий и биохимический), чтобы выявить наличие воспалительных процессов;
- анализ мочи;
- лабораторное исследование отхаркиваемой мокроты;
- рентген органов грудной клетки для выявления очагов поражения;
- спирография для определения функции внешнего дыхания;
- ФБС (фибробронхоскопия) – самый информативный лабораторный метод диагностики. Благодаря ему можно объективно увидеть клиническую картину недуга и вовремя выявить возможные онкологические или туберкулезные патологии.
Обязательное рентгенологическое обследование и компьютерная томография.
Лечение
При обострении хронического бронхита лечение должно быть комплексным. Эффективные методы лечения направлены:
- на снижение обострения;
- на улучшение качества жизни;
- на повышение устойчивости к физической нагрузке;
- на продление ремиссии.
Если наступила фаза обострения, то первоочередная задача терапии – ликвидировать воспалительный процесс в бронхах и улучшить бронхиальную проходимость.
Если причина имеет вирусную этиологию, то лечение должно проходить при помощи противовирусных препаратов.
- Отхаркивающие препараты: «АЦЦ», «Лазолван», «Флавамед», «Бромгексин».
- Рекомендуется принимать муколитики: «Амброксол», «Бромгексин», «Карбоцистеин».
- Бронхорасширяющие препараты: «Эуфиллин», «Теофиллин», «Сальбутамол».
Комплексное лечение предполагает применение антибактериальных, отхаркивающих, бронхолитиков, противовоспалительных, антигистаминных препаратов. Рекомендуется ингаляции, физиотерапия.
Антибиотики
Применять антибактериальные препараты необходимо в тех случаях, когда развивается гнойное обострение хронического бронхита. Лечение, препараты для которого назначаются полусинтетического состава, должно быть комплексным.
Итак, если развивается острая пневмония (как осложнение) на фоне хронического бронхита, то врач назначает такие препараты:
- пенициллины («Амоксициллин», «Аугментин»),
- цефалоспорины («Цефтриаксон»),
- макролиды («Сумамед», «Азитромицин»),
- фторхинолоны («Ципрофлоксацин»).
Антибиотики убивают полезную микрофлору кишечника. Для ее восстановления рекомендуется принимать пробиотики («Линекс», «Лактовит», «Бифиформ»).
Осложнения
Обострение хронического бронхита может привести к ряду осложнений. Их врачи подразделяют на две группы:
- инфекционная группа (пневмония, бронхоэктаз, астматический и бронхоспастический компоненты);
- вторая группа: прогрессирование основного заболевания.
Возможно появление таких осложнений, как эмфизема легких, легочная гипертензия, легочное сердце, сердечно-легочная недостаточность, пневмония, бронхиальная астма.
Народная медицина
Лечение обострения хронического бронхита может быть осуществлено при помощи народных средств. Рассмотрим самые распространенные рецепты:
- Отвар из косточек абрикоса. Из 20 г косточек необходимо извлечь ядрышки. Залить их 1 стаканом крутого кипятка. Довести до кипения и проварить в течение 5 минут на небольшом огне. Снять с плиты и спустя 2 часа процедить. Выпивать отвар ¼ стакана 3-4 раза в день. Ядрышки можно съесть.
- Кашица из хрена и лимона. Понадобится 150 г хрена и 3 штуки лимонов. Прокрутить компоненты на мясорубке и тщательно перемешать. Полученную кашицу нужно принимать натощак утром и перед сном. Это средство обладает противовоспалительным эффектом и способствует хорошему отхаркиванию.

- Лекарственные травы. Необходимо сделать лекарственный сбор из таких трав: мать-и-мачеха, подорожник, солодка, чабрец. 1 ст. ложку смеси залить 0,5 л кипятка. Дать настояться 3 часа. Употреблять в течение 10 дней по 1/3 стакана.
- Горячее молоко с медом и содой. Необходимо подогреть молоко, налить его в стакан. Добавить в него 1 ч. л. меда, щепотку соли и небольшой кусочек сливочного масла (буквально на кончике ножа). Тщательно размешать и употреблять маленькими глотками. Выпить нужно весь стакан, после чего укрыться теплым пледом. Это эффективное противовоспалительное, согревающее и отхаркивающее средство.

- Компресс из капусты и меда. Понадобится большой капустный лист. На него тонким слоем следует нанести мед. Приложить компресс к области бронхов и зафиксировать. Сверху обязательно утеплить. Компресс держать всю ночь.
Что делать при обострении?
Если дал о себе знать хронический бронхит, обострение которого лечится лекарственными препаратами, то рекомендуется к медикаментозному лечению добавить:
- физиопроцедуры — способствуют скорейшему выздоровлению;
- лечебную физкультуру (разрешена во время лечения обострения необструктивного бронхита);
- прием витаминов группы А, В, С и биостимуляторов (сок алоэ, прополис).
Можно делать массаж. Он способствует отхождению мокроты и обладает бронхорасслабляющим действием.
Хронический бронхит – заболевание, которое может привести к серьезным последствиям. Откладывать с терапией не стоит. Самолечением заниматься нельзя. Доверьте свое здоровье опытному квалифицированному врачу. Только он сможет назначить эффективный способ лечения. Будьте здоровы!


