Параметры контроля бронхиальной астмы
Классификация
бронхиальной астмы по степени тяжести2
на основании клинической картины до
начала терапии3
(табл. 6)
СТУПЕНЬ |
|
СТУПЕНЬ |
|
СТУПЕНЬ |
|
СТУПЕНЬ |
|
Классификация
тяжести БА у пациентов, получающих
лечение, основана на наименьшем объёме
терапии, который требуется для поддержания
контроля над течением заболевания.
Легкая БА – это БА, контроль которой
может быть достигнут при небольшом
объеме терапии (низкие дозы ИГКС,
антилейкотриеновые препараты или
кромоны). Тяжелая БА – это БА, для контроля
которой необходим большой объем терапии
(например, ступень 4 или
5, (Рис 2)),
или БА, контроля которой достичь не
удается, несмотря на большой объем
терапии.
4. Лечение стабильной астмы
4.1. Понятие о контроле над бронхиальной астмой
Цель лечения БА –
достижение и поддержание клинического
контроля над заболеванием в течение
длительного периода времени с учетом
безопасности терапии, потенциальных
нежелательных реакций и стоимости
лечения.
При
оценке контроля астмы могут использоваться
вопросники (с-АСТ тест у детей с 4 до 11
лет, АСТ-тест у детей от 12 лет
и взрослых,
вопросник по контролю над астмой
(ACQ-5).Увеличение потребности
в препаратах неотложной помощи, особенно
ежедневное их использование, указывает
на утрату контроля над астмой и
необходимость пересмотра терапии.Если текущая терапия
не обеспечивает контроля над БА,
необходимо увеличивать объём терапии
(переходить на более высокую ступень)
до достижения контроля.В случае достижения
частичного контроля над БА следует
рассмотреть возможность увеличения
объема терапии с учетом наличия более
эффективных подходов к лечению, их
безопасности, стоимости и удовлетворенности
пациента достигнутым уровнем контроля.При сохранении контроля
над БА в течение 3 месяцев и более
возможно уменьшение объема поддерживающей
терапии с целью установления минимального
объема терапии и наименьших доз
препаратов, достаточных для поддержания
контроля.
Таблица 5. Уровни
контроля над БА (GINA,
2011):
А. | |||
Характеристики | Контролируемая (всё | Частично | Неконтролируемая |
Дневные | Отсутствуют | > | Наличие |
Ограничения | Отсутствуют | Любые | |
Ночные | Отсутствуют | Любые | |
Потребность | Отсутствуют | > | |
Функция | Нормальная | < | |
Б. | |||
Признаки, | |||
* При
любом обострении необходимо рассмотрение
пододерживающей терапии с целью оценки
ее адекватности
**
По определению, неделя с обострением –
это неделя неконтролируемой БА
***
Без применения бронхолитика исследование
функции легких не является надежным
методом исследования у детей 5 лет и
младше (ПСВ – пиковая скорость выдоха,
ОФВ1 – объем форсированного выдоха в
1-ю секунду
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В последнее время разработаны эффективные схемы не только лечения, но и контроля бронхиальной астмы. Контролировать астму можно с помощью адекватной программы терапии. По сравнению с классификацией астмы по степени тяжести заболевания, оценка степени контроля астмы служит для долгосрочного контроля развития заболевания, а также является основанием для выбора соответствующей терапии. Такой контроль астмы основывается на параметрах, которые легко определить клиническим путём.
Цели терапевтического лечения при управлении процессом лечения астмы:
1. Предотвратить возникновение:
- проявлений острых и хронических заболеваний (например: клинические симптомы, астматические приступы),
- ограничений физического, психического и духовного развития пациентов, вызванного заболеванием,
- ограничений физической и социальной активности в повседневной жизни, вызванных заболеванием,
- осложнений и последствий заболеваний,
- нежелательных последствий терапии
2. Нормализация или максимальное восстановление легочной функции, или уменьшение бронхиальной гиперреактивности
3. Улучшение качества жизни пациентов, страдающих астмой.
4. Уменьшение количества летальных исходов вследствие астмы.
Степени контроля астмы
Всего определено три степени контроля астмы:
1. Контролируемая астма.
Контролируемая астма – это тот уровень контроля, когда симптомы астмы на фоне лечения полностью отсутствуют. Показатели исследований (спирометрии и др) в норме. Если у пациента контролируемая астма, то объем препаратов, применяемых пациентом, снижается.
2. Частично контролируемая астма.
На фоне лечения астмы возможно проявление некоторых симптомов болезни, пусть и не ярко выраженных. В этом случае необходимо пересмотреть лечебную тактику для достижения «контролируемой астмы»
3. Не контролируемая астма.
Несмотря на предпринимаемое лечение астмы, пациент жалуется на выраженную симптоматику болезни. Неконтролируемая астма всегда предполагает коррекцию лечения.
Степень контроля астмы проводится через равномерные промежутки времени для того, чтобы определить результат проведения терапии, или же произвести коррекцию мероприятий (увеличить/ уменьшить).
Градация осуществляется по высшей степени отсутствия контроля. Данные применимы к любой неделе в течение последних четырёх недель, причем симптомы оцениваются, как днем, так и ночью.
Степень контроля астмы в таблице.
Критерий | Контролированная астма (соответствуют все критерии) | Частично контролируемая астма (соответствуют 1-2 критерия в течение недели) | Неконтролируемая астма |
Ежедневные симптомы | отсутствуют (≤ 2х в неделю) | > 2х в неделю | |
Ограничение активности в повседневной жизни | отсутствуют | какие-либо | |
Ночные симптомы/симптом Взрослые | отсутствуют/ отсутствуют | какой-либо какие-либо | 3 или более критериев «частично» контролируемой астмы в течение недели |
Применение необходимых медикаментов/ помощь в экстренных случаях | отсутствует ( ≤) 2х в неделю/ отсутствует | >2х в неделю | |
Легочная функция ПОС или ОВФ1 | в норме | < 80% нормы (ОВФ1) или ЛИП | |
Обострение*/** | отсутствуют | одно или несколько в год | одно в неделю |
*Любое обострение в течение недели согласно определению соответствует степени «неконтролируемая астма»
** Обострение, период в увеличением частоты случаев одышки, кашля, свистящих звуков и/или сдавленности в груди, которые сопровождаются снижением показателей ПОС и ОВФ1.
Градация астмы на уровни контроля направлена на оптимизацию процесса лечения и предотвращения побочных явлений.
Вопросы пациенту для оценки контроля астмы.
- Были ли на протяжении последнего месяца кашель, удушье во время сна?
- Были ли проявления астмы в течение дня (одышка, кашель, удушье, тяжесть в груди)?
- Мешает ли астма Вашей повседневной деятельности на работе, в учебе и в быту?
Если, благодаря правильно назначенному лечению, астма выходит на «контролируемый уровень», пациент может жить комфортно. Он будет спать спокойно, заниматься спортом, полноценно работать. Женщины могут рожать здоровых детей, мужчины не бояться близких отношений и физической нагрузки. То есть образ жизни пациента с астмой не будет отличаться от жизни здорового человека, и симптомы астмы не будут беспокоить.
Источник
Бронхиальная астма (БА) является одним из самых распространенных заболеваний на всех континентах. По оценке экспертов, уже около 235 млн. человек страдает от этого заболевания. А к 2025 г., учитывая стремительно нарастающую урбанизацию, количество больных БА может увеличиться еще на 100 млн.
Ежегодная смертность от бронхиальной астмы (БА) составляет около 250 000 человек, при этом отсутствует четкая корреляция между распространенностью и смертностью от заболевания. В Российской Федерации, согласно официальной статистике, довольно низкая заболеваемость БА — в диапазоне 0-2,5% от общей популяции. В то же время отмечается высокая смертность от БА — 28,6 случая на 100 000 населения.
Долгое время тяжесть заболевания была определяющим фактором в тактике ведения и принятии решения об объеме необходимой ингаляционной терапии у больных бронхиальной астмой (БА). Были выработаны различные критерии легкой, среднетяжелой и тяжелой БА, в соответствии с которыми предлагалось вести пациентов. Одним из основных критериев тяжести был объем форсированного выдоха за 1-ю секунду.
Однако исследования, проведенные в конце ХХ века, убедительно доказали, что степень тяжести бронхиальной астмы (БА) не всегда объективно отражает состояние пациента и его прогноз. Выявлено, что смертность от БА слабо коррелирует с тяжестью заболевания и с одинаковой частотой присутствует как у пациентов с легкой формой БА, так и у тяжелых больных.

Контроль астмы с точки зрения современной медицины подразумевает отсутствие симптомов заболевания, в настоящее время это основной ориентир клиницистов при лечении БА. Стоит отметить, что говорить о контроле заболевания начали задолго до XXI века. Первые статьи о попытках контроля бронхиальной астмы (БА) появились одновременно с применением системных глюкокортикостероидов. Так, в 1954 г. в журнале Lancet опубликована статья под названием «Длительный контроль тяжелой бронхиальной астмы с помощью перорального кортизона», где впервые говорится о попытке контролировать заболевание.
В начале 2000-х годов формируется парадигма контроля бронхиальной астмы (БА), где основными ориентирами служат клинические симптомы, потребность в короткодействующих B2-агонистах (КДБА), ночные приступы и ограничение физической или повседневной активности, связанные с БА. Этот подход получил широкое распространение во второй половине 2000-х годов.
Было доказано, что ориентация клинициста на контроль бронхиальной астмы (БА) позволяет существенно улучшить указанные выше параметры в сравнении с подходом, основанным на тяжести болезни. При этом смертность от БА также начала снижаться.
Уже в 2008 г. в международном документе Глобальная инициатива по бронхиальной астме (GINA) предлагается подходить к тактике ведения больных бронхиальной астмой (БА) с позиции контроля. А в редакции 2010 г. уходит понятие тяжести, которое рекомендуется использовать больше в научных целях, чем в ежедневной практике.
Методы оценки контроля бронхиальной астмы
Для оценки уровня контроля бронхиальной астмы предложены удобные в использовании вопросники, у каждого из которых есть свои преимущества. На территории Российской Федерации наибольшее распространение получили тест по контролю над бронхиальной астмой (Asthma Control Test — ACT) и вопросник по контролю над бронхиальной астмой (Asthma Control Questionnaire, 5-я версия — ACQ-5). Оба теста валидизированы и рекомендованы к применению в общей рутинной практике.
Результаты оценки симптомов по АСТ и ACQ-5 коррелируют между собой, хотя между ними есть некоторые различия. Оба теста валидизированы и рекомендованы к применению в общей рутинной практике.
Астма контроль тест (АСТ) — это вопросник, состоящий из 5 шкал, которые заполняются пациентом, этот тест продемонстрировал хорошую надежность и высокий уровень корреляции со степенью контроля над БА. Тем не менее при сумме баллов >20 достоверность наличия контролируемой БА составила только 51%. Использование этого теста затрудняет дифференцировку между контролируемой и частично контролируемой БА и может привести к тому, что пациенты, нуждающиеся в увеличении объема терапии, будут отнесены в группу контролируемой БА.
Вопросник по контролю над бронхиальной астмой (БА) АCQ-5 является производным от теста ACQ, который в изначальной редакции состоял из 7 вопросов. Из первоначального теста были изъяты вопросы об использовании короткодействующих B2-агонистов (КДБА) в течение недели и показателях функции внешнего дыхания. Это может несколько завышать уровень контроля, поскольку потребность в КДБА является одним из основных показателей в его оценке.
В то же время доказано, что вопросник ACQ-5 хорошо коррелирует с критериями контроля БА по GINA и Gaining Optimal Asthma Control (GOAL). Число баллов по ACQ-5 менее 1 позволяет выявлять пациентов с контролируемым течением БА сопоставимо с оценкой контроля по критериям GINA и GOAL. Положительным отличием ACQ-5 от АСТ является возможность прогнозирования количества обострений у больного в течение следующего года, что позволяет выявить пациентов из групп риска и заранее скорректировать терапию.

В исследовании НИКА (2012) продемонстрировано, что ACQ-5 не имел статистически значимых отклонений от оценки контроля бронхиальной астмы (БА) по критериям GINA. Вопросник ACQ-5 оценивал удовлетворительный уровень контроля у 39% больных, тогда как согласно критериям GINA симптомы контролировались у 43% пациентов. Шкала ACT позволила выявить 33% случаев контроля бронхиальной астмы, что статистически значимо отличалось от результатов полученных при использовании критериев GINA.
К положительным аспектам применения АСТ можно отнести простоту арифметических расчетов, в то время как на тест ACQ-5 может уйти несколько больше времени. Учитывая большой поток пациентов на приеме у терапевтов, пульмонологов, аллергологов, это может оказаться немаловажным.
Проведенные исследования доказывают, что оба теста могут использоваться в качестве конечных точек клинических исследований. Однако до конца их взаимозаменяемость оставляет ряд вопросов. Следует отметить, что в последней редакции GINA предложено исходить из оценки параметров в течение 1 месяца, в то время как ACQ-5 в отличие от АСТ предлагает оценку в течение 1 недели.
Последняя редакция GINA предельно упростила понимание оценки контроля заболевания и предлагает клиницисту задать пациенту следующие вопросы о его самочувствии в течение последних 4 недель:
- Дневные симптомы более чем 2 раза в неделю?
- Ночные пробуждения из-за симптомов астмы?
- Потребность в препаратах скорой помощи более 2 раз в неделю?
- Ограничение активности?
Если на все вопросы ответ отрицательный — это контролируемое течение бронхиальной астмы (БА); при положительном ответе на 1-2 вопроса — частично контролируемое; при положительном ответе на 3-4 вопроса симптомы бронхиальной астмы у пациента не контролируются и требуется серьезно пересмотреть базисную терапию.
© Аспирант Д.А. Нагаткин, Врач-пульмонолог О.В. Нагаткина, Д.м.н., профессор А.В. Жестков.
Источник
Для
диагностики бронхиальной астмы используют
спирометрию в сочетании с бронходилятационным
тестом, пикфлоуметрию и тесты, выявляющие
гиперреактивность бронхов.
Спирометрические
критерии бронхиальной астмы
Обратимая
бронхиальная обструкция: исходное
снижение ОФВ1 < 80%, исходное снижение
индекса
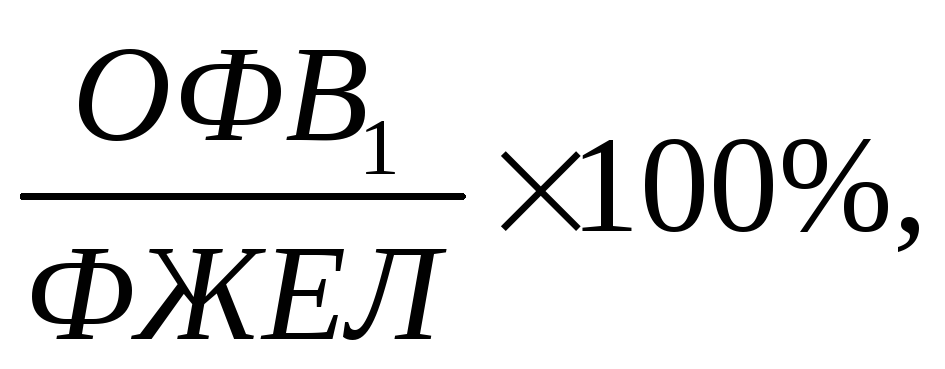
быстрое увеличение ОФВ1 после ингаляции
сальбутамола ≥ 12% или ≥ 200мл.Медленная
обратимость бронхиальной обструкции
после адекватного лечения (ингаляционные
ГКС) с приростом ОФВ1 ≥ 12%.Выраженная
вариабельность ОФВ1, выявленная в
процессе наблюдения за больным.
Пикфлоуметрические
признаки бронхиальной астмы
Эпизодическое
ночное или утреннее снижение ПСВ на
20% в сравнении с исходными данными.Прирост
ПСВ после ингаляции бронхолитика на
60 л/мин или на величину ≥ 20% от исходной.Увеличение
суточной вариабельности ПСВ более 20%
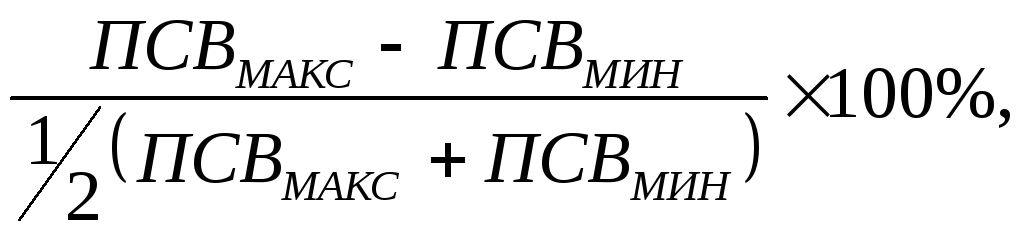
Увеличение
общей вариабельности ПСВ (в течение
недели)
![]()
![]()
Тесты,
выявляющие гиперреактивность бронхов
Они
применяются при нормальных результатах
спирометрии и пикфлоуметрии. Наиболее
часто используют провокационный
бронхоконстрикторный тест с ацетилхолином,
метахолином, гистамином, а также тест
с физической нагрузкой (спировелоэргометрия).
Снижение ОФВ1
на 20% и более в тесте с ацетилхолином, а
также уменьшении этого показателя на
20% и более в течение первых 5-15мин после
физической нагрузки является признаком
гиперреактивности бронхов. Однако
положительный бронхоконстрикторный
тест – встречается не только при
бронхиальной астме, он описан при
аллергических ринитах, ХОБЛ, бронхоэктазии.
Таким
образом, бронхоконстрикторные тесты у
больных бронхиальной астмой имеют
высокую чувствительность, но низкую
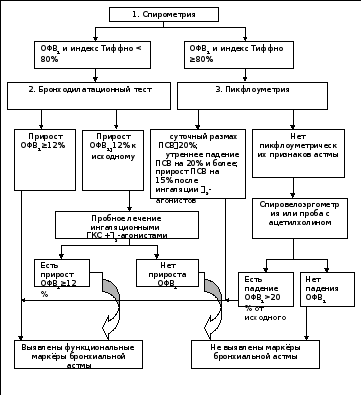
специфичность. На рисунке 1 представлен
диагностический алгоритм функционального
тестирования при подозрении на
бронхиальную астму.
Рис.
1. Алгоритм функционального тестирования
лёгких при подозрении на бронхиальную
астму.
Лабораторные маркёры бронхиальной астмы
Эозинофилия,
кристаллы Шарко – Лейдена и спирали
Куршмана в общем анализе мокроты.Более
5 эозинофилов на 100 клеток при цитологическом
исследовании мокроты.Повышение
уровня оксида азота и окиси углерода
в выдыхаемом воздухе.
Названные
признаки являются маркёрами воспаления
дыхательных путей при бронхиальной
астме.
Оценка аллергологического статуса
Аллергологическое
тестирование само по себе малоинформативно
для диагностики бронхиальной астмы, но
оно имеет важное значение для распознавания
атопической формы бронхиальной астмы
и выявления аллергенов, провоцирующих
возникновение астматических симптомов.
Наиболее
широко применяются кожные тесты, а также
специфический Ig
Е к определённому набору антигенов.
Классификация бронхиальной астмы
Главенствующий
принцип классификации бронхиальной
астмы (БА) подвергся своеобразной
эволюции по мере совершенствования
стратегии лечения. Сначала БА
классифицировали по патогенезу.
Выделялись 3 клинико-патогенетических
формы: аллергическая (атопическая,
экзогенная), неаллергическая (эндогенная)
и смешанная. Этот принцип использован
в международной классификации болезней
10 пересмотра (МКБ 10).
J.45.0
Преимущественно аллергическая астма
J.45.1
Неаллергическая астма
J.45.8
Смешанная астма
J.45.9
Неуточнённая астма
J.46
Астматический статус
В
1982 г. выдающимся отечественным
пульмонологом, профессором Г.Б. Федосеевым
разработана оригинальная
клинико-патогенетическая классификация
БА. Выделено 10 вариантов течения болезни:
атопический, инфекционно-зависимый,
аутоиммунный, дисгормональный,
дизовариальный, адренэргический,
холинэргический, нервно-психический,
аспириновый, профессиональный. Разработаны
критерии каждого варианта и особенности
лечения. Перед врачом ставилась задача
у каждого больного выявить индивидуальные
особенности патогенеза астмы и
использовать их в лечении пациента.
Данная концепция обогатила научные
представления о разнообразии патогенеза
и клиники БА.
Однако
предложенная автором коррекция лечения
с учётом особенностей патогенеза не
обеспечила надёжный контроль над
выраженностью симптомов заболевания.
Проведённые далее международные
исследования по патоморфологии и
иммуногенезу БА показали, что в основе
любого патогенетического варианта
лежит общий процесс. Хроническое
воспаление бронхов и проблема лечения
астмы может быть решена путём применения
единой для всех вариантов противовоспалительной
терапии, объём которой зависит от степени
тяжести БА. Поэтому определение тяжести
было положено в основу классификации
астмы.
Выделено
4 ступени тяжести: лёгкая интермиттирующая
(I-ступень),
лёгкая персистирующая (II-ступень),
персистирующая средней тяжести
(III-ступень)
и тяжёлая персистирующая (IV-ступень).
Для оценки тяжести используют: частоту
дневных и ночных астматических симптомов,
а также показатели спирометрии и
пикфлоуметрии (табл. 1).
Таблица
1
Классификация
бронхиальной астмы по тяжести
Показатели | I-ступень | II-ступень | III-ступень | IV-ступень |
Частота | Реже | Чаще | Ежедневно | Ежедневно частые |
Частота | Не | чаще | Чаще | Частые |
ОФВ1 | ≥80% | ≥80% | 60-80% | <60% |
Суточный ПСВ | <20% | 20-30% | >30% | >30% |
Международный
опыт подтвердил высокую эффективность
такого классификационного подхода.
Однако в дальнейшем выявлено, что
выраженность клинических проявлений
астмы зависит не только от степени
тяжести, но и от индивидуального ответа
больного на проводимое лечение. Этот
ответ существенно варьирует при одной
и той же степени тяжести. Например, в
случае хорошего ответа на лечение,
тяжёлая астма по выраженности проявлений
может приблизиться к среднетяжёлой и
даже к лёгкой астме. В результате,
международные эксперты предложили в
качестве основы классификации использовать
не степень тяжести клинических проявлений,
а уровень контроля БА под влиянием
лечения. Под словом «контроль»
подразумевается устранение проявлений
заболевания под влиянием лечения.
Выделено 3 уровня контроля: контролируемая
астма (полный контроль), частично
контролируемая астма и неконтролируемая
астма. Критерии уровня контроля приведены
в таблице 2.
Таблица
2
Уровни
контроля при бронхиальной астме
Признаки | Контролируемая астма (все | Частично | Неконтролируемая астма |
Дневная | нет | > | ≥ 3 |
Ограничение | нет | нет | |
Ночные | нет | есть | |
Функция (ПСВ | в | < | |
Обострения | нет | ≥ 1в | 1 |
При
первичной диагностике (до назначения
лечения) используется степень тяжести
БА. В дальнейшем, вопрос об усилении или
снижении объёма лечения решается в
зависимости от того, достигается ли
контроль и какова степень такого
контроля. Таким образом, оценка уровня
контроля сегодня – наиболее значимый
классификационный подход при БА. Несмотря
на рекомендации международных экспертов
отказаться от определения степени
тяжести астмы, в Российских стандартах
по диагностике БА сохраняется комплексный
классификационный подход, т.е. определяется
степень тяжести и уровень контроля, а
также в диагнозе указывается фаза
болезни: обострение, вне обострения,
ремиссия. Не предана забвению и
патогенетическая классификация, что
отражено и в международных документах
(GINA,2006).
Если
при обследовании получена достоверная
информация о форме БА (например,
атопическая астма, профессиональная
астма, аспириновая астма и др.), то они
могут указываться в диагнозе заболевания.
Соседние файлы в папке МР_студ_пульмо
- #
- #
- #
- #
Источник


