Отхаркивающие средства при бронхите и беременности
Кашель ─ это актуальная проблема, с которой сталкивается 70% будущих мам. Какое отхаркивающее средство для беременных безопасно и как его применять ─ это вопросы, которые задают женщины, обеспокоенные здоровьем будущего малыша.
Во время беременности организм женщины более уязвим, поэтому повышается риск простудных заболеваний. Чтобы заразиться, достаточно непродолжительного контакта с больным. Способствующим фактором может быть обычное переохлаждение, если женщина одета не по погоде.
Кашель при беременности

Кашель ─ это не отдельная болезнь, а осложнение в следствие ОРВИ. Вирус увеличивает слизь в дыхательных путях, делает ее вязкой. Так она не в состоянии выводиться из организма. Просвет бронхов сужается, дыхание затрудняется.
Кашель при беременности бывает:
- сухой;
- влажный;
- аллергический (при бронхиальной астме или обструктивном бронхите).
Отхаркивающий или мокрый кашель сопряжен с выделение большого количества мокроты. Он появляется после сухого и свидетельствует о положительной динамике лечения. Если слизь, скопившаяся в бронхах, отхаркивается, то наступает выздоровление. Чтобы ускорить отхождение мокроты, назначают муколитические средства.
По типу слизи при кашле определяют локализацию воспалительного процесса. Обильная мокрота выделяется из трахеи и бронхов. Из легких слизь выходит с ржавым оттенком (результат взаимодействия с кровью). Если отделяемое дыхательных путей кристально чистое, это говорит о бронхиальной астме.
Кашель при беременности таит опасности. Пренебрежение своевременным лечением приводит к тяжелым осложнениям:
- Кашель переходит в бронхит или пневмонию. При этих заболеваниях уже не обойтись без антибиотиков. Антибактериальная терапия на ранних сроках беременности опасна для развития плода. На поздних ─ приводит к преждевременным родам.
- Присоединение бактериальной инфекции ведет к внутриутробному заражению ребенка, вызывая пороки развития.
- При постоянном кашле увеличивается тонус мышц матки. Такое перенапряжение создает угрозу выкидыша.
- Если плацента расположена низко, при кашле нагрузка на нее увеличивается вдвое. Так как с одной стороны давит ребенок, в другой стенки матки, которые находятся в состоянии тонуса. Такой прессинг может привести к отслоению плаценты и создать прямую угрозу выкидыша.
- Кашель при раннем токсикозе усиливает тошноту. Рвота становится частой, не приносящей облегчение. Это усугубляет физическое состояние беременной, влияет на эмоциональную картину и психику женщины.
Чем опасен кашель на разных сроках беременности
Опасны вирусные инфекции в первом триместре, когда идет закладка всех органов и систем будущего ребенка. Уже к 10 недели беременности риск аномального внутриутробного развития снижается. Постоянный тонус матки при кашле затрудняет нормальное кровоснабжение плода, приводит к кислородному голоданию. В этот период противопоказано сильнодействующее отхаркивающее средство. Поэтому женщине нужно тщательно оберегать свое здоровье.
 Второй триместр беременности ─ это относительно спокойное время для плода и будущей мамы. Ребенок уже сформировался и набирает в весе. Он надежно защищен плацентой. Плацентарный барьер противостоит воздействию вирусных инфекций, лекарственных препаратов. Кашель в этот период не так опасен. Но к самолечению прибегать не стоит. Во втором триместре активно развивается нервная, эндокринная и костная системы. Травы и гомеопатические отхаркивающие средства без согласования врача могут вызвать нарушения в организме ребенка.
Второй триместр беременности ─ это относительно спокойное время для плода и будущей мамы. Ребенок уже сформировался и набирает в весе. Он надежно защищен плацентой. Плацентарный барьер противостоит воздействию вирусных инфекций, лекарственных препаратов. Кашель в этот период не так опасен. Но к самолечению прибегать не стоит. Во втором триместре активно развивается нервная, эндокринная и костная системы. Травы и гомеопатические отхаркивающие средства без согласования врача могут вызвать нарушения в организме ребенка.
Кашель в третьем триместре беременности представляет наименьшую угрозу. Плод в этот период уже жизнеспособный. Но это не снимает ответственность женщины за здоровье. Вирусная инфекция ускоряет процесс преждевременного старения плаценты. В этом случае лекарственные препараты могут проникать через нее и влиять на ребенка.
Сильный кашель на поздних сроках опасен для беременных:
- влияет работу грудных желез и выработку молока в будущем;
- вызывает отслаивание плаценты и отхождение вод;
- создает риск преждевременных родов.
Принципы лечения
Лечение кашля при беременности представляет комплекс мероприятий:
- фармакологические средства;
- ингаляции:
- растирания согревающими мазями;
- физиотерапевтические процедуры;
- фитотерапия.
Главное правило в лечении беременных ─ минимальное влияние на плод. Чтобы не перевести кашель в хроническую форму, важно вовремя обратиться к врачу и следовать всем его рекомендациям.
Изначально появляется кашель сухой. Отличительный признак ─ отсутствие мокроты. Он сопровождается першением в горле, спазмом дыхательных путей, нарушением дыхания. Усиленные попытки прокашляться не приносят результата. Такой кашель у беременных требует срочной медикаментозной помощи. На этом этапе необходимо перевести сухой кашель в мокрый. Так слизь отхаркиваться будет быстрее.
Для улучшения отхождения мокроты назначают ингаляции и согревающие мази в области грудной клетки. Среди средств народной медицины показаны травяные чаи.
Важно!
Каждый из этих методов имеет свои показания и противопоказания, поэтому схема лечения кашля у беременных назначается врачом в индивидуальном порядке. При этом учитывается срок беременности, стадия заболевания, общее состояние женщины и ребенка.
Выбор отхаркивающих средств
Учитывая актуальность вопроса, женщины интересуются, какие отхаркивающие средства разрешены при беременности.
Отхаркивающие средства в первом триместре
В начале беременности лечение кашля основывается на натуральных растительных средствах и физиопроцедурах. Если причина кашля ─ першение в горле, помогают полоскания с содой. Можно рассосать леденцы «Доктор Мом» или «Фалиминт». При отсутствии тошноты пьют молоко с медом или маслом.
 Молочные продукты обволакивают слизистую, а мед смягчает болевые ощущения в горле. Такое средство эффективно при сухом кашле. Принимать его лучше на ночь, укутавшись в теплое одеяло.
Молочные продукты обволакивают слизистую, а мед смягчает болевые ощущения в горле. Такое средство эффективно при сухом кашле. Принимать его лучше на ночь, укутавшись в теплое одеяло.
При кашле можно пить отвары из таких трав: ромашка, липа, подорожник, шалфей. Их готовят как из одной травы, так и применяют многокомпонентные лекарственные сборы.
Из фармакологических отхаркивающих средств назначаются сиропы на натуральной растительной основе. Разрешенные препараты:
- Гербион;
- Сироп корня солодки;
- Корень алтея;
- Доктор Тайсс;
- Доктор Мом.
Усложняет подбор эффективного и быстрого лечения тот факт, что в первом триместре противопоказан прием муколитических средств, которые разжижают мокроту и выводят ее из дыхательных путей. Эти лекарства негативно влияют на формирование и развитие плода. К ним относятся:
- Амброксол;
- Бромгексин;
- Амбробене;
- Флегамин;
- Ацетилцистеин;
- Карбоцистеин.
Если состояние беременной ухудшается, врач назначает отхаркивающее средство, учитывая соотношение риска для плода и пользы для женщины. Выбирают преимущественно лекарства с растительным составом, чтобы минимизировать побочные эффекты:
- Мукалтин ─ производится на основе корня алтея, усиливает отхаркивание, уменьшает спазм бронхов;
- Бронхикум ─ основное действующее вещество ─ тимьян, выводит мокроту, снижает першение;
- Линкас ─ в состав входят корень алтея, фиалка, иссоп.
Побочные эффекты при приеме: тошнота, рвота, изжога, боль в желудке, запор или диарея. Поэтому отхаркивающие средства не назначают беременным с гастритом и язвенной болезнью желудка.
Отхаркивающие средства во втором триместре
При интенсивном кашле во втором триместре беременности прием муколитиков разрешается. Риск воздействия отхаркивающих средств на рост и развитие ребенка сохраняется, но его можно избежать благодаря большому выбору фармакологических препаратов.
Важно!
На любом сроке беременности категорически запрещены средства от кашля, которые оказывают прямое влияние на дыхательный центр в головном мозге. Это Кодеин и его аналоги: Коделак, Солпадеин, Омнопон, Нурофен Плюс. Препараты обладают наркотическим свойством, приводят к тяжелому отравлению плода.
Разрешенные лекарства во втором триместре назначаются короткими курсами. Препараты:
- Синекод;
- Стоптуссин;
- Дастозин;
- Окселадин.
Для достижения эффекта совмещают медикаментозные отхаркивающие средства и фитотерапию.
Лечение кашля в третьем триместре аналогично лечению во втором.
Универсальные средства, подходящие на протяжении беременности
К такому лечению относятся методы физиотерапии и народные средства:
- Полоскания горла содовым раствором.
- Ингаляции на основе трав.
- Употребление фиточая.
- Местные согревающие компрессы.
- Соблюдение диеты, богатой белком и кальцием.
На всех сроках беременности можно вместо чая готовить отвар из шиповника. Эти ягоды содержат витамин С, они укрепляют и защищают организм, повышают иммунитет. Витамин С эффективен в борьбе с вирусами, предотвращает развитие воспалительных процессов и других возможных осложнений.
Для ингаляций используют народные средства и травы: шалфей, эвкалипт, соду. Процедура продолжительностью до 10 мин. Количество подходов индивидуально, зависит от степени тяжести (до 6 подходов).
Полоскать горло можно отваром ромашки, липы, подорожника.
При своевременной и адекватной терапии кашель при беременности проходит без последствий. Правильно подобранные отхаркивающие средства не влияют на внутриутробное развитие ребенка.
Источник
Лучшие отхаркивающие средства при бронхите детям и взрослым.
С наступлением холодов вероятность слечь в постель с простудой или гриппом многократно возрастает.
Редко кто может избежать даже обычного насморка.
Наиболее частым продолжением этих заболеваний является бронхит.
Вот от него избавиться уже намного сложнее.
- Как и зачем освобождать бронхи от мокроты?
- Средства и методы очищения бронхов от мокроты
- Паровые ингаляции при бронхите
- Ингаляции на небулайзере при бронхите
- Разнообразные отхаркивающие препараты при бронхите
- Эффективные и сильные отхаркивающие средства при бронхите
- Народные отхаркивающие средства при бронхите
- Компрессы при бронхите
- Растирания при бронхите
Как и зачем освобождать бронхи от мокроты?
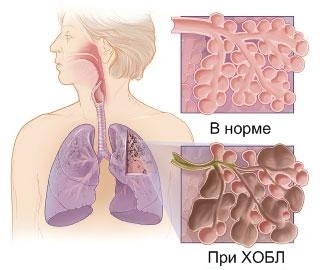
В норме в бронхах постоянно образовывается слизистый секрет.
Он необходим, чтобы удерживать в себе микроорганизмы, пыль.
Затем слизь вместе со всем ненужным выталкивается ресничками бронхов наружу.
При бронхите количество выделяемой слизи сильно возрастает.
А сам секрет становится густым и трудно выводимым.
Бронхи не справляются с таким количеством.
С возрастанием мокроты в бронхах накапливаются микробы, иногда гной, что неизбежно приводит к интоксикации.
Из-за того, что мокрота перестает выводиться должным образом и образуется застой, затрудняется дыхание.
Какая болезнь вас посетила
В медицинской практике пульмонологи выделяют четыре основных вида воспаления бронхов. Классифицируют заболевание, опираясь на механизм развития и причины возникновения бронхита.
Острый бронхит. Наиболее распространенная форма заболевания. Острый бронхит имеет бактериальную либо вирусную этимологию. Но он может развиться и по причине попадания на слизистую бронхов агрессивных аллергенов.
Хронический бронхит. Такой вид патологии развивается по причине неграмотного лечения острой фазы. Диагностируют хронический бронхит, когда у больного наблюдается длительный кашель (около 2,5-3 месяцев ежегодно). Отмечают рецидивы патологии в период межсезонья на фоне респираторных инфекций.
Бронхит курильщика. Такой вид заболевания посещает любителей никотина со стажем. Основными признаками патологии являются сильная одышка и приступы кашля с обильным отхождением мокроты.
Обструкционный бронхит. Эта разновидность бронхита заявляет о себе громкими свистящими звуками при дыхании, образованием густой и трудновыводимой слизи и сильной одышки. Виновниками обструкционного бронхита становятся курение, наследственные факторы, загрязненный воздух, активность патогенных вирусов, работа во вредных условиях.
Бронхиты подразделяются и на разновидности по типу воспалительного процесса и особенностей мокроты:
- гнойный;
- фиброзный;
- смешанный;
- катаральный;
- геморрагический.
По степени воспалительного процесса патологии разделяют на ограниченные (воспалением поражен определенный участок бронхов) и диффузные, когда воспалительный процесс охватывает значительную часть органа и распространяется на близлежащие органы.
Бронхиты бывают простыми и осложненными, протекать в легкой, средней и тяжелой степени.
Важно. При первых признаках заболевания обязательно посетите врача. Бронхит – болезнь коварная, она опасна развитием серьезных осложнений и переходом в хроническую стадию.
Полноценная диагностика позволяет выявлять бронхит в ранних формах и помочь врачу разработать эффективную схему терапии. Лечение следует проводить только под наблюдением врача. Как проходит терапия?
Средства и методы очищения бронхов от мокроты
Мероприятия, предназначенные для освобождения дыхательных органов от слизистого продукта, в первую очередь, могут быть следующие:
- Обильное питье.
- Увлажнение воздуха.
- Паровые ингаляции.
- Небулайзерная терапия.
- Специальная дыхательная гимнастика.
- Прием муколитиков, препаратов, разжижающих и выводящих вязкую мокроту, подавляющих ее избыточную секрецию.
- Прием отхаркивающих средств, лекарств, избавляющих от мокроты в бронхах.
Очень важно при наличии вязкой трудно выводимой мокроты соблюдать питьевой режим.
Густой секрет, накопившийся в бронхах, в любой момент может превратиться в засохшие комочки слизи, перекрывающие дыхательные пути.
Нарушится вентиляция, начнут размножаться микробы, и тогда придет намного более тяжелое заболевание – пневмония.
Поэтому необходимо много пить. Ведь секрет не станет жидким, если кровь, поступающая в бронхи, не будет иметь ее в себе в достаточном количестве.
Следить за тем, чтобы воздух в помещении был свежим. Необходимо регулярно проветривать и увлажнять воздух.
Можно пользоваться влажными полотенцами, периодически развешивая их на батарее.
Но есть и более современные методы для устранения сухости воздуха.
Для этой цели промышленностью выпускаются специальные приборы.
Когда начинается отопительный сезон, увлажнители воздуха становятся незаменимыми помощниками для тех людей, которые склонны к сезонным простудам и заболеваниям дыхательной системы.
Они обеспечивают профилактику вирусных инфекций, поддерживая заданный уровень влажности в комнате практически круглосуточно.
Опасность самолечения
Есть ситуации, в которых лечить самостоятельно мокрый кашель у ребенка не стоит. Лучше будет обратиться к специалисту, если у малыша:
- Влажный кашель долго не проходит (сохраняется более полутора недель);
- Появилась выраженная одышка;
- Повысилась температура;
- Появились явные хрипы при кашле;
- Выходит мокрота с кровью или зелеными гнойными примесями;
- Кашель усиливается в ночное время;
- Ребенок жалуется на боль в грудине.
Паровые ингаляции при бронхите
При хронических и острых бронхитах помогают разжижить и вывести мокроту паровые ингаляции.
Всем хорошо знакома с детства маленькая кастрюлька с вареным картофелем, над которой надо было склониться и глубоко вдыхать целебные пары.
Это была, несомненно, полезная, но не всегда безопасная процедура.
Ведь так легко обжечься, стоило только наклониться чуть ниже, чем следовало.
Современные технологии внесли свою лепту и сюда.
Сегодня есть различные модели паровых ингаляторов, абсолютно безопасных и очень комфортных в использовании.
Ингаляционные процедуры проводят как с использованием аптечных препаратов, так и с применением различных народных средств:
- Отвары трав противовоспалительного действия. Например, шалфей, ромашка, зверобой, календула и другие.
- Растительные настои отхаркивающего свойства. Это бузина, эвкалипт, солодка, почки сосны и прочие.
- Щелочные ингаляции. Проводятся с использованием соды, минеральной воды.
- Солевые процедуры. Раствор готовят из воды (1 л), морской соли (3 ст. л.) и соды (1 ч. лож.), плюс какие-нибудь добавки, например, эвкалиптовое масло. Можно использовать физраствор.
- Медовая ингаляция. Развести 2 ч. лож. в половине стакана воды.
- Аром терапевтические средства. Можно добавлять к травяным отварам или использовать самостоятельно. Это следующие масла: мяты, пихты, сосны, кедра и другие.
- Лук, чеснок. Выдавить сок (1 ч. лож.), развести водой.
- Таблетка валидола на стакан кипятка. Хорошо помогает при выведении мокроты.
Ингаляции – это безвредный и эффективный способ облегчить течение простудных заболеваний, бронхитов.
Но нельзя забывать об особенностях организма больного, его предрасположенности к аллергическим реакциям.
И не использовать те травы и препараты, которые могут нанести вред.
Помочь в этом всегда сможет лечащий врач.
Ингаляции на небулайзере при бронхите
Сегодня одним из наиболее эффективных методов лечения пульмонологических заболеваний является небулайзерная терапия.
Современные ингаляторы при помощи специальных технологий превращают медикаментозные препараты в аэрозольную форму и доставляют их непосредственно в очаг поражения, обходя при этом почки, печень, кровяное русло.
Аэрозольное лечение максимально приближено к естественным процессам организма.
Оно направлено на уничтожение бактериальной или вирусной инфекции, увлажнение дыхательных путей и избавление их от скопившейся мокроты.
Применять такие ингаляции уже можно с самого рождения, соблюдая необходимую возрастную дозировку препаратов.
Работая с ингалятором, необходимо помнить некоторые ограничения в его применении.
Категорически запрещено использовать самостоятельно изготовленные средства из натурального сырья.
Речь идет о:
- травяных настоях;
- спиртовых вытяжках;
- масляных экстрактах.
Нельзя также применять медикаменты, выпущенные не в специальной ингаляционной форме.
Небулайзерная терапия при бронхитах – это сравнительно новый, но уже хорошо себя зарекомендовавший способ лечения заболеваний дыхательной системы.
Современные ингаляторы широко применяются не только в медучреждениях, но и в домашних условиях.
Все больше людей приобретает их для личного пользования.
Разнообразные отхаркивающие препараты при бронхите
В лечение бронхита очень важно добиться отхождения мокроты. Для этого нужно принимать отхаркивающие средства.
Тогда слизь будет становиться менее вязкой и легче выходить вместе с кашлем.
Различают следующие виды:
- активизирующие отхаркивание;
- разбивающие мокроту (муколитические).
Эти препараты побуждают продвижение слизистого секрета с помощью ресничек эпителия.
Повышенное содержание и вязкость мокроты затрудняет газообмен, создает все условия для роста болезнетворных микробов.
Вот почему эти препараты надо принимать, даже если кашель продуктивный.
Меры предосторожности и побочные действия
Во время лечения могут возникать нежелательные реакции:
- Тошнота и пищеварительная дисфункция. Симптомы расстройства желудка могут вызывать выраженный дискомфорт и способствовать снижению аппетита у некоторых пациентов. Чтобы ограничить выраженность данного побочного эффекта некоторые муколитики рекомендуется принимать вместе с едой.
- Диарея. Этот побочный эффект приводит к частым побуждениям к дефекации, снижению плотности стула и другим нарушениям работы кишечника. Нередко вместе с диареей отмечается метеоризм, тянущие или спастические боли в области живота.
- Аллергические реакции. Симптомы могут в себя включать: покраснение кожи, зуд, одышку, отек лица, проблемы с глотанием.
- На фоне отхаркивающих средств редко формируется спазм бронхов, что проявляется в виде удушья. Для предупреждения состояния рекомендуется включать в лечение бронхолитики – медикаменты, расширяющие бронхи.
При появлении побочных эффектов нужно прекратить прием препаратов муколитиков и обратиться к лечащему доктору.
Эффективные и сильные отхаркивающие средства при бронхите
Фармакологическая промышленность предлагает огромный выбор отхаркивающих препаратов.
Они могут быть растительного или синтетического происхождения.
Наиболее эффективные препараты растительной группы:
- Проспан, Геделикс, изготовлены из плюща. Активные вещества сапонины, которыми так богато это растение, вызывают отхаркивающий, спазмолитический эффект.
- Эти препараты можно давать даже младенцам и беременным женщинам.
- Они показаны как при сухом, так и при мокром кашле.
- Эвкабал, Доктор Тайс, Гербион, в основе — экстракт подорожника, показаны при всех видах кашля.
- Бронхосепт, Туссамаг, Бронхикум, Бронхипрет, Пертуссин, содержат экстракт тимьяна. Он обладает муколитическим, противомикробным, отхаркивающим действием.
- Мукалтин, сироп Алтея, препараты, изготовленные на основе корней и корневищ этого растения.
- Комбинированные препараты: Микстура от кашля, Стоптуссин–Фито, Амтерсол, Сироп от кашля с мать-и-мачехой и подорожником.
Препараты на растительной основе могут спровоцировать проявление аллергии, поэтому с ними необходимо действовать очень осторожно.
Синтетические отхаркивающие средства при бронхите
Синтетические более эффективны. Они применяются при тяжелых формах заболеваний дыхательных путей и разбивают даже очень густую и вязкую мокроту.
Наиболее популярные лекарственные средства синтетического происхождения:
- Препараты с амброксолом. Существуют десятки наименований лекарств, изготовленных на основе этого вещества. Его назначают при всех видах заболеваний, которые характеризуются выделением мокроты. Наиболее известные это Лазолван, Амбробене, Флавамед и другие.
- Средства с ацетилцистеином, имеют отхаркивающее действие, наиболее распространенные препараты: АЦЦ, Флуимуцил и другие. Могут взаимодействовать с антибиотиками, поэтому их прием надо четко разделять с промежутком не менее двух часов.
- Препараты на основе карбоцистеина. Используют при продуктивном кашле с вязкой мокротой. Прием ограничен при беременности, болезнях почек, цистите, язве. Наиболее эффективные препараты: Флюдитек, Либексин-Муко, Бронхобос и прочие.
Какое средство выбрать? Предоставьте это решать врачам, ведь они знают намного больше нас.
Большинство препаратов имеет противопоказания. Можно легко навредить своему здоровью, сделав неправильный выбор.
Виды
Сироп, помогающий быстрее вылечить кашель, в зависимости от своего состава представлен такими вариантами:
- Растительный сироп. В основе такого препарата содержится растительное сырье, у которого имеются свойства воздействовать на кашель, например, алтей, плющ, тимьян, солодка или .
- Синтетический сироп. В таком лекарстве содержатся химические соединения, эффективно влияющие на кашель.
- Комбинированный. В лекарстве этого типа растительные компоненты дополнены синтетическими.
В передаче “Галилео” вы сможете узнать, как травы, входящие в сироп, помогают при кашле и как определить, естественный состав сиропа или искусственный.
Народные отхаркивающие средства при бронхите
Бронхит требует сложного комплексного лечения. Лечащий врач при осмотре пациента, как правило, прописывает одновременно несколько препаратов.
Это могут быть:
- антибиотики;
- жаропонижающие;
- антивирусные;
- иммуномодуляторы.
Но самое главное в лечение бронхита – это:
- уменьшение воспаления;
- повышение проходимости дыхательных путей;
- облегчение приступов кашля;
- разбивание мокроты и ее выведение.
В лечении бронхита можно использовать как:
- отхаркивающие препараты, выпущенные фармакологической промышленностью в форме таблеток, порошков и сиропов;
- так и лекарственные травы или их сборы, приготовленные в виде водных, масляных или спиртовых вытяжек.
Лекарственные травы с отхаркивающим эффектом
Использование фармакологических препаратов в некоторых случаях вызывает нежелательные побочные проявления.
Поэтому многие люди ищут им альтернативу среди средств народной медицины.
Вот наиболее эффективные лечебные травы, применяемые при бронхитах для лучшего выведения мокроты:
- Бузина. 20 гр. цветков растения залить чашкой кипятка, укутать и настоять.
- Почки сосны. Сосновый отвар лучше готовить на молоке: 50 гр. на пол литра жидкости, томить на небольшом огне 20 минут. Выпивать понемногу в течение дня.
- Мать-и-мачеха: 2 ложки около 4-х часов настаивать в полулитре кипятка, принимать по 1/2 стакана 3-4 р/ день.
- Корень девясила. В чашку воды добавить 15 гр. сырья и полчаса кипятить. Пить по столовой ложке до еды.
- Одуванчик, пригодны все части растения. Брать 20 гр. травы на стакан кипятка. Принимать по полстакана натощак трижды. Летом можно пить свежевыжатый сок растения.
- Крапива, полезны все части растения, брать 2 ложки на пол литра кипятка. Использовать до еды по пол стакана.
- Сок лука+ мед (1:1), трижды в день до еды по чайной ложке.
- Смола сосны обыкновенной. По 5-6 зерен до еды утром и вечером.
- Многие другие.
Травы можно использовать как самостоятельно, так и в составе лечебных сборов.
Отвар и настой, какого растения будет более эффективен в каждом индивидуальном случае, подскажет врач-травник.
Как их готовить, как правило, указывается на упаковке.
Формы выпуска
Разжижающие и отводящие мокроту современные средства для детей довольно часто выпускаются в форме сиропов и капель, но они доступны и в таблетированной форме, в капсулах. Довольно часто педиатры советуют родителям купить ребенку раствор для ингаляций. Детям младшего возраста больше подходят сиропы и капли, после 6 лет можно давать таблетки. Капсулы врачи рекомендуют принимать ребятам после 12 лет.
Большинство сиропов и микстур с отхаркивающим и муколитическим эффектом являются препаратами растительного происхождения или комбинированными средствами, имеющими с составе натуральные травы. Педиатры, как ни странно, чаще назначают синтетические медикаменты, поскольку растительные могут стать причиной появления сильной аллергии.
Компрессы при бронхите
Все согревающие процедуры при обострении инфекции, когда температура повышена, крайне нежелательны.
А вот на этапе выздоровления могут значительно ускорить процесс, так как активизируют кровообращение в области грудины.
Кроме того компрессы способствуют попаданию действующих веществ прямо в очаг поражения путем проникновения через кожу, уменьшают мышечный спазм и ускоряют созревание слизистого секрета.
Благодаря этому уменьшается патогенная микрофлора и ее влияние на состояние бронхов.
Компрессы можно ставить также в область стопы или икр.
- Димексид разбавить водой (1:1-для взрослых; 1:3-детям), смочить в нем салфетку и поставить на спину на полчаса.
- Медовый компресс. Смешать в равных количествах мед, муку, сухую горчицу, слепить лепешку и наложить на грудь.
- Перцовый пластырь, продающийся в аптеке, вполне может заменить компресс.
- Водочный компресс. Смазать спину вначале медом, а затем приложить салфетку, пропитанную спиртосодержащей жидкостью.
- Натертый мелко хрен соединить с теплым растительным маслом (1:1). Уложить на марлю и поставить в область спины.
Оттоку мокроты способствует также легкий массаж в области груди и спины, специальные дыхательные упражнения.
Растирания при бронхите
Лучше всего подобные процедуры проводить на ночь. Перед этим обязательно проверить лекарственное средство на аллергическую реакцию.
Затем интенсивными, но не давящими движениями втирать его в грудь и спину, избегая области сердца и сосков. Натереть можно и стопы.
- Приготовить смесь из скипидара и касторки (1:2). Слегка втереть, затем грудь тепло укрыть. При легкой степени простуды – растирать только на ночь, при более тяжелом течении – делать 3 раза в сутки.
- Мазь с козьим жиром (1/2 л), 20 мл прополиса настойки. Все смешать и держать на водяной бане до полного испарения спирта.
Из аптечных средств можно использовать Доктор Мом, скипидарную мазь, эфирные масла, бальзам Звезда и многие другие.
Источник