Острый бронхит интересные факты
Болезни и симптомы
874
2018-06-21
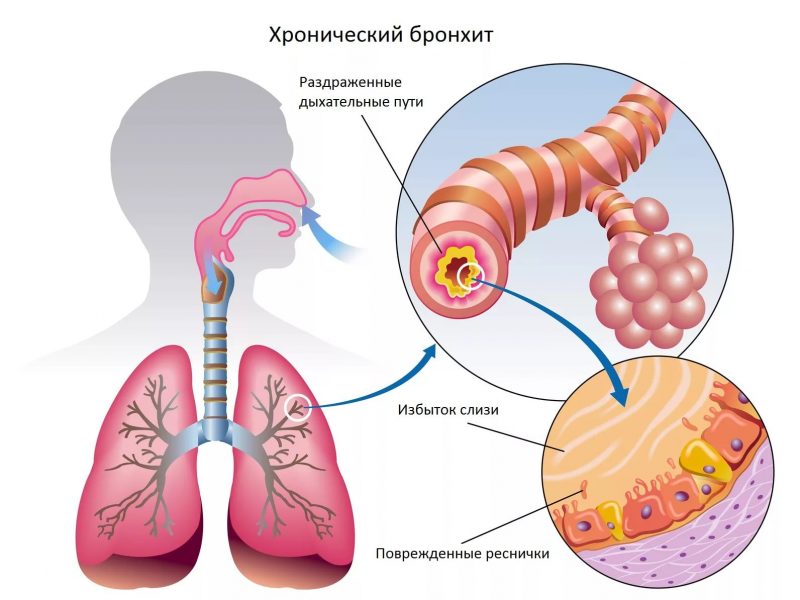
Бронхит — заболевание дыхательной системы, воспаление бронхов, обычно вызываемое инфекцией.
Болезнь, как правило, протекает легко и заканчивается полным выздоровлением, однако, у людей с хронической болезнью сердца или легких и в пожилом возрасте бронхит может быть опасен.
Симптомы бронхита
Инфекционный бронхит часто начинается с насморка, утомляемости, озноба, болей в мышцах и спине, небольшого повышения температуры тела и воспаления горла. О заболевании обычно сигнализирует кашель, первое время сухой (он может и оставаться таким), но через день или два человек начинает откашливать малые количества белой или жёлтой мокроты. Позже количество мокроты увеличивается, она может быть желтой или зеленой. При тяжёлом бронхите высокая температура держится в течение 3-5 дней, после чего большинство симптомов проходит. Кашель может продолжаться несколько недель.
Если дыхательные пути сужены, больной испытывает затруднение дыхания; имеются хрипы, особенно после кашля. Может развиваться пневмония. Ирритативный бронхит, вызванный из-за раздражения, характеризуется теми же симптомами, исключая повышение температуры тела и другие признаки инфекционного поражения.
Причины бронхита
Инфекционный бронхит чаще всего возникает зимой. Его вызывают вирусы, болезнетворные бактерии и подобные бактериям микроорганизмы — микоплазмы и хламидии.
У курильщиков и людей, страдающих хроническими болезнями легких или дыхательных путей, затрудняющими откашливание попавших в бронхи частиц, возможны рецидивы бронхита. Повторяющиеся инфекционные бронхиты могут являться следствием хронического синусита, бронхоэктазов, аллергии; у детей — увеличения миндалин и аденоидов.
Ирритативный бронхит (irritatio — раздражение) вызывают различные виды пыли; пары сильных кислот, аммиака, некоторых органических растворителей, хлора, сероводорода, диоксида серы и брома; озон и диоксид азота; табачный и другой дым.
Диагностика бронхита
Диагноз бронхита ставят на основании симптомов, в частности внешнего вида мокроты. Если симптомы бронхита сохраняются долго, делают рентгеновский снимок грудной клетки, чтобы исключить пневмонию.
Лечение бронхита
Для снижения температуры и облегчения общего состояния назначают аспирин или парацетамол. Необходимы отдых, обильное питьё (горячий чай), витамины, отхаркивающие (муколитические) средства — бромгексин, ацетилцистеин.
Если симптомы позволяют считать, что причиной бронхита является бактериальная инфекция (например, если мокрота жёлтая или зелёная; длительно держится высокая температура тела), а также если у пациента хроническая болезнь легких, целесообразен прием антибактериальных средств. Взрослым назначают бисептол, тетрациклин или ампициллин; при подозрении на инфицирование микоплазмой пневмонии (micoplasma pneumoniae) — эритромицин. Детям обычно предписывают амоксициллин. При вирусной инфекции антибиотики не помогают!
Если симптомы сохраняются и возобновляются или бронхит необычно тяжёлый, может потребоваться посев мокроты на чувствительность к антибиотикам.
Обязательно сходите к врачу или вызовите скорую при следующих симптомах:
- Бронхит длится больше двух недель
- Температура больше 38С°
- Кашель с кровью
- Затруднение дыхания, одышка или хрипы.
Можно ли вылечить бронхит дома?
Обязательное условие для успешного лечения — постельный режим!
Лечение простуды в домашних условиях возможно, но только после того, как Вы проконсультировались с врачом.
Хорошо помогают ингаляции с отваром трав и различными масляными бальзамами, а также ванны для ног с горчицей (в 3-5 литрах горячей воды разводится 3-5 столовых ложек порошка горчицы).
После того как температура перестает расти, применяются вспомогательные средства: горчичники, банки, компрессы, растирания груди специальными разогревающими мазями.
При бронхите следует:
- Пить каждый час или два, пока врач не ограничит приём жидкости
- Принять обезболивающие, например аспирин или парацетамол
- Принимать отхаркивающие препараты (бромгексин, ацетилцистеин)
- Отказаться от курения
Если вы принимаете другие лекарства, проконсультируйтесь с врачом о возможных побочных эффектах при взаимодействии с ними, также проконсультируйтесь, можно ли ставить горчичники, и какие принимать препараты.
Помните, что детям нельзя давать аспирин.
Также не рекомендуется давать безрецептурные препараты от простуды и кашля детям до четырёх лет! Следуйте рекомендациям своего врача. Если вы отхаркиваете мокроту, следите за частотой отхаркивания, цветом и количеством мокроты, и сообщайте данные доктору.
Профилактика бронхита
- Не курите и не позволяйте другим людям курить рядом с Вами.
- Держитесь дальше или сократите время пребывания вблизи раздражающих слизистую веществ, таких как пыль или шерсть домашних животных.
- Больше отдыхайте, особенно, если у Вас простуда.
- Принимайте лекарства строго по назначению врача.
- Ешьте полезную и свежую пищу.
- Чаще мойте руки.
- Не ешьте и не пейте из общей посуды, чашек, столовых приборов.
- Вовремя лечите вирусные и инфекционные заболевания, ведь бронхит нередко возникает как осложнение ОРЗ и гриппа.
В статье использовались материалы из Медицинского справочника болезней для врача и пациента
Бронхит — ZDRAVBUD.NET ZDRAVBUD.NET
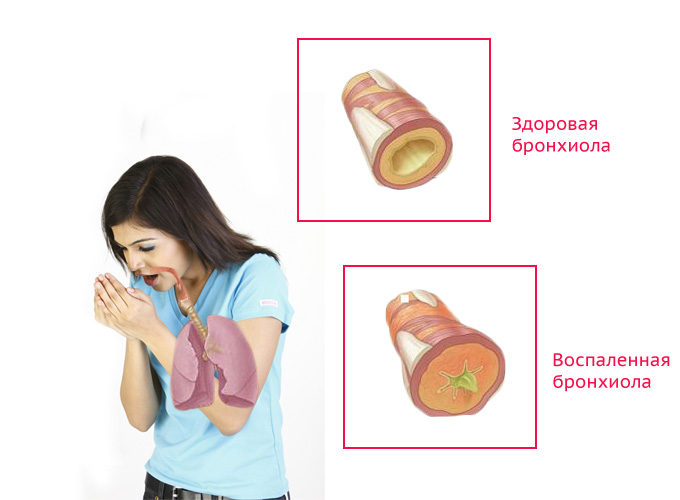
Острый бронхит – частый спутник простуды и гриппа. Несмотря на свою доброкачественность, острый бронхит требует к себе серьезного внимания и не прощает халатности: запущенный бронхит может оставить след на всю жизнь.
Острый бронхит – это острое воспалительное заболевание бронхов, сопровождающееся увеличением бронхиальной секреции (большой продукцией мокроты), кашлем, иногда одышкой. Симптомы острого бронхита длятся не более месяца. Пик заболеваемости острым бронхитом приходится на типичный простудный период: осень, зиму, весну.
Инфекционный бронхит начинается с банальной простуды, поражения носоглотки, трахеи. Если организм не справляется с болезнью на этом этапе, инфекция спускается глубже в дыхательные пути и поражает бронхи. Под действием раздражения секреторные клетки эпителия увеличивают продукцию слизи, содержащей антибактериальные компоненты. Усиливается приток крови к бронхам, развивается воспаление. Кашель при бронхите является защитным актом, позволяющим эффективно удалять из дыхательных путей разрушенные частицы микробов, погибшие иммунные клетки, слущенный эпителий и другие продукты «сражений» в легких. В среднем спустя 10–14 дней воспалительный процесс стихает, восстанавливается реснитчатый эпителий бронхиального дерева и наступает выздоровление.
Причины острого бронхита
- инфекция (респираторные вирусы, а также бактерии, главным образом кокковая группа);
- воздействие экстремально горячего или холодного воздуха;
- токсический эффект от вдыхания ядовитых паров или газов (аммиак, соединения хлора, серы и пр.);
- аллергическая реакция (пыльца растений, домашние клещи, пыль и прочие аллергены).
Факторы риска острого бронхита
- абиотические факторы (влажная и холодная погода, загрязнение воздуха);
- хроническая инфекция ЛОР-органов;
- снижение иммунитета;
- детский возраст, а также возраст старше 50 лет;
- курение, алкоголизм.
Симптомы острого бронхита
- бронхит часто сопутствует простудным явлениям: насморку, саднению в носоглотке, заложенности в ушах, боли в горле;
- возможно повышение общей температуры тела;
- спустя несколько дней появляется мучительный, чаще сухой или со скудной слизистой мокротой кашель, свист в груди при дыхании;
- кашель постепенно становится продуктивным: увеличивается количество мокроты;
- возможно появление одышки, что требует обязательной консультации врача.
Диагностика острого бронхита
Диагностикой и лечением бронхита обычно занимается врач-терапевт или врач-пульмонолог. В план обследования входит:
- общий анализ крови;
- рентгенография легких;
- анализ мокроты (при длительном кашле).
Осложнения острого бронхита
- бронхиолит;
- пневмония;
- хронический бронхит;
- бронхиальная астма.
Лечение острого бронхита и реабилитация больных
Острый бронхит лечится обычно амбулаторно (в условиях поликлиники):
- в период разгара – постельный режим;
- обильное теплое питье (для уменьшения интоксикации и разжижения мокроты);
- полноценная диета с достаточным содержанием белка, витаминов, микроэлементов;
- в первые дни при отсутствии мокроты и мучительном кашле – противокашлевые препараты;
- в первые дни болезни возможно применение противовирусного лечения, антибиотики строго по показаниям (присоединение бактериальной инфекции, наличие хронических заболеваний и др.);
- препараты, разжижающие мокроту и улучшающие ее отхождение, в том числе средства фитотерапии, грудные сборы;
- при аллергическом бронхите антигистаминные препараты, средства, снимающие спазм бронхов, иногда кортикостероиды.
Прогноз при остром бронхите благоприятный. Ориентировочный срок временной нетрудоспособности (длительность больничного листа) 10–14 дней.
Nota Bene!
При назначении антибиотиков необходимо строго соблюдать предписанные дозы, интервал и кратность приема. «3 раза в сутки» означает «каждые 8 часов», а не «за завтраком, обедом и ужином». Прием антибиотиков целесообразен только при точном соблюдении инструкции, неправильное лечение может скорее навредить, но не помочь.
Интересный факт
Наилучшие условия для выздоровления создаются в теплом помещении с влажностью воздуха 50–60%. Для создания такого «оранжерейного» климата можно использовать увлажнитель воздуха. В отсутствии такового помогает частая влажная уборка, опрыскивание комнатных растений, проветривания (в теплое время года) и развешивание влажных простыней на радиаторах (во время отопительного сезона).
Профилактика острого бронхита
- соблюдения правил личной гигиены;
- отказ от курения;
- закаливание;
- своевременное лечение инфекционных заболеваний.
Эксперт: Долгополова Н. А., терапевт
Подготовлено по материалам:
- Руководство по пульмонологии. Под ред. Н. В. Путова, Г. Б. Федосеева. – М.: Медицина, 1984.
- И. Г. Березняков. Острый бронхит: доказательная база фармакотерапии // Рациональная фармакотерапия. 2007, № 1.
В материале использованы фотографии, принадлежащие shutterstock.com
Врачи рассказали о главных мифах, которые касаются бронхита.
Миф 1. Болезнь не заразна
Часто причиной бронхита являются вирусы (коронавирус, респираторно-синтициальный, рино-, метапневмовирусы или грипп). А все без исключения ОРВИ передаются воздушно-капельным путем. Поэтому если видите на площадке ребенка, который кашляет, не слушайте рассказы про «остаточный кашель», а лучше забирайте своего ребенка и уходите. Помните, что инкубационный период перечисленных вирусов (кроме гриппа) – 5-10 дней. Не пользуйтесь полотенцем и посудой больного – если бронхит бактериальный, на предметах личной гигиены останутся болезнетворные микробы. Если ваш иммунитет на фоне переохлаждения или других факторов ослабится, вы рискуете подцепить вирус.
Миф 2. Одна из причин – длительный насморк
Осложненный насморк может перерасти только в гайморит. Но при этом если насморк не прошел за неделю, это означает, что на слизистой носа активно размножаются болезнетворные бактерии (кстати, они есть почти у каждого человека, но их рост сдерживается сильным иммунитетом). А вот если защитных сил недостаточно, возможно развитие патогенной микрофлоры и в нижних дыхательных путях. Но только в том случае, если они там находились и до насморка.
Миф 3. Отхаркивающие средства – профилактика болезни
Такого рода препараты можно применять только по назначению врача, который констатировал у пациента бронхит. Самолечение (даже если препарат на натуральной основе) может, наоборот, спровоцировать развитие заболевания. А все дело в том, что такие лекарства, заставляя организм выводить из альвеол несуществующую слизь, раздражают нижние дыхательные пути. Это вызовет спазм либо застой в бронхах, что чревато воспалением. Поэтому никакого самолечения.
Миф 4. При бронхите нельзя купаться
На самом деле купаться при бронхите можно, а также можно купаться при высокой температуре (до 39 градусов). Главное – чтобы вода в ванне или душе была теплой, а не горячей. После водных процедур нужно насухо вытереться и лечь на пару часов. В комнате не должно быть сквозняков. Если соблюдать все правила, то купание даже полезно при болезни: кожа – это тоже орган дыхательной и иммунной системы, и от ее чистоты в большой мере зависит качество иммунитета. При болезни, как правило, человек активно потеет, а через поры выводятся токсины. Поэтому купаться нужно.
freepik.com
Миф 5. Сухой кашель – это не бронхит
Как раз наоборот: грубое дыхание, сухой кашель и при этом повышенная температура (даже 37,2 градуса) может свидетельствовать о проблемах в нижних дыхательных путях и затруднении отхождения мокроты. При этом кашлять человек может несколько раз в сутки.
Миф 6. При бронхите обязательно нужны антибиотики
Это неправда. И не только потому, что чаще всего причина бронхита – вирусы, а не бактерии. Оказывается, иногда бронхит вызван спазмом (его провоцирует вирус, бактерия или аллергический агент, при этом организм сужает сосуды, это и вызывает спазм). Такой бронхит называется обструктивным. Лечится он препаратами, снимающими бронхоспазм. Если улучшение не наступает через три дня, а по анализу крови повышен уровень лейкоцитов, палочкоядерных нейтрофилов и СЭО, назначаются антибактериальные препараты. Анализы говорят о том, что присоединилась бактериальная инфекция.
Энциклопедия / Заболевания / Легкие и бронхи / Острый бронхит
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Активный стаж работы с 2003 года.
Острый бронхит – это воспалительное заболевание бронхиального дерева. Заболевание имеет инфекционную природу.
Когда слизистые бронхов воспаляются, то это приводит к повышенному образованию мокроты. Именно поэтому проходимость бронхов нарушается – развивается острый бронхит.
Кашель – это защитный механизм, помогающий избавиться от слизи из просвета бронхов. Он возникает при раздражении рецепторов в слизистых бронхов.
Острым бронхит называют, если он длится не более 3 недель.
К развитию заболевания могут привести:
- вирусные инфекции;
- бактериальные инфекции;
- воздействие физических и химических веществ.
Среди вирусных инфекций привести к развитию острого вирусного бронхита могут:
- вирус гриппа, в том числе свиного (H1N1);
- вирус парагриппа;
- аденовирусы;
- риновирусы;
- вирус кори;
- вирус респираторно-синцитиальной инфекции.
Основными возбудителями бактериальной природы являются:
- стафилококки;
- стрептококки;
- пневмококки;
- редко – микоплазмы, хламидии.
К внешним воздействиям относятся:
- пыль;
- загрязненный воздух хлором, аммиаком, сероводородом;
- длительное вдыхание слишком горячего или слишком холодного воздуха.
Это наиболее частые причины развития острого бронхита у взрослых.
Способствовать развитию острого бронхита могут следующие факторы:
- частое переохлаждение организма;
- снижение защитных сил организма;
- очаги хронических инфекций (хронический ринит, фарингит, тонзиллит, синусит);
- нерациональное питание;
- пожилой или детский возраст;
- хронический алкоголизм;
- курение.
Заражение происходит в большинстве случаев от больного, воздушно-капельным путем.
Острый бронхит подразделяется в зависимости от природы заболевания на следующие виды:
- вирусный;
- бактериальный;
- неинфекционный;
- смешанный;
- аллергический.
Смешанный бронхит возникает при сочетании этиологических факторов.
Также острый бронхит подразделяется и по характеру мокроты:
- слизистый;
- гнойный;
- смешанный.
По наличию признаков обструкции (закупорки) бронхов:
- обструктивный;
- необструктивный.
Ведущим симптомом острого бронхита является кашель. Он может быть как сухим, так и влажным.
При влажном кашле у больного отходит мокрота, при сухом кашле ничего не откашливается. Часто наблюдается переход сухого кашля во влажный.
Мокрота может быть слизистой при вирусных инфекциях, при воздействии внешних факторов.
Наличие гнойной мокроты (зеленоватого цвета) указывает на бактериальную природу острого бронхита.
Вначале кашель сухой приступообразный, может сопровождаться болями за грудиной.
Острый бронхит развивается быстро и в первую очередь появляются симптомы интоксикации:
- повышение температуры от субфебрильных до фебрильных цифр (37,5 – 39,0 градусов);
- частые ознобы;
- общая слабость;
- повышенная утомляемость;
- повышенное потоотделение;
- ломота в мышцах и суставах.
Важно! Часто у пациентов возникает вопрос: «Бывает ли острый бронхит без кашля?» Да, бывает. Кашля может не быть в первые сутки заболевания, у пожилых людей и у детей.
Обычно острый бронхит длится около 1,5-2 недель. Остаточный кашель может быть до трех недель (пока слизистые оболочки полностью не восстановятся).
Для обструктивного бронхита характерной жалобой является одышка. Больной говорит, что ему тяжело дышать, особенно в положении лежа. При нетяжелом течении одышка возникает при физических нагрузках. А при тяжелых формах обструкции одышка возникает при ходьбе, или в покое.
Помимо общих признаков бронхита при вирусных формах могут присутствовать признаки острых респираторных инфекций:
- насморк;
- першение, боль в горле.
При осмотре больного и при аускультации обнаруживаются следующие симптомы:
- жесткое дыхание;
- рассеянные хрипы в легких.
При отсутствии лечения или позднем начале лечения бронхит может вызвать развитие осложнений.
При появлении симптомов необходимо обратиться к врачу. Установить диагноз острого бронхита может участковый терапевт, врач общей практики, пульмонолог.
Врач проводит тщательный опрос и осмотр больного.
При осмотре врач может обнаружить следующие признаки:
- жесткое дыхание в легких;
- наличие рассеянных хрипов в легких;
- учащенное дыхание (при наличии одышки);
- хрипы могут быть влажными и сухими.
Больному назначаются обследования:
- Общий анализ крови – лейкоцитоз, ускорение СОЭ, при аллергическом бронхите – увеличивается количество эозинофилов.
- Общий анализ мокроты – наличие признаков гнойности (большого количества лейкоцитов) указывает на бактериальную этиологию заболевания.
- Бакпосев мокроты – помогает определить возбудителя, его чувствительность к антибактериальным препаратам.
- Рентгенография органов грудной клетки – помогает исключить пневмонию (воспаление легких).
- При бронхообструкции проводится спирометрия – оценивается функция внешнего дыхания.
- Также проводят бронхоскопию для осмотра слизистых бронхиального дерева, при этом можно провести и удаление скопившейся слизи.
После проведения осмотра и обследований специалист назначает необходимое лечение.
Дифференцировать острый бронхит нужно со следующими заболеваниями:
- пневмонией
- туберкулезом легких.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При легком и среднетяжелом течении лечение острого бронхита проводится в амбулаторных условиях.
Госпитализация показана:
- детям младшего возраста;
- лицам с тяжелыми сопутствующими заболеваниями;
- лицам с тяжелым течением острого бронхита;
- при неэффективности амбулаторного лечения.
При домашнем лечении острого бронхита необходимо соблюдение следующих правил:
- соблюдение постельного режима в первые дни заболевания;
- обильное теплое питье;
- пища должна быть легкоусвояемой;
- регулярно проветривать комнату больного;
- увлажнение воздуха для предупреждения пересушивания слизистых оболочек бронхов;
- отказ от вредных привычек.
При повышении температуры выше 38.4 градусов назначаются жаропонижающие препараты:
Какой препарат принимать может решить только лечащий врач.
Важно! Стоит иметь в виду, что на сегодняшний день (2016г.) нет ни одного убедительного исследования, доказавшего эффективность противовирусных препаратов.
Для лечения бактериального острого бронхита обязательно проводится антибактериальная терапия:
Важно! Лечение антибиотиками может назначить только врач.
Лечение кашля при остром бронхите
В первые дни при приступообразном частом сухом кашле назначаются противокашлевые средства:
Затем проводится терапия муколитическими препаратами для улучшения отхождения мокроты и ее разжижения:
Также с этой целью проводятся ингаляции небулайзером:
- Физраствором;
- Лазолваном для ингаляций;
- Минеральной водой.
При наличии признаков бронхообструкции возможен прием бронходилятаторов:
Из физиотерапевтических методов применяют:
- УВЧ;
- Вибрационный массаж грудной клетки;
- Диадинамик на грудную клетку.
Народные средства лечения могут применяться только после консультации с врачом, так как это может привести к прогрессированию заболевания и развитию осложнений.
Важно! Также нужно помнить, что при наличии повышенной температуры нельзя проводить никакие тепловые процедуры.
В среднем лечение острого бронхита занимает около 10-14 дней. Полное выздоровление наступает через 14-21 день.
Период реабилитации и его особенности:
- в большинстве случаев организм восстанавливается через 7-14 дней после выздоровления;
- в этот период можно принимать поливитамины;
- избегать переохлаждений;
- избегать контактов с больными респираторными инфекциями.
Среди осложнений можно выделить такие заболевания, как:
- пневмония;
- дыхательная и сердечная недостаточность;
- переход в хроническую форму;
- хроническая обструктивная болезнь легких.
Предупредить развитие осложнений можно, если вовремя обратиться к врачу и соблюдать все предписанное лечение.
Предупредить заболевание можно соблюдая следующие меры:
- повышение защитных сил организма;
- избегать переохлаждений;
- лечение очагов хронической инфекции;
- избегать контактов с больными острыми респираторными инфекциями;
- избегать посещения общественных мест во время эпидемий;
- посещать поликлинику в периоды эпидемий в одноразовых масках;
- вакцинация против гриппа (поскольку бронхит часто является следствием гриппа).
Источник: diagnos.ru