Острый бронхит дно расшифровка
Здравствуйте, помогите пожалуйста с решением вопроса. Ребенок 7 лет в марте 2014 года попал в больницу где был поставлен диагноз обструктивный бронхит, в апреле 2015 года опять больница, диагноз: острый обструктивный бронхит ДН 0-1, угроза формирования бронхиальной астмы, острый ринофарингит, аллергодерматит. После больницы как обычно пошли на прием к аллергологу, к лору, прописали кучу лекарств, лор сказала чтобы узнать есть ли в носу аллергия нужно сделать мазок, сделали мазок, врач сказала аллергии в носу нет, отправила на рентген, поставила аденойды, пролечили аденойды Полидексой, посоветовала больше бывать на природе и на солнце, как раз было лето и мы поехали на дачу, до конца лета все было хорошо. Аллерголог попутно прописывала как обычно зиртек, если что крем от аллергии и все. В марте этого года заболели всей семьей гриппом, педиатр сразу назначила ребенку антибиотик Хемомицин, пропили его, вроде все хорошо, но кашель небольшой остался. До этой болезни сдавали анализ на чувствительность к антибиотикам, к группе азитромицин устойчив, в эту группу как раз и входит Хемомицин, наш педиатр сказала значит у вас на него аллергия и больше этот антибиотик принимать не будем. И все с теми жалобами на кашель отправила к аллергологу, аллерголог прописал опять зиртек, мазать руки кремом любым от аллергии, потому что на руках образовалось что-то в виде корки, и таблетки от кашля после которых ребенку стало еще хуже, на вопрос направление в больницу на обследование и лечение если ребенку лучше не становится аллерголог ответил что такие направления дает только уч. Педиатр, и отправила к лору, лор сказала аденойды, отправила на рентген, на рентгене все хорошо, никаких аденойдов. Через знакомых обратились к лору в военном госпитале, он посмотрел сказала ничего по лор части у вас нет, вам надо обязательно к аллергологу. Ребенку все хуже становилось, ни температуры, просто кашель при котором помогало только подышать над паром, при проветривании, и мокрые пеленки по всей квартире, и на улице он меньше кашлял, но как только начинал или бегать, что на улице что дома, любая небольшая физ. Нагрузка, просто заходился в кашле. В четверг ему стало совсем плохо, вдыхает носом или ртом и сразу начинает кашлять, дала уже половину супрастина и вызвала неотложку, врачи приехали, очень удивились что нас еще ни аллерголог, ни педиатр с диагнозом от прошлого года из больницы -угроза формирования бронхиальной астмы не отправил на обследование в больницу, я говорю что просила нам отказывают, потому что никто из врачей диагноз поставить не может, мне сказали уже сами врачи требуйте, а то с таким постоянным кашлем и приступами можно очень быстро заработать астму. На следующий день пошла с ребенку к педиатру, попросила дать направление, у нас от нашей поликлиники направляют только в две больницы где есть аллергологическое отделение ДГБ№1 или ДГБ№2, на что получила отказ что педиатр незнает с каким диагнозом и куда отправлять, показала ей выписку от прошлого года, она только отмахнулась, потом педиатр вызвала заведующую и стала спрашивать что с нами делать, заведующая мне сказала что может нас отправить в больницу на обследование на аллергологическое отделение в очень хорошую больницу, вам только надо подождать, я спросила сколько ждать, заведующая ответила что не может мне сказать, в итоге все-таки дали направление с диагнозом обструктивный бронхит и по скорой нас повезли в ДГБ№5 Филатова, доктор там нас осмотрела, сказала что мы не по профилю, что у нас соматика, я ответила что знаю, она отошла, потом пришла и говорит что в том направлении которое мне на руки дали стоял только обструктивный бронхит, а во втором которое прямо в больницу пришло стояло ОРВИ, только поэтому нас и приняли, что у них инфекционная больница и с обструктивным бронхитом нужно в специализированную больницу, в выписном эпикризе написала рекомендации госпитализация в профильное учереждение ДГБ№1 или ДГБ№2. Приехали домой, вечером опять что-то вроде приступа, носом вдыхает-кашляет, ртом вдыхает-кашляет, через каждые 5 секунд кашель. Ну неотложка опять предложила обратиться к педиатру чтобы направила по профилю, они могут только забрать отвезти опять в инфекционную откуда нас опять отправят домой. И по неотложке, и доктор в больнице сказала требуйте уже, если это не прекращается и никто лечить не хочет может перерасти в астму. Помогите пожалуйста советом, жаловаться сейчас и в минздрав и в прокуратуру бессмысленно, у меня нет официального отказа от педиатра, да и вряд ли будет, как я из многих статей прочитала они такое никогда не пишут, если только совсем в крайнем случае, а ребенок болеет, и кроме таблеток от аллергии я ему ничем помочь не могу. А педиатру и заведующей все до одного места.
Воспалительный процесс в бронхах – одно из осложнений простуды и ОРВИ. Это заболевание характеризуется воспалением слизистой бронхов и сопровождается кашлем, который является симптомом патологии.
Продолжительность острой формы болезни составляет не более 3 недель, после при отсутствии адекватного лечения патология приобретает хронический характер.
Общая информация о заболевании
Бронхи – важная часть дыхательной системы человека. Они имеют вид трубок, которые связывают трахею и легкие. Трахея связывается с двумя главными бронхами, от которых исходит много разветвлений (бронхов и бронхиол), образующих бронхиальное дерево. На конце бронхиальных трубочек находится альвеола, обеспечивающая поступление кислорода в кровеносное русло.
Под действием ряда негативных факторов бронхи могут воспаляться, в просвете скапливается слизь и происходит нарушение дыхательного процесса. По МКБ-10 острый бронхит носит инфекционный характер и передается воздушно-капельным путем. Код по МКБ-10 острый бронхит – J20.
Причины развития острого бронхита
Острый бронхит – резкое воспаление бронхов инфекционной природы, которое возникает в результате повышенной активности таких вирусов:
- аденовирус;
- парагрипп;
- грипп;
- респираторный синтициальный вирус;
- риновирус;
- энтеровирус.
Патогенез острого бронхита может быть и другим. В некоторых случаях воспалительный процесс носит бактериальную природу, развиваясь вследствие воздействия на человеческий организм стафилококков, стрептококков и пневмококков. Иногда встречаются случаи, когда заболевание является следствием поражения дыхательной системы аскаридами (см. аскаридоз легких), хламидиями, микоплазмами и грибком.
Среди иных причин развития воспаления бронхов выделяют факторы:
- вдыхание токсичных, едких паров;
- поражение дыхательных путей раздражающими веществами (пыль, химикаты и смолы);
- ослабленный иммунитет;
- переохлаждение.
Патология возникает в результате анатомического строения дыхательной системы. К таким особенностям относят удлиненное бронхиальное дерево и суженный просвет бронхов.

Группы риска
Острый бронхит у взрослых развивается у людей разного возраста. Симптомы и процесс лечения зависят друг от друга. Часто болезнь развивается при наличии предрасполагающих факторов:
- возраст более 50 лет;
- алкогольная, никотиновая зависимость;
- работа на вредных производствах;
- аллергические реакции;
- наличие сопутствующих хронических патологий;
- переутомление;
- частые стрессовые ситуации;
- неправильный образ жизни;
- проживание в плохой экологической обстановке;
- неправильный прием лекарств.
В группу риска входят люди, страдающие от астмы, хронического синусита, патологий сердца и легких. Большая часть клинических случаев диагностируется в зимой.
Симптомы острого бронхита
Главным симптомом острого бронхита у взрослых является кашель, характер которого меняется по ходу течения патологического процесса. Сначала после инфицирования кашель носит сухой, мучительный характер, через пару дней он становится влажным, происходит отделение прозрачной или бело-серой мокроты. Если к патологическому процессу присоединяется бактериальная инфекция, то мокрота приобретает желтый или зеленоватый оттенок.
Могут наблюдаться симптомы острого бронхита у взрослых:
- вялость, слабость;
- сонливость;
- потеря аппетита;
- потливость;
- головные боли;
- першение, боль в горле;
- насморк.
Когда бронхит является осложнением гриппа, может наблюдаться повышение температуры тела до 40 С. Гипертермия сопровождается болями в мышцах, ознобом и тошнотой. Симптоматика может отличаться в зависимости от классификации острого бронхита.
Происходит активность дыхательных путей, краткосрочное сужение прохода в бронхах, в результате больной не может сделать глубокий вдох. Это приводит к ощущению нехватки воздуха, появлению одышки и хрипов.
Из-за мучительных приступов кашля в области грудной клетки возникают болезненные ощущения. Клиника острого бронхита наблюдается в течение 2-3 недель.
Способы диагностики
Для постановки диагноза врач первым делом проведет детальный опрос и физиологический осмотр (осматривается горло пациента), после может потребоваться прохождение методов исследования:
- Аускультация. С помощью стетоскопа врач выявляет хрипы и свисты в грудной клетке.
- Анализ крови. Позволяет диагностировать воспалительный процесс, выявить возбудителя. При необходимости проводится исследование крови на антитела к атипичным инфекциям.
- Анализ мокроты. Определяется наличие вирусов и бактерий.
- Рентген легких. Очаги воспаления отображаются на рентгене пятнами различной интенсивности.
- Бронхоскопия. Позволяет определить наличие патологий.
При наличии обструктивного бронхита проводится спирография, иногда назначается проба с бронходилататором. В запущенных случаях может потребоваться проведение компьютерной томографии.
Медикаментозное лечение бронхита
Как лечить острый бронхит? Болезнь носит инфекционный характер, поэтому часто назначается курс антибиотиков. Врач рекомендуется прием антибактериальных препаратов таких групп:
- макролиды: Сумамед, Макропен;
- аминопенициллины: Амоксициллин, Амоксиклав;
- цефалоспорины: Цефазолин, Цефтриаксон;
- фторхинолоны: Офлоксацин, Левофлоксацин.
Вирусный бронхит устранить с помощью антибиотиков не получится, назначаются противовирусные средства (Занамивир, Умифеновир). Выписываются медикаменты категорий:
- Муколитики (Бромгексин, Амброксол). Способствуют рассасыванию вязкой мокроты, облегчая процесс ее отхождения при кашле.
- Отхаркивающие препараты (Гвайфенезин, Гидрокарбонат). Стимулируют и усиливают кашель, провоцируя активное отхождение мокроты.
- Противовоспалительные средства (Диклофенак, Аспирин). Снижают температуру тела, устраняют головные боли, купируют воспалительный процесс, улучшая общее самочувствие больного.
- Иммуномодуляторы (Виферон, Амиксин). Укрепляют иммунную систему, повышают защитные силы организма.
- Бронхорасширяющие препараты (Эуфиллин, Сальбутамол). Позволяют эффективно избавиться от одышки и хрипов.
Врач назначает фитопрепараты, поливитамины и комбинированные средства. Иногда делаются инъекции глюкокортикостероидов (Декортин, Медопред). Медикаментозное лечение острого бронхита у взрослых должно проводиться под контролем специалиста.

Лечение народными средствами
Как лечить острый бронхит у взрослого без таблеток? Вылечить воспаление бронхов с помощью одной нетрадиционной медицины не получится, в сочетании с медикаментозной терапией она может ускорить выздоровление, эффективно устранить неприятную симптоматику.
Популярностью пользуются народные средства:
- Травяные настои из ромашки, липы и зверобоя. Смешайте в равном соотношении травы, залейте кипятком и дайте настояться. Настои купируют воспалительный процесс, абсорбируют инфекцию и обеспечивают быстрое снятие жара.
- Настойка из лука или чеснока с медом. Для ее приготовления нужно натереть лук (чеснок) и смешать его с медом в соотношении 3:1. Хорошее средство от острого бронхита, быстро устраняющее симптомы.
- Горячее молоко с шалфеем. Помогает ослабить кашель и уменьшить количество приступов, улучшив общее состояние больного.
Нужно соблюдать постельный режим, употреблять больше теплого питья. Помогают паровые ингаляции, которые можно делать над вареной картошкой или травяным отваром.
Рекомендуется делать дыхательную гимнастику, ставить горчичники и компрессы. Перед лечением острого бронхита у взрослых народными средствами, нужно проконсультироваться с врачом.
Физиотерапия
Для предотвращения воспалительного процесса и нормализации работы органов дыхательной системы врачи назначают физиотерапию. Лечение при остром бронхите проводится с помощью физиотерапевтических процедур:
- Ингаляции. Это методика физиотерапии для проведения которой не нужно наличие электрооборудования. Для ингаляций применяются медикаменты для выведения мокроты, травяные настои и 2% соляная кислота.
- Магнитотерапия. Способствует устранению воспалительного процесса и отечности слизистой, ускоряет выведение мокроты, а стимулирует иммунитет и повышает действие антибиотиков.
- УВЧ-терапия. С помощью электродов на ткани организма происходит воздействие электрического поля высокой частоты. Эти процедуры уменьшают воспаление, снимают спазм дыхательных путей.
Редко назначаться прохождение курса процедур электрофореза, галотерапии и массажа. К физиотерапии есть противопоказания, узнать о них можно у врача, как клинические рекомендации острого бронхита.
Респираторное оборудование при бронхите
Для лечения острого бронхита назначаются ингаляции, которые облегчают выведение мокроты, выводят из организма вредные вещества и ускоряют выздоровление. Сначала люди при кашле дышали над картошкой или травяным отваром. Эту процедуру проводят с помощью респираторного аппарата – небулайзера.
Устройство позволяет дозировать лекарственное средство, расщепляет его на частицы, которые проникают в дыхательные пути, воздействуя на очаг воспаления.

Возможные последствия
Опасность воспаления бронхов заключается в развитии осложнений:
- необратимое расширение бронхов (бронхоэкстазы);
- бронхиальная астма;
- бронхообструкция;
- гипоксия;
- пневмония;
- сердечная недостаточность;
- эмфизема легких;
- диффузный пневмосклероз.
Иногда будет поражение структур легких и развитие осложнения в виде легочного сердца. Во избежание последствий нужно обратиться к врачу при появлении болезни.

Автор:
Широхова Наталья
Пульмонолог, иммунолог, аллерголог

Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
Общие сведения
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
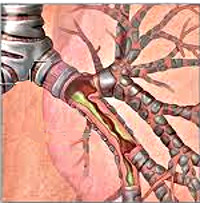
Острый бронхит
Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.


