Острая эмфизема легких при бронхиальной астме
Среди осложнений бронхиальной астмы присутствует и состояние, известное как эмфизема. Что это такое, почему возникает, чем характеризуется и какими способами лечится – все вопросы лучше задавать специалисту, ведь только он может дать компетентный ответ.
Причины и механизмы

Эмфизема представляет собой повышение воздушности легочной ткани, возникающее в результате дегенеративных процессов в стенке альвеол. Предрасполагающими факторами для ее развития становятся патологические процессы, существующие при бронхиальной астме:
- Отечность слизистой оболочки.
- Скопление вязкого секрета.
- Спазм бронхиол.
Воздух через суженные дыхательные пути не может полностью выйти наружу, скапливаясь в альвеолах. При интенсивном и продолжительном кашле их стенка еще сильнее растягивается, увеличивая объем респираторных пространств. При длительной аэродинамической травме могут разрушаться и альвеолярные перегородки, что лишь усугубляет ситуацию.
Разрушение дыхательных пузырьков ведет к сокращению поверхности, участвующей в газообмене. В совокупности с нарушениями кровотока, возникающими при повышении давления в грудной клетке, это ведет к ухудшению диффузии газов и гипоксии. Нарастает дыхательная недостаточность, к которой вскоре – из-за легочной гипертензии – присоединяется и сердечно-сосудистая.
Эмфизема легких развивается на фоне ряда структурно-функциональных изменений в бронхах и альвеолах, осложняющих течение астмы.
Классификация
Диагноз устанавливается на основании существующей классификации. Поскольку бронхиальная астма является основным заболеванием, то эмфизема имеет вторичный характер. Исходя из степени поражения легочных структурных единиц – ацинусов – различают следующие виды патологии:
- Панлобулярную.
- Центрилобулярную.
- Перилобулярную.
Эти формы характеризуются изменениями во всем ацинусе (терминальных бронхиолах с альвеолами), его центральной или периферической части соответственно. По распространенности процесса эмфизема при астме чаще всего будет диффузной.
Симптомы

Признаки бронхиальной астмы в период обострения общеизвестны. У пациентов возникает приступ удушья с удлиненным свистящим выдохом, дистанционными хрипами, сухим кашлем. Они вынуждены принимать положение, обеспечивающее фиксацию плечевого пояса для активизации сокращения вспомогательной дыхательной мускулатуры.
При развивающейся эмфиземе одышка с затруднением выдоха сохраняется и в межприступный период. Сначала она беспокоит при физической нагрузке, но затем возникает и в состоянии покоя. Пациенты выдыхают через сомкнутые губы, чтобы повысить сопротивление выходящему воздуху и улучшить его эвакуацию. В клинической картине будут и другие нарушения:
- Кашель со скудной слизистой мокротой.
- Бледность и цианоз.
- Одутловатость лица.
- Набухание шейных вен.
- Исхудание.
При осмотре грудная клетка имеет бочкообразную форму, ее нижний край слабо участвует в дыхании (ограничение экскурсий). Межреберные промежутки расширены, эпигастральный угол тупой. Перкуссия дает коробочный оттенок звука, а при аускультации выслушиваются рассеянные хрипы на фоне ослабленного дыхания.
Прогрессирование дыхательной недостаточности приводит к нарушению кровообращения в малом круге, что проявляется отеками на ногах, усилением одышки, увеличением печени. Эмфизема может осложниться прорывом воздуха в плевральную полость с развитием спонтанного пневмоторакса.
Эмфизема легких сопровождается прогрессирующими дыхательными расстройствами в период между астматическими приступами. Этот процесс, к сожалению, необратим.
Дополнительная диагностика

Пациенты с эмфиземой должны обследоваться с использованием лабораторно-инструментальных методов. Врач обычно назначает следующие процедуры:
- Общий анализ крови (эритроциты, эозинофилы, гемоглобин).
- Биохимические показатели (газовый состав крови).
- Спирометрия и пикфлоуметрия.
- Рентгенография и томография.
Очень информативно при эмфиземе исследование функции внешнего дыхания, которое выявляет нарушения обструктивного типа. После пробы с бронхолитиками становится ясно, что они имеют необратимый характер. В отличие от изолированной бронхиальной астмы, происходит снижение жизненной емкости легких, а индекс Тиффно падает не так сильно.
Лечение

Чтобы предотвратить развитие эмфиземы, необходимо вовремя и качественно лечить бронхиальную астму. Уже возникшее осложнение требует продолжения и интенсификации базисной терапии (бронхолитики, кортикостероиды), при недостаточности кровообращения назначаются мочегонные средства, бета-блокаторы, оксигенотерапия. В комплексной терапии также рекомендуют дыхательную гимнастику.
Эмфизема при бронхиальной астме – ситуация довольно распространенная. Воздушность легочной ткани повышается при хронической обструкции, когда не проводилось адекватное лечение. Процесс имеет необратимый характер, он постепенно прогрессирует и ведет к развитию легочно-сердечной недостаточности.
Источник
Бронхиальная астма является тяжелым хроническим заболеванием, которое невозможно вылечить полностью. Для него характерно воспаление бронхов, которое возникло под влиянием негативных факторов внешней среды. Если неблагоприятные условия продолжают оказывать свое воздействие, болезнь прогрессирует, возникают приступы, во время которых наблюдается удушье, кашель, боли в груди и пр. Выраженность этих приступов зависит от многих обстоятельств. При наличии сильного обострения с ярко выраженными симптомами больному необходима срочная помощь, иначе он может умереть.
Однако, бронхиальная астма опасна не только своими приступами. При ее наличии и отсутствии адекватного лечения есть риск возникновения осложнений, одним из которых является эмфизема легких.
Сущность и причины недуга
Дыхательные пути при бронхиальной астме испытывают серьезные сложности в процессе функционирования. Поэтому в тканях бронхов и легких могут происходить патологические изменения. В некоторых случаях происходит чрезмерное растяжение альвеол, из-за чего их способность к нормальному сокращению бывает утрачена. В результате этого нарушается процесс насыщения организма кислородом. Такая патология называется эмфиземой легких.
Существует две разновидности данного заболевания:
-
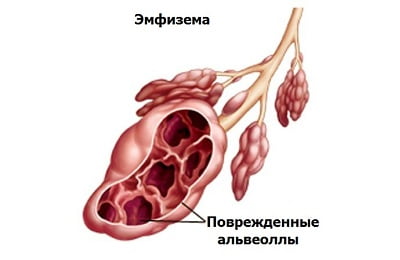 При полном поражении легочной ткани наблюдается диффузная эмфизема. Эта форма болезни встречается чаще.
При полном поражении легочной ткани наблюдается диффузная эмфизема. Эта форма болезни встречается чаще. - Но в некоторых случаях патологическая ткань располагается очагообразно, а рядом с ней находятся здоровые участки. Поврежденные участки легких принято называть буллами, соответственно, данный тип эмфиземы носит название буллезной.
Эмфизема может возникать не только при бронхиальной астме. Нередко процессы, провоцирующие это осложнение, наблюдаются при бронхите. Если данную патологию не лечить, положение может ухудшиться еще сильнее, поскольку неполноценное дыхание ведет к кислородному голоданию, что негативно сказывается на функционировании всего организма.
Чаще всего эмфизема легких развивается при бронхиальной астме и хроническом бронхите. Астма связана с хроническим воспалительным процессом в бронхах, а бронхит является инфекцией. И то, и другое, воздействуя на дыхательные пути длительное время, вызывает патологические изменения в легочных тканях.
Однако можно выделить также факторы, которые стимулируют более активное формирование болезни. Это:
- наследственность;
- болезни легких;
-
 курение;
курение; - пыль;
- вредные вещества, содержащиеся в воздухе;
- воздействие аллергенов;
- вирусные заболевания;
- слабый иммунитет;
- особенности климата;
- негативная экологическая обстановка.
Иначе можно сказать, что эмфизема развивается под воздействием тех же причин, что и астматический синдром.
Стоит сказать, что бронхиальная астма или другое заболевание не всегда являются пусковым механизмом для того, чтобы возникла эмфизема легких.
Данная патология может возникнуть и самостоятельно, под влиянием негативных воздействий внешней среды, наличие предварительного заболевания в этом случае не обязательно.
к оглавлению ↑
Развитие, проявления и последствия патологии
Эмфизема начинает формироваться под воздействием затянувшегося воспалительного процесса в дыхательных путях, что и наблюдается при бронхиальной астме. Воспаление приводит к сужению бронхов, а также к нарушениям в легочных тканях. Легкие теряют свою эластичность, поскольку при выдохе в них остается часть воздуха. Этот воздух не участвует в дыхательном процессе, а лишь занимает место, в результате легкие растягиваются и не функционируют так, как нужно.
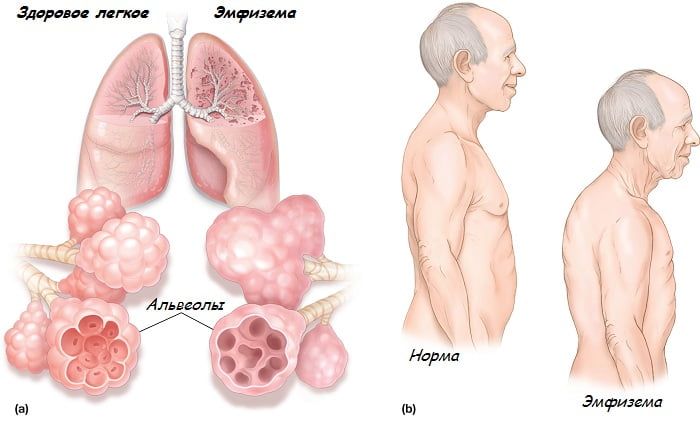
Эмфизема легких
Далее нарушается способность органа к сокращению, из-за чего затрудняется дыхание, а в кровь поступает меньше кислорода и полезных веществ. Вместо них в крови находится избыточное количество углекислого газа, из-за чего у больных развивается одышка.
По мере прогрессирования болезни воздушная ткань легких заменяется соединительной, которая отличается большей плотностью и меньшей растяжимостью. Это вызывает еще большее сужение бронхов, причем оно не связано с воспалением. Под влиянием всего этого в легких происходит формирование воздушных мешков разного размера. Они могут охватывать весь орган целиком, либо чередоваться с участками здоровой ткани.
Можно выделить несколько этапов развития болезни, для каждого из которых свойственны отдельные признаки. Для начального периода характерно наличие незначительной одышки, возникающей при физических нагрузках.
Спустя некоторое время у пациента развивается дыхательная недостаточность, в результате чего одышка может возникать даже в состоянии покоя. На последней стадии развития эмфиземы, кроме дыхательной недостаточности, начинает проявляться сердечная.
Данный легочный недуг характеризуется следующими симптомами:
-
 одышка (сначала появляется лишь при выполнении физической работы, но потом возникает в любое время);
одышка (сначала появляется лишь при выполнении физической работы, но потом возникает в любое время); - цианоз;
- расширение промежутков между ребрами;
- увеличение объема грудной клетки;
- боли в груди;
- ослабление дыхательных движений в грудной клетке.
Данные признаки проявляются не одновременно, а развиваются постепенно. Поэтому при обнаружении неблагоприятных явлений нужно обратиться к врачу, чтобы начать лечение как можно раньше.
Данное заболевание становится причиной необратимых изменений в тканях легких. Это означает, что избавиться от уже имеющихся проблем нельзя, но есть возможность замедлить их дальнейшее развитие. Поэтому вероятность ухудшений зависит от различных обстоятельств. Это:
- Особенности лечения.
-
 Этап, на котором была обнаружена болезнь (чем раньше удалось диагностировать эмфизему, тем проще избежать последствий).
Этап, на котором была обнаружена болезнь (чем раньше удалось диагностировать эмфизему, тем проще избежать последствий). - Выполнение пациентом врачебных рекомендаций.
- Продолжительность заболевания.
- Индивидуальные особенности организма.
- Форма протекания болезни, спровоцировавшей развитие эмфиземы.
При отсутствии неблагоприятных факторов и на раннем этапе развития с эмфиземой можно бороться, что позволит избежать неблагоприятного исхода. В других случаях высок риск того, что пациент станет инвалидом из-за дыхательной и сердечной недостаточности или пневмоторакса.
к оглавлению ↑
Особенности диагностики, терапии и профилактики
Чтобы диагностировать эмфизему, применяются те же методы, что и для выявления бронхиальной астмы. Это:
-
 осмотр;
осмотр; - анализ крови;
- рентген;
- компьютерная томография;
- спирометрия;
- пикфлоуметрия;
- анализ на газовый состав крови.
Чтобы обнаружить дополнительные негативные факторы, врач может назначить аллергические и провокационные пробы и тесты на чувствительность к медицинским препаратам.
Самолечением в данном случае заниматься нельзя, любые мероприятия должны быть согласованы с врачом, чтобы не усугубить ситуацию.
Чаще всего ход лечения подразумевает два направления: лечение заболевания-провокатора (например, бронхиальной астмы) и устранение проявляемых симптомов эмфиземы.
Для того чтобы снизить темпы развития эмфиземы, необходимо стабилизировать астму. Для этого необходимо использовать средства, предупреждающие развитие приступов (противовоспалительные – Недокромил натрия, Дексаметазон, бронхолитики – Эуфиллин, отхаркивающие –Амброксол, АЦЦ и пр.). Также важно подобрать препараты, которые могут эффективно и быстро устранить обострения (Будесонид, Сальбутамол).

В рамках борьбы с проявлениями самой эмфиземы необходимо учитывать проявляющиеся симптомы и подбирать препараты в соответствии с ними. Это могут быть лекарства, снижающие проявления дыхательной и сердечной недостаточности (Реланиум), устраняющие болевые ощущения (Кеторол) и т.д.
Необходимо также избегать развития инфекционных заболеваний, поскольку они только усугубят состояние больного. Для этих целей могут быть назначены антибиотики (Цефтриаксон). В некоторых случаях показано оперативное вмешательство. Его используют при буллезной форме эмфиземы, когда есть необходимость удалить патологические участки.
Кроме этого, полезна лечебная гимнастика, кислородотерапия, иногда допустимо применение народных средств.
Профилактика играет не последнюю роль в борьбе с недугом. Она заключается в следующих мероприятиях:
- Отказ от курения.
- Избегание чрезмерных физических нагрузок.
-
 Укрепление иммунитета.
Укрепление иммунитета. - Недопущение переохлаждений.
- Минимизация контактов с вредными веществами.
- Рациональное питание.
- Соблюдение правил гигиены.
- Профилактика инфекционных болезней.
- Использование витаминных препаратов.
- Выполнение рекомендаций специалиста.
Несмотря на то, что эмфизема является тяжелым и неизлечимым заболеванием, при ее своевременном обнаружении можно избежать наиболее тяжелых последствий.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник
ЛЕКЦИЯ №6
Симптоматология
БРОНХИАЛЬНОЙ АСТМЫ. Эмфизема лёгких
Бронхиальная астма
Бронхиальная
астма относится к аллергическим
заболеваниям. Проявляется она периодически
возникающими приступами удушья,
обусловленными нарушением проходимости
бронхов в результате спазма гладкой
мускулатуры бронхов и развития
аллергического отёка слизистой оболочки.
Современные
медицинские стандарты (протоколы)
диагностики и лечения больных выделяют
следующие разновидности
бронхиальной
астмы:
бронхиальная астма
с преобладанием аллергического
компонента,
бронхиальная астма
неаллергическая,
бронхиальная астма
смешанной формы и
бронхиальная астма
неуточнённая.
В возникновении
приступов удушья играют роль как внешние
агенты, или экзогенные аллергены, так
и внутренние, или экзогенные аллергены,
обусловленные инфекцией дыхательных
путей, а так же реактивность бронхов.
Повышенная
чувствительность
афферентных рецепторов бронхиальной
стенки к местным раздражителям имеет
большое значение в развитии приступа
удушья. Эта патологическая реакция
может проявляться в результате
хронического воспаления бронхов,
протекающего в условиях изменённой
иммунологической реактивности
сенсибилизированного организма.
Сенсибилизация
организма
возникает в определённых условиях быта,
труда, при которых аллергия развивается
в результате последовательного изменения
защитно – приспособительных реакций
организма. Большое значение имеет
передача определённого наследственно
– конституционального фактора, так
называемого экссудативного диатеза.
Нередко ряд факторов
тесно переплетается между собой крайне
тесно, и у больных с аллергической формой
бронхиальной астмы можно отметить
признаки условно
– рефлекторного звена
патогенеза при развитии приступа удушья.
Определённое
значение имеет эндокринный
фактор. Так,
астма детского возраста нередко проходит
в период полового созревания. В патогенезе
бронхиальной астмы могут принимать
участие и гормоны коры надпочечников,
участие гипофиза. Это подтверждается
благотворным действием кортикостероидов
при лечении бронхиальной астмы.
Имеет значение и
климатический
фактор –
барометрическое давление, сила и
направление ветров, влажность воздуха
и другие факторы. Нередко астма проходит
при смене больным климатических условий
проживания. Чаще приступы бронхиальной
астмы возникают в холодную и сырую
погоду
В патогенезе
бронхиальной астмы отчётливо преобладание
тонуса парасимпатической
нервной системы.
Перевозбуждение вагуса (блуждающего
нерва) вызывает спазм мелких бронхов и
увеличение секреции густой вязкой
слизи. Роль вагусных влияний подтверждается
тем, что в приступы бронхиальной астмы
более часты в ночное время.
Механизм самого
приступа заключается во внезапном
спазме мускулатуры мелких бронхов с
набуханием слизистой оболочки бронхов.
Вследствие спазма просвет бронхов резко
суживается. Больной при этом может
сделать активный вдох, а выдох становится
крайне затруднённым. С каждым вдохом
количество остаточного воздуха в лёгких
увеличивается и развивается острая
эмфизема или острое увеличение объёма
лёгких.
Клинически по
тяжести выделяют следующие варианты
течения
бронхиальной астмы. Тяжёлое
течение –
приступы удушья не всегда полностью
купирутся, часты ночные приступы.
Физическая нагрузка, эмоциональное
напряжение, изменение температуры
окружающей среды, химические агенты
провоцируют развитие приступов удушья.
Среднетяжёлое
течение –
ежедневные симптомы, нарушающие
активность и сон. Ночные приступы чаще
1 раза в неделю. Потребность в ежедневном
приёме специальных лекарственных
препаратов короткого действия. Физическая
активность и другие неспецифические
факторы могут провоцировать приступы
бронхиальной астмы. Лёгкое
персистирующее
течение – симптомы от 1 раза в день до
1 раза в неделю. Приступы удушья могут
нарушать сон. Ночные приступы удушья
чаще 2 раз в месяц.
Классическое
описание бронхиальной астмы принадлежит
Г.И. Сокольскому (1838). При аллергической
форме бронхиальной астмы приступ удушья
начинается внезапно.
Удушье имеет
экспираторный характер. Вдох свободный,
короткий, а выдох затруднён, резко
удлинён. Пауза между вдохом и выдохом
отсутствует. Больной занимает сидячее
положение, называемое положение ортопноэ.
Он сидит, опираясь руками о край койки,
стула или колени, приподнимает плечи,
корпус несколько наклонен вперёд. Лицо
приобретает багрово – синюшную окраску,
становится одутловатым. Выражение лица
испуганное. Рот у больного открыт, ноздри
раздуваются. Грудная клетка расширяется
и принимает экспираторное положение.
В акте дыхания активно участвует
вспомогательная дыхательная мускулатура.
Видно набухание шейных вен, которое
проявляется во время выдоха и исчезает
во время вдоха. Во время приступа
возникает кашель с трудным отделением
вязкой стекловидной мокроты. Кашель
продолжается в течение всего приступа.
Продолжительность приступа различна.
Он может продолжаться от нескольких
минут, до часов и даже нескольких дней.
Затянувшийся приступ удушья называют
астматическим состоянием (status
asthmaticus). Во время приступа
удушья дыхание больного слышно на
расстоянии, оно сопровождается сухими
свистящими хрипами.
При перкуссии
грудной клетки над всей поверхностью
лёгких определяется коробочный звук,
зона тупости сердца вследствие острого
расширения лёгких исчезает. Топографическая
перкуссия грудной клетки выявляет
расширение всех границ лёгкого: верхушки
лёгкого приподняты, поля Кренига
расширены, нижний край лёгких опущен,
резко уменьшена дыхательная экскурсия
нижних краёв лёгких.
При аускультации
дыхание ослабленное везикулярное. Вдох
короткий и жёсткий, выдох резко удлинён.
Выслушивается огромное количество
сухих хрипов различной тональности над
всей поверхностью лёгких. При
неэффективности применяемой терапии
просвет средних и мелких бронхов
закупоривается густой, вязкой слизью,
слизисто – гнойной массой. Аускультативно
при этом выслушивается т.н. «немое
лёгкое», когда не слышно вообще ни
каких дыхательных шумов и может наступить
смерть от асфиксии.
Разрешается приступ
тем, что выдох больного становится
легче, смягчается кашель, появляется
слизистая жидкая «перламутровая»
мокрота. Количество высоких сухих хрипов
в лёгких, определяемых при аускультации,
уменьшается. На их фоне появляются
низкие жужжащие хрипы Нередко появляются
влажные незвучные хрипы разного калибра.
В конце приступа больной выделяет
большое количество светлой, прозрачной
мочи с низким удельным весом т.н. urina
spastica.
При исследовании
крови во время приступа удушья отмечается
умеренный лимфоцитоз и эозинофилия.
При исследовании нативного, не окрашенного
препарата мокроты, в ней обнаруживают
спирали Куршмана, представляющие собой
спиралевидно закрученную белково –
слизистую нить, хорошо видимую
невооружённым глазом. При микроскопии
препарата мокроты так же находят
кристаллы Шарко – Лейдена — бесцветные
октаэдры различной формы, напоминающие
по форме стрелку компаса и образующиеся
из белковых продуктов, высвобождающихся
при распаде эозинофилов. Поэтому они
встречаются в мокроте, содержащей много
эозинофилов, причём больше их в несвежей
мокроте.
При микроскопии
окрашенного препарата мокроты выявляется
большое количество эозинофилов.
Рентгенологически
во время приступа бронхиальной астмы
определяется повышенная воздушность
лёгочной ткани, опущение диафрагмы и
резкое ограничение её подвижности.
В межприступный
период у больных с неосложнённой
бронхиальной астмой нет ни каких жалоб
и их состояние, внешний вид обычные.
Клиническими
вариантами бронхиальной астмы являются
хронических астматический или
эозинофильный бронхит, выражающийся
лишь в приступах кашля, т.н. «кашляющая
астма», и астматический статус, когда
болезнь проявляется не в виде типичных
приступов, а даёт картину постоянно
затруднённого дыхания.
Течение бронхиальной
астмы длительное – годами и десятилетиями.
Типичным осложнением
бронхиальной астмы является развитие
эмфиземы лёгких. Присоединение
хронического бронхита, эмфиземы,
пневмосклероза постепенно приводит к
лёгочно – сердечной недостаточности,
развитию лёгочного сердца.
ЭМФИЗЕМА ЛЁГКИХ
Эмфиземой лёгких
называется расширение лёгких, увеличение
их объёма, характеризующееся повышенной
воздушности лёгких за счёт перерастяжения
альвеол или их разрушения и в результате
понижения эластических свойств лёгочной
ткани.
Эмфизема лёгких
развивается при хроническом бронхите,
длительно текущей бронхиальной астме,
хронической пневмонии, при некоторых
профессиональных заболеваниях лёгких.
Описаны случаи развития эмфиземы после
контузии головного мозга.
Существенное
значение для развития эмфиземы имеет
постоянный кашель, свойственный
хроническим лёгочным заболеваниям,
приводящий к постоянному повышению
внутриальвеолярного давления. Эмфизема
лёгких возникает и при механическом
перерастяжении лёгких, например, у
музыкантов, при тяжёлой физической
работе, связанной с задержкой дыхания.
Предрасполагающим моментом для развития
эмфиземы лёгких является пожилой
возраст.
Чаще всего процесс
начинается с нарушений местного характера
(хронические бронхиты, бронхоэктатическая
болезнь, бронхиальная астма и другие
поражающие бронхолёгочный аппарат
процессы, в которые вовлекается межуточная
лёгочная ткань) с последующими
нервнорефлекторными расстройствами
трофики, в результате чего и развивается
потеря эластических свойств всей
бронхолёгочной системы. Названные
местные процессы могут как эндобронхиального
характера (спазм или обтурация бронхов),
так и сосудистого характера, приводящего
к нарушению кровообращения. Хронический
кашель постоянно создаёт повышение
внутрилёгочного давления, что также
способствует расширению бронхов.
Эмфизема, развивающаяся как хроническая
болезнь в пожилом возрасте или при
хронических бронхо – и пневмопатиях,
носит характер полома организма. При
этом величина остаточного воздуха в
лёгких возрастает в 2 – 3 раза за счёт
уменьшения жизненной ёмкости лёгких.
Остаточный воздух мешает равномерному
смешиванию вдыхаемого воздуха.
В результате
увеличения объёма лёгких и ослабления
дыхательной мускулатуры, особенно
диафрагмы, снижается дыхательная
экскурсия лёгких. В альвеолах из-за
повышенного внутрилёгочного давления
запустевают кровеносные капилляры,
альвеолярные перегородки атрофируются,
а в некоторых местах полностью исчезают.
Из-за спазма лёгочных артериол с
последующим возможным развитием
васкулита и склероза лёгочных артериол
возникает гипертензия малого круга.
Развивается склероз лёгочной артерии,
возникает альвеолярно-капиллярный
блок. Из-за этого ухудшаются условия
диффузии кислорода из альвеолярного
воздуха в кровь лёгочных капилляров.
Развивается гипоксия. Развивается
недостаточность внешнего дыхания и
хроническая гипоксемия.
Клинически течение
эмфиземы лёгких можно разделить на 3
стадии:
стадию без выраженных
жалоб больного,
стадию лёгочной
недостаточности,
стадию сердечно-лёгочной
недостаточности.
При эмфиземе лёгких
в стадии лёгочной недостаточности
основным симптомом является хроническая
кислородная недостаточность. Больные
предъявляют жалобы на одышку и кашель.
Одышка носит
обычно экспираторный характер. Больной
эмфиземой как бы «выдавливает»
воздух из себя. Во время выдоха происходит
повышение внутригрудного давления,
из-за чего набухают шейные вены. Если
присоединяется сердечная недостаточность,
то набухание вен не исчезает и в фазу
вдоха. Одышка резко усиливается после
приступа кашля. Сразу после него больной
не может даже говорить. Кашель чаще
сухой или с отделением мокроты.
При осмотре
выявляется одутловатость лица, акроцианоз,
цианоз слизистых оболочек, щёк, носа,
мочек ушей. Кожа лица имеет серо-землистый
цвет. Шея укорочена. Грудная клетка
бочкообразная, перезднезадний размер
её увеличен. Надключичные ямки сглажены
или выбухают, под ключицами также
отмечается выбухание. Дыхательная
экскурсия грудной клетки уменьшена.
Отмечается участие в дыхании вспомогательной
дыхательной мускулатуры. Во время вдоха
грудная клетка совершает лишь движения
верх и вниз, как бы всем «каркасом».
Рёбра занимают горизонтальное направление,
межреберные промежутки расширены,
эпигастральный угол тупой. Часто
выявляются миндалевидные ногти, которые
переходят в когтеобразные, а затем
образуются ногти типа часовых стёкол.
Пальцы типа барабанных палочек формируются
в конце развития этих изменений.
При пальпации
грудной клетки повышается ригидность
её. Голосовое дрожание может быть
ослаблено.
При перкуссии
грудной клетки выявляется коробочный
звук и резкое ограничение подвижности
нижнего края лёгких. Зона абсолютной
тупости сердца исчезает. Верхушки
выстоят над ключицами выше обычных
границ. Поля Кренига расширены. Нижний
край лёгких опущен на 1 – 2 ребра и больше.
Аускультативно
прослушивается ослабленное везикулярное
дыхание. Если выражен диффузный бронхит,
то выслушивается жёсткое дыхание и
большее или меньшее количество сухих
диффузных хрипов.
С присоединением
сердечной недостаточности состояние
больного ухудшается, гипоксемия
нарастает. Цианоз приобретает черноватый
оттенок. В тяжёлых стадиях болезни может
возникать дыхание Чейна – Стокса вначале
ночью, а затем и в дневное время суток.
Повышение в системе лёгочной артерии
создаёт повышенную нагрузку на правый
желудочек сердца. Развивается так
называемое лёгочное сердце. Одышка и
цианоз усиливаются. Появляются отёки,
увеличиваются размеры печени. Застойная
жидкость может накапливаться и в серозных
полостях – в брюшной полости, в плевральных
полостях. При аускультации сердца
выслушиваются глухие тоны и акцент 2
тона на лёгочной артерии как признак
повышения давления в малом круге
кровообращения.
Рентгенологически
отмечается повышенная прозрачность
лёгочной ткани, опущение границ лёгких
и резкое ограничение подвижности
диафрагмы. Межреберные промежутки
расширены. Признаком лёгочного сердца
является выбухающий в 1 косом положении
конус лёгочной артерии.
Эмфизема лёгких
постепенно прогрессирует и может
привести к смерти больного от лёгочно
– сердечной недостаточности.
9
Соседние файлы в папке Лекции по ПВБ
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


