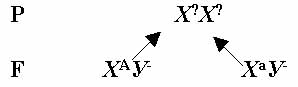Особенности лейкозов и анемий в пожилом и старческом возрасте
Описание лейкозов у пожилых людей
 Лейкоз у пожилых
Лейкоз у пожилых
Известно, что такое заболевание как лейкоз чаще встречается у взрослых людей, а именно пожилых. Это можно объяснить нередкими предшествующими гематологическими нарушениями, которые человек приобретает с возрастом. Их еще называют предлейкозами, что подразумевает собирательный характер. Минимальные симптомы анемии, обычная инфекция или кровоточивость в течение нескольких десятков дней предшествуют постановку диагноза острый миелоидный лейкоз, а также сигнализируют о возможном наличии предлейкозных заболеваний. Для пожилых людей характерно возникновение предшествующих симптомов намного чаще, чем у людей среднего возраста и детей, но уже сформировавшийся лейкоз не имеет ярко выраженных возрастных различий в симптоматике таких предлейкозных заболеваний как анемия, тромбоцитопения, спленомегалия, гепатомегалия, лимфаденопатия или лейкоцитоз. Намного сложнее бороться с возникшими инфекциями организмам пожилых людей, так как их иммунная система намного слабее, чем у людей моложе возрастом.
Все виды опухолей характеризуются стадированием, при котором исследуют размеры и распространенность заболевания в организме. О лейкозах этого не скажешь, потому что они не имеют опухолевых образований. При лейкозе поражаются все ткани костного мозга и чаше всего в момент его диагностирования поражены и другие органы.
Формы лейкозов
Лейкозы разделяют на четыре типа:
Первый из них называют острым.
Названия донного типа говорит само за себя, так как клетки данной формы заболевания развиваются стремительно, но до конца не имеют свойства достигать зрелости.
Второй тип называют хроническим лейкозом.
Данные формы заболевания характеризуются зрелым видом клеток, но характер у них патологический, то есть измененный. Они способны жить довольно долгое время, замещая при этом лейкоциты.
Третий и четвертый типы лейкозов называют лимфобластным и миелоидным.
Они имеют разные типы клеток, благодаря которым формируется заболевание. В развитии лимфобластного лейкоза участвуют лимфоциты костного мозга, а миелоидного гранулоциты и моноциты.
 Лимфобластный лейкоз
Лимфобластный лейкоз
Все формы лейкозов у пожилых людей имеют одно общее свойство: они развиваются постепенно и не имеют характерных для данного вида заболевания симптомов. Подозревать лейкоз можно при длительной повышенной температуре, частой утомляемости и склонности к инфекционным заболеваниям. Но диагностировать его можно только при прохождении определенного набора медицинских исследований. Поэтому у людей старческого возраста часто заболевание обнаруживают в уже развитом состоянии. Четко определяющих причин возникновения заболевания не выявлено, но лейкозы взрослых характеризуются онкогенной и специфической мутацией хромосом, благодаря которым количество кроветворных клеток стремительно увеличивается. Например: в процессе развития хронического лимфобластного лейкоза хромосома 9 переносится на хромосому 22. для данного процесса характерно внутриутробное развитие, то есть у новорожденных детей он уже начался, а вот последствия проявятся приблизительно после тридцати лет жизни.
Хронический лимфолейкоз имеет соответствующие формы.
- При типичной доброкачественной форме происходит генерализованное увеличение лимфатических узлов, умеренная гепатоспленомегалия, кровь имеет лейкемическую картину, анемия отсутствует, инфекционные и аутоиммунные нарушения не имеют ярко выраженного характера. Такие формы лейкоза протекают длительно и имеют благоприятный характер. Наиболее распространенное заболевание из всех известных форм.
- Формы лейкоза характеризующиеся злокачественным вариантом протекают тяжело. Лимфатические узлы имеют плотную структуру. Они образуют конгломераты. Заболевание сопровождается высоким уровнем лейкоцитоза, нарушается процесс кровотворения. Часто возникают инфекционные осложнения.
- Спленомегалические формы заболевания характеризуются нормальным или немного сниженным количеством лейкоцитов в крови и стремительно развивающейся анемией. При этом брюшные лимфоузлы увеличиваются в размерах, а периферические лимфаденопатии отсутствуют.
- Костномозговые формы имеют лейкемическую картину крови, стремительно развивающуюся анемию и тромбоцитопению, для которой характерен геморрагический синдром. Лимфоузлы и селезенка при этом имеют нормальные размеры. Поражение костного мозга имеет изолированный характер.
- Кожные формы заболевания называют синдромом Сезари. Для них характерна лейкемическая инфильтрация кожи.
- Существуют также формы, при которых увеличиваются лишь отдельные группы лимфоузлов. Для них характерна соответствующая клиническая симптоматика.
Передается ли лейкоз по наследству?
Последние исследования, проводимые европейскими учеными доказали, что данное заболевание передается по наследству, но его нельзя считать неизбежным для сына, если лейкоз был у отца. Развитие лейкоза провоцируют генетические факторы, присутствующие в человеческом организме. Таких факторов существует несколько, и именно они играют главенствующую роль в том, что заболевание передается по наследству.
Определить существование таких факторов помогли специальные генетические анализы, которые проводились на здоровых людях и страдающих лейкозом. Здоровые и больные люди имели совершенно разные возраста и полы, что исключало возможность неточностей в результатах анализов. Исследования показали, что восемь из десяти человек, участвовавших в эксперименте, являлись носителями хотя бы одного генетического фактора, который может спровоцировать заболевание. Также с наличием их в организме человек может прожить всю жизнь, будучи совершенно здоровым, но риск заболеть у него значительно выше, поэтому по наследству лейкоз может передаться не только близкому родственнику, но и дальнему.
Заболевание лейкозом у новорожденных
Довольно редкое явление, но все же возможное. Лейкозы у новорожденных обычно сочетаются с рядом других врожденных аномалий. Например: всякого вида уродства, заболевание Дауна, порок сердца и т.д. Эффективного метода лечения данного заболевания, к сожалению, нет, поэтому последствия всегда фатальны. Уход за ребенком может продолжаться от двух до трех месяцев, после чего наступает смерть.
Уход за больными лейкозом
 Уход за больными лейкозом
Уход за больными лейкозом
Больному острым лейкозом, как правило, рекомендуют госпитализацию в гематологическом стационаре, где он может получить надлежащий уход. Он находится в асептической палате, где ограничиваются посещения. Это делается для того чтобы больной меньше подвергался воздействию всяческих инфекций, последствия которых могут быть фатальными, так как организм потерял способность бороться.
Но не только этим обеспечивается должный уход за больным. Лежачий пациент требует частого изменения положения тела во избежание образования пролежней. При проветривании обязательно укрывать все тело больного.
Специализированный уход за больным включает также специальное питание. Пища должна быть калорийной, легкоусвояемой и витаминизированной по максимуму. Порции не должны быть большими, а пища грубой.
Кроме этого больной должен получать соответствующее лечение. При приеме цитостатиков часто развивается рвота, поэтому ему нужны противорвотные препараты. При этом уход за больным включает обеспечение пациента специальной посудой, поддерживание головы в процессе рвоты таким образом, чтобы рвотные массы не мешали дыхательному процессу, а также после того как больной перестал рвать, обеспечить полоскание рта и помочь нормализировать дыхание.
Уход за больным требует внимательного отношения к кожному покрову и регулярно проводить гигиенические процедуры. При наличии пораженных участков кожи соответствующе обрабатывать. При повышении температуры тела принять меры, которые предусматривает уход за лихорадочным больным.
В связи с вышесказанным лучше, когда уход за больным осуществляют профессионалы, которые знают, как действовать в той или иной ситуации. Ведь одно неверное действие могут вызвать непредвиденные последствия.
Ãðóïïû ïàòîãåíåòè÷åñêèõ ôàêòîðîâ ðàçâèòèÿ è ñòåïåíè òÿæåñòè àíåìèè. Ïðè÷èíû ïîòåðü æåëåçà â ïîæèëîì âîçðàñòå. Äèàãíîñòèêà è ëå÷åíèå æåëåçîäåôèöèòíîé àíåìèè. Ìåðîïðèÿòèÿ ïî óõîäó è ïîääåðæêå ïàöèåíòîâ, ñòðàäàþùèõ çàáîëåâàíèÿìè êðîâè è êîñòíîãî ìîçãà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
Ãîñóäàðñòâåííîå àâòîíîìíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå
ñðåäíåãî ïðîôåññèîíàëüíîãî îáðàçîâàíèÿ
«ÎÐÅÍÁÓÐÃÑÊÈÉ ÎÁËÀÑÒÍÎÉ
ÌÅÄÈÖÈÍÑÊÈÉ ÊÎËËÅÄÆ»
(ÃÀÎÓ ÑÏÎ «ÎÎÌÊ»)
Ìèíèñòåðñòâî çäðàâîîõðàíåíèÿ ÐÔ
Ìèíèñòåðñòâî çäðàâîîõðàíåíèÿ Îðåíáóðãñêîé îáëàñòè
Ðåôåðàò
Çàáîëåâàíèÿ êðîâè ó ëþäåé ïîæèëîãî è ñòàð÷åñêîãî âîçðàñòà (Æåëåçîäåôèöèòíàÿ àíåìèÿ, Â12)
Âûïîëíèëà ñòóäåíòêà:
Ãëóùåíêî Å.À.
Ñîäåðæàíèå
1. Çàáîëåâàíèÿ êðîâè ó ëþäåé ïîæèëîãî è ñòàð÷åñêîãî âîçðàñòà
1.1 Çàáîëåâàíèÿ êðîâè
1.2 Àíåìè÷åñêèé ñèíäðîì â ãåðîíòîëîãè÷åñêîé ïðàêòèêå
2. Îðãàíèçàöèÿ íàáëþäåíèÿ è óõîäà çà áîëüíûìè ñ çàáîëåâàíèÿìè êðîâè
Ñïèñîê ëèòåðàòóðû
Ãëàâà 1. Çàáîëåâàíèÿ êðîâè ó ëþäåé ïîæèëîãî è ñòàð÷åñêîãî âîçðàñòà
1.1 Çàáîëåâàíèÿ êðîâè
Ñîâåðøåííî îñîáóþ ðîëü èãðàþò íàðóøåíèÿ ãåìîñòàçà ó ëþäåé ïîæèëîãî è ñòàð÷åñêîãî âîçðàñòà. Ïîâûøåííàÿ ñêëîííîñòü ê òðîìáîîáðàçîâàíèþ ÿâëÿåòñÿ îäíîé èç íàèáîëåå ÷àñòûõ ïðè÷èí ñìåðòè â ñòàðøèõ âîçðàñòíûõ ãðóïïàõ.  îñíîâå ýòèõ íàðóøåíèé ëåæàò ñäâèãè ìåòàáîëèçìà, âûõîäÿùèå äàëåêî çà ðàìêè àòåðîãåíåçà. Íåêîòîðûå èç íèõ (íàïðèìåð, ãîìîöèñòåèíåìèÿ) õîðîøî äèàãíîñòèðóþòñÿ è óñïåøíî ëå÷àòñÿ. Ñóùåñòâåííûì âêëàäîì â ñîâðåìåííîå ðàçâèòèå ìåäèöèíû ñòàëî îôîðìèâøååñÿ â ïîñëåäíèå ãîäû ïîíèìàíèå îáùíîñòè ïàòîãåíåçà è ñîîòâåòñòâåííî òåðàïèè ìíîãèõ çàáîëåâàíèé, èìåþùèõ «ñîñóäèñòîå» ïðîèñõîæäåíèå.
Âîîáùå çàáîëåâàíèÿ ñèñòåìû êðîâè â ïîæèëîì è ñòàð÷åñêîì âîçðàñòå îòëè÷àþòñÿ öåëûì ðÿäîì îñîáåííîñòåé. Òàê, õîðîøî èçâåñòíî, ÷òî õðîíè÷åñêèé ëèìôîëåéêîç è ìíîæåñòâåííàÿ ìèåëîìà âñòðå÷àþòñÿ ãîðàçäî ÷àùå â ñòàðøèõ âîçðàñòíûõ ãðóïïàõ, ÷åì ó ìîëîäûõ ëþäåé; Â12-äåôèöèòíàÿ àíåìèÿ — áîëåçíü ïîæèëûõ è ñòàðûõ ëþäåé. Àïëàñòè÷åñêàÿ àíåìèÿ â ñòàðøèõ âîçðàñòíûõ ãðóïïàõ — áîëüøàÿ ðåäêîñòü, íî ÷àùå íàáëþäàåòñÿ àïëàñòè÷åñêèé ñèíäðîì, êîòîðûé ïðåäøåñòâóåò ðàçâèòèþ Â- è Ò-êëåòî÷íîé ëèìôîìû. Äàæå ïðè ðåàêòèâíûõ èçìåíåíèÿõ êðîâè èìåþòñÿ âîçðàñòíûå ðàçëè÷èÿ — èíôåêöèîííûé ìîíîíóêëåîç íå ïðåâûøàåò 40-45-ëåòíåãî âîçðàñòíîãî áàðüåðà, ãèïåðýîçèíî-ôèëüíûå ðåàêöèè âñòðå÷àþòñÿ â ïîæèëîì âîçðàñòå çíà÷èòåëüíî ðåæå, ÷åì ó äåòåé è ìîëîäûõ ëþäåé.
Ãåðèàòðè÷åñêàÿ ãåìàòîëîãèÿ âûñîêîòåõíîëîãè÷íà, ýôôåêòèâíà, íî ìàëîäîñòóïíà èç-çà âûñîêîé ñòîèìîñòè äèàãíîñòèêè è ëå÷åíèÿ. Íåîáõîäèìî ïðèëîæèòü åùå ìíîãî ñèë, ÷òîáû äîñòèæåíèÿ ñîâðåìåííîé íàóêè ñòàëè âñåîáùèì äîñòîÿíèåì.
1.2 Àíåìè÷åñêèé ñèíäðîì â ãåðîíòîëîãè÷åñêîé ïðàêòèêå
Àíåìèÿ — ñíèæåíèå êîíöåíòðàöèè ãåìîãëîáèíà â åäèíèöå îáúåìà êðîâè, íåðåäêî ñîïðîâîæäàþùååñÿ ñíèæåíèåì ÷èñëà (êîíöåíòðàöèè) ýðèòðîöèòîâ â åäèíèöå îáúåìà êðîâè.
Àíåìèÿ ìîæåò äëèòåëüíî íå âûçûâàòü êàêèõ-ëèáî êëèíè÷åñêèõ ïðîÿâëåíèé, ïîýòîìó ñ ïðàêòè÷åñêîé òî÷êè çðåíèÿ ïîëåçíî âûäåëÿòü àíåìè÷åñêèé ñèíäðîì, ò. å. ñî÷åòàíèå ëàáîðàòîðíûõ ïðèçíàêîâ àíåìèè è åå êëèíè÷åñêèõ ïðîÿâëåíèé: ãèïîêñèè è ãèïîêñåìèè. Ê ïîñëåäíåé ìîæíî îòíåñòè ñëàáîñòü, ãîëîâîêðóæåíèå, îðòîñòàòè÷åñêèå ñîñòîÿíèÿ, ñíèæåíèå ïàìÿòè, ýïèëåïòè÷åñêèå ïðèïàäêè, íåäîñòàòî÷íîñòü êîðîíàðíîãî êðîâîîáðàùåíèÿ — íåñòàáèëüíàÿ ñòåíîêàðäèÿ, «èøåìè÷åñêèå» èçìåíåíèÿ ÝÊà (îáû÷íî îòíîñèòåëüíî ñòàáèëüíûå â îòëè÷èå îò èçìåíåíèé, ñâÿçàííûõ ñ êîðîíàðíûì òðîìáîçîì), èíôàðêò ìèîêàðäà, ïîÿâëåíèå àðèòìèé, íàðàñòàíèå ñåðäå÷íîé íåäîñòàòî÷íîñòè. Âëèÿíèå àíåìèè íà ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó îáû÷íî (íî íå îáÿçàòåëüíî) ïðîÿâëÿåòñÿ ó òåõ áîëüíûõ, ó êîòîðûõ è äî ðàçâèòèÿ àíåìèè èìåëèñü óêàçàííûå ñèíäðîìû; ñåðäå÷íî-ñîñóäèñòûõ ðàññòðîéñòâ, ñâÿçàííûõ ñ ãåìè÷åñêîé ãèïîêñèåé, ñ áîëüøîé âåðîÿòíîñòüþ ìîæíî îæèäàòü ó ïîæèëûõ ïàöèåíòîâ.
Âûäåëÿþò ÷åòûðå ãðóïïû ïàòîãåíåòè÷åñêèõ ôàêòîðîâ ðàçâèòèÿ àíåìèè:
íàðóøåíèå ñîçðåâàíèÿ ýðèòðîöèòîâ,
íàðóøåíèå ñèíòåçà ãåìîãëîáèíà,
ñîêðàùåíèå ïðîäîëæèòåëüíîñòè æèçíè ýðèòðîöèòîâ çà ñ÷åò èõ ðàçðóøåíèÿ (ãåìîëèç),
ïîòåðÿ ýðèòðîöèòîâ ïðè êðîâîòå÷åíèè.
Ó áîëüíûõ ÷àñòî íàáëþäàåòñÿ ñî÷åòàíèå ýòèõ ôàêòîðîâ.
Àíåìèÿ — ýòî îäèí èç ñàìûõ ÷àñòûõ ãåìàòîëîãè÷åñêèõ ñèíäðîìîâ ó ïîæèëûõ áîëüíûõ: ÷àñòîòà åå ó ëèö ñòàðøå 65 ëåò ñîñòàâëÿåò 90,3 íà 1000 æèòåëåé ó ìóæ÷èí è 69,1 íà 1000 ó æåíùèí, à â âîçðàñòå ñòàðøå 85 ëåò îíà âûÿâëÿåòñÿ óæå ó 27-40% ìóæ÷èí è 16-21% æåíùèí.
Àíåìèè â ãåðîíòîëîãè÷åñêîé ïðàêòèêå îáû÷íî âòîðè÷íû, àññîöèèðîâàíû ñ äðóãîé ïàòîëîãèåé — îïóõîëÿìè, òÿæåëûìè èíôåêöèÿìè, ïî÷å÷íîé íåäîñòàòî÷íîñòüþ. Îïèñûâàåìîå ìíîãèìè èññëåäîâàòåëÿìè ïîñòåïåííîå ñíèæåíèå ãåìîãëîáèíà ïî ìåðå ñòàðåíèÿ íåïîñðåäñòâåííî íå îáóñëîâëåíî âîçðàñòîì, à ñâÿçàíî ñ ðàçâèòèåì ðàçëè÷íûõ çàáîëåâàíèé (îïóõîëè, èíôåêöèè è ïð.) è ñîîòâåòñòâåííî ïîâûøåíèåì ÷àñòîòû àíåìè÷åñêîãî ñèíäðîìà, îáóñëîâëåííîãî ýòèìè çàáîëåâàíèÿìè. Î÷åâèäíî, ÷òî áîëåå íèçêèå ïîêàçàòåëè ãåìîãëîáèíà êîððåëèðóþò ñ ïîâûøåííûì ðèñêîì îáùåé ñìåðòíîñòè, ò. ê. àíåìèÿ â áîëüøèíñòâå ñëó÷àåâ â ïîæèëîì âîçðàñòå — ïðîÿâëåíèå òÿæåëîãî çàáîëåâàíèÿ.
Íàðÿäó ñ àíåìè÷åñêèì ñèíäðîìîì, àíåìèÿ ó áîëüíûõ ñòàðøèõ âîçðàñòîâ íåðåäêî ÿâëÿåòñÿ ïðè÷èíîé ðàçâèòèÿ ïñèõè÷åñêèõ è íåâðîëîãè÷åñêèõ çàáîëåâàíèé (íàïðèìåð, íàðóøåíèé ìûøëåíèÿ, áîëåçíè Àëüöãåéìåðà), à òàêæå ñåðäå÷íîé íåäîñòàòî÷íîñòè.
Ïðåäëàãàåòñÿ âûäåëèòü ïÿòü ñòåïåíåé òÿæåñòè ñîáñòâåííî àíåìèè:
àíåìèÿ áåç êëèíè÷åñêèõ ïðîÿâëåíèé,
àíåìè÷åñêèé ñèíäðîì óìåðåííîé ñòåïåíè âûðàæåííîñòè,
âûðàæåííûé àíåìè÷åñêèé ñèíäðîì,
àíåìè÷åñêàÿ ïðåêîìà,
àíåìè÷åñêàÿ êîìà.
ßñíî, ÷òî òàêîå äåëåíèå óñëîâíî è ïðè ðàçëè÷íûõ ïàòîãåíåòè÷åñêèõ âàðèàíòàõ àíåìèè ìîãóò èìåòü ìåñòî ðàçëè÷íûå ñî÷åòàíèÿ. Òàê, ïðè äåôèöèòå æåëåçà ñåé÷àñ âûäåëÿþò è äî àíåìè÷åñêîå æåëåçîäåôèöèòíîå ñîñòîÿíèå, òàê êàê îíî ìîæåò èìåòü ñàìîñòîÿòåëüíîå çíà÷åíèå â ñíèæåíèè íàñîñíîé ôóíêöèè ìèîêàðäà èëè â ïñèõè÷åñêîé ñôåðå. Âìåñòå ñ òåì, ïðè äåôèöèòå æåëåçà íå âñòðå÷àþòñÿ (õîòÿ òåîðåòè÷åñêè è âîçìîæíû) àíåìè÷åñêàÿ ïðåêîìà è êîìà. Íàîáîðîò, Â12-äåôèöèòíàÿ àíåìèÿ ÷àùå âñåãî äèàãíîñòèðóåòñÿ â ñòàäèè âûðàæåííîãî àíåìè÷åñêîãî ñèíäðîìà, à ïåðåõîä â ïðåêîìàòîçíîå è êîìàòîçíîå ñîñòîÿíèå ïðîèñõîäèò â ñ÷èòàííûå ÷àñû.
Óìåðåííàÿ ñòåïåíü âûðàæåííîñòè àíåìè÷åñêîãî ñèíäðîìà õàðàêòåðèçóåòñÿ ñëàáîñòüþ (ïðè ýòîì, î÷åâèäíî, ìîãóò èìåòüñÿ ñïåöèôè÷åñêèå ïðèçíàêè — ñèäåðîïåíèè, ïîëíåâðîïàòèè ïðè äåôèöèòå Â12). Ïîÿâëåíèå ñåðäöåáèåíèÿ áóäåò õàðàêòåðèçîâàòü ïåðåõîä â ñòåïåíü âûðàæåííîãî àíåìè÷åñêîãî ñèíäðîìà, à âûðàæåííûå íàðóøåíèÿ ãåìîäèíàìèêè — ñèãíàëèçèðîâàòü î âîçìîæíîì ðàçâèòèè àíåìè÷åñêîé êîìû.
Áîëåå 90% âñåõ àíåìèé â ãåðîíòîëîãè÷åñêîé ïðàêòèêå ñîñòàâëÿþò:
æåëåçîäåôèöèòíàÿ àíåìèÿ,
Â12 -äåôèöèòíàÿ àíåìèÿ,
Æåëåçîäåôèöèòíàÿ àíåìèÿ
Æåëåçîäåôèöèòíàÿ àíåìèÿ ÿâëÿåòñÿ ñèíäðîìîì, îñëîæíÿþùèì òå÷åíèå ðàçíûõ çàáîëåâàíèé, áîëüøèíñòâî èç êîòîðûõ êóðàáåëüíû (ìèîìà ìàòêè, äèñôóíêöèîíàëüíûå êðîâîòå÷åíèÿ, ÿçâà æåëóäêà, êðîâîòî÷àùèé ãåìîððîé è äð.). Ïîèñê ïðè÷èíû æåëåçîäåôèöèòíîé àíåìèè äîëæåí ïðîâîäèòüñÿ ñî âñåé òùàòåëüíîñòüþ, áàçèðîâàòüñÿ íà ó÷åòå íàèáîëåå âåðîÿòíûõ ïðè÷èí åå ðàçâèòèÿ â êàæäîì êîíêðåòíîì ñëó÷àå. Äëÿ ïðîâåäåíèÿ òàêîãî èññëåäîâàíèÿ íåðåäêî ïðèâëåêàþòñÿ âñå ñîâðåìåííûå ìåòîäû, âêëþ÷àÿ ýíäîñêîïèþ, êîìïüþòåðíóþ òîìîãðàôèþ, ðàäèîíóêëèäíûå è ò. ä.
Íàèáîëåå ÷àñòûìè ïðè÷èíàìè ïîòåðü æåëåçà â ïîæèëîì âîçðàñòå ñòàíîâÿòñÿ ìèêðîêðîâîòå÷åíèÿ èç æåëóäî÷íî-êèøå÷íîãî òðàêòà (ðåôëþêñ-ýçîôàãèò, ýðîçèè è ÿçâû æåëóäêà, ïîëèïîç, äèâåðòèêóëÿðíàÿ áîëåçíü, îïóõîëè êèøå÷íèêà, ãåìîððîé è äð.), äîïîëíèòåëüíîå çíà÷åíèå ìîæåò ïðèîáðåòàòü êîíêóðåíòíîå ïîòðåáëåíèå æåëåçà áàêòåðèÿìè ïðè äèñáàêòåðèîçàõ, äèâåðòèêóëåçàõ. Äåôèöèòó æåëåçà ìîæåò ñïîñîáñòâîâàòü àëèìåíòàðíûé åãî íåäîñòàòîê, íàðóøåíèå âñàñûâàíèÿ (íàïðèìåð, ïðè õðîíè÷åñêèõ ïàíêðåàòèòàõ), ÷àñòûé çàáîð êðîâè íà èññëåäîâàíèÿ, ïîñòîÿííûå íåáîëüøèå êðîâîïîòåðè èç ðîòîâîé ïîëîñòè èç-çà ïðîáëåì ñ çóáíûìè ïðîòåçàìè, ãåìàòóðèÿ âñëåäñòâèå ïèåëîíåôðèòà, ïîëèêèñòîçà ïî÷åê, ìî÷åêàìåííîé áîëåçíè, ðàêà ïî÷êè èëè ìî÷åâîãî ïóçûðÿ, ãåìîððàãè÷åñêîãî öèñòèòà. Ó ïîæèëûõ íåðåäêî ìîæíî íàáëþäàòü ñî÷åòàíèå íåñêîëüêèõ ôàêòîðîâ ðàçâèòèÿ äåôèöèòà æåëåçà, êàæäûé èç êîòîðûõ â îòäåëüíîñòè íå äîëæåí âûçûâàòü àíåìèçàöèþ, íî ñòàíîâèòüñÿ çíà÷èìûì â ñîâîêóïíîñòè. Óñòàíîâëåíèå ïðè÷èíû êðîâîïîòåðè è äåôèöèòà æåëåçà ó ïîæèëîãî ïàöèåíòà — îáû÷íî ñëîæíàÿ äèàãíîñòè÷åñêàÿ çàäà÷à, òðåáóþùàÿ, êðîìå ïðî÷åãî, òåñíîãî ñîòðóäíè÷åñòâà ïàöèåíòà è âðà÷à. Ìíîãèå ïîæèëûå ëþäè îòêàçûâàþòñÿ îò ýíäîñêîïè÷åñêîãî îáñëåäîâàíèÿ è âðà÷è, ê ñîæàëåíèþ, èäóò ó íèõ íà ïîâîäó. Òàêîé ïîäõîä íå èìååò îïðàâäàíèé, òàê êàê äåôèöèò æåëåçà ìîæåò áûòü äîñòàòî÷íî ðàííèì ïðèçíàêîì ðàêà êèøå÷íèêà (íàïðèìåð, ìàëèãíèçàöèè êðîâîòî÷àùåãî ïîëèïà), êîòîðûé óñïåøíî ëå÷èòñÿ. Êðîìå òîãî, â ïîæèëîì âîçðàñòå óäàâàëîñü ðàäèêàëüíî ïîìî÷ü áîëüíûì ñ äåôèöèòîì æåëåçà ïðè èñïîëüçîâàíèè äèàãíîñòè÷åñêîé ëàïàðîòîìèè, êîòîðàÿ èíîãäà ïîçâîëÿåò âûÿâèòü «íåâèäèìûé» ðàê êèøå÷íèêà ñ ïîñëåäóþùèì óäàëåíèåì îïóõîëè.
Âàæíî ïîìíèòü, ÷òî êðîâîïîòåðè, ïðèâîäÿùèå ê äåôèöèòó æåëåçà, õàðàêòåðèçóþòñÿ íåáîëüøèì îáúåìîì òåðÿåìîé êðîâè, ïðîäîëæèòåëüíîñòüþ, ÷àñòî ïðîòåêàþò íåçàìåòíî, ñêðûòíî!
Äèàãíîç æåëåçîäåôèöèòíîé àíåìèè óñòàíàâëèâàåòñÿ ïðè èññëåäîâàíèè ïåðèôåðè÷åñêîé êðîâè: ãèïîõðîìèÿ ýðèòðîöèòîâ, íèçêèé öâåòîâîé ïîêàçàòåëü, îòñóòñòâèå òðîìáîöèòîïåíèè è ëåéêîöèòîïåíèè, èçìåíåíèé â ôîðìóëå êðîâè. Ïîäòâåðæäàþò äèàãíîç â îáÿçàòåëüíîì ïîðÿäêå ïîèñêîì ñíèæåíèÿ óðîâíÿ ñûâîðîòî÷íîãî æåëåçà, áîëåå òî÷íûå èññëåäîâàíèÿ îáìåíà æåëåçà (òðàíñôåððèí, ôåððèòèí è äð.) â íàøåé ñòðàíå èñïîëüçóþòñÿ ðåäêî èç-çà èõ îòíîñèòåëüíîé äîðîãîâèçíû.
Ëå÷åíèå æåëåçîäåôèöèòíîé àíåìèè ñêëàäûâàåòñÿ èç òåðàïèè, íàïðàâëåííîé íà óñòðàíåíèå åå ïðè÷èíû, è êîìïåíñàöèè äåôèöèòà æåëåçà. Íåðåäêî èñòî÷íèê ïîòåðè æåëåçà óñòàíîâèòü íå óäàåòñÿ è ïðîâîäèòñÿ ýìïèðè÷åñêàÿ çàìåñòèòåëüíàÿ òåðàïèÿ. Äèåòà íå ÿâëÿåòñÿ îñíîâîé òåðàïèè áîëüíûõ æåëåçî-äåôèöèòíîé àíåìèåé: íåëüçÿ âûëå÷èòü åå äèåòîé!  ÿáëîêàõ ìàëî æåëåçà, à ñ ó÷åòîì òîãî, ÷òî è âñàñûâàåòñÿ îíî â ìàëîì êîëè÷åñòâå, î÷åâèäíà àáñîëþòíàÿ áåñïåðñïåêòèâíîñòü ëå÷åíèÿ äåôèöèòà æåëåçà ÿáëîêàìè. Àíàëîãè÷íà ñèòóàöèÿ è ñ ãðàíàòàìè, â êîòîðûõ ñîäåðæàíèå æåëåçà ñòîëü æå íåâåëèêî.
Îñíîâíîé çàìåñòèòåëüíîé òåðàïèåé ïðè äåôèöèòå æåëåçà ÿâëÿåòñÿ ïðèìåíåíèå ëåêàðñòâåííûõ ïðåïàðàòîâ æåëåçà âíóòðü èëè ïàðåíòåðàëüíî.  ïîäàâëÿþùåì áîëüøèíñòâå ñëó÷àåâ, ïðè îòñóòñòâèè ñïåöèàëüíûõ íà òî ïîêàçàíèé, ïðåïàðàòû æåëåçà ñëåäóåò íàçíà÷àòü âíóòðü.
 íàñòîÿùåå âðåìÿ èñïîëüçóþòñÿ äâå ãðóïïû ïðåïàðàòîâ æåëåçà -ñîäåðæàùèå äâóõâàëåíòíîå è òðåõâàëåíòíîå æåëåçî. Íàèáîëåå èçâåñòíû ïðåïàðàòû, ñîäåðæàùèå äâóõâàëåíòíîå æåëåçî, êîòîðîå õîðîøî âñàñûâàåòñÿ â êèøå÷íèêå. Ðàñ÷åò ñóòî÷íîé ïîòðåáíîñòè â ïðåïàðàòàõ ïðîèçâîäèòñÿ ïî êîëè÷åñòâó ñîäåðæàùåãîñÿ â íåì äâóõâàëåíòíîãî æåëåçà.
Âàæíûì êðèòåðèåì âûáîðà ïðåïàðàòà ÿâëÿåòñÿ îïòèìàëüíîå ñîîòíîøåíèå çàòðàòû/ýôåêòèâíîñòü, ÷òî ïîçâîëÿåò ìèíèìèçèðîâàòü çàòðàòû íà ëå÷åíèå.
Ïîæèëûå áîëüíûå íå òðåáóþò ñïåöèôè÷åñêèõ ñõåì ëå÷åíèÿ æåëåçîäåôèöèòíîé àíåìèè è îáû÷íî áûñòðî îòâå÷àþò íà íàçíà÷åííóþ òåðàïèþ. Íåýôôåêòèâíîñòü òåðàïèè â ýòîé ãðóïïå íåðåäêî ñâÿçàíà ñ çàïîðàìè, îáóñëîâëåííûìè äèñáàêòåðèîçîì, íàðóøåíèÿìè ïåðèñòàëüòèêè, à íåðåäêî — è ïðèåìîì æåëåçîñîäåðæàùèõ ïðåïàðàòîâ. Êîíêóðåíòíîå ïîòðåáëåíèå ïîñòóïàþùåãî ñ ïèùåé æåëåçà ôëîðîé êèøå÷íèêà íå ïîçâîëÿåò ýòîìó ýëåìåíòó âñàñûâàòüñÿ â äîñòàòî÷íîì êîëè÷åñòâå, ñîçäàâàÿ èëëþçèþ íåýôôåêòèâíîñòè.
Â12-äåôèöèòíàÿ àíåìèÿ, ñâÿçàííàÿ ñ íåäîñòàòêîì â îðãàíèçìå ýòîãî âèòàìèíà.
×àñòîòà Â12-äåôèöèòíîé àíåìèè óâåëè÷èâàåòñÿ ñ âîçðàñòîì è ñîñòàâëÿåò ó ìîëîäûõ ëèö îêîëî 0,1%, ó ïîæèëûõ äî 1%, à ïîñëå 75 ëåò âñòðå÷àåòñÿ ïî÷òè ó 4% äîæèâàþùèõ äî ýòèõ ëåò.
Äåôèöèò âèòàìèíà Â12ó ïîæèëûõ ÷àùå âñåãî ÿâëÿåòñÿ ñëåäñòâèåì ëèáî íàðóøåíèÿ åãî âñàñûâàíèÿ èç-çà àòðîôèè ñëèçèñòîé äíà æåëóäêà, ëèáî èç-çà êîíêóðåíòíîãî ïîòðåáëåíèÿ âèòàìèíà ìèêðîôëîðîé êèøå÷íèêà (ïðè äèâåðòèêóëàõ, çàïîðàõ, ñëåïàÿ ïåòëÿ ïîñëå îïåðàöèè íà æåëóäêå) èëè ãåëüìèíòàìè.
Êëèíè÷åñêàÿ êàðòèíà Â12-äåôèöèòíîé àíåìèè ñêëàäûâàåòñÿ èç ïîðàæåíèÿ ñèñòåìû êðîâåòâîðåíèÿ è íåðâíîé ñèñòåìû. Ïðî÷èå ñèìïòîìû è ñèíäðîìû (ïîðàæåíèå æåëóäî÷íî-êèøå÷íîãî òðàêòà, ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû è ò. ä.) ëèáî ÿâëÿþòñÿ ýòèîëîãè÷åñêèì ôàêòîðîì ðàçâèòèÿ çàáîëåâàíèÿ, ëèáî îòðàæàþò íàëè÷èå è òÿæåñòü ïîðàæåíèÿ êîñòíîãî ìîçãà.
Äèàãíîç îñíîâûâàåòñÿ íà îöåíêå êëèíè÷åñêîé êàðòèíû, îáíàðóæåíèè òðåõ-ðîñòêîâîé öèòîïåíèè, æåëàòåëüíî ïîäòâåðæäåíèå åãî ñ ïîìîùüþ èññëåäîâàíèÿ ñòåðíàëüíîãî ïóíêòàòà.
Ëå÷åíèå Â12-äåôèöèòíîé àíåìèè ÿâëÿåòñÿ áëàãîäàðíîé çàäà÷åé.
Ïîñëå îêîí÷àíèÿ òåðàïèè ïðîâîäÿò ïðîôèëàêòèêó ðåöèäèâà çàáîëåâàíèÿ — ïåðèîäè÷åñêè ââîäÿò ïðåïàðàòû âèòàìèíà Â12.
Îòñóòñòâèå ýôôåêòà îò ïðèìåíåíèÿ âèòàìèíà Â12 ñâèäåòåëüñòâóåò î íåïðàâèëüíîì äèàãíîçå. Ñëåäóåò íàïîìíèòü îá îïàñíîñòè íàçíà÷åíèÿ âèòàìèíà Â12, ôîëèåâîé êèñëîòû, ñûðîé ïå÷åíè, ïîëèâèòàìèíîâ äî íà÷àëà îáñëåäîâàíèÿ, äî âûïîëíåíèÿ ñòåðíàëüíîé ïóíêöèè. Íåñâîåâðåìåííîå ïðèìåíåíèå ýòèõ ìåòîäîâ ìîæåò ïðèâåñòè ê òîìó, ÷òî äèàãíîç íå áóäåò ïîñòàâëåí âîîáùå èëè îí îêàæåòñÿ íåâåðíûì.
àíåìèÿ æåëåçî êðîâü âîçðàñò
2. Îðãàíèçàöèÿ íàáëþäåíèÿ è óõîäà çà áîëüíûìè ñ çàáîëåâàíèÿìè êðîâè
Ëþäè ñ ðàçëè÷íûìè ôîðìàìè çàáîëåâàíèé êðîâè è êîñòíîãî ìîçãà íóæäàþòñÿ â ñïåöèàëèçèðîâàííîì óõîäå è ïîääåðæêå.  çàâèñèìîñòè îò ñòàäèè áîëåçíè è ýòàïîâ ëå÷åíèÿ, ïàöèåíòû ïåðåæèâàþò ðàçëè÷íûå ôèçè÷åñêèå è ýìîöèîíàëüíûå ñîñòîÿíèÿ.
Âàæíûì ýòàïîì â æèçíè ïàöèåíòîâ ÿâëÿåòñÿ ïåðèîä ëå÷åíèÿ. Ñ îäíîé ñòîðîíû, îí ïîçâîëÿåò ðåàëüíî íàäåÿòüñÿ íà âûçäîðîâëåíèå ñ âîçâðàùåíèåì ê îáû÷íîé æèçíè, íî ñ äðóãîé — èìåííî â ýòîò ïåðèîä ïàöèåíò ñòàíîâèòñÿ óÿçâèìûì êî ìíîãèì âíåøíèì ôàêòîðàì.
Âñå ìåðîïðèÿòèÿ ïî óõîäó è ïîääåðæêå çà ïàöèåíòàìè, ñòðàäàþùèìè çàáîëåâàíèÿìè êðîâè è êîñòíîãî ìîçãà, íåîáõîäèìî òùàòåëüíî îáñóæäàòü ñ âðà÷îì.
Òàê êàê ñëàáîñòü — íàèáîëåå ÷àñòûé ñèìïòîì ó ãåìàòîëîãè÷åñêèõ è îíêîëîãè÷åñêèõ áîëüíûõ, äàííûå ðåêîìåíäàöèè ìîãóò áûòü ïîëåçíû êàæäîé ìåäñåñòðå.
Ðåæèì äíÿ (âðåìÿ ïðîáóæäåíèÿ è îòõîäà êî ñíó, ïðèåìà ïèùè, ôèçè÷åñêèõ óïðàæíåíèé è ò.ä.) äîëæåí áûòü çàðàíåå ñïëàíèðîâàí.
Ïðè ïëàíèðîâàíèè ðåæèìà äíÿ íåîáõîäèìî ïðîäóìàòü îïòèìàëüíîå äëÿ áîëüíîãî íà äàííîì ýòàïå ñîîòíîøåíèå âðåìåíè îòäûõà è ïîâñåäíåâíîé ôèçè÷åñêîé àêòèâíîñòè.
Ñîí äîëæåí áûòü ïðîäîëæèòåëüíûì è ïîëíîöåííûì. Ïðîáóæäåíèå è çàñûïàíèå äîëæíû ïðîèñõîäèòü ïî âîçìîæíîñòè â îäíî è òî æå âðåìÿ.
Ñëåäóåò ïðèíèìàòü ïèùó íåáîëüøèìè ïîðöèÿìè, íî ÷àñòî (ïåðåâàðèâàíèå íåáîëüøîãî êîëè÷åñòâà ïèùè òðåáóåò ìåíüøèõ ýíåðãåòè÷åñêèõ çàòðàò).
Âî âðåìÿ îòäûõà íóæíî ñòàðàòüñÿ ïî âîçìîæíîñòè çàíèìàòüñÿ ïðèÿòíûìè äåëàìè (÷òåíèåì, ïðîñìîòðîì ôèëüìîâ, ïðîñëóøèâàíèå ìóçûêè è ò.ä.).
Ïîëîæèòåëüíóþ ðîëü èãðàþò ïðîñòûå îáùåóêðåïëÿþùèå çàíÿòèÿ: ïðîãóëêè, îòäûõ íà ñâåæåì âîçäóõå, íàáëþäåíèå çà ïðèðîäîé. Ïîëåçíî îïðåäåëèòü çàíÿòèÿ, êîòîðûå ïîìîãàþò Âàì âîññòàíàâëèâàòü ñèëû.
Ïðîñòûå ôèçè÷åñêèå óïðàæíåíèÿ (óòðåííèå, äíåâíûå èëè âå÷åðíèå), âûïîëíÿåìûå åæåäíåâíî, ñïîñîáñòâóþò ñíèæåíèþ óðîâíÿ ñëàáîñòè.  ðÿäå ñëó÷àåâ ìîæåò ïîìî÷ü äûõàòåëüíàÿ ãèìíàñòèêà.
Ïîëîæèòåëüíîå ïñèõîëîãè÷åñêîå è ýìîöèîíàëüíîå ñîñòîÿíèå ïîìîãàåò ñïðàâëÿòüñÿ ñî ñëàáîñòüþ. Ïî âîçìîæíîñòè æåëàòåëüíî èçáåãàòü ñèòóàöèé, ñâÿçàííûõ ñ íåðâíî-ïñèõè÷åñêèì íàïðÿæåíèåì è èñòîùåíèåì.
Âàæíî, ÷òîáû ÷åëîâåê ÷óâñòâîâàë ñåáÿ òàêèì æå ïîëíîöåííûì ÷ëåíîì ñåìüè, èìåë âîçìîæíîñòü îòðûòî ïîãîâîðèòü ñ îêðóæàþùèìè î ñâîèõ ñòðàõàõ, ôèçè÷åñêîì, îïàñåíèÿõ, ìîã íàéòè òåðïåëèâîå îòíîøåíèå ê ñâîåìó ýìîöèîíàëüíîìó ñîñòîÿíèþ è ó÷àñòèå â ñåìüå. Ïîääåðæêà ñåìüè ïîìîæåò ñîõðàíèòü áîëüíîìó ïîçèòèâíûé íàñòðîé íà ëå÷åíèå, æåëàíèå ïðåîäîëåòü áîëåçíü, ÷òî óñêîðèò ïðîöåññ âûçäîðîâëåíèÿ
Êàê îñóùåñòâëÿåòñÿ óõîä çà êîæíûìè ïîêðîâàìè è ïîëîñòüþ ðòà áîëüíîãî?
Áîëüøîå çíà÷åíèå èìååò óõîä çà êîæíûìè ïîêðîâàìè. Ó áîëüíûõ ñ àíåìèÿìè íåðåäêî îòìå÷àþòñÿ ñóõîñòü è òðåùèíû êîæíûõ ïîêðîâîâ, íàáëþäàþòñÿ èçìåíåíèÿ íîãòåé, êîòîðûå ñòàíîâÿòñÿ óòîëùåííûìè, èíîãäà äàæå âîãíóòûìè (ëîæêîîáðàçíûìè) è ëåãêî ëîìàþòñÿ.
Áîëüøîå âíèìàíèå ñëåäóåò óäåëÿòü óõîäó çà ïîëîñòüþ ðòà, ïîñêîëüêó ïðè àíåìèÿõ ÷àñòî âîçíèêàþò òðåùèíû â óãëàõ ðòà, ðàçâèâàþòñÿ âîñïàëèòåëüíûå èçìåíåíèÿ ñëèçèñòîé îáîëî÷êè ïîëîñòè ðòà (ñòîìàòèò), îòìå÷àþòñÿ áîëè â ÿçûêå è ÿâëåíèÿ åãî âîñïàëåíèÿ (ãëîññèò).
Êàêèå îñîáåííîñòè óõîäà ñâÿçàíû ñ èçìåíåíèåì òåðìîðåãóëÿöèè è òåìïåðàòóðíîé ÷óâñòâèòåëüíîñòè ó áîëüíûõ àíåìèÿìè?
Íóæíî ðåãóëÿðíî èçìåðÿòü òåìïåðàòóðó òåëà, êîòîðàÿ ó áîëüíûõ ñ Â12-äåôèöèòíîé àíåìèåé ìîæåò ïîâûøàòüñÿ â ïåðèîä îáîñòðåíèé çàáîëåâàíèÿ.
Êàêîå çíà÷åíèå èìååò íàáëþäåíèå çà ñîñòîÿíèåì ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû áîëüíûõ?
Îñîáîå âíèìàíèå ïðè óõîäå çà áîëüíûìè ñ àíåìèÿìè íåîáõîäèìî óäåëÿòü íàáëþäåíèþ çà ñîñòîÿíèåì ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû. Íóæíî ïîñòîÿííî îñóùåñòâëÿòü êîíòðîëü çà ÷àñòîòîé ïóëüñà è óðîâíåì àðòåðèàëüíîãî äàâëåíèÿ. Ïðè àíåìèÿõ îáû÷íî îòìå÷àåòñÿ íàêëîííîñòü ê òàõèêàðäèè è àðòåðèàëüíîé ãèïîòîíèè. Óâåëè÷åíèå ÷àñòîòû ñåðäå÷íûõ ñîêðàùåíèé è ïðîãðåññèðóþùåå ïàäåíèå àðòåðèàëüíîãî äàâëåíèÿ (âïëîòü äî ðàçâèòèÿ øîêà è êîëëàïñà) ìîãóò áûòü ïðèçíàêàìè îáèëüíîãî êðîâîòå÷åíèÿ, êîòîðîå ìîæåò âíåçàïíî âîçíèêíóòü èëè âîçîáíîâèòüñÿ ó áîëüíûõ ñ îñòðîé è õðîíè÷åñêîé ïîñòãåìîððàãè÷åñêîé àíåìèåé.
Êàêèå èçìåíåíèÿ âêóñà ìîãóò îòìå÷àòüñÿ ó áîëüíûõ ñ. àíåìèÿìè?
Ïðè ëå÷åíèè áîëüíûõ ñ àíåìèÿìè áîëüøóþ ðîëü èãðàåò ïðàâèëüíàÿ îðãàíèçàöèÿ ïèòàíèÿ. Ïðè ýòîì ñëåäóåò èìåòü â âèäó, ÷òî, íàïðèìåð, ó áîëüíûõ ñ æåëåçîäå-ôèöèòíûìè àíåìèÿìè íåðåäêî íàáëþäàåòñÿ èçâðàùåíèå âêóñà, êîãäà áîëüíûå îõîòíî åäÿò ìåë, çóáíîé ïîðîøîê, óãîëü, ñûðóþ êðóïó è äðóãèå íåñúåäîáíûå âåùåñòâà.
Êàêèå îñíîâíûå ìåðîïðèÿòèÿ îñóùåñòâëÿåò ìåäñåñòðà ïðè óõîäå çà áîëüíûìè ñ ãåìîáëàñòîçàìè?
Ó áîëüíûõ ñ ãåìîáëàñòîçàìè ÷àñòî îòìå÷àåòñÿ ëèõîðàäêà. Îíà ìîæåò áûòü ñóáôåáðèëüíîé (ïðè õðîíè÷åñêèõ ëåéêîçàõ), íî íåðåäêî ïðîòåêàåò ïî ãåêòè÷åñêîìó òèïó, ñ áîëüøèì ðàçìàõîì òåìïåðàòóðû, îçíîáàìè è «ïðîëèâíûìè» ïîòàìè. Òàêèå áîëüíûå íóæäàþòñÿ â ñîîòâåòñòâóþùåì óõîäå êàê â ïåðèîä íàðàñòàíèÿ òåìïåðàòóðû, òàê è ïðè åå ïàäåíèè. Áîëüøîå çíà÷åíèå èìåþò ðåãóëÿðíàÿ òåðìîìåòðèÿ è ñèñòåìàòè÷åñêîå âåäåíèå òåìïåðàòóðíîãî ëèñòà.
Êàêèõ èçìåíåíèÿ ìîãóò âîçíèêíóòü ñî ñòîðîíû äûõàòåëüíîé, ñåðäå÷íî-ñîñóäèñòîé è ïèùåâàðèòåëüíîé ñèñòåì?
Íóæíî îñóùåñòâëÿòü ïîñòîÿííûé êîíòðîëü çà ñîñòîÿíèåì äûõàòåëüíîé ñèñòåìû, ïîñêîëüêó ó áîëüíûõ ñ ãåìîáëàñòîçàìè ÷àñòî âîçíèêàþò áðîíõèòû è ïíåâìîíèè. Ó òàêèõ ïàöèåíòîâ, êðîìå òîãî, íåðåäêî íàáëþäàþòñÿ ïðèçíàêè ïîðàæåíèÿ ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû: òàõèêàðäèÿ, ðàçëè÷íûå íàðóøåíèÿ ñåðäå÷íîãî ðèòìà, àðòåðèàëüíàÿ ãèïîòîíèÿ (ó áîëüíûõ ñ ýðèòðåìèåé, íàîáîðîò, àðòåðèàëüíàÿ ãèïåðòåíçèÿ), êîòîðûå ìîãóò ïðèâåñòè ê òÿæåëîé ñåðäå÷íîé íåäîñòàòî÷íîñòè. Ïîýòîìó ïðè óõîäå çà áîëüíûìè ñ ëåéêîçàìè ñëåäóåò âåñòè ïîñòîÿííûé êîíòðîëü çà óðîâíåì àðòåðèàëüíîãî äàâëåíèÿ, ÷àñòîòîé äûõàíèÿ, ÷àñòîòîé ïóëüñà, äèíàìèêîé îòåêîâ.
Áîëüíûå ñ ëåéêîçàìè õàðàêòåðèçóþòñÿ íàêëîííîñòüþ ê ïîâûøåííîé êðîâîòî÷èâîñòè, Ó íèõ èíîãäà ìîãóò âîçíèêàòü òÿæåëûå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ, ïîðîé çàêàí÷èâàþùèåñÿ ëåòàëüíî. Òùàòåëüíîå íàáëþäåíèå çà ïàöèåíòàìè ïîçâîëÿåò ñâîåâðåìåííî ðàñïîçíàòü óêàçàííûå îñëîæíåíèÿ.
Âûïîëíåíèå âñåõ ìåðîïðèÿòèé ïî óõîäó çà áîëüíûìè ñ ãåìîáëàñòîçàìè ïîçâîëÿåò çíà÷èòåëüíî óëó÷øèòü ðåçóëüòàòû ëå÷åíèÿ òàêèõ ïàöèåíòîâ.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. Æóðíàë «Ìåäñåñòðà» ¹6 — 2001 ã.
2. Èâàíîâà Ë. Ô. Ñåñòðèíñêèé ïðîöåññ â ãåðîíòîëîãèè è ãåðèàòðèè. — ×åáîêñàðû,1999.
3. Ïåðôèëüåâà Ã.Ì. Ñåñòðèíñêèé ïðîöåññ //Ìåä. ñåñòðà. — 1999. — N 3.
4. Ñåñòðèíñêîå äåëî â òåðàïèè ñ êóðñîì ïåðâè÷íîé ìåäèöèíñêîé ïîìîùè. — Ó÷åáíîå ïîñîáèå: Ôåíèêñ, 2005. — 473 ñ.
5. Óíèâåðñàëüíûé ñïðàâî÷íèê ìåäñåñòðû. Ïðàêòè÷åñêîå ðóêîâîäñòâî ïî óõîäó çà áîëüíûìè. — «Ðèïîë Êëàññèê», 2006. — 512 ñ.
Ðàçìåùåíî íà Allbest.ru