Орви перешел в бронхит чем лечить

С наступлением осенне-зимнего периода жители России все чаще начинают страдать от острых респираторных заболеваний и гриппа. Особенно часто этими заболеваниями, болеют дети дошкольного и младшего школьного возраста. И, если, при соблюдении постельного режима и других рекомендаций врача, заболевание проходит спустя 5-7 дней, то при недостаточном внимании к своему здоровью ОРВИ и грипп могут осложниться таким заболеванием, как острый бронхит.
Острый бронхит является одним из самых частых осложнений после перенесенного вирусного заболевания, и находится в первой пятерке причин обращаемости пациентов за медицинской помощью.
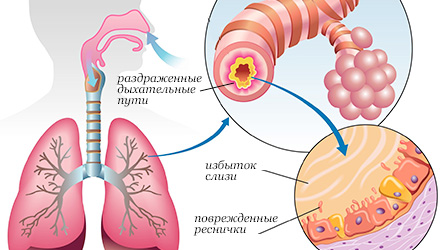
В большинстве случаев причиной бронхита являются вирусы гриппа, парагиппа, адено- и риновирусы. Изначально, при ОРВИ эти вирусы локализуются в верхних дыхательных путях, но при неправильном лечении, нарушении постельного режима и на фоне пониженного иммунитета инфекция может опуститься в бронхи и вызвать их воспаление.
Таки образом, бронхит – это заболевание дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи.
При присоединении бактериальной инфекции причиной бронхита могут быть пневмококки, стрептококки, гемофильная палочка и другие.
Крайне редко, как правило, на фоне длительного приема антибактериальных препаратов либо при различных иммунодефицитных состояниях, может развиться грибковый бронхит.
Симптомы острого бронхита:
Осложнение общего состояния на 5-7 день после начала заболевания ОРВИ с повышением температуры тела, как правило, до 38 °, слабостью и вялостью.
Присоединение надсадного, приступообразного кашля, сначала сухого, затем с мокротой. Мокрота может быть различного цвета и консистенции в зависимости от того, какая инфекция спровоцировала заболевание.
Важно не путать мокроту, выделяемую из бронхов, с выделениями, образующихся в верхних дыхательных путях при насморке, которые нередко спускаются по задней стенке глотки и отхаркиваются через рот, а также с отделяемым при патологии ротоглотки и гортани.
При бронхите количество мокроты, как правило, невелико.
- Приступообразный кашель, возникающий чаще в ночное время и вызывающий болезненные ощущения в мышцах брюшного пресса и грудной клетки
- Хрипы при дыхании. При воспалении бронхов значительно уменьшается их просвет, в результате чего дыхание становится жёстким и могут появиться хрипы.

Достоверно подтвердить наличие хрипов в нижних дыхательных путях может только врач.
Диагностировать острый бронхит может только врач, на основании клинической картины заболевания и лабораторных анализов. Лечение бронхита зависит от провоцирующего фактора, типа течения и формы заболевания.
Прием антибиотиков при лечении острого бронхита целесообразно только в том случае, если доказано, что причиной болезни стало присоединение бактериальной инфекции. Но в подавляющем большинстве случаев острый бронхит провоцируют вирусы, а значит прием антибактериальных препаратов не только не эффективен, но и опасен.
Острый бронхит в неосложненной форме при правильном лечении и соблюдении всех рекомендаций врача длится около двух недель и заканчивается полным выздоровлением.
Профилактика бронхита
- вакцинация от гриппа и пневмококковой инфекции снижает вероятность заболевания гриппом в осенне-зимний период и, следовательно, снижает вероятность возникновения бронхита;
- своевременное лечение простудных заболеваний;
- сбалансированное питание;
- закаливание;
- оптимальная физическая активность;
- отказ от вредных привычек, в том числе, от курения;
- соблюдение режима труда и отдыха;
- своевременное лечение хронических легочных инфекций.
Будьте внимательны к своему здоровью! Помните, что лучше предотвратить бронхит, чем потом заниматься его лечением.
Источник
Как отличить бронхит от обычной простуды? Признаки бронхита
Очень часто человек подхватывает обычную простуду, которая быстро оборачивается бронхитом. Чтобы не допустить этого, важно вовремя отличить бронхит от простуды и других инфекций. Бронхит — это воспаление слизистой оболочки стенок сети трубок- бронхов, проводящих вдыхаемый воздух в легкие. Чаще всего бронхит является осложнением после простуды и ОРВИ, но развиваться он может и как самостоятельное заболевание.
Главной причиной развития бронхита является слабый иммунитет, когда ослабленный после простуды или другой болезни организм не может противостоять «атаке» различных инфекций, в результате чего они и поражают бронхи. Для профилактики бронхита следует своевременно начать лечение простуды и ОРВИ, чтобы вовремя создать препятствие на пути распространения воспаления и не дать ему «спуститься» в бронхи.
Как показали недавние исследования американских ученых, в 45% случаях бронхит является следствием сильного насморка, часть которого из носа попадает в горло и поражает слизистую бронхов. После попадания инфекции бронхи начинают выделять большое количество слизи для улучшения очищения дыхательных путей от чужеродных вирусов.
Чем больше выделяется слизи, тем больше закупориваются проходы легких, что способствует появлению главного признака бронхита — мучительного кашля, будто разрывающего вас изнутри. Самостоятельно понять, от чего появился кашель, бывает достаточно сложно, ведь кашляем мы и во время обычной простуды, ОРВИ и при гриппе.

Если у вас появился сухой и навязчивый кашель, который сопровождается подъемом температуры тела и общей слабостью, то для постановки диагноза и назначения лечения обязательно обращайтесь к терапевту. При подозрении на бронхит уже во время прослушивания стетоскопом выявляются рассеянные хрипы и жесткое дыхание.
Бронхит легкой степени легко поддается лечению и не оставляет никаких осложнений. Если бронхит своевременно не взять под контроль, то он прогрессирует и переходит в хроническую форму, от которой до астмы рукой подать. Уже при средней степени тяжести или тяжелом течении бронхита больного начинают мучить боли в грудной клетке и одышка. Поэтому очень важно пресечь воспалительный процесс бронхов в самом начале болезни, а для этого нужно научиться самостоятельно отличить обычную простуду от бронхита. Отличительные признаки бронхита от простуды и ОРВИ следующие:
1. Во время простуды сухой кашель сохраняется 2-3 дня, а при бронхите он может продлиться до 1-2 недель.
2. Во время простуды температура не держится долго на высоких отметках, высокая температура, сохраняющаяся более 7 дней, характерна при распространении инфекции в бронхи и легкие.
3. Хрипы, свисты в груди, ночной кашель, затруднение дыхания сигнализируют о переходе бронхита в обстуктивную форму, когда количество выделяемой мокроты резко уменьшается и происходит спазм сосудов. При обычной простуде кашель уже через 2-3 дня сопровождается обильным отхождением мокроты.
Следствием несвоевременно начатого лечения острого бронхита становится хронический бронхит или пневмония. Особенно высока вероятность развития пневмонии и хронического бронхита у детей и пожилых людей. Диагноз бронхит врач ставит сразу после прослушивания дыхания и учета состояния больного. Для подтверждения диагноза в некоторых случаях назначают исследование функции внешнего дыхания, анализ мокроты для определения возбудителя болезни и бронхоскопию. В целях исключения более тяжелых заболеваний, таких как рак легких и туберкулез, надо будет пройти флюорографию, а иногда и рентген легких.
90% случаев заболеваний бронхитом связаны вирусной инфекцией, поэтому применения антибиотиков для лечения воспаления слизистой бронхов требуется только в редких случаях. Во время визита к врачу расскажите ему о характере кашле, а именно: какой у вас кашель — сухой или с мокротой, какого цвета мокрота, когда и как она выходит. В основном при бронхите выписывают отхаркивающие средства, которые усиливают отхождение мокроты, а препараты, подавляющие кашель, назначаются только для снятия приступов сильного кашля.
Высокую эффективность при лечении бронхита показывают ингаляции с помощью небулайзера. Растворами для проведения ингаляций могут служить обычный физиологический раствор, минеральная вода, лазолван, флуимицил, АЦЦ и другие лекарственные препараты в виде растворов, уменьшающие вязкость мокроты и воспаление слизистой бронхов. До и после ингаляции, во время приема отхаркивающих средств внутрь пейте как можно больше жидкости, чтобы «развести» бронхиальную смесь и вывести ее из легких.
Особенно полезно пить щелочные минеральные воды, зеленый чай с лимоном и медом, отвары лекарственных трав с отхаркивающим действием. Успокоить даже сильный кашель поможет морковный сок с добавлением одной чайной ложки меда на стакан, только пить его в больших дозах тем, у кого есть проблемы с работой печени, не рекомендуется.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
При проблемах с просмотром скачайте видео со страницы Здесь
— Вернуться в оглавление раздела «Пульмонология.»
Автор: Искандер Милевски
Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
- Простуда прошла, а кашель остался? Лечение кашля
- Что делать, если ребенок кашляет? Лечим кашель у ребенка
- Неврогенный кашель. Диагностика происхождения кашля
- Какое лекарство спасет от кашля? Препараты для лечения кашля
- Как лечить сухой кашель у ребенка? Суприма бронхо и синекод от кашля
- Замучил обструктивный бронхит у ребенка? Ингаляция — эффективный способ лечения бронхита
- Кашель как причина эмфиземы легких. Обтурационная эмфизема с бронхиальным стенозом
Источник
08.08.2017
Чаще всего причиной для возникновения бронхита у малышей выступают осложнения после перенесенного ОРВИ, острой простуды либо сильного переохлаждения. В связи с состоянием формирования респираторной системы, она особо чувствительна к инфекциям. Существует множество способов терапии для полного и бесследного устранения заболевания. Чем раньше выявляются симптомы бронхита у детей, тем проще и быстрее оказать на него воздействие. На основании признаков определяют, чем лечить заболевание. В терапии используются медикаменты, народные рецепты и особый массаж.
Причины возникновения недуга
Бронхит появляется в результате переохлаждения, режутся зубы, орз
Бронхитом именуется воспаление слизистых тканей бронхов. Протекание недуга может представлять острую либо хроническую степень. Этиологию бронхита у ребенка младше годика с возможным повторением до 2 – 3 лет составляют индивидуальные черты организма малыша, условия, провоцирующие развитие нарушения и бактерии, напрямую выступившие его причиной. Кроме активизации воспалительного процесса, такие факторы обеспечивают дальнейшее прогрессирование.
Бронхит появляется в результате проникновения в респираторные каналы бактерий, микробов, вирусов либо аллергенов. Воспаление обусловливает выработку слизи, которая перекрывает просвет бронхов. Действие создает спазмы бронхов и кашель. В большинстве своем основой для развития заболевания выступают вирусные инфекции. Вероятность заражения вследствие ОРВИ, зависит не только от иммунитета, но и от типа вируса. К примеру, вирусы гриппа зачастую располагаются в бронхах. Большое значение имеет среда, окружающая больного ребенка.
Основные факторы, способствующие развитию бронхита:
- переохлаждение малыша. Происходит из-за несовершенства теплорегуляции, в особенности уязвимость возрастает в первые три месяца после рождения. Переохлаждению может способствовать легкая одежда для прогулки по улице или дома при температурном режиме меньше 18 – 19° С. Причем сильное укутывание ребенка также несет навредить. Довольно небольшого сквозняка и упаренной кожи для возникновения переохлаждения, а вследствие бронхита;
- прорезывание зубов. Такая причина вызывает множество несогласий. Некоторым родителям свойственно принимать за натуральный ход, когда одновременно с кашлем у малыша режутся зубки. Медики отрицают такую природу протекания и требуют вылечить бронхит у ребенка. В действительности процессы связаны напрямую. Безусловно, прорезывание зубов нуждается в большом расходе энергии, поэтому иммунитет нагружается и в бронхах формируется секрет. При перетекании недуга в патологическую стадию с присутствием симптоматики, устанавливают бронхит;
- ОРЗ – в 80% случаев провоцируют воспаление бронхов. Прямыми распространителями недуга среди детей младше годика выступают вирусы парагриппа, риносинцитиальный вирус, цитомегаловирус, редко аденовирус. Они провоцируют разрушение поверхности бронхов, что оставляет слизистые ткани без защиты. Это основа для присоединения повторной бактериальной инфекции. В обычных условиях она находится в просвете бронхов и не вносит патологий и представляет собой стрептококки, стафилококки, гемофильную палочку, пневмококки.
Дополнительным фактором развития болезни способны выступить микробы, попадающие в дыхательные каналы совместно с посторонними элементами. Если малыш разговаривает, когда кушает, он может вдохнуть частицу продукта.
Крохи исследуют предметы, затягивая их в рот, могут ненароком вдохнуть крошечные составляющие игрушек. Посторонние элементы выходят из респираторных каналов, но существует вероятность того, что инфекция сохраняется. В таких обстоятельствах и появляется бронхит.
Признаки бронхита у детей
Первый признак бронхита является кашель, температура, прослушиваются хрипы
Выявить наличие заболевания можно по признакам:
- главным показателем поражения бронхов выступает кашель. На ранних стадиях заболевания он изнуряющий и сухой. Через неделю кашель становится влажным. Если заболевание не лечить или проводить неправильную терапию, интенсивность кашля возрастает;
- высокая температура, которая спадает через сутки. При легкой форме бронхита остается нормальной;
- при дыхании на расстоянии прослушиваются хрипы, одышка, тяжело сделать глубокий вдох;
- выделение бесцветной, желтой или зеленой мокроты;
- боль в области груди;
- учащение ритмов пульса (свыше 100 ударов в минуту);
- болезненное состояние, отсутствие аппетита.
Важным знаком начала выздоровления становится влажный кашель и отхождение мокроты.
Как определить бактериальный характер бронхита?
Верный способ сдать мокроту на анализ микрофлоры. Такая природа заболевания сопровождается отделением желтой или зеленой мокроты. После ОРВИ происходит активное улучшение, вскоре возникает кашель, повышается температура. Тогда это говорит о вторичном поражении инфекцией ослабленного иммунитета.
Вирусный бронхит не так подвергает организм ребенка токсинам, как бактериальный. У заболевшего малыша появляется головная боль, слабость, жар. При поражении бактериальной инфекцией в исследованиях крови лейкоцитарная формула смещается влево, выявляются повышенные лейкоциты, скорость оседания эритроцитов превышает 20 мм/ч.
Лечение бронхита у детей
Доктор назначает препараты в зависимости от протекания недуга
Важно знать, что самолечением заниматься запрещено. Ребенка необходимо отвести к доктору, который назначит грамотную терапию. Терапевтический комплекс зависит от возраста малыша и отличительных свойств протекания недуга. Не каждый острый бронхит у ребенка подавляется антибиотиками. Это выполняется при риске перетекания бактериального бронхита в пневмонию, что может обнаружить только врач.
Лечение ребенка осуществляется в домашних условиях. При возникновении симптоматики интоксикации (высокая температура и одышка) требуется госпитализация. В особенности это касается детей младше 3-х лет.
Основой терапии инфекционного бронхита у детей, при всем их разнообразии, выступает подавление первопричины, очистка бронхов и терапия. Главенствующее место занимает использование антибиотиков. Грамотно проведенное лечение такими препаратами обеспечивает не только купирование острой симптоматики воспаления, но также устранение возбудителя, сокращение терапевтического периода и выздоровление.
Подбор исходного медикамента производится с учетом этиологии и восприимчивости предполагаемого вируса к антимикробным средствам. При слабой форме бронхита предпочтение всегда отдается одному лекарству для перорального приема. Современная медицина предусматривает три категории антибиотиков: пенициллины, цефалоспорины и макролиды.
При повышенной активности заболевания проводится ступенчатая антибиотикотерапия. Лекарства вводятся внутривенными либо внутримышечными инъекциями. После улучшения самочувствия пациента (в среднем через 3-5 суток) его переводят на таблетированную форму приема антибиотиков. Правильный выбор препаратов сказывается на улучшении самочувствия ребенка – снижение температуры, устранение симптомов интоксикации, повышение активности малыша. Если улучшений не последовало либо они несущественны, необходимо заменить антибиотик.
Замена препарата (коррекция лечения) выполняется на основе показателей анализа посева мокроты. Использование антибиотиков требует осторожности, потому как при формировании более сложного воспалительного недуга, они могут утратить эффективность. Это объясняется возникновением привыкания при его длительном приеме. Приходится прибегать к другим более дорогим препаратам. Бронхит успешно поддается комплексной терапии. При необходимости используются антибактериальные медикаменты, физметоды, особое питание и домашний уход.
У детей лечение бронхита сопровождается использованием медикаментов, предназначенных для улучшения дренажной функции бронхов. В педиатрии распространено применение муколитических средств, разжижающих мокроту.
Подобные медикаменты назначаются исключительно при высоких показателях вязкости мокроты. Это связано с их возможностью придать секрету излишнего жидкого состояния, что провоцирует развитие бронхореи и наполнения легких жидкой мокротой.
Муколитические средства, воздействующие на секрет, включают в себя Бромгексин и его метаболиты (амброксол), а также мукорегуляторы с карбоцистеином. Такие вещества улучшают свойства секрета, активизируют мукоцилиарный ход, воздействуют противовоспалительно, в то же время разжижение мокроты не вызывает рост объема.
Как лечить бронхит у детей народными методами?
Широкое применение в комплексной терапии заболевания, ввиду эффективного откашливающего свойства рефлекторного воздействия получили медикаменты с растительными составляющими. Они могут включать ромашку, мяту, душицу, корни солодки, алтея, девясила. Весомое значение в терапии пациентов с воспалением бронхов играют физиотерапевтические процедуры, массаж, позиционный дренаж, занятия ЛФК.
Острый бронхит у детей
Острый бронхит длится от 2-3 недель, температура повышается до 38 градусов, сухой кашель переходит во влажный
Среди малышей распространен острый тип заболевания. Возникает он на фоне ОРВИ, отличается развитием и длится на протяжении 2-3 недель. Недуг выступает в форме острого воспаления слизистой поверхности бронхов, симптоматика поражения легочных тканей отсутствует.
В 20% случаев острый бронхит у детей – независимый недуг бактериального характера. Остальные 80% выступают результатом воздействия вирусов Коксаки, аденовируса, гриппа либо в качестве осложнений после инфекций.
Картина проявления выражается так:
- возникновение общей слабости и недомогания;
- появление кашля сухого либо с мокротой, со стремительным нарастанием интенсивности;
- определение сухих диффузных либо влажных разнокалиберных хрипов при прослушивании;
- рост температуры тела до 38 градусов;
- спустя неделю сухой кашель переходит во влажный.
Средняя продолжительность острого бронхита занимает от 7 до 21 дня. При этом форма недуга, тяжесть воспаления находятся в прямой зависимости от возраста малыша, силы его иммунитета, присутствия заболеваний хронического типа.
В некоторых случаях после гриппа у ребенка наблюдается улучшение самочувствия, стремительно ухудшающееся посредством роста температуры и возобновления кашля. Так случается из-за ослабления иммунитета на фоне присоединения вторичной инфекции. Для терапии назначается антибиотик.
Лечение острого бронхита у детей
При лечении назначают Интерферон, чай с травами, соки
Терапия начинается сразу же после диагностирования заболевания. Проводится она в домашних условиях. Рекомендуется полупостельный режим. Важное значение оказывает обильное питье воды, чаев с травами, соков. Питание требует соблюдения диеты с исключением острых блюд и аллергических продуктов.
В качестве антивирусного лечения используется препарат Интерферон, интраназально по 5 капель 4 – 6 раз в сутки либо в аэрозолях. В случае предположения аденовирусной этиологии бронхита задействуют препарат дезоксирибонуклеаза. Если недуг сформировался на фоне гриппа, применяют ремантадин, рибавирин, иммуноглобулин.
Необходимость для приема антибиотиков представляют видимые очаги бактерий, проявленные воспаления на клиническом анализе крови, затяжной характер течения недуга. При назначении антибиотических средств важно четко соблюдать их прием по часам. Это говорит о том, что трижды в день не значит употребление лекарства на завтрак, обед и ужин. Правильно пить антибиотик нужно 24/3=8, каждые 8 часов.
Согласно типу кашля назначаются медикаменты (Коделак, Кодеин), отхаркивающие препараты (Эреспал, Проспан, Лазолван, Геделикс, Муколтин). Действие противокашлевых средств выражается в подавлении сухого кашля на ранних стадиях бронхита. Препараты периферического действия предназначены для устранения симптома, который вызван раздражением слизистых тканей, обусловливающим трахеит. Основное назначение отхаркивающих медикаментов – стимулирование кашля. На снижение воспалительных процессов воздействуют антивоспалительные средства, например, Фенспирид. Его действие направлено против воспалительного процесса в респираторных путях и аллергического воспаления одновременно с предупреждением бронхиального спазма.
Симптомы и лечение бронхиолита
Часто бронхиолитом болеют дети младше 4 лет
Практика отечественной медицины разграничивает простой бронхит и бронхиолит. Однако, такое разделение не признается многочисленными иностранными педиатрами. Оба типа заболевания принадлежат одной и той же категории бронхита только с разными картинами проявления. Определения зачастую относятся к детям, младше 4 лет. У них основными причинами обструктивных бронхитов выступают РС-вирусная и парагриппозная инфекции. У детей постарше развитию заболевания способствуют микоплазменная инфекция и Chi. Pneumoniae.
Бронхиолит образуется на фоне ОРВИ и поражает бронхиолы параллельно с мелкими бронхами. Независимое развитие недуг получает в случае вдыхания ледяного воздуха либо мощных концентраций разных газов. Такой тип бронхита может способствовать развитию проявленного бронхообструктивного синдрома, порой угрожающего острой респираторной недостаточностью. Клиническая картина бронхиолита выглядит следующим образом:
- длинный выдох со свистом зачастую слышимый на расстоянии;
- во время осмотра наблюдается вздутие в области груди (ребра расположены горизонтально);
- задействование в дыхании вспомогательных мышц со втяжением самых послушных зон грудной клетки;
- сухой продолжительный кашель.
Случай обструктивного бронхита отличен от астматического приступа постепенным формированием обструкции. При дальнейшем наблюдении можно выявить, что это были симптомы начала бронхиальной астмы. На дому вылечит бронхиолит нельзя. По этой причине при возникновении первой симптоматики требуется госпитализация ребенка для врачебного наблюдения.
Как вылечить бронхит народными средствами
При бронхите хорошо помогает мед, прополис и травы
Перед использованием «бабушкиных» методов важно узнать, что:
- нельзя применять паровые ингаляции. Процесс угрожает риском перерастания недуга в обструктивную форму. Это может произойти в связи с закупоркой поверхности бронхов набухшим комком слизи (это не касается ингаляционных медикаментов);
- тепловые процедуры выполняются исключительно при нормальной температуре тела;
- нельзя ставить горчичники и компрессы на область сердца, чтобы не нагружать орган;
- использовать мед, прополис и травы можно при отсутствии у ребенка нет к ним аллергии.
Помимо этого, питье ребенку необходимо давать только в теплом виде. Горячими напитками можно обжечься и на скорость выздоровления они не влияют.
Ослабить бронхит у детей, симптомы которого приносят неприятные ощущения можно при помощи:
- кипяченое молоко с добавлением меда или сливочного масла ослабит нестерпимый сухой кашель. Хорошую поддержку горлу также окажут отвары листьев черной смородины, мать-и-мачехи, цветов калины. Сухие травы заливают кипятком и дают остыть. Эффективность против сухого кашля оказывает сок редьки с медом;
- если температура тела ребенка соответствует норме, разрешается перед сном попарить ему ноги. Потом они вытираются насухо и надеваются теплые носки.
Можно также разместить на груди малыша лепешку из картофеля. Для этого овощ отваривается в мундире, разминается с добавлением меда и формируется лепешка, которую необходимо обернуть в марлю, после чего положить на грудную клетку;
На ранней стадии заболевания высокую эффективность оказывает массаж грудной клетки. Положительно на выздоровлении старших детей сказывается дыхательная гимнастика.
Source: telemedicina.one
Читайте также
Вид:


Источник