Опухоль на легком при бронхите
Рак бронхов является злокачественной опухолью, возникающей в слоях бронхиальной стенки. Заболевание занимает одно из лидирующих позиций в мире по частоте встречаемости. Высокая смертность в первые два года после выявления бронхиального рака без должного лечения делает проблему еще более актуальной. Самом опасным контингентом для развития заболевания остаются мужчины после шестидесяти лет, активно курящие на протяжении длительного времени.
Первые признаки бронхогенной карциномы
Бронхогенная карцинома – это самая частая опухоль, поражающая легочную ткань. Ее развитие имеет прямое отношение к табакокурению.
Карцинома бронхов может некоторое время никак себя не проявлять, обнаруживаясь на флюорографии для профосмотра. Поэтому важно ежегодно проходить обследование легких.
Первыми признаками болезни являются:
· длительный рецидивирующий кашель с мокротой;
· одышка;
· кровохарканье;
· боли в груди;
· похудание;
· общая слабость.
Карциному следует отличать от карциноида бронха, который растет гораздо медленнее, относится к опухолям из нейроэндокринных клеток и способен давать метастазы.
Симптомы
У мужчин первые признаки и симптомы рака бронхов выявляются в десять раз чаще. Это связано в первую очередь с курением.
Дым сигарет содержит более шести десятков канцерогенных веществ, способных вызвать злокачественное перерождение клеток.
У женщин первыми признаками и симптомами рака бронхов являются такие же проявления, как и у мужчин. К ним относятся:
· кашель с мокротой с прожилками крови;
· затруднение дыхания, болезненность в грудной клетке;
· общее недомогание и быстрая утомляемость;
· похудание.
Чем дальше к периферии расположен очаг заболевания, тем дольше признаки и симптомы рака бронхов будут незначительными или вовсе никак не проявятся. Центральные опухоли дают более яркую и раннюю клиническую картину.
Классификация по А.К. Струкову
Классификация бронхогенного рака по А. К. Струкову подразделяет злокачественные новообразования по местоположению, способу роста, клеточному составу, видимому в микроскоп и макроскопическому виду.
По местоположению:
· центральный (расположен в крупном бронхе);
· периферический (начиная от периферии сегментарного бронха до альвеол);
· смешанный.
По способу роста:
· эндофитный (растет вглубь стенки);
· экзофитный (растет внутрь бронхиальной полости).
По микроскопии:
· плоскоклеточный;
· аденокарцинома;
· недифференцированный анапластический (крупноклеточный и мелкоклеточный рак бронха);
· железисто-плоскоклеточный;
· карцинома бронхиальных желез.
По макроскопическому виду:
· в виде бляшек;
· полипов;
· узлов;
· диффузный;
· разветвленный;
· узловаторазветвленный.
Перибронхиальный рак
Перибронхиальный рак растет по стенке бронха, не закрывая собой весь просвет. В связи с этим симптомы заболевания могут быть стертыми. Главным признаком является кашель, который усиливается по мере роста опухоли. Из-за особенностей роста вдоль стенки такое образование сложно диагностировать.
Бронхиолоальвеолярный аденоматоз легких
Бронхиолоальвеолярный рак легкого появляется в самых периферических отделах бронхиального дерева – в стенках альвеол. Из-за особенностей роста опухоли в эпителиальном слое, не затрагивая сосуды и плевральную оболочку, первые признаки заболевания сходны с воспалительными процессами в легких – пневмонией и бронхитом. Больных беспокоит кашель с мокротой, количество которой может быть резко увеличено.
Присутствуют симптомы интоксикации с повышением температуры, слабостью и одышкой. Ценность для диагностики представляет компьютерная томография (КТ). На КТ бронхоальвеолярный рак выглядит как ячеистые уплотнения.
Метастазы
Метастазы являются вторичными злокачественными образованиями, появляющимися в органах путем перемещения патогенных клеток по кровеносным и лимфатическим путям. Рак главного бронха четвертой стадии может метастазировать в:
· регионарные лимфоузлы;
· печень;
· надпочечники;
· кости;
· головной мозг;
· перикард.
Поражение легких вторично, если основная опухоль находится за пределами легочной системы. В этом случае симптомами метастазов в бронхах являются:
· кашель;
· одышка;
· боли в груди;
· субфебрилитет;
· слабость;
· похудание.
Как называется онкомаркер бронхолегочной опухоли
В клинических лабораториях определяют вещества, которые в большом количестве появляются в крови онкологических больных. Название онкомаркера на рак легких и бронхов – Cyfra 21-1. Данное вещество является фрагментом цитокератина, который усиленно образуется в раковых очагах легочной ткани. Кроме того, существуют биологические соединения, которые называются онкомаркеры как легких и бронхов, так и других органов. Например, SCC (антиген плоскоклеточной карциномы) будет увеличен при раке печени, кишечника, яичников.
Лечение
Лечение рака бронхов зависит от стадии болезни. При раннем диагностировании онкологического процесса на 1-2 стадии можно полностью удалить опухоль. Терапию следует начинать, даже если симптомы опухоли в бронхах никак не проявляются.
Как лечат
Бронхогенный рак легкого лечат следующими способами:
· хирургический;
· лучевой;
· химиотерапия.
Хирургическое лечение позволяет убрать раковый очаг полностью или частично, то есть операция может быть радикальной или паллиативной. Облучение делают после хирургического вмешательства, а также при неоперабельном процессе. Химиотерапия включает применение препаратов, направленных на уничтожение патологических клеток.
Обзор отзывов
Отзывы о лечении рака бронхов в первую стадию заболевания относительно выздоровления в 68-70% случаев положительные.
Переносимость препаратов для химиотерапии пациенты оценивают неудовлетворительно из-за большого количества побочных эффектов.
Положительные отзывы о хирургическом лечении оставляют около трети онкобольных, добившихся улучшения самочувствия и качества жизни.
Прогноз
Прогноз при бронхоальвеолярном раке легкого зависит от:
· стадии, на котором выявлена болезнь;
· клеточного состава опухоли;
· лечения.
Если онкопатологию не лечить, то в 87% случаев в течение двух лет наступит летальный исход. Первая стадия излечивается у восьми человек из десяти.
Сколько осталось жить при злокачественном процессе 4 стадии
Пациенты с раком бронхах, который зачастую обнаруживается на 4 стадии, всегда интересуются, сколько осталось жить. Все зависит от сил организма, а также поддерживающего паллиативного лечения. Выживаемость колеблется от полугода до нескольких лет. В среднем — 2-3 года.
Заключение
1. Такие признаки онкологии легких и бронхов, как длительный кашель, одышка, слабость и похудание должны настораживать не только врачей, но и самих пациентов.
2. Для выявления опасной болезни необходимо проходить ежегодное обследование.
3. Чем раньше начнется лечение, тем благоприятнее прогноз и выше выживаемость.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Источник
Опухоли бронхов – различные в морфологическом отношении новообразования, растущие в просвет бронха (эндобронхиально) или вдоль его стенки (перибронхиально). Признаками опухоли бронха могут служить: раздражающий кашель, кровохарканье, одышка, свистящее дыхание, рецидивирующие пневмонии. При раке бронха названная симптоматика развивается на фоне общего нарушения самочувствия (слабости, похудания и пр.). В целях диагностики и верификации типа опухоли бронха проводится рентгенография и томография легких, бронхоскопия с эндоскопической биопсией и гистологическим исследованием материала. Удаление опухолей бронхов (с учетом их локализации и гистотипа) может производиться эндоскопически, путем резекции бронха или легкого.
Общие сведения
Опухоли бронхов – новообразования, различные по происхождению, клеточному составу, характеру роста, течению и прогнозу, исходящие из тканей бронхиального дерева. Прежде всего, все опухоли бронхов подразделяются на доброкачественные и злокачественные. Первая группа новообразований более многочисленна, хотя составляет всего 5-10% от общего числа опухолевых процессов в бронхах. Большая часть опухолей бронхов представлена различными гистологическими вариантами бронхогенного рака. Доброкачественные опухоли легких и бронхов чаще развиваются у лиц молодого возраста (30-40 лет), в одинаковой степени поражают мужчин и женщин; злокачественные новообразования в большинстве случаев выявляются у мужчин старше 50 лет.
Опухоли бронхов
Причины
В большинстве случаев опухоли бронхов возникают на фоне хронических воспалительных процессов, токсических воздействий, механических повреждений бронхиального дерева. Известно, что формированию злокачественных опухолей часто предшествуют бронхит курильщика, хронический бронхит другой этиологии, пневмокониозы, туберкулез. Наибольшей канцерогенностью обладает табачный дым, токсические соединения которого способствуют метаплазии бронхиального эпителия, а высокая температура нарушает процессы клеточного деления. Наиболее значимыми факторами являются стаж курения, ежедневная «норма» выкуриваемых сигарет, качество табачных изделий. Не следует забывать, что одинаково опасно как активное, так и пассивное курение.
Наиболее подвержены возникновению опухолей бронхов работники вредных производств, контактирующие с углем, асбестом, мышьяком, хромом, никелем, аэрогенными поллютантами. Отмечена связь некоторых опухолей бронхов с определенными вирусными агентами (например, ассоциация плоскоклеточных папиллом бронхов с вирусом папилломы человека). Папилломы бронхов часто сочетаются с папилломатозом гортани и трахеи.
Классификация
По типу роста опухоли легких подразделяются на центральные (произрастающие из крупных бронхов — главных, долевых, сегментарных, субсегментарных) и периферические (развиваются из мелких бронхиальных ветвей 5-го, 6-го порядка). Центральные опухоли с эндобронхиальным ростом доступны визуализации через бронхоскоп, часто обтурируют просвет бронха, вызывая при этом ателектаз сегмента или доли легкого. Периферические опухоли длительное время не вызывают клинически значимых изменений и протекают бессимптомно.
Доброкачественные опухоли могут развиваться из различных элементов бронха, на основании чего выделяют:
- опухоли из эпителия и бронхиальных желез (папилломы (плоскоклеточные, железистые, смешанные), аденомы бронхов (карциноидные, цилиндроматозные, мукоэпидермоидные, смешанные)
- опухоли из мезодермальной ткани (лейомиомы, фибромы, гемангиомы, неврогенные опухоли)
- дисэмбриологические опухоли (гамартомы, гамартохондромы)
Опухоли бронхов следует отличать от эндобронхиальных процессов неопухолевой природы. К последним в пульмонологии относятся инородные тела бронхов, воспалительная гиперплазия бронхов, бациллярный ангиоматоз легкого, амилоидные опухоли, эндометриоз и т. п.
По мере развития доброкачественных опухолей бронхов выделяют фазу бессимптомного течения, начальных клинических проявлений и развернутой клинической картины. С учетом выраженности нарушения бронхиальной проходимости различают стадию частичного стеноза бронха, клапанного стеноза бронха и полной окклюзии бронха. В некоторых случаях доброкачественные опухоли бронхов подвергаются малигнизации и приобретают злокачественное течение (например, малигнизация аденомы бронха с переходом в аденокарциному отмечается у 5–10% больных).
Злокачественные опухоли бронхов (рак бронхов) дифференцируют в зависимости от гистологического типа опухоли (мелкоклеточный, крупноклеточный, плоскоклеточный рак, аденокарцинома, карциносаркома, рак бронхиальных желез, карциноидные опухоли и др.). При этом все формы рака легкого проходят в своем развитии три периода: биологический (от момента зарождения опухоли до появления рентгенологических признаков), доклинический (имеются только рентгенологические признаки опухоли; симптомы отсутствуют) и клинический (выражена клиническая симптоматика). Исчерпывающая классификация стадий рака легкого по TNM-системе представлена в обзоре «Злокачественные опухоли легких».
Симптомы опухолей бронхов
Наиболее яркая клиническая симптоматика развивается при эндобронхиальном росте опухоли, вызывающей нарушение бронхиальной проходимости. На стадии частичного бронхостеноза диаметр просвета бронха практически не изменен, пациента может беспокоить раздражающий кашель с небольшим количеством мокроты, изредка – кровохарканьем. Общее самочувствие не страдает. Рентгенологические признаки опухолевого роста отсутствуют; выявление новообразования возможно только с помощью КТ легких или бронхоскопии.
На стадии клапанного стеноза бронха опухоль уже в значительной мере перекрывает просвет воздухоносных путей. Больного беспокоит постоянный кашель с выделением слизисто-гнойной мокроты, кровохарканье, одышка, свистящее дыхание. Во время выдоха под давлением опухоль может полностью закрывать бронх, в связи с чем на этом этапе возникают признаки нарушения легочной вентиляции, воспалительные изменения. Рентгенологически обнаруживаются сегментарные инфильтраты, опухоль бронхов подтверждается эндоскопически или с помощью линейной томографии.
Полная обтурация бронха опухолью приводит к формированию ателектаза, нагноительных процессов в невентилируемом участке легочной ткани. Клиническая картина соответствует обтурационной пневмонии: лихорадка, кашель с гнойной мокротой, общая слабость, потливость. При аррозии бронхиальных сосудов могут возникать массивные легочные кровотечения.
Карциноидные аденомы бронхов могут продуцировать биологически активные вещества, поэтому при опухолях данного типа нередко развивается карциноидный синдром: бронхоспазм, головокружения, покраснение кожи, чувство жара, аллергические высыпания на коже и т. п.
Опухоли с перибронхиальным ростом, как правило, не вызывают полной обтурации бронха, поэтому симптоматика не выражена. Также малосимптомно и течение периферических опухолей. Обычно клиническая манифестация связана с аррозией сосуда (кровохарканье), сдавлением или прорастанием бронхов (кашель, одышка, повышение температуры и т. д.). При раке бронха, кроме респираторных проявлений, выражены общие нарушения: раковая интоксикация, слабость, кахексия, анемия, болевой синдром.
Диагностика
Беспричинный или длительный надсадный кашель, кровохарканье, одышка, затрудненный выдох и другие признаки неблагополучия со стороны дыхательных путей должны стать поводом для безотлагательного посещения пульмонолога. После оценки аускультативных и других физикальных данных определяется алгоритм диагностического обследования.
Как правило, первым шагом на пути выявления опухоли бронха является рентгенография легких в двух проекциях и томографическое исследование. В большинстве случаев рентгенологически определяется гиповентиляция или ателектаз части легкого; на томограммах — «ампутация» обтурированного опухолью бронха. Для оценки васкуляризации опухоли бронха целесообразно выполнение бронхиальной артериографии или ангиопульмонографии.
Наибольшей ценностью при эндобронхиальных новообразованиях обладает фибробронхоскопия с эндоскопической биопсией. Гистологический анализ биоптата позволяет окончательно определить морфологический тип опухоли. Бронхоскопия может быть информативна и при периферических опухолях – в этом случае эндоскопист фиксирует косвенные признаки опухолевого роста (сужение и деформацию контуров бронха за счет внешнего сдавления, изменение угла отхождения бронхиальных ветвей и пр.). При такой локализации также возможна трансбронхиальная биопсия опухоли. С целью оценки степени нарушения проходимости бронхов выполняется спирометрия.
В плане дифференциальной диагностики наиболее важным представляется разграничение доброкачественных и злокачественных опухолей бронхов. Определение гистотипа, локализации и степени распространенности опухоли бронха позволяет грамотно спланировать последующее лечение.
Лечение опухолей бронхов
Доброкачественные опухоли бронхов с внутрипросветным ростом могут быть удалены различными путями. Так, при одиночных полипах на узкой ножке в качестве метода выбора может рассматриваться эндоскопическое удаление полипа через бронхоскоп с коагуляцией ложа. В остальных случаях, как правило, производится торакотомия с бронхотомией и удалением опухоли, окончатая или циркулярная резекция бронха; а при наличии необратимых изменений в легком (бронхоэктазов, пневмосклероза) – различные виды резекции. Перибронхиальные и периферические доброкачественные опухоли, как правило, удаляются в процессе краевой или сегментарной резекция легкого, лобэктомии.
Совсем иной подход используется в отношении злокачественных опухолей бронхов. Исходя из требований радикальности, объем резекции увеличивается до лобэктомии и даже расширенной пневмонэктомии. Эндобронхиальное удаление (лазерная деструкция, криодеструкция, радиочастотная или аргоноплазменная коагуляция, ФДТ), как альтернатива хирургической операции, применяется лишь на стадии TisN0M0 или при функциональной неоперабельности пациента в крупных центрах торакальной хирургии, где имеется соответствующее техническое оснащение и опыт. Хирургическое лечение рака бронхов дополняется химиотерапией или лучевой терапией; в запущенных случаях эти методы служат единственно возможным способом продления жизни пациента.
Прогноз
После удаления доброкачественные опухоли бронхов могут рецидивировать, особенно в случае продолжающегося воздействия причинно значимых факторов. Эндобронхиальное удаление опухоли может осложниться рубцовым стенозом бронха. Отказ от лечения чреват возникновением жизнеугрожающего кровотечения, развитием необратимых изменений легочной ткани, озлокачествлением опухоли бронха. Прогноз злокачественных опухолей бронхов зависит от стадии онкопроцесса, радикальности проведенного лечения, гистологической формы рака, наличия метастазов на момент установления диагноза.
Источник
 Рак бронхов – новообразование злокачественного вида, формирование которого начинается в железистой ткани и покровном эпителии, и бывает периферическим и центральным. Центральный рак формируется из мелкого и крупного бронха, а периферический – в тканях лёгкого. Центральный рак бывает мелкоклеточным, крупноклеточным и плоскоклеточным.
Рак бронхов – новообразование злокачественного вида, формирование которого начинается в железистой ткани и покровном эпителии, и бывает периферическим и центральным. Центральный рак формируется из мелкого и крупного бронха, а периферический – в тканях лёгкого. Центральный рак бывает мелкоклеточным, крупноклеточным и плоскоклеточным.
Описание
Лёгкие – органы дыхания, расположены в грудной клетке и состоят из правого и левого лёгкого. Доброкачественные опухоли бронхов очень разнообразны, хотя составляют менее 10% от общего количества новообразований дыхательных путей. Они появляются обычно у молодых людей от 30 лет и нередко перерождаются в раковые опухоли.
Опухолевый процесс начинает развиваться, когда снижаются защитные функции в верхних дыхательных путях и усиливается воздействие разных вредных факторов. Эпителиальные клетки бронхов и бронхиальных желёз хаотично размножаются и перерождаются в злокачественные. Раковые опухоли чаще всего появляются в бронхах, но могут образоваться и в любых других частях лёгкого.
В современной медицине применяется термин бронхопульмональный рак, объединяющий два заболевания: рак бронхов (бронхогенный) и рак лёгких (альвеолярный). По статистике около 85% больных подобными опухолями являются курильщиками с длительным стажем курения и возрастом от 35 до 55 лет. Подобный рак бывает и у некурящих людей, но такие случаи встречаются намного реже. В группе риска находятся также люди старше 60 лет, причём это заболевание диагностируется у мужчин в 8 раз чаще, чем у женщин. Бронхогенная карцинома – самая частая причина летального исхода от злокачественных опухолей. Бронхоальвеолярный рак (БАР) – особо редко встречающаяся разновидность рака лёгкого.
Ведущие клиники в Израиле
Необходимо помнить! Отказ от курения – это самое главное и необходимое, что может сделать каждый для предотвращения появления рака в органах дыхания.
Разновидности
 Бронхогенный рак по гистологическому строению классифицируется на три вида:
Бронхогенный рак по гистологическому строению классифицируется на три вида:
- мелкоклеточный (овсяноклеточный) – отличается быстрым ростом и даёт метастазы в головной мозг, кости, печень. Редко обнаруживается у некурящих, встречается почти в 20% случаев онкологии лёгких;
- немелкоклеточный – подразделяется на три подвида: аденокарцинома, сквамозно-клеточная карцинома, крупноклеточная карцинома. Встречается почти в 80% случаев;
- мелко- и крупноклеточный – новообразование имеет черты обоих предыдущих видов.
По характеру роста и развития новообразования бронхов подразделяются на следующие виды:
- экзофитные – растут в просвет бронха и вызывают недостаточную вентиляцию лёгких (гиповентиляцию) или спадение лёгкого или его доли (ателектаз);
- эндофитные – растут в направлении паренхимы лёгких, могут привести к прободению стенки бронха и прорастанию новообразования в прилегающие органы (плевру, перикард, пищевод);
- смешанные – имеют признаки как экзофитных, так и эндофитных новообразований.
Симптомы
Рост злокачественной опухоли бронхов – процесс, протекающий долго, чаще всего до нескольких лет. По этой причине до появления первых характерных признаков заболевания проходит много времени. Проявления рака в дыхательных путях зависят от формы заболевания и стадии развития. Если опухоль сформировалась в бронхе, то первым симптомом болезни является продолжительный сухой кашель.
Кроме этого, на ранних этапах наблюдаются следующие признаки заболевания:
- общая слабость и снижение трудоспособности;
- полное отсутствие или ухудшение аппетита;
- резкое похудение;
- ощущение боли в грудной клетке;
- стридорозное дыхание (свистящее и шумное);
- цианоз – синюшная окраска кожи и слизистых;
- мокрота с примесью крови.
На начальной стадии определить заболевание очень трудно. Это связано с тем, что в лёгких почти нет нервных окончаний, чувствительных к боли. И поэтому явные признаки болезни возникают, когда поражается плевра и другие ткани, где имеются нервные окончания. Симптомы дыхательной недостаточности проявляются, когда функционально работоспособной остаётся всего лишь четвёртая часть всей лёгочной ткани. Степень проявления симптомов зависит от проходимости дыхательных путей. Раннее появление признаков патологии отмечается у больных с эндобронхиальным ростом опухоли, а незаметное и медленное – при перибронхиальном, когда новообразование растёт наружу
При прогрессировании заболевания и полной закупорке бронха развивается обтурационный пневмонит – воспалительный процесс, сопровождающийся такими признаками, как:
- повышение температуры тела;
- лихорадка;
- усиление кашля;
- одышка;
- общая слабость;
- боль в грудной клетке.
Чаще всего это состояние больные принимают за простой бронхит, не обращаются к врачу, чтобы сделать рентген и лечатся самостоятельно. Но самочувствие не улучшается, наоборот, становится всё хуже. Боль в груди усиливается, кашель становится сильнее, температура выше и не сбивается.
На последней стадии бронхогенного рака наблюдается синдром верхней полой вены, при котором нарушается отток крови в верхней части тела. У больных отмечается набухание вен на шее и верхних конечностях, отёк лица и шеи, может осипнуть голос и возникнуть боли в сердце (при распространении на сердечную сумку). При запущенной онкологии бронхов развиваются метастазы в регионарные лимфатические узлы, головной мозг, печень, надпочечники, кости.
Рак бронхов классифицируется на четыре стадии по уровню прогрессирования:
- I – размер новообразования не превышает 3-х сантиметров, расположено в сегментарном бронхе, метастазов не имеется;
- II – размер новообразования до 6-ти сантиметров, находится в сегментарном бронхе, имеются метастазы в регионарные лимфоузлы;
- III – размер новообразования более 6-ти сантиметров, рак распространился на соседний или главный бронх, имеются метастазы в лимфатических узлах;
- IV – самая запущенная и агрессивная стадия, распространение отдалённых метастазов в важные для жизни органы, развивается раковый плеврит.
Диагностика
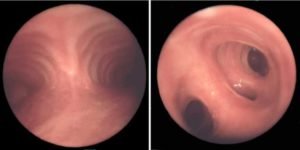 Диагностировать рак бронхов зачастую непросто, так как злокачественное новообразование часто принимают за другие заболевания лёгких (бронхит плеврит, пневмония и прочее). Чтобы проверить бронхи и лёгкие на наличие опухоли, в первую очередь назначается рентгенологическое обследование органов грудной клетки. Что показывает рентген при раке бронхов? На рентгеновских снимках могут наблюдаться пятна и затемнения, указывающие на вероятность наличия опухоли. Рентгеном удаётся обнаружить новообразование не меньше 4 мм в диаметре, опухоли меньших размеров не определяются. Рентген считается самым эффективным способом определения новообразования в дыхательных путях на ранней стадии его развития. Бронхоскопия при бронхогенном раке определяет наличие новообразования, если оно растёт в полость бронха, а также помогает получить образец промывных вод и клеток опухоли для биопсии.
Диагностировать рак бронхов зачастую непросто, так как злокачественное новообразование часто принимают за другие заболевания лёгких (бронхит плеврит, пневмония и прочее). Чтобы проверить бронхи и лёгкие на наличие опухоли, в первую очередь назначается рентгенологическое обследование органов грудной клетки. Что показывает рентген при раке бронхов? На рентгеновских снимках могут наблюдаться пятна и затемнения, указывающие на вероятность наличия опухоли. Рентгеном удаётся обнаружить новообразование не меньше 4 мм в диаметре, опухоли меньших размеров не определяются. Рентген считается самым эффективным способом определения новообразования в дыхательных путях на ранней стадии его развития. Бронхоскопия при бронхогенном раке определяет наличие новообразования, если оно растёт в полость бронха, а также помогает получить образец промывных вод и клеток опухоли для биопсии.
Кроме этого проводится комплекс диагностических исследований, включающий в себя:
- гистологическое и цитологическое исследование – наиболее информативное, так как точно определяется генез клеток новообразования;
- МРТ лёгких;
- УЗИ плевральной полости, средостении, перикарда – выявляет признаки распространения рака в ближайшие органы;
- ПЭТ-КТ – применяется для определения стадии мелкоклеточного типа новообразования;
- медиастиноскопия – используется для выявления степени поражения метастазами лимфатических узлов средостении;
- сцинтиграфия скелета – назначается для оценки степени распространения рака на кости.
Также проводятся обследования других органов с целью определения отдалённых метастазов.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Лечение
Лечение бронхогенного рака обычно проводится сочетанием хирургического метода, лучевой терапии и химиотерапии.
Методы лечения подразделяют на три типа:
- радикальное — удаление новообразования, поражённых лимфоузлов и метастазов;
- условно-радикальное – основной метод дополняется медикаментозным лечением и лучевой терапией;
- паллиативное – применяется, когда вылечить больного уже невозможно. Облегчают симптомы заболевания (боль и другие проявления) и психологически поддерживают пациента.
При немелкоклеточном раке дыхательных путей лучший эффект даёт комбинированное лечение, которое начинают с лучевой терапии на область первичного новообразования и метастазов.
Через 15-20 дней проводится одна из хирургических операций:
- пульмонэктомия (удаление всего лёгкого);
- пульмонэктомия с медиастинальной лимфаденэктомией (удаление лёгкого и регионарных лимфоузлов);
- лобэктомия — резекция одной доли лёгкого;
- билобэктомия — резекция двух долей лёгкого;
- циркулярная резекция бифуркации трахеи;
- циркулярная резекция грудной аорты или полой вены.
При раннем диагностировании онкологии бронхов в очень редких случаях обходятся окончатой или циркулярной резекцией бронха. В случаях рака бронхов, щадящая операция, то есть сохранение хотя бы какой-то доли лёгкого, чаще всего недопустима. В тканях лёгкого могут остаться злокачественные клетки, и опухоль опять начнёт развиваться. А рецидивы подобного рака имеют в основном тяжёлые последствия и лечатся лишь паллиативным методом.
 При мелкоклеточном раке бронхов, который более агрессивен, хирургическая операция чаще всего невозможна или бессмысленна. В этом случае больному рекомендуется химиотерапия, сочетаемая иногда с лучевой терапией. Кроме этого назначают обезболивающие и поддерживающие препараты.
При мелкоклеточном раке бронхов, который более агрессивен, хирургическая операция чаще всего невозможна или бессмысленна. В этом случае больному рекомендуется химиотерапия, сочетаемая иногда с лучевой терапией. Кроме этого назначают обезболивающие и поддерживающие препараты.
Лучевую терапию используют, когда имеются противопоказания к операции или пациент отказывается от хирургического вмешательства. Облучается как очаг злокачественной опухоли, так и средостения. Химиотерапия также используется для лечения рака органов дыхания. Но больших положительных результатов от её применения нет. Химиотерапия только уменьшает размер новообразования и приостанавливает распространение метастазов. Применяется при паллиативном лечении.
Помните! Рак бронхов – очень тяжёлое заболевание, меняющее всю последующую жизнь пациента. Даже если операция прошла успешно, и справиться с недугом удалось, жизнь больного уже не будет такой полноценной, как до болезни.
К мерам профилактики рака бронхов относятся:
- здоровый образ жизни;
- регулярное обследование с флюрографией;
- лечение болезней органов дыхания, чтобы не допустить перехода в хроническую форму;
- отказ от курения;
- работающим на вредных производствах необходимо соблюдать меры безопасности и пользоваться средствами личной защиты (масками и респираторами).
Прогноз
Прогноз бронхогенного рака прежде всего зависит от стадии заболевания и гистологических особенностей опухоли. Радикальное хирургическое вмешательство на ранних стадиях даёт высокие положительные результаты почти у 80% больных. При немелкоклеточном типе опухоли на начальной стадии пятилетняя выживаемость пациентов около 50%, во второй стадии – до 25%. В неоперабельных или запущенных случаях выживаемость менее 10%. При мелкоклеточном раке, после прохождения курсов химиотерапии и облучения, продолжительность жизни больных колеблется от 15 до 55%. На 4-ой стадии заболевания прогноз неблагоприятный.
Источник
