Операции при атеросклерозе ветвей
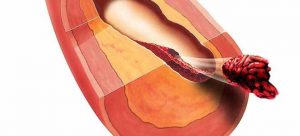
Хирургическая операция при атеросклерозе используется для удаления холестериновых бляшек из просвета поврежденного сосуда с последующим восстановлением непрерывности кровотока. Это действенный способ лечения, способный избавить пациента от избыточного наслоения холестериновых составных. Но важно понимать, что хирургия не избавляет от атеросклероза, а лишь действует только симптоматически.
Показания
Операцию используют в следующих случаях:
- Закрытие сосуда более, чем на 70% его диаметра.
- Прогрессирование атеросклероза.
- Неэффективность консервативных методов лечения.
- Значительное нарушение жизнедеятельности.
- Атеросклероз артерий нижних конечностей 2—3 стадии.
- Опасная локализация холестериновых бляшек.
- Риск развития инфаркта миокарда, инсульта.
Хирургическое лечение применяется для профилактики осложнений атеросклероза, улучшения качества жизни пациента и восстановления нормального кровообращения в ишемизированных органах.
Вернуться к оглавлению
Подготовка
 Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Операции при атеросклерозе артерий предшествует множество обследований. Нужно провести УЗИ-диагностику, КТ, МРТ, ангиографию, ЕКГ, ехокардиографию, лабораторные биохимические исследования. Это необходимо для определения точной локализации холестериновых бляшек, степени их распространения и поражения, что важно для выбора метода хирургического вмешательства.
Вернуться к оглавлению
Виды операций
Ангиопластика
Эта разновидность избавления артерий от атеросклеротических наслоений выполняется следующими способами:
- Стентирование — подразумевает введение специального металлического устройства стента, который раскрывается в месте сужения и восстанавливает нормальный просвет сосуда. Операции при атеросклерозе сосудов нижних конечностей чаще выполняются именно таким способом.
- Транслюминальная техника ангиопластики — щадящий метод хирургического вмешательства, для которого выполняется разрез не более 2 мм. В сосуд вводят катетер, расширяющий узкий просвет поврежденного сосуда.
- Лазерный способ — оперативное лечение, подразумевающее использование теплой кварцевой нити, которая разрушает холестериновые наслоения на мелкие частицы. Это способствует освобождению артерии. Лазерная методика противопоказана при атеросклерозе сонных артерий и аорты. Используется при повреждении артерий конечностей.
Вернуться к оглавлению
Шунтирование
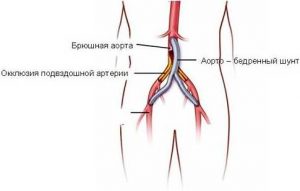 Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Эта методика основана на создании обходного пути кровотока. Для этого используется специальное приспособление — шунт. Он соединяет неповрежденные участки между собой над и под участком бляшек. Шунтирование сосудов применяется при тотальной окклюзии, когда восстановить просвет артерии и освободить ее от наслоений уже невозможно.
Операция «штаны» при атеросклерозе относится к шунтирующим. Назначается в случае повреждения брюшных ветвей аорты и подвздошных артерий. Шунт имеет общий участок, от которого отходит 2 отдельных отделов, отчего и возникло такое название. Приспособление прикрепляют так, чтобы кровь поступала во все отделы, что дает возможность восстановить нормальный кровоток в этих артериях. Как проводится наглядно демонстрирует видео МедФильм (фрагмент фильма «Хирургическое лечение облитерирующего атеросклероза артерий нижних конечностей» 1979 г.).
Вернуться к оглавлению
Эндартерэктомия
Эта операция необходима при значительном повреждении атеросклерозом, когда бляшки располагаются не в одном месте, а распространяются на значительные расстояния. Выполняется разрез, в поврежденный участок вводится шунт, через который специальным инструментом извлекаются наслоения. Далее шунт вынимается и выполняют восстановления нормального просвета. Для этого применяют «заплату» из синтетического или донорского материала, которым закрывают поврежденную сосудистую стенку.
Выделяют следующие методики эндартерэктомии:
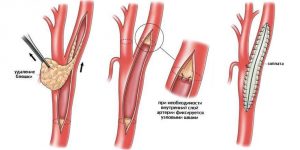 Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
- Открытая — подразумевает выполнение широкого разреза кожи и мышц над артерией для выполнения операции. Используется для лечения атеросклероза нижних конечностей.
- Эверсионная — включает выворачивание сосуда в процессе извлечения бляшек, после чего формируют анастомоз. Это дает возможность полностью очистить и промыть внутреннюю поверхность артерии.
Выбор техники операции определяется в каждом конкретном случае и зависит от множества факторов: локализации атеросклероза, степени повреждения, при наличии осложнений или сопутствующих заболеваний.
Вернуться к оглавлению
Виды анестезии
Методика обезболивания также определяется индивидуально для каждого пациента. В большинстве случаев применяется общий наркоз. Транслюминальная ангиопластика выполняется под местной анестезией в связи с минимальной травматизацией в процессе операции. Атеросклероз сосудов нижних конечностей рекомендуется оперировать под эпидуральной анестезией.
Вернуться к оглавлению
Осложнения
 Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
В процессе операции может возникнуть отрыв атеросклеротической бляшки и транспортировка с током крови с развитием инсульта или инфаркта миокарда. В месте послеоперационного рубца возможно формирование отечности или застоя лимфы, поэтому рекомендуется завершать операцию дренированием. В редких случаях возникает неприятия иммунной системой шунта или стента с дальнейшим нагноением и воспалением.
Вернуться к оглавлению
Восстановление
После операции назначаются препараты, предложенные в таблице:
| Терапевтическая группа | Наименование |
| Ангиопротекторные | «Детралекс» |
| «Добезилат» | |
| «Троксевазин» | |
| Антиангинальные | «Ибупрофен» |
| «Анальгин» | |
| «Баралгин» | |
| Кроворазжижающие | «Гепарин» |
| «Варфарин» | |
| «Фрагмин» | |
| Антибиотики широкого спектра | «Цефазолин» |
| «Цефтриаксон» | |
| «Цефепим» |
Послеоперационные швы снимаются на 6—7 день после хирургического вмешательства. Пациент проводит в стационаре 1—2 недели для восстановления гемодинамики, нормализации обмена в поврежденном участке и профилактики осложнений. Дальнейшие действия больного должны быть направлены на снижение уровня холестерина в крови для предотвращения формирования атеросклеротических наслоений. Необходимо придерживаться правильной диеты, заниматься физической активностью, принимать холестеринснижающие препараты.
Источник
5 марта 20191324 тыс.
С возрастом, в результате неправильного питания и малоподвижного образа жизни, развивается атеросклероз аорты.
Это хроническое, медленно прогрессирующее заболевание, при котором просвет сосуда сужается за счет отложения холестериновых бляшек. Патология чаще диагностируется у мужчин после 50 и женщин после 60 лет.
Что такое атеросклеротические изменения аорты?
Чтобы понять, как развиваются атеросклеротические изменения аорты и что это такое, рассмотрим механизм их появления. В стенке магистрального сосуда накапливаются липиды в комплексе с другими веществами, циркулирующими в крови. Постепенно диаметр аорты уменьшается. Утрачивается эластичность гладкомышечной стенки, при некоторых локализациях нарушается кровоснабжение сердца. Появляется атеросклеротическое уплотнение стенок аорты.
Стадии формирования патологии:
- 1-я ─ образование жирового пятна;
- 2-я ─ разрастание липидной ткани (склероз);
- 3-я ─ кальцинирование бляшек за счет отложение солей.
Корень аорты и коронарные артерии сердца
Корнем аорты называют аортальный клапан, который препятствует обратному току крови из главного сосуда в сердечную камеру (левый желудочек). Сразу над этой областью располагаются коронарные сосуды, по которым кровь поступает в миокард и питает само сердце.
Что такое атеросклероз корня аорты сердца? Это холестериновое склерозирование отдельного участка главного кровеносного сосуда. Такая локализация патологического очага опасна нарушением системного кровотока, сбоями работы сердца, развитием аритмий, которые приводят к фатальным последствиям.
Уплотнение стенок дуги аорты и ее ветвей
Атеросклероз дуги аорты встречается у 25-30% пациентов. Частое поражение этого участка сосуда связано с анатомическими особенностями. Эта область наиболее предрасположена к накоплению кальцинированных жиров.
Атеросклероз аорты и ее ветвей провоцирует недостаточность кровообращения в головном мозге, верхних конечностях. Дефицит кислорода приводит к головокружениям, обморокам. Возрастает риск развития ишемического инсульта.
Склеротическое уплотнение стенок аорты нарушает метаболические процессы внутри нее, ухудшает питание и способствует прогрессирование заболевания.
Грудной и брюшной отдел
Атеросклероз грудной аорты ─ это липидное повреждение самого длинного отдела сосуда (нисходящей части). На протяжении десятилетий протекает в скрытой форме. При исследовании органа, помимо бляшек, обнаруживают изъязвления.
Отличительный признак атеросклероза грудной аорты ─ выраженная жгучая боль за грудиной. Пациенты ассоциируют свое состояние с сердечным приступом, стенокардией.
Поражение брюшного отдела аорты атеросклерозом диагностируется у 37% пациентов. Отличительные особенности патологических изменений:
- выраженное уплотнение и ощутимая пульсация аорты;
- обызвествление стенок сосуда, утрата эластичности;
- сужение устья кровеносных сосудов, которые ответвляются в этой области;
- нарушение трофики ЖКТ с последующим сбоем функциональности и моторики желудка, кишечника.
Синдром Лериша (стеноз в области бифуркации и подвздошных артерий)
Синдром Лериша ─ хроническая закупорка (обструкция) нисходящей части аорты. Нарушается подача крови в нижние конечности. Во время ходьбы человек вынужден периодически останавливаться из-за онемения мышц ног по причине резкого снижения артериального кровотока.
Коды МКБ
Согласно международной классификации болезней десятого пересмотра код атеросклероза аорты по МКБ-10 ─ I70. Атеросклероз коронарных артерий ─ I25.1.
Симптомы
Клиническая картина разнообразна и зависит от места локализации холестериновых отложений, степени повреждения сосудистых стенок.
Главные симптомы болезни:
- грудной отдел ─ боли в грудной клетке разного характера и интенсивности (давящие, жгучие), иррадиирующие в верхние конечности, спину, лопатки, шею, болевой синдром усиливается при нервном перенапряжении, физической нагрузке;
- брюшной отдел ─ метеоризм, запоры, абдоминальные боли;
- синдром Лериша ─ нарушение трофики нижних конечностей, появление язв на пальцах стоп, перемежающая хромота, у мужчин импотенция;
- атеросклероз аорты коронарных артерий – внезапные сердечные приступы, быстрая утомляемость после легкой физической нагрузки, одышка.
Признаки атеросклероза
Распознать такое заболевание на ранних стадиях невозможно, так как никакими специфическими признаками атеросклероз аорты не проявляется, что делает его особо опасным.
В бессимптомном периоде на наличие болезни в организме косвенно указывают показатели лабораторных и инструментальных исследований. При биохимическом анализе крови высокие показатели β-липопротеидов ─ белковые комплексы, в которых циркулирует холестерин.
Первые признаки атеросклероза аорты сердца дают о себе знать, когда просвет сосуда сужается на 50%. До этого работают компенсаторные механизмы.
Как лечить?
Принципы лечения атеросклероза аорты сердца:
- прекращение поступления в организм вредного холестерина;
- активное выведение липидов и их продуктов распада;
- борьба с хроническими инфекционными очагами;
- заместительная гормональная терапия у женщин в период менопаузы.
Как лечить атеросклероза аорты и что это такое, подробно ознакомит лечащий врач. Традиционно заболевание устраняют одним их двух возможных способов: терапевтическим, хирургическим. Операция показана при высоком риске полной закупорки артерии бляшкой или тромбом.
Препараты
Препараты для лечения атеросклероза аорты сердца:
- секвестранты желчных кислот ─ в кишечнике лекарство связывается с холестерином и препятствует его всасыванию в кровь (Гуарем);
- никотинаты ─ снижают уровень вредных жиров в крови (Ксантинола никотинат, Никотиновая кислота, Эндурацин);
- фибраты ─ корректируют обмен жиров в организме (Экслип, Фенофибрат, Трилипикс);
- статины ─ уменьшают количество холестерина в крови (Атомакс, Липофорд, Кардиостатин, Липостат).
Можно ли использовать народные средства в лечении?
Эффективность лечения атеросклероза аорты сердца народными средствами не подтверждена клиническими наблюдениями. Не рекомендуют использовать рецепты на основе целебных трав при запущенных формах болезни во избежание риска отрыва тромба, бляшек и полной закупорки кровеносного сосуда.
Правила питания
Принципы питания при атеросклерозе аорты сердца:
- ограничение жиров до 30% от дневного рациона;
- соотношение белков, жиров, углеводов ─ 1:1:3,5;
- соблюдение предписанной диеты в соответствие с анамнезом;
- ежедневное употребление 0,4 кг свежих овощей, богатых клетчаткой;
- уменьшение количества потребляемой соли (не более 1 ч. л. в сутки).
Требуется ли соблюдать диету?
Корректировка питания является обязательным пунктом в лечении пациентов. Диета при атеросклерозе аорты сердца бывает 2-х видов.
Диета 1-й ступени: профилактическая, назначается людям, входящим в группу риска – страдающим ожирением, сахарным диабетом 2-го типа, с наследственной предрасположенностью к инсульту, инфаркту. Она предусматривает ограничение употребления таких продуктов:
- молоко, сметана высокого процента жирности;
- яйца;
- жирное мясо, субпродукты;
- животные жиры.
Диета 2 ступени: лечебная. Питание при атеросклерозе полностью исключает из рациона цельное молоко, жирные кисломолочные продукты, яичный желток, мясо. Рекомендуют обезжиренный творог, рыбу, бобовые, овощи и фрукты.
Прогноз жизни
Прогноз выживаемости полностью зависит от диагноза атеросклероза аорты, степени запущенности болезни. Продолжительность жизни напрямую связана с ответственностью пациента за свое здоровье. При своевременно проведенной терапии, корректировке питания, режима труда и отдыха можно добиться существенных улучшений своего состояния.
Прогноз ухудшается, если не удалось избежать осложнений ─ инфаркта, инсульта, острой недостаточности кровообращения.
Причины смерти у больных
Причины смерти у больных с диагнозом атеросклероз аорты и коронарных сосудов:
- внутреннее артериальное кровотечение;
- инфаркт миокарда на фоне острого тромбоза;
- гангрена кишки, перитонит;
- инсульт головного мозга (ишемический).
Заключение
Атеросклероз ветвей дуги аорты, грудного и брюшного отдела ─ распространенная патология среди людей среднего и пожилого возраста.
При активном образе жизни, полноценном сбалансированном питании, отказе от вредных привычек можно избежать негативных последствий и осложнений болезни.
Источник
Внутренние органы, располагающиеся в брюшной полости, отвечают за пищеварение и обильно кровоснабжаются. Кровоток к ним обеспечивается крупными сосудами — ветвями аорты. Существует несколько крупных значимых артериальных стволов — непарные: чревный ствол, верхняя брыжеечная артерия (тонкий и часть толстого кишечника), нижняя брыжеечная артерия и парные — почечные артерии.
Нарушение кровотока по висцеральным артериям приводит к недостаточному поступлению крови к внутренним органам и, как следствие, к острому или хроническому нарушению их функции. Острое нарушение кровотока развивается при скоротечной закупорке сосуда тромбом либо фрагментами атеросклеротической бляшки. При этом орган, который питала артерия, не успевает компенсировать недостаток крови из соседних, свободных артерий. Например, при закупорке почечной артерии развивается инфаркт почки, при закупорке верхней брыжеечной артерии — омертвение участка тонкой кишки. При данных состояниях высока вероятность смертельного исхода, часто требуется неотложное оперативное лечение.
При хронических нарушениях кровотока (при сужении артерии либо сдавлении ее извне соседними анатомическими структурами) поступление крови к органу сохранено, но значительно снижено. Орган испытывает постоянный недостаток в кислороде и питательных веществах, происходит нарушение его функций, что проявляется симптомами, характерными для многих других заболеваний внутренних органов (хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит, колит). Некоторые органы, такие как желудок, поджелудочная железа, печень кровоснабжаются очень хорошо, что позволяет компенсировать недостаток кровотока. Однако, с течением времени, развивается декомпенсация самого органа либо патологические изменения в соседних органах — так называемый «синдром обкрадывания кровотока», когда кровь из общего сосудистого бассейна поступает туда, где есть большая потребность в компонентах крови, вследствие чего другим органам «не достается» обычного объема крови, они испытывают недостаток в кислороде и питательных веществах.
Основные методы диагностики:
Выявить стеноз висцеральных артерий можно при помощи ультразвукового дуплексного сканирования сосудов брюшной полости, при прямой ангиографии и мультиспиральной компьютерной томографии-ангиографии.
Классификация форм заболевания:
1. Стеноз чревного ствола (снабжает кровью печень, селезенку, желудок, поджелудочную железу)
Это состояние, при котором просвет чревного ствола сужается, может быть приобретенным — развивается при поражении сосуда атеросклерозом, либо врожденным — при сдавлении извне дугообразной связкой диафрагмы (значительно реже — при воспалительных заболеваниях, аневризмах аорты, врожденных аномалиях развития, сдавлении новообразованиями брюшной полости). Первая причина часто сочетается с поражением других артерий (коронарных — внутрисердечные артерии, сонных, артерий нижних конечностей), вторая причина — врожденное состояние, проявления которого развиваются в молодом возрасте. Основными органами, испытывающими недостаток кровоснабжения, являются желудок, печень и поджелудочная железа, однако за счет «синдрома обкрадывания» страдает и кишечник. Значимым сужением просвета артерии в настоящее время считается более 50% от первоначального диаметра. Симптомы заболевания — боли в животе, вздутие, нарушения стула в виде чередующихся поносов и запоров, тошнота, потеря веса объединяются в единый синдром — синдром «хронической абдоминальной ишемии» (хроническая ишемическая болезнь органов пищеварения, абдоминальная ишемическая болезнь).
Установить причину сужения сосуда можно при помощи:
- дуплексного сканирования сосудов брюшной полости,
- выполнения ангиографии либо мультиспиральной компьютерной томографии — ангиографии (МСКТ-ангиография).
При установке показаний и выборе метода оперативного лечения учитывается возраст пациента, выраженность жалоб, эффективность консервативного лечения (без операции), степень компенсации функции задействованных органов. Показания к оперативному лечению, согласно современным стандартам, должны устанавливать совместно гастроэнтеролог и сосудистый хирург.
Существуют следующие виды операций:
- Эндоваскулярная балонная ангиопластика со стентированием чревного ствола. Это вмешательство выполняется через прокол в бедренной, реже — в других артериях. При помощи специальных тонких инструментов суженный участок чревного ствола расширяется изнутри до восстановления нормального диаметра просвета и устанавливается стент — тонкий «каркас» из инертных сплавов, в дальнейшем препятствующий повторному сужению артерии. Применяется чаще всего при поражении чревного ствола атеросклерозом.
- Лапароскопическая декомпрессия чревного ствола.
Операция выполняется малоинвазивно из отдельных проколов. Данный метод позволяет надсечь связку диафрагмы, «освободив» чревный ствол от ее давления. При этом артерия расправляется, со временем восстанавливая свой нормальный диаметр. Ранее подобные операции выполнялись на открытой брюшной полости, что иногда сопровождалось тяжелым послеоперационным периодом, характерным для открытых операций, поэтому их распространенность была ограниченной. Развитие лапароскопической хирургии позволило выполнять данные вмешательства с достижением хорошего послеоперационного и косметического результата. - Шунтирующие операции при сужении / закупорке чревного ствола или его протезирование. Выполняются при далеко зашедших стадиях атеросклероза, когда установить стент либо извлечь атеросклеротическую бляшку из сосуда не представляется возможным. Суть операций заключается в формировании обходного кровотока помимо пораженного чревного ствола, либо его замена искусственным протезом. Данные вмешательства относятся к технически сложным, выполняются только на открытой брюшной полости и требуют высокой квалификации сосудистого хирурга.
2. Стеноз верхней брыжеечной артерии
Встречается значительно реже, чем стеноз чревного ствола. Наиболее частые причины заболевания— атеросклеротическое сужение просвета верхней брыжеечной артерии (на фоне системного атеросклероза) и врожденное нарушение структуры стенки артерии — фибромускулярной дисплазии. Верхняя брыжеечная артерия разветвляется на множество менее тонких сосудов, которые кровоснабжают тонкую кишку и часть толстой кишки. Заболевание зачастую протекает без каких-либо симптомов, и трудно поддается диагностике, пока не наступают серьезные осложнения — полная закупорка верхней брыжеечной артерии или ее ветвей. При данном состоянии пациенты попадают в хирургический стационар с признаками скоротечного омертвения лишенного кровоснабжения участка кишечника, отличить которое от других острых хирургических заболеваний живота иногда очень сложно. В данном случае требуется неотложная операция — резекция нежизнеспособного участка кишки.
Установить диагноз на ранних стадиях можно при помощи:
- ультразвуковой допплерографии брюшной аорты и ее ветвей (эффективность диагностики около 50%),
- магнитно-резонансной томографии (эффективность диагностики около 80%),
- ангиографии брюшной аорты и ее ветвей (позволяет установить наличие сужения сосуда в 90% случаев).
Лечение при раннем выявлении стеноза верхней брыжеечной артерии сходно с терапией системного атеросклероза, однако при значимых сужениях артерии возможно выполнение оперативного вмешательства — эндоваскулярной ангиопластики.
3. Стеноз почечной артерии
Сужение почечных артерий развивается вследствие атеросклеротического поражения, а также при более редком заболевании — фибромускулярной дисплазии. Нарушение поступления крови к одной или обеим почкам сопровождается общей негативной реакцией организма. Почка, испытывающая дефицит крови, получает ложную «информацию” об общем объеме крови, и начинает реагировать так, как если бы общее количество крови в организме снизилось. Усиливаются процессы синтеза гормонов, направленные на удержание воды в организме для поддержания постоянного объема жидкости в общем кровеносном русле. Данный механизм является патологическим, так как количество крови остается прежним, и, за счет продукции почечных гормонов, в кровеносное русло поступает дополнительный объем воды из клеток. Вследствие этого развивается стойкая почечная артериальная гипертензия — повышение артериального давления выше нормальных цифр, плохо поддающееся снижению лекарственными препаратами. Появляются отеки, нарушение работы сердца. Этот вид артериальной гипертензии обычно вовремя распознается лечащими врачами, и при ультразвуковом исследовании часто удается выявить поражение почечных артерий. Открытая операция для восстановления кровотока по почечной артерии — обходное шунтирование, протезирование (замена) пораженного участка в настоящее время выполняется все реже, на смену им приходят малоинвазивные эндоваскулярные методы — ангиопластика и стентирование.
Важно знать!
Подозрение на поражение висцеральных артерий может возникнуть при неэффективности лечения гастроэнтерологических заболеваний.
Источник


