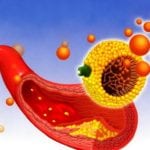
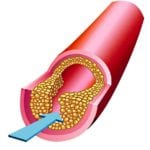
Окклюзия артерии при атеросклерозе
 Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
- Значительное сужение сонной артерии снижает кровообращение в мозге, а при внезапном падении давления (резко встать с постели, перелеты, перегрев на солнце или большая хирургическая операция) кровоток внезапно прекращается, что приводит к гибели нервных клеток.
- Отрыв кусочка атеросклеротической бляшки с переносом его кровотоком в мелкие артерии головного мозга, что приводит к их закупорке.
- Острый тромбоз (образование кровяного сгустка) на фоне сужения сонной артерии с полным прекращением кровотока в определенных областях мозга.
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
- Возраст
- Курение
- Гипертония (высокое артериальное давление) — самый важный фактор риска развития инсульта
- Высокий уровень холестерина
- Сахарный диабет
- Ожирение
- Малоподвижный образ жизни
- Отягощенная наследственность по атеросклерозу
Мужчины моложе 75 лет имеют больший риск развития стеноза сонной артерии, чем женщины в той же возрастной группе. В группе старше 75 лет женщины имеют больший риск инсульта . У пациентов страдающих ИБС нередко выявляются сужения сонной артерии.
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
- Атеросклероз общих сонных артерий — редко способствует ишемическому инсульту, даже при полной закупорке общей сонной артерии кровоток по внутренней сонной может быть сохранен. Однако могут быть общемозговые нарушения — плохая память, общая слабость, головные боли.
- Атеросклероз бифуркации общей сонной артерии — атеросклеротические бляшки суживают вход в внутреннюю сонную артерию и могут полностью ее закупорить. Это наиболее распространенная форма поражения. При такой локализации чаще всего развиваются транзиторные ишемические атаки и ишемические инсульты.
- Атеросклероз внутримозговых отделов сонной артерии — бляшки расположены в сонных артериях и их основных ветвях. Часто развивается ишемический инсульт, связанный с тромбозом суженных артерий.
По УЗИ выделяется два основных типа атеросклеротических бляшек:
- Стабильная бляшка — сужение артерии имеет ровные контуры, без подрытых краев, с небольшим ускорением кровотока на бляшке.
- Нестабильная бляшка — чаще кальцинированная бляшка с рваными контурами, могут отмечаться подвижные элементы, значительная турбулентность кровотока при допплерографии.
По степени сужения сонной артерии выделяют:
- Гемодинамически незначимый стеноз (сужение артерии менее чем на 70%, без локального ускорения кровотока)
- Гемодинамически значимый стеноз (сужение артерии более чем на 70%, с ускорением кровотока)
- Окклюзию — полную закупорку сонной артерии
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
ТИА происходит, когда кратковременно нарушается мозговой кровоток . Это начальная фаза острого нарушения мозгового кровообращения, которая является обратимой. Она имеет такие же симптомы как инсульт, но эти симптомы проходят через несколько минут или часов.
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
- Внезапная потеря зрения, нечеткость зрения, затруднение в том, что один или оба глаза.
- Слабость, покалывание или онемение на одной стороне лица, с одной стороны тела, или в одной руке или ноге.
- Внезапные трудности при ходьбе, потеря равновесия, отсутствие координации.
- Внезапное головокружение.
- Трудно говорить (афазия).
- Внезапная сильная головная боль.
- Внезапные проблемы с памятью
- Затруднение глотания (дисфагия)
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Источник
При закупорке сосудов холестериновыми бляшками возникает атеросклеротическая окклюзия сосудистого русла нижних конечностей. Заболевание имеет несколько разновидностей, 3 степени тяжести и сопровождается появлением хромоты, изменением температуры и оттенка кожи. Недуг опасен осложнениями, такими как гангрена, трофическая язва, сепсис, приводящих к инвалидности. При первых симптомах следует обратиться к врачу, который назначит препараты, физиотерапию, выполнит хирургическое вмешательство и даст профилактические рекомендации.
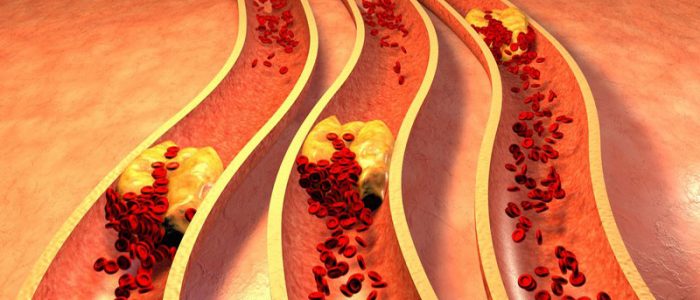
Почему возникает недуг?
Патологические изменения возникают из-за нарушения липидного обмена, снижающего скорость выведения избыточного холестерина, поэтому он оседает на стенках сосудов.
Одной из причин окклюзии нижних конечностей является облитерирующий атеросклероз. В сосудистом русле образуются бляшки, которые состоят из солей кальция, липидов, холестерола, соединительно-тканных волокон, отмерших клеток и покрыты фиброзным слоем. В запущенных случаях холестериновые образования разрастаются и закупоривают сосуд, из-за чего прекращается кровоток в конечности. От бляшек могут отрываться частицы, которые также перекрывают сосудистый просвет. К развитию атеросклероза и окклюзии приводят следующие факторы:
- вредные привычки;
- неправильное питание;
- гиподинамия;
- гипертония;
- нарушение работы щитовидной железы;
- генетическая предрасположенность;
- ожирение;
- сахарный диабет;
- регулярные стрессы;
- возрастные изменения.
Вернуться к оглавлению
Какие бывают виды патологии?
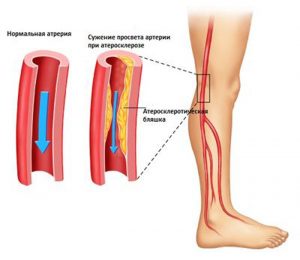 Патология локализуется в разных местах, поэтому принято ее разделять на виды, одним из которых является закупорка подколенной артерии.
Патология локализуется в разных местах, поэтому принято ее разделять на виды, одним из которых является закупорка подколенной артерии.
В зависимости от локализации, болезнь подразделяется на следующие разновидности:
- Окклюзия поверхностной сети. Чаще всего поражаются периферические артерии ступни и голени.
- Закупорка подколенной артерии. Возникает окклюзия бедренно-подколенного сегмента, что препятствует кровоснабжению бедра, ступни и голени.
- Поражение с обеих сторон. Характеризуется закупоркой сосудов аорты в области 4 и 5 позвонка поясничной зоны, где проходит ее разветвление, и нарушает кровоток в обеих конечностях.
Вернуться к оглавлению
Стадии и симптомы: как распознать болезнь?
Окклюзия ПБА (поверхностной бедренной артерии) и других участков нижних конечностей проявляется так, как показано в таблице:
| Стадия | Признаки |
|---|---|
| Начальная | Болезненность после физических нагрузок |
| Чувство жжения, онемения, покалывания | |
| Зябкость и холод кожных покровов | |
| Средняя | Снижение мышечного тонуса |
| Появление хромоты | |
| Ограниченность подвижности ноги | |
| Сгибание-разгибание голеностопа возможно только при помощи рук или другого лица | |
| Бледность и синюшность кожных покровов в зоне поражения | |
| Выпадение волосков на ногах и прекращение роста ногтей | |
| Тяжелая | Кожа приобретает иссиня-черный цвет |
| Появление участков некроза | |
| Отечность | |
| Возникновение язв | |
| Слабый или отсутствующий пульс | |
| Утрата подвижности ноги |
Вернуться к оглавлению
Какие бывают осложнения?
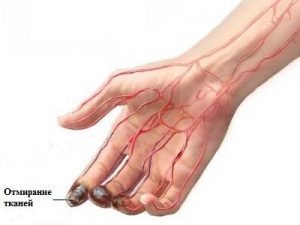 Игнорирование терапии атеросклеротической окклюзии может привести к отмиранию тканей и, как следствие, ампутации конечности.
Игнорирование терапии атеросклеротической окклюзии может привести к отмиранию тканей и, как следствие, ампутации конечности.
Если атеросклеротическую окклюзию не лечить, возникают следующие последствия:
- Трофическая язва. Из-за кислородного голодания появляется отторжение тканей кожи, которое может проникать вглубь, затрагивая кости, мышцы, сухожилия.
- Гангрена. Характеризуется отмиранием тканей и черным оттенком пораженных зон, что приводит к утрате конечности.
- Сепсис. Через язвы и гангренозные повреждения попадают патогенные микробы, которые не только усугубляют местный воспалительный процесс, но и разносятся по всему организму. Токсины, выделяемые отмершими тканями при гангрене, также способствуют общей интоксикации и могут привести к летальному исходу.
- Инвалидность. Если пациент лишается конечности вследствие атеросклеротической окклюзии, это приводит не только к утрате работоспособности и передвижения, но и к тяжелому депрессивному состоянию.
Вернуться к оглавлению
Диагностические мероприятия
Выявить атеросклеротическую окклюзию нижних конечностей сможет ангиолог, сосудистый хирург или флеболог. Врач проводит визуальный осмотр, проверяет чувствительность конечности, измеряет пульс и назначает процедуры диагностики, такие как:
- исследование крови на холестерин и свертываемость;
- компьютерная артериография;
- дуплексное сканирование;
- магнитно-резонансная ангиография.
Вернуться к оглавлению
Лечение: как избавиться от патологии?
Медикаментозная терапия
Все препараты должен назначать врач, заниматься самолечением небезопасно. Окклюзию атеросклеротического типа лечат комплексно лекарствами, показанными в таблице:
| Медикаментозная группа | Наименование |
|---|---|
| Дезагреганты | «Дипиридамол» |
| «Аспирин» | |
| «Тикагрелор» | |
| «Тиклопидин» | |
| «Клопидогрель» | |
| Фибраты | «Атромид» |
| «Безалип» | |
| «Мисклерон» | |
| «Липантил» | |
| «Гевилон» | |
| «Лопид» | |
| Статины | «Ловастатин» |
| «Флувастатин» | |
| «Аторвастатин» | |
| «Розувастатин» | |
| Антикоагулянты | «Варфарин» |
| «Гепарин» | |
| «Кливарин» | |
| «Клексан» | |
| Секвестранты желчных кислот | «Колестипол» |
| «Колесевелам» | |
| «Колестирамин» | |
| «Колекстран» |
Вернуться к оглавлению
Физиотерапия
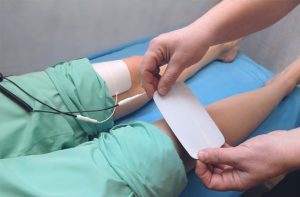 Для лечения патологии применяются физиотерапевтические процедуры, среди которых электрофорез.
Для лечения патологии применяются физиотерапевтические процедуры, среди которых электрофорез.
Чтобы вылечить атеросклеротическую окклюзию, назначаются физиотерапевтические методы, такие как:
- диадинамотерапия;
- лечение лазером;
- электрофорез;
- магнитотерапия;
- применение импульсных токов;
- дарсонвализация;
- баротерапия.
Физиотерапия оказывает следующее лечебное воздействие:
- нормализует кровообращение;
- снимает боль;
- устранят спазмы;
- улучшает чувствительность конечности;
- насыщает ткани кислородом;
- способствует регенерации кожи;
- повышает двигательную активность ноги.
Вернуться к оглавлению
Хирургическое вмешательство
В запущенных случаях окклюзивные изменения требуют операции. Специалисты ФБГУ «Научного центра неврологии» РАН (Москва) предлагаются такие методы:
 В зависимости от тяжести недуга используется хирургическое вмешательство, одним из видов которого есть тромбэктомия.
В зависимости от тяжести недуга используется хирургическое вмешательство, одним из видов которого есть тромбэктомия.
- Протезирование. Выполняется иссечение проблемной зоны сосудистого русла и замещение тканей донорским или синтетическим протезом.
- Тромбэктомия. Проводится удаление атеросклеротических бляшек или тромбов.
- Шунтирование. Метод позволяет создать сосудистое русло, обходящее пораженный участок.
- Установка стента. Стентирование помогает расширить сосудистый просвет и нормализовать кровоток.
Вернуться к оглавлению
Профилактика
Чтобы не возникла атеросклеротическая окклюзия, следует предотвратить основную причину патологии — атеросклероз.
Рекомендуется отказаться от вредных привычек, заниматься посильными видами спорта, полноценно отдыхать. Нужно соблюдать диету, исключив жирные блюда, мучные изделия, субпродукты, употреблять не менее 2 л чистой питьевой воды. Необходимо избегать стрессовых ситуаций, контролировать вес и гормональный фон. Людям, склонным к патологии, следует проходить профилактический осмотр у врача, а все системные заболевания своевременно лечить или удерживать в состоянии ремиссии.
Источник
Патологическое состояние, при котором просвет артерии перекрывается атеросклеротической бляшкой, что ведет к нарушению движения крови по ней, называется облитерирующим атеросклерозом. В подавляющем большинстве случаев при таком заболевании затрагиваются сосуды, кровоснабжающие нижние конечности. На фоне происходящих изменений нарастают признаки ишемии, проявляющиеся болевым синдромом, атрофией подкожной клетчатки в области ног, бледностью и синюшностью кожи, трофическими язвами и так далее. Прогноз при этой патологии всегда серьезный. В том случае, если затянуть с лечением, существует большая вероятность возникновения гангрены, из-за которой приходится ампутировать конечность. Помимо этого, у большинства пациентов с таким диагнозом обнаруживается сопутствующий атеросклероз церебральных или коронарных сосудов.
На сегодняшний момент облитерирующий атеросклероз является одной из наиболее актуальных проблем в медицине. Уровень его распространенности прямо зависит от возрастной группы. В качестве примера можно сказать о том, что до пятидесяти лет с этой проблемой сталкиваются около трех процентов населения. Распространенность данной болезни в возрасте от шестидесяти до семидесяти лет составляет уже около семи процентов. При этом наиболее часто такое заболевание встречается среди мужчин. Женщины в значительно меньшей степени подвержены развитию облитерирующего атеросклероза.
Как мы уже сказали, в подавляющем большинстве случаев при облитерирующем атеросклерозе затрагиваются сосуды, кровоснабжающие нижние конечности. При этом атеросклеротические бляшки, приводящие к окклюзии, чаще всего обнаруживаются в сосудах, имеющих крупный или средний калибр. Однако иногда в патологический процесс могут вовлекаться и верхние конечности, преимущественно подключичная артерия.
Основной причиной развития облитерирующего атеросклероза является повышение уровня липидов в крови с последующим формированием атеросклеротических бляшек. При этом наибольшие патологические изменения затрагивают именно внутренний слой сосудистой стенки. В месте отложения липидов отмечается разрастание и созревание соединительной ткани, что ведет к образованию фиброзных бляшек, на которые в последующем наслаиваются тромбоциты и сгустки фибрина. Постепенно происходящие нарушения приобретают все более выраженный характер, пораженная артерия все больше перекрывается и в конечном итоге становится непроходимой. Как показывает практика, для возникновения выраженных гемодинамических изменений необходимо стенозирование сосуда на семьдесят и более процентов от нормального диаметра.
Существует очень большое количество факторов, которые могут способствовать развитию этой болезни. В первую очередь — это вредные привычки, неправильное питание, низкий уровень двигательной активности и эндокринные расстройства. Значительную роль также играет наследственная предрасположенность. Артериальная гипертония, сахарный диабет, избыточная масса тела, травмирующие воздействия на нижние конечности — все это повышает риск возникновения облитерирующего атеросклероза.
Прежде всего в классификацию облитерирующего атеросклероза включены четыре его степени, выделяющиеся на основании сопутствующих клинических проявлений. При первой степени изменения в артериях имеют минимальный характер, за счет чего боль возникает только при тяжелой физической нагрузке. Вторая степень делится на два подпункта: а и б. Степень 2А устанавливается тогда, когда безболевая ходьба возможна на расстояние от двухсот пятидесяти до тысячи метров, а 2Б — при безболевой ходьбе от пятидесяти до двухсот пятидесяти метров. При третьей степени для появления боли в ногах достаточно пройти менее пятидесяти метров. Четвертая степень подразумевает под собой формирование местных трофических нарушений.
Существуют и другие классификации, основывающиеся на том, какая именно артерия поражена атеросклерозом. Однако на практике они используются значительно реже.
Источник