Оказание неотложной помощи при бронхите
Медицинская помощь при бронхите может потребоваться при наличии бронхоспазма. Это состояние больше характерно для детей, но иногда может встречаться и у взрослых.
Бронхоспазм – это угрожающее жизни сужение бронхов, при котором человек не способен выполнить полноценный вдох. Чаще всего этот вид осложнения встречается при хроническом бронхите, бронхиальной астме. Иногда может наблюдаться при аллергических реакциях, у лиц с наличием склонности к бронхоспазму.
Бронхоспазм при бронхите представляет непосредственную опасность для жизни, но он обратим. Во время приступа важна скорость реагирования самого больного и людей, которые его окружают в этот момент.

Слева — здоровый бронх, справа — при бронхоспазме.
Помощь должна быть максимально комплексной и ее оказание должно выполняться по современному стандарту. Чаще всего она включает медикаментозную профилактику и лечение.
Факторы, способствующие возникновению бронхоспазма
- аллергены различной природы;
- химические раздражители, дым, вещества, имеющие резкий и неприятный запах;
- раздражение слизистой бронха инородным телом (в т.ч. и во время врачебных манипуляций);
- наличие вирусного или бактериального заболевания бронхов;
- прием препаратов, провоцирующих бронхоспазм;
- применение некоторых средств для ингаляционного наркоза;
- обострение хронического заболевания – астмы, хронической обструктивной болезни легких;
- резкая смена температуры.
Механизм развития
Бронхоспазм – это рефлекторная реакция бронхов в виде сужения. Она проявляется в ответ на раздражение бронхиальной стенки. Мышечный слой стенки бронха сокращается и для расслабления необходимо применение медикаментозной терапии.
К спазму при бронхите добавляется отек, что сильнее усугубляет состояние больного, уменьшая просвет бронха. Это является самым опасным моментом, который требует оказания первой медицинской помощи согласно стандарту.
Симптоматика
 У больного затрудняется вдох и выдох, что заставляет его судорожно вдыхать. Но из-за сужения воздух не полностью выходит, накапливается в дыхательных путях, препятствуя таким образом поступлению нового воздуха в легкие. Об этом свидетельствуют следующие симптомы:
У больного затрудняется вдох и выдох, что заставляет его судорожно вдыхать. Но из-за сужения воздух не полностью выходит, накапливается в дыхательных путях, препятствуя таким образом поступлению нового воздуха в легкие. Об этом свидетельствуют следующие симптомы:
- чихание, чувство зуда, слизистые и обильные выделения из носа (при аллергическом бронхоспазме);
- чувство нехватки воздуха;
- ощущение тяжести в груди, которое провоцирует возникновение страха и паники;
- нарастающая одышка с затруднением вдоха, что может перейти в удушье;
- шумное и свистящее дыхание, которое может быть слышно и на расстоянии;
- появляется мучительный кашель, который зачастую непродуктивен;
- изменяется внешность больного: появляется бледность кожи, иногда даже синюшность губ или носогубного треугольника, так называемый акроцианоз;
- тахикардия, что возникает компенсаторно из-за нехватки воздуха;
- в работу включается вспомогательная дыхательная мускулатура: втягиваются межреберные промежутки, крылья носа при вдохе.
- больной принимает специфическую позицию: садится, упирается руками о колени, наклоняется слегка вперед.
При возникновении хотя бы одного из этих симптомов, следует незамедлительно обратиться за медицинской помощью.
Способы лечения
 Чем раньше будет произведено оказание медицинской помощи по стандарту, тем менее серьезные последствия после бронхоспазма ожидают больного.
Чем раньше будет произведено оказание медицинской помощи по стандарту, тем менее серьезные последствия после бронхоспазма ожидают больного.
- В первую очередь убирается провоцирующий фактор (аллерген).
- Больному придается полусидящее положение.
- Убирается тесная одежда, ремень, галстук.
Лечение бронхита с бронхоспазмом проводится под контролем врача. Лучше всего расслабляют бронхи и убирают бронхоспазм – Сальбутамол и Вентолин. Подойдут ультразвуковые ингаляционные методы лечения в комбинации с противовоспалительными гормональными препаратами и бронхолитиками (препараты, которые расслабляют мышечную стенку бронха) – Атровентом, Флутиказоном, Беклометазоном.
Согласно стандарту при тяжелом бронхоспазме должен в первую очередь вводиться Адреналин или Преднизолон. Эти препараты быстрее всего купируют приступ, но их введение должно выполняться строго под наблюдением врача, так как они требуют расчета дозировки.
Ко всему вышеперечисленному лечению добавляются препараты, способствующие разжижению и выведению мокроты (муколитики и отхаркивающие средства) – Лазолван, Амбробене, Амброксол, Флуимуцил. Их введение начинают через 15-20 минут после бронхорасширяющих препаратов.
Важным в терапии бронхоспазма при бронхите является теплое и обильное питье, которое способствует скорейшему снятию спазма, но оно назначается после приема всех необходимых лекарственных препаратов.
Помните, что при возникновении бронхоспазма требуется срочное оказание больному медицинской неотложной помощи, так как это угрожающее жизни состояние, что может потребовать по стандарту даже реанимационного наблюдения и лечения (особенно если пациент нуждается в кислородотерапии).
Важной является профилактика бронхита и его рецидивов для снижения риска повторного возникновения бронхоспазма, в чем Вам поможет квалифицированный врач-пульмонолог.
Советуем почитать: Методы для отхождения мокроты при бронхите
Видео: Бронхит, бронхит у детей, острый бронхит у детей
Источник
При остром необструктивном бронхите, протекающем без осложнений, требуется проведение плановой медицинской работы. К ней относятся первичное обследование специалистом, инструментальные и лабораторные исследования, лечение и контроль его эффективности. За неотложной медицинской помощью обычно обращаются при остром обструктивном бронхите и обострениях хронической форме этого заболевания с выраженными явлениями обструкции. В ряде случаев можно избежать вызова врача и госпитализации, купировав бронхоспазм и нормализовав дыхание с помощью быстродействующих бронхолитиков.
При острой бронхиальной обструкции с прогрессирующей дыхательной недостаточностью необходимо вмешательство врачей. Существуют рекомендации для самих больных и их близких, а также стандарт медицинской помощи при явлениях бронхиальной обструкции. Особенно опасно нарушение проходимости дыхательных путей в детском возрасте. При развитии бронхиальной обструкции у ребенка необходимо скорейшее обращение за медицинской помощью. Принципы ее оказания взрослым такие же, но шире набор препаратов, которые можно применять, и увеличивается дозировка.

Бронхобструктивный синдром у детей
Бронхообструктивный синдром у детей может быть связан с разными причинами:
- острый инфекционный обструктивный бронхит;
- острый бронхиолит;
- попадание инородного тела в дыхательные пути;
- бронхиальная астма.
Стандарт требует вначале установить причину обструкции и оценить степень тяжести дыхательной недостаточности. Принимается во внимание ясность сознания, физическая активность, частота дыхания и пульса, участие в дыхании вспомогательной мускулатуры, внешний вид кожных покровов. Стандарт предполагает такую последовательность оказания медицинской помощи при дыхательной недостаточности 1 степени:
- Ингаляционное введение бронхолитиков (Беродуал, Пульмикорд, Сальбутамол, Беротек, Атровент) посредством спейсера, маски или небулайзера.
- При отсутствии эффекта или невозможности проведения ингаляции — струйное или капельное внутривенное введение Эуфиллина.
- Ингаляции отхаркивающих препаратов (Лазолван, Бромгексин, АЦЦ) для улучшения бронхиального дренажа, постуральный дренаж, вибромассаж грудной клетки.
Если диагностируется более тяжелая дыхательная недостаточность, неотложная помощь должна также включать в себя такие меры:
- оксигенотерапия (дыхание увлажненным кислородом через ингаляционную маску или введенный в носовые ходы катетер);
- пероральное или парентеральное введение преднизолона;
- при выраженной отечности — капельница с гидрокортизоном;
- инфузии глюкозо-солевых растворов для поддержания объема крови и разжижения мокроты.
Препараты для ингаляций дозируются в соответствии с возрастом, для внутривенного введения — по весу. Детей до года, у которых обструкция обычно развивается на фоне острого бронхиолита, сразу госпитализируют. При остром обструктивном бронхите подлежат немедленной госпитализации дети младше 6 лет. Дети старшего возраста должны быть госпитализированы, если после проведения 2 этапов неотложных мероприятий эффект отсутствует, через 40 минут сохраняется выраженность симптомов. При развитии дыхательной недостаточности 3 степени пациента необходимо перевести из отделения общей терапии или острых респираторных инфекций в реанимацию и провести ИВЛ.
Стандарт устанавливает разные сроки оказания медицинской помощи детям разного возраста:
- первого года жизни — на протяжении 10—15 минут;
- 2—3 лет — в течение 30—40 минут.
Купирование бронхоспазма у взрослых
Взрослым пациентам первая помощь при обструктивном бронхите, сопровождающемся бронхоспазмом, может быть оказана в домашних условиях, собственными силами.
Нужно знать признаки бронхоспазма:
- ощущение тяжести в груди и нехватки воздуха;
- прогрессирующая одышка;
- свистящее дыхание, слышное дистанционно;
- бледность, синюшность кожи;
- мучительный кашель;
- учащенное дыхание, тахикардия;
- заметные движения вспомогательной мускулатуры при дыхании;
- вынужденная поза больного (сидя, с наклоном корпуса вперед и упором рук о колени).

Стандарт, по которому должна оказываться первая доврачебная помощь, таков:
- при аллергическом характере заболевания устранить провоцирующий фактор;
- обеспечить приток воздуха, открыть окно в помещении;
- придать больному положение полусидя;
- расстегнуть тесную одежду, убрать аксессуары, препятствующие дыханию.
Затем необходимо применение медикаментозных препаратов:
- ингаляция бронхолитиков (Сальбутомол, Вентолин, Атровент);
- при тяжелом бронхоспазме — внутривенное введение адреналина или преднизолона под контролем врача;
- через 15—20 минут после бронхорасширяющих — ингаляция отхаркивающими препаратами и муколитиками (Амброксол, Флуимуцил).
После купирования приступа больному необходимо обильное теплое питье. При бронхите бронхоспазм обычно длится несколько минут и не переходит в удушье, а при бронхиальной астме может растянуться на несколько часов и даже дней и в тяжелых случаях представляет угрозу для жизни. Стандарт неотложных мероприятий при легком приступе астмы в общих чертах такой же, как при явлениях бронхиальной обструкции на фоне бронхита. В случаях тяжелого течения приступа применяется другой алгоритм, необходима госпитализация.
Источник
Первая помощь при бронхите, сопровождающимся обструкцией, должна быть вовремя предоставлена больному. Существуют определенные рекомендации, которые относятся к пациентам и их родственникам. Особую угрозу представляет собой заболевание, протекающее у детей. Если у ребенка возникла обструкция, требуется срочная помощь медицинского персонала. По такой же схеме необходимо действовать и при возникновении опасности у взрослых, но у этих пациентов гораздо шире список медикаментозных средств, которые являются безопасными и способны помочь.

Механизм обструкции
Факторов появления обструктивного бронхита существует довольно много, а именно:
- воздействие инфекций, бактерий и вирусов;
- влияние аллергенов;
- вызванные чрезмерным накоплением слизистого содержимого;
- развитые под влиянием врожденных аномалий органов дыхания;
- обусловленные сердечно-сосудистыми проблемами, при которых происходит нарушение кровообращения и образуется застой.
Сначала у больного возникает воспалительный процесс в бронхах. После этого происходят проблемы с выработкой слизи и отечность слизистых. Если болезнь не лечить и не соблюдать все предписания доктора, возникает спазм бронхов.
Воздействие аллергенов
Часто спазм бронхов может развиться на фоне общей восприимчивости организма к тем или иным раздражающим веществам. К триггерам внешнего характера относятся факторы, которые попадают в организм извне:
- домашняя пыль;
- перья;
- пыльца растений;
- шерсть, пух;
- пищевые компоненты;
- химикаты;
- фармакологические средства: антибактериальные препараты, противовоспалительные средства.
Нередко всему виной выступает совмещение сразу нескольких факторов. Спазм, возникающий на фоне аллергии, образуется вследствие двух форм: инфекционной и неинфекционной аллергии.
Самым основным условием терапии подобного недуга является устранение раздражающего фактора.
Клиническая картина

Одни их симптомов развития обструкции — приступообразный кашель, головокружение
При развитии обструкции наблюдается следующее:
- ощущение удушья, сильный приступообразный кашель, который не прекращается;
- интенсивная одышка, при которой человеку крайне тяжело делать выдохи;
- свистящие хрипы;
- возникновение синюшности на конечностях;
- головокружения;
- истощение и упадок сил;
- учащенный сердечный ритм;
- скачки кровяного давления.
Когда появляются симптомы одышки, человек занимает определенную позицию тела, свидетельствующую о развитии подобного явления. Как правило, пациенты усаживаются на край дивана или кресла, руками стараются упереться в стул, а ноги широко отодвигают. Подобная позиция приводит к задействованию дополнительных мышц, помогающих выдыхать воздух.
После лечебных мер главными признаками улучшения самочувствия служит возникновение приступообразного непрекращающегося кашля с отхаркиванием слизи.
Опасность приступов заключается в том, что может развиться дыхательная недостаточность, полное отсутствие дыхательной функции и наступление смерти.
Особенности обструкции у детей
У маленьких пациентов наступление обструкции может быть вызвано целым рядом факторов, а именно:
- бронхитом инфекционного характера в острой стадии;
- попаданием чужеродного агента в органы дыхательной системы;
- бронхиальной астмой.
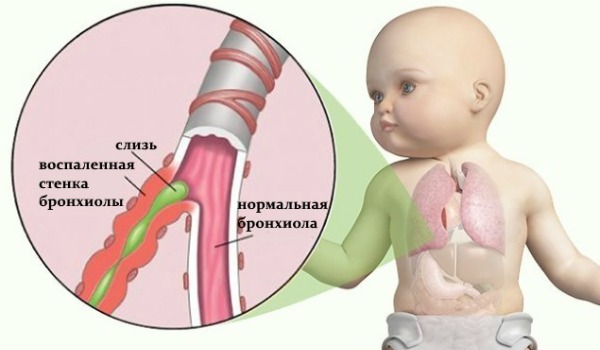
Обструктивный бронхит у ребенка
Сначала необходимо выяснить истинную причину подобного явления и оценить тяжесть нарушения функции дыхания с учетом осознанности, физической подвижности, частоты сердечных сокращений, принятии участия дополнительной мускулатуры, внешних данных на кожных покровах. Стандарт подразумевает определенную поэтапность оказания неотложной медицинской помощи при возникновении нарушения дыхания первой степени:
- проведение ингаляций с помощью бронхолитических средств;
- в случае отсутствия результата либо невозможности проведения ингаляций проводится терапия эуфиллином;
- обязательно назначаются ингаляции с отхаркивающим действием, массаж грудной клетки.
При диагностировании недостаточности более тяжелой стадии обязательная помощь должна включать в себя следующее:
- ингаляции с кислородом;
- введение гормональных средств;
- капельницы для снятия отечности;
- растворы, разжижающие кровь и поддерживающие кровь в нужном объеме.
Все применяемые медикаментозные средства должны быть дозированы согласно возрасту ребенка. Если одышка возникла у младенца, его необходимо срочно госпитализировать. Все дети возрастом до шести лет также должны лечиться только в стационаре. При возникновении удушья тяжелой стадии больного переводят в реанимацию.
Согласно стандарту, детям до года жизни должна быть оказана помощь в течение пятнадцати минут, а двух-трех лет, в течение получаса.
Рекомендации родителям
Если приступ спазма возник у ребенка, взрослым необходимо как можно быстрее выполнить следующие мероприятия:
- избавиться от раздражающего фактора: увести из цветущей местности, закрыть окно при цветении, умыть лицо, тщательно сполоснуть рот;
- усадить малыша в полусидячей позиции, распахнуть тесные вещи, открыть окно для циркуляции свежего воздуха;
- при первом же приступе позвонить в скорую, использовать ингалятор по назначению при вторичном приступе;
- дать малышу попить теплого чая и средство, стимулирующее выведение слизи;
- если ребенку в течение 30 минут не стало легче, тогда следует обязательно вызвать бригаду скорой помощи.
Чего нельзя делать при возникновении обструкции:
- натирать ребенка пахучими химическими средствами, использовать горчичники, заниматься самолечением;
- использовать препараты против кашля, которые купируют кашлевой рефлекс, а также антигистаминные препараты, которые склонны к побочным действиям в виде сонливости и расслабления;
- давать седативные медикаментозные средства.
Помните, что все медикаменты могут быть назначены только лечащим доктором педиатром.
Первая помощь при бронхоспазме у взрослых
Сознательным лицам первые лечебные мероприятия могут быть оказаны амбулаторно, в домашних условиях. Самое основное – понимать, когда начался спазм.
Основные проявления, возникающие при обструктивном бронхите:
- чувство сдавливания грудной клетки и переполнения воздухом;
- сильная нарастающая одышка;
- дыхание, сопровождающееся звуками, слышными на расстоянии;
- бледность и синюшность кожных покровов;
- сильный приступообразный кашель;
- учащенный сердечный ритм;
- принятие специфической позиции пациентом.
Согласно установленным нормам, первая помощь у взрослых должна быть предоставлена по следующей схеме:
- при возникновении аллергической реакции необходимо установить причину подобного явления;
- нужно обязательно открыть источник воздуха в помещении;
- посадить больного;
- убрать все сковывающие предметы гардероба, аксессуары, избавиться от лишнего.
Следующий этап подразумевает прием фармакологических средств, а именно:
- проведение ингаляций бронхолитическими средствами;
- введение адреналина в вену или другого гормонального средства под обязательным врачебным контролем;
- в течение двадцати минут показана терапия ингаляциями с отхаркивающим и муколитическим действием.
После снятия приступа, человек должен пить теплую жидкость в больших количествах. Как правило, при бронхите спазм не длится дольше нескольких минут и не способен переходить в более тяжелое состояние. Однако, в случае с бронхиальной астмой дело обстоит гораздо серьезнее и даже представляет опасность для жизни.
В общей сложности стандарт общих мер неотложной помощи аналогичен стандарту оказания помощи при астме. При развитии тяжелого приступа удушья человек нуждается в срочной госпитализации.
Основные принципы терапии бронхита

Чтобы не допустить осложнений, лучше проводить терапию заболевания вовремя. Антибактериальные средства лучше не принимать на начальном этапе развития патологии. Эти препараты негативно воздействуют на систему пищеварения, что очень тяжело восстановить после терапии. Рекомендуется использовать народные средства, оказывающие отхаркивающее воздействие. Так, очень полезно принимать траву мать-и-мачехи, тимьяна, подорожника и прочее. Во всех аптеках сегодня можно купить аналогичные составы.
Особой эффективностью при бронхите отличаются ингаляции с применением перечисленных и других растений. Так, очень полезны эфирные масла. Чтобы провести ингаляцию, требуется разогреть масло и оставить его примерно на двадцать минут. В воду полезно добавлять различные сборы трав и само масло (несколько капель). После того, как вы снимите емкость с плиты и наклонитесь лицом к пару, необходимо выполнять дыхательные действия ртом. Голова должна быть накрыта полотенцем.
Очень полезно закаливать свой организм для общего укрепления иммунной системы. Для этого можно обливаться холодной водой, делать контрастный душ и т.д. Можно также закаливать носоглотку. Нос промывается водой с постепенным понижением температуры. Параллельно рекомендуется полоскать горло.
Нужно иметь в виду, что у взрослых спазм бронхов может развиваться в результате курения, распития спиртных напитков, приема фармакологических средстви на фоне хронических патологий бронхолегочной системы. Особое внимание необходимо уделять своему здоровью лицам, склонным к аллергии. Обязательно проводите профилактику бронхолегочных заболеваний: гуляйте на свежем воздухе, занимайтесь спортом, правильно питайтесь, избегайте вредного воздействия аллергенов на работе и в повседневной жизни.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Пожалуйста, оцените этот материал!
(Пока оценок нет)
Загрузка…
И поделитесь интересной информацией с друзьями!
Источник

