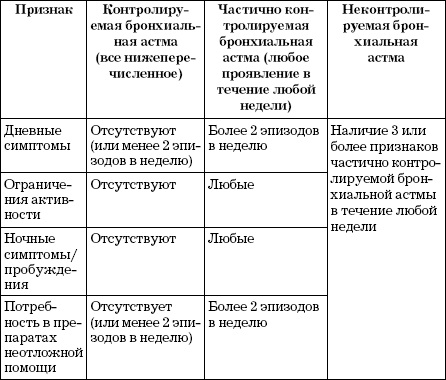
Офв1 при бронхиальной астме это
ПСВ — это при бронхиальной астме один из главных методов контроля за заболеванием, расшифровывается как «пиковая скорость выдоха» и измеряется пикфлоуметром. Это очень важный показатель, необходимый для полноценного мониторинга. Для получения картины заболевания в целом надо регулярно делать 2 основных исследования.

Главные обследования в диагностике и лечении бронхиальной астмы
Спирометрия используется для взрослых и детей старше 5 лет и определяет ОФВ1 (объем форсированного выдоха за первую секунду) и ФЖЕЛ (форсированную жизненную емкость легких). Обычно проводится с применением бронхолитика быстрого действия. При проведении процедуры сначала измеряется ОФВ1 и ФЖЕЛ без применения лекарства, затем пациент вдыхает бронхолитик (например, Сальбутамол или Беротек) и примерно через 20-25 мин проводится повторная процедура спирометрии, которая позволяет узнать, насколько улучшились показатели ОФВ1 и ФЖЕЛ.
Эти показатели зависят от многих факторов, в том числе от возраста, пола и веса пациента, и могут разниться. По результатам спирометрии оценивают соотношение двух показателей (это называется индекс Тиффно — ИТ). В норме у взрослого человека ИТ должен превышать 0,80, а у детей — 0,90. Если есть понижение этого показателя, то можно говорить об обструкции, характерной для бронхитов или бронхиальной астмы.

Спирометрия проводится исключительно в больнице специалистом, перед началом врач подробно инструктирует пациента о том, как и когда надо дышать и выдыхать. Нос во время процедуры зажимается специальным зажимом, что может вызвать определенный дискомфорт у ребенка, потому перед тем, как вести его на спирометрию, родителям следует рассказать ребенку о том, что будет происходить в кабинете у врача, чтобы он не испугался, в противном случае процедура не сможет быть проведена. По окончании пациенту на руки выдается заключение с графиками.
Пикфлоуметрия — еще один метод обследования и контроля за течением бронхиальной астмы. В отличие от спирометрии, она может проводиться как в кабинете доктора, так и дома самостоятельно. Всем больным бронхиальной астмой врачи настоятельно рекомендуют приобрести пикфлоуметр и вести дневник пикфлоуметрии, чтобы регулярно замерять ПСВ.
ПСВ при бронхиальной астме необходимо знать для того, чтобы оценивать состояние больного и эффективность проводимой терапии.
Пикфлоуметр и правила его применения
Пикфлоуметр — небольшой портативный и относительно недорогой прибор, который можно приобрести в аптеке. У каждого больного бронхиальной астмой должен быть персональный прибор. Его необходимо содержать в чистоте и нежелательно давать в пользование другим людям.

Для того чтобы замерить ПСВ, следует полностью выдохнуть, затем сделать глубокий вдох и, плотно обхватив губами мундштук, резко выдохнуть в пикфлоуметр. При этом прибор держать надо ровно горизонтально, пальцами не перекрывая шкалы. После каждого замера указатель ставить на начальную отметку. Процедуру по возможности проводят стоя. Замеры следует делать утром и вечером до приема противоастматических препаратов, выдыхать — 3 раза, записывать наилучший результат в график пикфлоуметрии, который можно взять у врача или сделать самостоятельно, нарисовав систему координат на миллиметровой бумаге. Так можно будет отследить снижение ПСВ, что будет говорить о недейственной терапии.
При сильном понижении результата выдоха следует немедленно обратиться к врачу для лечения. На каждый прием пульмонолога больной должен приносить график пикфлоуметрии, чтобы специалист мог оценить ПСВ и понять, помогают или нет пациенту подобранные лекарственные препараты.
При правильном контроле за бронхиальной астмой график ПСВ близок к прямой линии, а вот если он резко скачет то вверх, то вниз, это уже может говорить о том, что терапия не помогает, контроль следует улучшить путем подбора других медикаментозных средств или увеличения дозы.
Нормы ПСВ и зоны пикфлоуметрии
Для каждого пациента существует своя индивидуальная норма ПСВ, которую можно узнать у лечащего пульмонолога или рассчитать самостоятельно.

Для удобства врачей и пациентов была разработана систем трех цветовых зон результатов пикфлоуметрии.
Зеленая зона: лучший показатель ПСВ вне обострений следует умножить на 0,8 — это будет тем минимумом, являющимся нижней границей зеленой зоны. Если все значения выше этой цифры находятся в зеленой зоне, это значит, что терапия проходит успешно и поводов для беспокойства нет.
Желтая зона: здесь лучший показатель умножается на коэффициент 0,6, таким образом определяется нижняя граница желтой зоны. Если результаты пикфлоуметрии находятся в этой зоне, уже стоит прислушаться к организму: может появляться небольшая одышкаа, нарушения сна, затруднения в элементарных физических упражнениях. В этом случае необходимо обратиться к врачу, чтобы он либо назначил дополнительные медицинские препараты, либо увеличил дозу уже используемых. Не стоит игнорировать желтую зону — это может привести к развитию приступа и резкому и сильному обострению заболевания.
Красная зона — это все показатели, находящиеся после нижней границы желтой зоны. Это та зона, при которой появляется одышкаа и сильный кашель в состоянии покоя, становится очень трудно дышать, в груди появляется свист и сипы. Здесь, во-первых, необходим прием экстренных препаратов для быстрого купирования приступа, а во-вторых — срочное обращение к врачу для пересмотра лечебной терапии. Понижение показателей до этой зоны игнорировать ни в коем случае нельзя — это большая угроза для жизни.
Бронхиальная астма — заболевание, безусловно, тяжелое и неприятное, однако при правильном подходе к ее лечению как врача, так и самого пациента, она может протекать практически бессимптомно, не мешая человеку вести нормальную полноценную жизнь.
Роль пикфлоуметрии и самоконтроля при лечении этого заболевания очень важна, ведь таким образом человек может самостоятельно оценивать свое состояние и вовремя обращаться за врачебной помощью.
Источник
Главная » Диагностика »
Бронхиальной астмой страдает от 5 до 10% людей в мире. Эта патология характеризуется повышенной реактивностью бронхиального дерева и сужением просвета бронхов, отчего впоследствии наступают кашель, одышка и другие характерные проявления. Оценить степень выраженности процесса без специального оборудования нелегко, поэтому использование спирографии при бронхиальной астме является ключевым моментом в диагностике этого заболевания.
Что такое спирография?
Спирография представляет собой процесс регистрации дыхательного объема при помощи специального прибора. Применяется для определения дыхательной функции легких, как во время нормальных дыхательных движений, так и во время специальных упражнений. Исследование является безболезненным и не занимает много времени.

По окончании процедуры врач получает ряд показателей, на основании которых описывает качество вентиляции легких и делает выводы о наличии каких-либо нарушений.
Показания к проведению спирографии
Показаниями могут быть следующие факторы:
- приступы удушья, возникающие внезапно во время повседневной деятельности, ночью или при физической нагрузке;
- сухой кашель более месяца, не проходящий после применения лекарств;
- боль или чувство сдавливания в области грудины;
- одышка, ощущение нехватки воздуха и неспособность сделать полный вдох;
- поверхностное дыхание, сопровождающееся удлиненным выдохом;
- изменения в дыхании при контакте со специфическими аллергенами.
У астматиков вышеперечисленные симптомы могут возникать как вместе, так и в отдельности с различной степенью тяжести. Поначалу они могут проявляться лишь ночью и в течение непродолжительного времени, но впоследствии прогрессируют. Необходимо еще на ранних этапах заболевания обратиться к врачу с целью проведения необходимых исследований.
Разновидности спирографии при течении бронхиальной астмы
Спирограмма при бронхиальной астме нужна для оценки эффективности проводимого лечения. Одной из основных целей при лечении данного заболевания является достижение нормальных показателей легочной функции.
Для астмы характерно различие в диаметре бронхов, который может изменяться спонтанно либо в зависимости от проводимого лечения. Эти изменения отчетливо видны на результатах спирометрии, если ее проводили несколько раз.
Особенностью проведения спирографии у пациентов с бронхиальной астмой является необходимость выявления взаимосвязи между заболеванием и бронхоспазмом. Для этого перед исследованием от пациента может потребоваться провести небольшую физическую нагрузку, например выполнить 10-15 приседаний.
Для определения наиболее подходящего лекарства сначала может быть проведена «контрольная» проба, после которой пациенту дают лекарственный аэрозоль (бронхолитик). Через 10-15 минут пробу повторяют. Проводить исследование могут несколько раз, пока не будет найден препарат, который лучше всего подходит пациенту.
Как проводится исследование?
Исследование необходимо проводить на голодный желудок, желательно с утра. Однако допускается проведение спирометрии и спустя несколько часов после приема пищи. Минимум за сутки до исследования необходимо исключить применение любых бронхорасширяющих препаратов.
Процедура может проводиться в положении сидя или стоя. Для объективности данных пациенту на нос надевают зажим либо просят рукой прижать крылья носа.

Ртом зажимается загубник аппарата и делается несколько нормальных вдохов, после которых следуют три последовательных этапа:
- Максимально возможный медленный вдох полной грудью.
- Резкий выдох.
- Глубокий вдох, сопровождаемый максимально возможным выдохом.
По окончании процедуры может возникнуть чувство усталости и головокружение.
Попытка считается неудачной, если во время ее проведения пациент прекращал дышать слишком рано, возникал кашель или была задержка при выдохе. Может потребоваться несколько попыток до получения наиболее точных данных.
Иногда для определения дополнительных параметров вентиляции пациента могут попросить дышать максимально быстро и глубоко в течение 10-15 секунд.
Другим дополнительным тестом является проведение пробы с бронхорасширяющим препаратом. Используют препарат под названием Сальбутамол, и через 15-30 минут пациента снова просят подышать в трубку прибора. Проба проводится для оценки степени обструкции бронхов и ее обратимости. Время процедуры составляет 10-15 минут.
Расшифровка полученных данных
После удачно проведенного исследования пациенту на руки выдается заключение, содержащее следующие основные показатели:
- ДО – дыхательный объем. Показывает количество воздуха, попадающее в дыхательную систему при нормальном дыхании и равное примерно 500 мл. У мужчин чуть больше, чем у женщин.
- РОвд – резервный объем вдоха. Количество воздуха, которое умещается в легких после спокойного вдоха. Снижение этого показателя наблюдается при обструктивных изменениях.
- РОвыд – резервный объем выдоха. Количество воздуха, которое может покинуть легкие после спокойного выдоха.
- ЖЕЛ – жизненная емкость легких. Предельный объем воздуха, который можно выдохнуть после максимального глубокого вдоха.
- МОД – минутный объем дыхания. Количество воздуха, циркулирующего через легкие в течение 1 минуты.
- МВЛ – максимальная вентиляция легких. Демонстрирует объем воздуха, способный пройти через легкие при максимальном усилении работы дыхательной системы. Пациенту необходимо дышать как можно чаще.
- FEV1 (ОФВ1) – объем форсированного выдоха за одну секунду. Норма показателя составляет не менее 80%. Одним из положительных критериев бронхиальной астмы служит повышение ОФВ1 более чем на 12% после применения бронхрасширяющего лекарства.
- FVC (ФЖЕЛ) – форсированная жизненная емкость легких. Представляет собой объем воздуха, выдохнутого с максимальной скоростью после полного вдоха. В норме должно быть более 80%, однако может снижаться при бронхиальной астме
- Индекс Тиффно (ОФВ1/ФЖЕЛ) – представляет собой соотношение предыдущих двух показателей. Позволяет оценить проходимость легких и в норме должен составлять не менее 75%, однако у детей возможны значения более 90%. Существует прямая зависимость между снижением данного индекса и выраженностью обструкции бронхиального дерева.
- МОС – максимальная объемная скорость. Описывает проходимость на уровне мелких, средних и крупных бронхов
- PEF (ПСВ) – пиковая скорость выдоха. Является одним из важнейших критериев диагностики бронхиальной астмы. Показывает объем воздуха, выдыхаемый за первую секунду при форсированном выдохе после глубокого вдоха.
Расшифровку спирограммы выполняет лечащий врач, он ставит диагноз и разрабатывает план лечения.
Как часто можно делать?
Так как данная процедура не несет в себе каких-либо рисков для организма, не существует ограничений для ее проведения. Делать спирографию рекомендуется после начала лечения, через 3-6 месяцев и затем периодически с целью контроля. Использование бронхорасширяющего средства является частью процесса постановки диагноза и применяется лишь в начале. Положительный результат говорит о наличии бронхоспазма и обратимости обструкции. Однако данная обратимость не всегда может быть замечена с первого раза, отчего может потребоваться повторное исследование с Сальбутамолом.
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Как проводят диагностику астмы? Стадии болезни
Бронхиальная астма – это тяжелый недуг, который при неправильном лечении может привести к смертельному исходу. При подозрении на астму следует срочно посетить консультацию терапевта. Далее будут изложены способы определения этого заболевания, а также классификация заболевания, используемая современными врачами. Способы определения астмы направлены в первую очередь на выявление фактора, вызвавшего заболевание. Кроме этого врачам необходимо понять, насколько изменена работа органов дыхания. Классификация заболевания разработана исходя из сложности течения, а также степени изменения работы органов дыхательной системы.
Диагностика астмы
Диагностика заболевания осуществляется постепенно: в первую очередь определяются признаки, обнаруженные самим пациентом, после чего осуществляется обследование пациента. Нередко одной беседы с больным достаточно для установления диагноза. Если же у врача есть сомнения, для уточнения диагноза и для выявления насколько изменена работа органов дыхания, назначают специальные анализы. При атопической аллергической форме заболевания можно определить, какой именно фактор послужил аллергеном, проведя специальные аллергические пробы.
Первая стадия диагностики: беседа и осмотр пациента
О наличии астмы могут говорить такие симптомы как кашель, особо донимающий в темное время суток, сиплое дыхание, припадки удушья, ощущение давления в груди. При астме эти признаки могут усиливаться после общения с домашними питомцами, контакте с цветами, бытовой химией, дымом, при волнении, тяжелых физических напряжениях, при попадании в слишком холодную или горячую атмосферу, а также в темное время суток. Также все признаки заболевания обостряются при любых недугах органов дыхания.
Нередко вместе с бронхиальной астмой у пациента обнаруживаются и иные недуги аллергического толка: экзема, атопический дерматит, алиментарная аллергия.
Во время обследования больного врач выявляет посинение носогубного треугольника, крапивницу или иные аллергические кожные проявления, поперечную морщину на носу, деформацию грудной клетки.
Вторая стадия: лабораторные исследования
Спирометрия – этот способ основан на определении величин, говорящих о состоянии органов дыхания. При бронхиальной астме диаметр дыхательных путей уменьшается, что не может не повлиять на работу органов дыхания. Так, в ходе спирометрии изучают два параметра: ОФВ1 или объем форсированного выдоха и ФЖЕЛ или форсированная жизненная емкость легких. У пациентов со здоровыми органами дыхания отношение этих двух величин друг к другу не менее восьмидесяти процентов. Если же оно менее восьмидесяти процентов – это говорит о наличии астмы.
Пикфлоуметрия – это обследование, которое определяет пиковую скорость выдоха. Данный способ является одним из основных при определении астмы. Для определения этого параметра применяют переносные пикфлоуметры, которые просты в использовании и невелики по размеру. Определение этого параметра нужно осуществлять после ночного сна, показатель следует фиксировать. Уменьшение ПСВ больше чем на двадцать процентов от физиологической нормы указывает на наличие бронхиальной астмы. Ежедневное фиксирование данного параметра дает возможность поставить диагноз, исправить погрешности в терапии, а также профилактировать осложнения недуга.
Тесты с физическими усилиями применяются в определении бронхиальной астмы. В период повышенных физических усилий у пациентов, страдающих этим заболеванием, уменьшаются основные параметры работы органов дыхания (ПСВ и ОФВ1).
Кожные аллергические пробы используются для выявления фактора, вызывающего аллергию при атопической форме заболевания. Обнаружение этого фактора дает возможность предотвратить приступы заболевания.
Классическая классификация бронхиальной астмы
При разработке классической классификации данного заболевания были использованы признаки, затрагивающие силу и частоту появления приступов, а также воздействия проявлений болезни на качество жизни больного и на результаты лабораторных исследований органов дыхания.
Существует такое понятие как «стадия предастмы» — это самые первые признаки появления заболевания. При выявлении явных признаков заболевания оно считается уже астмой. Но сегодня подобную формулировку применяют в единичных случаях. Здесь же она будет изложена, так как дает более четкую картину развития заболевания.
Согласно современной классификации заболевания, болезнь начинается с появления ее симптомов. Далее будет изложена данная классификация:
Первая фаза: интермиттирующая или переменная астма
- Приступы заболевания наблюдаются не чаще одного в семь суток,
- В темное время суток приступы бывают реже двух раз в четыре недели,
- Периоды обострения заболевания коротки,
- ОФВ1, а также ПСВ составляют восемьдесят процентов от физиологической нормы.
Вторая фаза: не тяжелая персистирующая или постоянная астма
- Признаки заболевания наблюдаются чаще, чем один раз в семь дней,
- Приступы ухудшают качество сна и работы пациента,
- В темное время суток приступы случаются чаще, чем два раза в четыре недели,
- ОФВ1 и ПСВ находятся на уровне восьмидесяти процентов от физиологической нормы.
Третья фаза: персистирующая астма средней тяжести
- Приступы наблюдаются каждый день, недуг обостряется регулярно,
- Достаточно часто наблюдаются и приступы в ночное время суток,
- Приступы очень сильно ухудшают качество сна, а также мешают работать пациенту,
- ОФВ1 и ПСВ находятся на уровне от шестидесяти до восьмидесяти процентов от физиологической нормы.
Четвертая фаза: сложная персистирующая астма
- Приступы наблюдаются каждый день, заболевание обостряется с небольшими промежутками,
- Приступы в темное время суток регулярны,
- Пациент не может вести нормальный образ жизни,
- ОФВ1 и ПСВ находятся на уровне шестьдесят или меньше процентов от нормы.
Перед применением необходимо проконсультироваться со специалистом.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник