Офв1 при бронхиальной астме что это
ПСВ — это при бронхиальной астме один из главных методов контроля за заболеванием, расшифровывается как «пиковая скорость выдоха» и измеряется пикфлоуметром. Это очень важный показатель, необходимый для полноценного мониторинга. Для получения картины заболевания в целом надо регулярно делать 2 основных исследования.

Главные обследования в диагностике и лечении бронхиальной астмы
Спирометрия используется для взрослых и детей старше 5 лет и определяет ОФВ1 (объем форсированного выдоха за первую секунду) и ФЖЕЛ (форсированную жизненную емкость легких). Обычно проводится с применением бронхолитика быстрого действия. При проведении процедуры сначала измеряется ОФВ1 и ФЖЕЛ без применения лекарства, затем пациент вдыхает бронхолитик (например, Сальбутамол или Беротек) и примерно через 20-25 мин проводится повторная процедура спирометрии, которая позволяет узнать, насколько улучшились показатели ОФВ1 и ФЖЕЛ.
Эти показатели зависят от многих факторов, в том числе от возраста, пола и веса пациента, и могут разниться. По результатам спирометрии оценивают соотношение двух показателей (это называется индекс Тиффно — ИТ). В норме у взрослого человека ИТ должен превышать 0,80, а у детей — 0,90. Если есть понижение этого показателя, то можно говорить об обструкции, характерной для бронхитов или бронхиальной астмы.

Спирометрия проводится исключительно в больнице специалистом, перед началом врач подробно инструктирует пациента о том, как и когда надо дышать и выдыхать. Нос во время процедуры зажимается специальным зажимом, что может вызвать определенный дискомфорт у ребенка, потому перед тем, как вести его на спирометрию, родителям следует рассказать ребенку о том, что будет происходить в кабинете у врача, чтобы он не испугался, в противном случае процедура не сможет быть проведена. По окончании пациенту на руки выдается заключение с графиками.
Пикфлоуметрия — еще один метод обследования и контроля за течением бронхиальной астмы. В отличие от спирометрии, она может проводиться как в кабинете доктора, так и дома самостоятельно. Всем больным бронхиальной астмой врачи настоятельно рекомендуют приобрести пикфлоуметр и вести дневник пикфлоуметрии, чтобы регулярно замерять ПСВ.
ПСВ при бронхиальной астме необходимо знать для того, чтобы оценивать состояние больного и эффективность проводимой терапии.
Пикфлоуметр и правила его применения
Пикфлоуметр — небольшой портативный и относительно недорогой прибор, который можно приобрести в аптеке. У каждого больного бронхиальной астмой должен быть персональный прибор. Его необходимо содержать в чистоте и нежелательно давать в пользование другим людям.

Для того чтобы замерить ПСВ, следует полностью выдохнуть, затем сделать глубокий вдох и, плотно обхватив губами мундштук, резко выдохнуть в пикфлоуметр. При этом прибор держать надо ровно горизонтально, пальцами не перекрывая шкалы. После каждого замера указатель ставить на начальную отметку. Процедуру по возможности проводят стоя. Замеры следует делать утром и вечером до приема противоастматических препаратов, выдыхать — 3 раза, записывать наилучший результат в график пикфлоуметрии, который можно взять у врача или сделать самостоятельно, нарисовав систему координат на миллиметровой бумаге. Так можно будет отследить снижение ПСВ, что будет говорить о недейственной терапии.
При сильном понижении результата выдоха следует немедленно обратиться к врачу для лечения. На каждый прием пульмонолога больной должен приносить график пикфлоуметрии, чтобы специалист мог оценить ПСВ и понять, помогают или нет пациенту подобранные лекарственные препараты.
При правильном контроле за бронхиальной астмой график ПСВ близок к прямой линии, а вот если он резко скачет то вверх, то вниз, это уже может говорить о том, что терапия не помогает, контроль следует улучшить путем подбора других медикаментозных средств или увеличения дозы.
Нормы ПСВ и зоны пикфлоуметрии
Для каждого пациента существует своя индивидуальная норма ПСВ, которую можно узнать у лечащего пульмонолога или рассчитать самостоятельно.

Для удобства врачей и пациентов была разработана систем трех цветовых зон результатов пикфлоуметрии.
Зеленая зона: лучший показатель ПСВ вне обострений следует умножить на 0,8 — это будет тем минимумом, являющимся нижней границей зеленой зоны. Если все значения выше этой цифры находятся в зеленой зоне, это значит, что терапия проходит успешно и поводов для беспокойства нет.
Желтая зона: здесь лучший показатель умножается на коэффициент 0,6, таким образом определяется нижняя граница желтой зоны. Если результаты пикфлоуметрии находятся в этой зоне, уже стоит прислушаться к организму: может появляться небольшая одышкаа, нарушения сна, затруднения в элементарных физических упражнениях. В этом случае необходимо обратиться к врачу, чтобы он либо назначил дополнительные медицинские препараты, либо увеличил дозу уже используемых. Не стоит игнорировать желтую зону — это может привести к развитию приступа и резкому и сильному обострению заболевания.
Красная зона — это все показатели, находящиеся после нижней границы желтой зоны. Это та зона, при которой появляется одышкаа и сильный кашель в состоянии покоя, становится очень трудно дышать, в груди появляется свист и сипы. Здесь, во-первых, необходим прием экстренных препаратов для быстрого купирования приступа, а во-вторых — срочное обращение к врачу для пересмотра лечебной терапии. Понижение показателей до этой зоны игнорировать ни в коем случае нельзя — это большая угроза для жизни.
Бронхиальная астма — заболевание, безусловно, тяжелое и неприятное, однако при правильном подходе к ее лечению как врача, так и самого пациента, она может протекать практически бессимптомно, не мешая человеку вести нормальную полноценную жизнь.
Роль пикфлоуметрии и самоконтроля при лечении этого заболевания очень важна, ведь таким образом человек может самостоятельно оценивать свое состояние и вовремя обращаться за врачебной помощью.
Источник
Главная » Диагностика »
Бронхиальной астмой страдает от 5 до 10% людей в мире. Эта патология характеризуется повышенной реактивностью бронхиального дерева и сужением просвета бронхов, отчего впоследствии наступают кашель, одышка и другие характерные проявления. Оценить степень выраженности процесса без специального оборудования нелегко, поэтому использование спирографии при бронхиальной астме является ключевым моментом в диагностике этого заболевания.
Что такое спирография?
Спирография представляет собой процесс регистрации дыхательного объема при помощи специального прибора. Применяется для определения дыхательной функции легких, как во время нормальных дыхательных движений, так и во время специальных упражнений. Исследование является безболезненным и не занимает много времени.

По окончании процедуры врач получает ряд показателей, на основании которых описывает качество вентиляции легких и делает выводы о наличии каких-либо нарушений.
Показания к проведению спирографии
Показаниями могут быть следующие факторы:
- приступы удушья, возникающие внезапно во время повседневной деятельности, ночью или при физической нагрузке;
- сухой кашель более месяца, не проходящий после применения лекарств;
- боль или чувство сдавливания в области грудины;
- одышка, ощущение нехватки воздуха и неспособность сделать полный вдох;
- поверхностное дыхание, сопровождающееся удлиненным выдохом;
- изменения в дыхании при контакте со специфическими аллергенами.
У астматиков вышеперечисленные симптомы могут возникать как вместе, так и в отдельности с различной степенью тяжести. Поначалу они могут проявляться лишь ночью и в течение непродолжительного времени, но впоследствии прогрессируют. Необходимо еще на ранних этапах заболевания обратиться к врачу с целью проведения необходимых исследований.
Разновидности спирографии при течении бронхиальной астмы
Спирограмма при бронхиальной астме нужна для оценки эффективности проводимого лечения. Одной из основных целей при лечении данного заболевания является достижение нормальных показателей легочной функции.
Для астмы характерно различие в диаметре бронхов, который может изменяться спонтанно либо в зависимости от проводимого лечения. Эти изменения отчетливо видны на результатах спирометрии, если ее проводили несколько раз.
Особенностью проведения спирографии у пациентов с бронхиальной астмой является необходимость выявления взаимосвязи между заболеванием и бронхоспазмом. Для этого перед исследованием от пациента может потребоваться провести небольшую физическую нагрузку, например выполнить 10-15 приседаний.
Для определения наиболее подходящего лекарства сначала может быть проведена «контрольная» проба, после которой пациенту дают лекарственный аэрозоль (бронхолитик). Через 10-15 минут пробу повторяют. Проводить исследование могут несколько раз, пока не будет найден препарат, который лучше всего подходит пациенту.
Как проводится исследование?
Исследование необходимо проводить на голодный желудок, желательно с утра. Однако допускается проведение спирометрии и спустя несколько часов после приема пищи. Минимум за сутки до исследования необходимо исключить применение любых бронхорасширяющих препаратов.
Процедура может проводиться в положении сидя или стоя. Для объективности данных пациенту на нос надевают зажим либо просят рукой прижать крылья носа.

Ртом зажимается загубник аппарата и делается несколько нормальных вдохов, после которых следуют три последовательных этапа:
- Максимально возможный медленный вдох полной грудью.
- Резкий выдох.
- Глубокий вдох, сопровождаемый максимально возможным выдохом.
По окончании процедуры может возникнуть чувство усталости и головокружение.
Попытка считается неудачной, если во время ее проведения пациент прекращал дышать слишком рано, возникал кашель или была задержка при выдохе. Может потребоваться несколько попыток до получения наиболее точных данных.
Иногда для определения дополнительных параметров вентиляции пациента могут попросить дышать максимально быстро и глубоко в течение 10-15 секунд.
Другим дополнительным тестом является проведение пробы с бронхорасширяющим препаратом. Используют препарат под названием Сальбутамол, и через 15-30 минут пациента снова просят подышать в трубку прибора. Проба проводится для оценки степени обструкции бронхов и ее обратимости. Время процедуры составляет 10-15 минут.
Расшифровка полученных данных
После удачно проведенного исследования пациенту на руки выдается заключение, содержащее следующие основные показатели:
- ДО – дыхательный объем. Показывает количество воздуха, попадающее в дыхательную систему при нормальном дыхании и равное примерно 500 мл. У мужчин чуть больше, чем у женщин.
- РОвд – резервный объем вдоха. Количество воздуха, которое умещается в легких после спокойного вдоха. Снижение этого показателя наблюдается при обструктивных изменениях.
- РОвыд – резервный объем выдоха. Количество воздуха, которое может покинуть легкие после спокойного выдоха.
- ЖЕЛ – жизненная емкость легких. Предельный объем воздуха, который можно выдохнуть после максимального глубокого вдоха.
- МОД – минутный объем дыхания. Количество воздуха, циркулирующего через легкие в течение 1 минуты.
- МВЛ – максимальная вентиляция легких. Демонстрирует объем воздуха, способный пройти через легкие при максимальном усилении работы дыхательной системы. Пациенту необходимо дышать как можно чаще.
- FEV1 (ОФВ1) – объем форсированного выдоха за одну секунду. Норма показателя составляет не менее 80%. Одним из положительных критериев бронхиальной астмы служит повышение ОФВ1 более чем на 12% после применения бронхрасширяющего лекарства.
- FVC (ФЖЕЛ) – форсированная жизненная емкость легких. Представляет собой объем воздуха, выдохнутого с максимальной скоростью после полного вдоха. В норме должно быть более 80%, однако может снижаться при бронхиальной астме
- Индекс Тиффно (ОФВ1/ФЖЕЛ) – представляет собой соотношение предыдущих двух показателей. Позволяет оценить проходимость легких и в норме должен составлять не менее 75%, однако у детей возможны значения более 90%. Существует прямая зависимость между снижением данного индекса и выраженностью обструкции бронхиального дерева.
- МОС – максимальная объемная скорость. Описывает проходимость на уровне мелких, средних и крупных бронхов
- PEF (ПСВ) – пиковая скорость выдоха. Является одним из важнейших критериев диагностики бронхиальной астмы. Показывает объем воздуха, выдыхаемый за первую секунду при форсированном выдохе после глубокого вдоха.
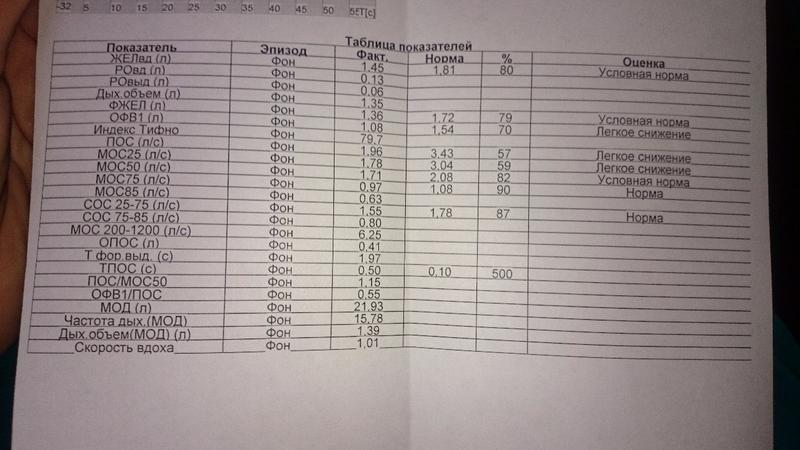
Расшифровку спирограммы выполняет лечащий врач, он ставит диагноз и разрабатывает план лечения.
Как часто можно делать?
Так как данная процедура не несет в себе каких-либо рисков для организма, не существует ограничений для ее проведения. Делать спирографию рекомендуется после начала лечения, через 3-6 месяцев и затем периодически с целью контроля. Использование бронхорасширяющего средства является частью процесса постановки диагноза и применяется лишь в начале. Положительный результат говорит о наличии бронхоспазма и обратимости обструкции. Однако данная обратимость не всегда может быть замечена с первого раза, отчего может потребоваться повторное исследование с Сальбутамолом.
Источник
Что такое индекс Тиффно
Цифры индекса Тиффно в норме – это соотношение 2 значений: ОФВ1 и ФЖЕЛ.
Объём форсированного выдоха или ОФВ1 – количество атмосферного воздуха, которое человек выдыхает на первой секунде, приложив максимум усилий (самый глубокий выдох). Если эта цифра менее 1 литра, диагностический тест неэффективен.
Форсированная жизненная ёмкость лёгких, или ФЖЕЛ, – это весь воздух, который человек выдыхает после
Индекс определяет степень выраженности трахеобронхиальной обструкции:
- {amp}gt;70% – физиологическая норма;
- 50-65% – начальный (обратимый) уровень непроходимости;
- 35-50% – средний (необратимый) уровень непроходимости;
Тест, определяющий индекс по Тиффно, является доступным и простым способом, который объективно оценивает нарушение пропускной способности трахеи и бронхов. С его помощью исследуют происхождение (патогенез) обструкции, динамику вентиляции лёгких. Пробу проводят под действием функциональных нагрузок, а также с применением бронхолитических средств разного механизма действия (фармакологическая проба).
При обструкции в дыхательной системе повышается сопротивление воздушной циркуляции. Это выражено уже в начале выхода газов из лёгких, и прогрессирует к завершению акта. Чем больше нарушена вентиляция, тем меньше жизненная ёмкость. Одним из первых эту закономерность обнаружил французский врач Тиффно.
Цель обследования – измерение относительного и абсолютного объёма форсированного выдоха. Это будут показатели аэродинамического сопротивления дыхательных путей.
Для проведения диагностической процедуры используют спирометр или спирограф. Также понадобятся зажим для носа, медицинский спирт, вата.
Объект исследования – пациент.
Алгоритм работы:
- К дыхательным путям пациента подсоединить прибор для измерения (использовать мундштук или специальную широкую трубку с загубником).
- Попросить человека сделать максимальный вдох.
- Затем пациент должен на короткое время задержать дыхание, после чего совершает быстрый и глубокий выдох.
- Записать спирограмму. О ней определяют объём воздуха, который человек выдохнул за 1 секунду. Традиционно этот показатель выражается в процентах (соотношение объёма воздуха и жизненной ёмкости лёгких).
У пациентов до 50 лет, при отсутствии хронических заболеваний дыхательной системы ОФВ1 – 70-80%. У пожилых людей цифра снижается до 65-70%. При хронической обструкции бронхов повышается аэродинамическое сопротивление, удлиняется выдох. Относительный показатель ОФВ1 снижается.
Что такое спирометрия или спирография
Виды спирометрических тестов:
- дыхание в состоянии покоя;
- форсированный выдох (Тиффно);
- максимальная вентиляция лёгких;
- провокационные пробы с применением препаратов.
Все замеры воздуха проводят с помощью спирометра – переносной аппарат небольшого размера, который фиксирует 26 режимов и параметров внешнего дыхания. На устройстве есть цифровая клавиатура для ввода даты рождения пациента, рост, вес. К аппарату присоединена трубка, в которую пациент дышит по команде врача. После проведения замеров распечатывается лист, на котором указаны результаты пробы, графическое изображение динамики дыхания.
Бронхиальная астма — одна из наиболее часто встречающихся патологий. От неё страдают мужчины, женщины и дети разных возрастов. Без качественной диагностики эффективная терапия невозможна.
Спирограмма при экзогенной, эндогенной и смешанной бронхиальной астме проводится практически всегда. Это очень популярный и простой метод диагностики, позволяющий исследовать функции внешнего дыхания (ФВД). С её помощью удаётся:
- обнаружить обструктивные нарушения;
- промониторить вентиляционные расстройства;
- проконтролировать заболевание;
- установить эффект бронхов на нагрузки;
- оценить действенность проводимого лечения;
- подтвердить обратимость и вариабельность обструкции;
- обнаружить лёгочную либо сердечную недостаточность.
Для человека такая диагностика не представляет никакой опасности. Не происходит никакого вмешательства в организм, однако создаётся нагрузка на дыхательный аппарат, что может привести к ухудшению состояния больного.
Исследование может быть проведено не только для диагностики, но и для контроля патологии. Показания дыхания фиксируются в виде графика спирограммы.
Внимание! Есть противопоказания: обострение БА, кровохарканье и пневмоторакс, период реабилитации после операционного вмешательства на глазах или животе, передающиеся аэрогенным путем инфекции, инфаркт миокарда, токсикоз.
Спирография при аллергической, инфекционной, аспириновой, профессиональной, ночной и иной бронхиальной астме разрешена пациентам разных возрастов. Детям в возрасте до четырёх лет такую диагностику назначают нечасто. Это связано с неусидчивостью малышей, из-за которой полученная при исследовании информация оказывается недостоверной.
Показания и противопоказания к проведению процедуры
Спирометрия при любой бронхиальной астме должна проводиться в утренние часы. Нельзя принимать пищу, пить чай и кофе за полтора часа до исследования. Также следует отказаться от сигарет. За день до данной манипуляции нужно отказаться от спазмолитиков и бронхорасширяющих медикаментов. Игнорирование данных советов приведёт к ухудшению состояния.
Для реализации процедуры больной должен присесть. Также можно стоять (актуально для маленьких пациентов). Используется особый аппарат измерения дыхания. Загубник устройства придерживается ртом, и человек делает три и более вдохов, а затем нужно сделать следующее:
- очень медленный вдох;
- быстрый выдох;
- вдох, который сопровождается выдохом.
С целью получения объективной информации на нос больному надевают специальное зажимное приспособление. Также он может просто зажать нос рукой.
Спирометрия иногда выполняется с бронхорасширяющими лекарствами (применяют «Сальбутамол»). Спустя пятнадцать-тридцать минут после его приёма больной должен опять выдохнуть в трубку.
Внимание! По завершении исследования больной может почувствовать головокружение и изнеможение.
Показания для назначения спирометрии:
- диагностика лёгочной недостаточности;
- систематический мониторинг вентиляции воздухоносных путей с целью своевременного выявления прогрессирования болезни;
- проверка эффективности пройденного курса лечения при обструкции бронхов;
- дифференциальная диагностика сердечной и лёгочной недостаточности;
- выявление недостаточности дыхания при диспансерном наблюдении у лиц, входящих в группу риска;
- медицинская экспертиза при трудоустройстве на работу, требующую больших физических ресурсов (военные);
- провокационные тесты, когда путём ингаляции определяют степень чувствительности бронхов к аллергенам (при бронхиальной астме);
- бронходилатационные пробы – метод определения обратимости обструкции.
Дыхание не оценивают в состоянии сильной интоксикации организма, при высокой температуре тела, удушающем кашле. Эти симптомы не дают качественно и достоверно провести тест. Противопоказана диагностика беременным женщинам с токсикозом, а также на протяжении всей второй половины беременности.
Методика спирометрии противопоказана, если в анамнезе у пациента есть такие тяжёлые заболевания:
- инфаркт миокарда в острой стадии;
- резко прогрессирующая стенокардия с участившимися приступами;
- гипертонический криз;
- острое нарушение кровоснабжения головного мозга;
- недостаточность кровообращения 3 стадии.
Показания и противопоказания к проведению процедуры
Расшифровка сделанной спирограммы проводится с учетом персональных особенностей больного (пол, возраст, вес, рост). Нормы для пациентов, которые входят в различные группы, неодинаковы. Не принимая данный факт во внимание, не удастся установить верную причину возникновения болезни. В список показателей, которые были получены при рассмотрении результатов, входят:
- количество воздуха, поступающего в организм за минуту;
- плотность дыхания;
- жизненная ёмкость легких;
- дыхательный объём.
Данные показатели устанавливают в самом начале проведения процедуры. С целью более углубленного изучения работы лёгких назначаются дополнительные исследования.
Для установления реактивности бронхов делают провокационные пробы. Также тест показан в следующих случаях:
- клиническая картина нечёткая;
- есть хронические заболевания;
- этиология болезни неизвестна.
Внимание! Провокационные пробы берутся под контролем доктора.
Нормальные показатели
Помимо индекса Тиффно, во время диагностики комплексно оценивают состояние лёгких.
Другие основные показатели спирометрии:
- ЖЕЛ (жизненная ёмкость лёгких) – разность между количеством воздуха при максимальном вдохе-выдохе.
- ПОС – пиковая объёмная скорость. Наиболее сильное движение воздуха при длительном выдохе.
- МОС – мгновенные объёмные скорости. Наиболее скоростной воздушный поток на выходе из бронхов отдельной части форсированной жизненной ёмкости лёгких – 25, 50, 75%.
Спирометрию проводят в поликлинике. Итоги интерпретируются в соответствии с клиническими особенностями и закономерностями развития патологических процессов. Важно помнить, что достоверность теста зависит от правильно сделанного глубокого вдоха и последовательного форсированного выдоха. Во избежание ошибок, перед проведением манипуляции пациенту проводят инструктаж.
Результаты исследования будут в пределах нормы, если человек не болеет бронхиальной астмой. 500-600 миллилитров — дыхательный объём, когда пациент предварительно не выполнял физические нагрузки, 1500 миллилитров — ЖЕЛ. 90-95 процентов от простого объёма легких — форсированная жизненная ёмкость легких (ФЖЕЛ).
Ещё устанавливаются следующие значения.
- Количество воздуха, который поступает в организм за одну минуту — общий объём воздуха, который проходит через организм в то время, когда человек неактивен.
- Количество форсированного выдоха — на протяжении одной секунды пациент, который не страдает от БА, выдыхает минимум 1050 мл. Сокращение данного значения подтверждает то, что ухудшилась проходимость системы дыхания.
Еще устанавливается индекс Тиффно. Данный показатель определяется так: значение объёма форсированного воздуха делится на значение ЖЕЛ. Нормальным считается значение в 70–75 процентов.
Отклонения
Выявленные нарушения свидетельствуют о ненадлежащей работе лёгких, от чего страдает весь организм. Оценивая выявленные значения, доктор ориентируется на персональные нюансы.
При диагностике нарушений у человека пожилого возраста есть риск того, что они выступают результатом возрастных изменений. Если отклонения обнаруживаются у больных, входящих в другие группы, то обычно подозрения относительно БА подтверждаются.
Спирометрия – процедура, которая не имеет аналогов. Её невозможно заменить другими киническими манипуляциями. При бронхиальной астме такое исследование позволяет получить наиболее полную картину.
Безусловно, можно провести стандартные процедуры: анализы мокроты, исследование крови, бронхоскопию по показаниям и др. Но максимально достоверную информацию они не позволяют получить. К тому же, при их проведении есть существенная опасность для здоровья. Благодаря спирометрии удаётся понять, в какой степени пострадали бронхи.
Сегодня данную процедуру можно пройти на платной основе. Цена сравнительно невысокая. Учтите, что она проводится исключительно по назначению лечащего врача. Каждый случай оценивается индивидуально.
Пожалуйста, поделитесь статьёй в социальных сетях. Для многих людей этот материал окажется полезным. Берегите себя и будьте здоровы!
Источник


