Очаг в легком анемия
Очаговые образования в легких — уплотнение ткани, вызываемое различными заболеваниями. Обычно они выявляются в результате рентгенологического исследования. Иногда осмотра специалиста и методов диагностики бывает недостаточно, чтобы сделать точное заключение. Для окончательного подтверждения нужно провести специальные методы обследования: анализы крови, мокрот, пункцию тканей. Происходит это при злокачественных опухолях, пневмонии и нарушении обмена жидкости в дыхательной системе.
Что такое очаги в легких?
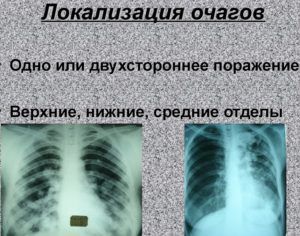 Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Существует определенная разница между международно установленным понятием очаговых образований, и тем, что принято в отечественной медицине. За рубежом к ним относят уплотнения в легких размером около 3 см. Отечественная медицина ставит ограничения до 1 см, а другие образования относит к инфильтратам.
Компьютерная томография способна с большей вероятностью установить размер, форму уплотнения легочной ткани. Это исследование тоже обладает процентом погрешности.
Очаговые образования в органах дыхания представлены в качестве дегенеративных изменений в тканях легких или скапливании жидкости в виде мокроты или крови. Многие специалисты считают одной из важных задач их установление.
Онкологические факторы
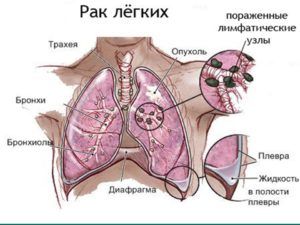
До 70% очагов в легких относятся к злокачественным новообразованиям
До 70% одиночных очагов в легких относятся к злокачественным новообразованиям. С помощью КТ (компьютерной томографии), и базируясь на специфических симптомах, специалист может предположить о возникновении таких опасных патологий, как туберкулез или рак легких.
Однако для подтверждения диагноза требуется сдать необходимые анализы. Аппаратного обследования для получения медицинского заключения в некоторых случаях недостаточно. У современной медицины не существует единого алгоритма для проведения исследований при всех возможных ситуациях. Специалист рассматривает каждый случай отдельно.
Провести аппаратным методом четкую диагностику заболевания не позволяет несовершенство оборудования. При прохождении рентгенографии легких трудно обнаружить очаговые изменения, размер которых не достигает 1 см. Интерпозиция анатомических структур делает невидимыми и более крупные образования.
Специалист предлагает больным пройти обследование с помощью компьютерной томографии. Она позволяет рассмотреть ткани под любым углом.
Компьютерная томография для диагностики места расположения очага
Причины возникновения очаговых образований в легких
К основным факторам патологии относят возникновение уплотнений на легких. Такие симптомы присущи опасным состояниям, которые при отсутствии правильной терапии могут вызвать летальный исход. К болезням, которые спровоцировали это состояние, относят:

Причиной возникновения очага является очаговый туберкулез
- онкологические заболевания, последствия их развития (метастазы, непосредственно новообразования и пр.);
- очаговый туберкулез;
- воспаление легких;
- отеки, вызванные нарушением кровообращения или как вследствие аллергической реакции;
- инфаркт миокарда;
- кровотечения;
- сильные ушибы грудной клетки;
Чаще всего уплотнения возникают из-за воспалительных процессов (острой пневмонии, туберкулеза легких) или онкозаболеваний.
У трети пациентов наблюдаются незначительные признаки поражения органов дыхания. Особенностью туберкулеза легких является отсутствие симптомов или минимальное их проявление. В основном его выявляют при профилактических осмотрах. Основную картину туберкулеза дает рентгенография легких, но она имеет различие в зависимости от фазы и продолжительности процесса.
Основные способы диагностики
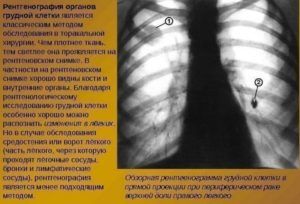
Рентгенография для диагностики очагов
Чтобы определить очаговые изменения, необходимо пройти специальное обследование (рентгенографию, флюорографию или компьютерную томографию). Эти методы диагностики имеют свои особенности.
При прохождении обследования в виде флюорографии нельзя выявить уплотнение, размером меньше 1 см. Проанализировать всю картину полностью и без ошибок не получится.
Многие врачи советуют пройти своим пациентам компьютерную томографию. Это способ исследования человеческого тела, позволяющий выявить различные изменения и патологии во внутренних органах больного. Он относится к самым современным и точным способам диагностики. Суть метода состоит во влиянии на тело больного рентгеновских лучей, и в дальнейшем, после прохождения через него, компьютерном анализе.
С его помощью удается установить:
- в минимальные сроки и с особенной точностью патологию, которая поразила легкие пациента;
- точно определить стадию заболевания (туберкулез);
- правильно установить состояние легких (определить плотность тканей, диагностировать состояние альвеол и измерить дыхательный объем);
- подвергнуть анализу состояние легочных сосудов легких, сердца, легочной артерии, аорты, трахеи, бронхов и лимфатических узлов, находящихся в области груди.
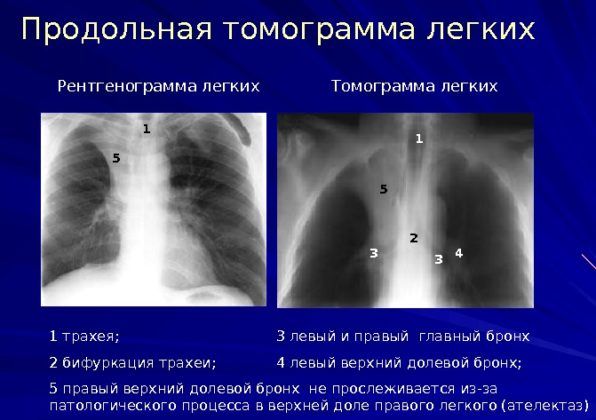
Недостатки томографии
Этот способ также обладает слабыми сторонами. Даже при исследовании на КТ пропускают очаговые изменения. Это объясняется низкой чувствительностью аппарата при размере очагов до 0,5 см и незначительной плотности тканей.
 Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
В заключении указывается вероятность развития той или иной патологии. Расположению очагов на легких не придают решающего значения. Особое внимание обращают на их контуры. Если они неровные и нечеткие, при диаметре более 1 см, то это говорит о возникновении злокачественного процесса. В случае диагностирования четких краев очаговых изменений, речь может идти о развитии доброкачественных новообразований или туберкулеза.
При обследовании обращают внимание на плотность тканей. Благодаря этому признаку специалист имеет возможность отличить воспаление легких от изменений, вызванных туберкулезом.
К еще одному из нюансов компьютерной томографии следует отнести определение вещества, собирающегося в легких. Только жировые отложения дают возможность определения патологических процессов, а остальные невозможно отнести к категории специфических симптомов.

Разновидности очаговых образований
После получения снимков КТ легких, на которых просматриваются уплотнения, проводят их классификацию. Современная медицина выделяет следующие их разновидности, согласно размерам:
- мелкие, составляющие в диаметре от 1 до 2 мм;
- средние – размер в диаметре 3-5 мм;
- крупные, составляющие от 1 см.
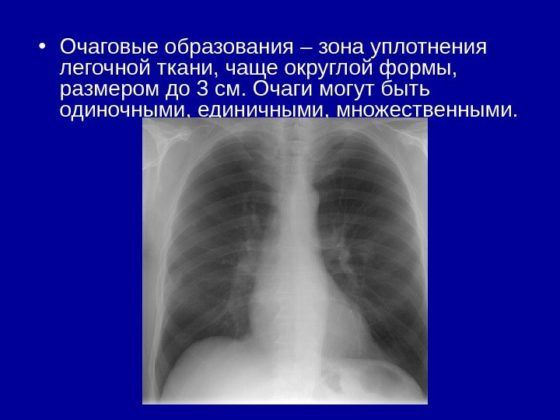
Размер очаговых образований
Очаговые образования в легких обычно классифицируют по плотности:
- плотные;
- средней плотности;
- неплотные.

Классификация по количеству:
Единичные уплотнения. Могут являться фактором серьезной патологии (злокачественная опухоль) или относится к обычным возрастным изменениям, которые не представляют опасности для жизни пациента.
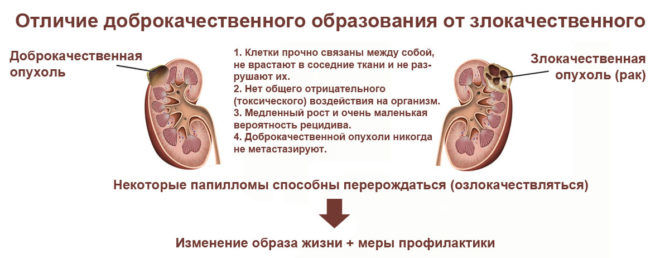
Единичные уплотнения могут являться фактором злокачественной опухоли
Множественные уплотнения. В основном характерны для воспаления легких и туберкулеза, однако иногда многочисленные и достаточно редко диагностированные онкозаболевания тоже вызваны развитием большого количества уплотнений.
Множественные уплотнения являются признаком туберкулеза легких
У человека легкие покрыты тонкой пленкой, которая называется плевра. Уплотнения по отношению к ней бывают: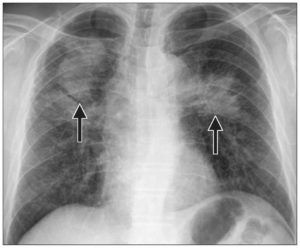
- плевральные очаги;
- субплевральные очаги.
Современная медицина обладает несколькими методами диагностики туберкулеза и других болезней легких. Для установления субплевральных очагов широко применяется компьютерная томография, тогда как флюорография и рентгенография оказываются не полностью действенными способами определения состояния пациента. Они находятся под плеврой, их расположение характерно для туберкулеза и онкозаболеваний. Только этот метод диагностика позволяет правильно определить возникшее заболевание.
Заключение
Очаговые изменения вызывают не только заболевания, которые легко поддаются терапии (пневмония), а иногда и более серьезными патологиями – туберкулезом, новообразованиями злокачественного или доброкачественного характера. Современные способы диагностики помогут своевременно их обнаружить, и назначить правильную и безопасную терапию.
Видео по теме: Очаговые образования в легких
Наталия
, Москва
54 просмотра
3 февраля 2020
Добрый день!
В октябре 2019 г. у меня диагностировали РМЖ. С ноября прохожу химиотерапию.
Перед химией делала КТ грудной клетки.
В легких были обнаружены очаги уплотнения, но онколог/химиотерапевт посмотрел и сказал, что для проведения химиотерапии все устраивает и не акцентировал внимание на легких.
При этом в ноябре и декабре я периодически заболевала и переносила болезнь с сильным сухим кашлем.
Также кашель присутствует сейчас, но уже не сильный.
Три для назад сделала повторное КТ для следующей химиотерапии.
Опять есть очаги в легких.
Посмотрите, пожалуйста, какие исследования и какое лечение может быть у меня , если я и так прохожу уже курс химиотерапии по РМЖ?
Высылаю 2 исследования КТ.
Хронические болезни: узел щитовидная железа
АИТ
Уважаемые посетители сайта СпросиВрача! Если Вы ищите детского пульмонолога. — перейдите на страницу консультаций по ссылке и получите исчерпывающий ответ по Вашей проблеме. Любой вопрос можно задать анонимно и без регистрации. Врачи-эксперты оказывают консультации круглосуточно.

Гастроэнтеролог, Инфекционист
Здравствуйте! Вы получаете химиотерапию, которая направлена на весь процесс, включая и легочные изменения. Появившийся участок уплотнения интерстиция скорее всего остаточные проявления перенесенной недавно пневмонии. На фоне химиотерапии отмечается снижение иммунитета и возможны воспалительные изменения.Вам надо обговорить вопрос с Вашим лечащим врачом о назначении курса антибактериальной терапии, учитывая кашель, изменения в легких.
Наталия, 3 февраля
Клиент

Пульмонолог
Наталия, добрый день! Сравнила два Ваших КТ. Положительная динамика по основному заболеванию в виде уменьшения размеров ,как самих очагов в правой молочной железе,так и размеров близлежащих лимфатических узлов. По поводу лёгких- динамика отрицательная ,появление дополнительного очага поражения интерстициального характера в S6 правого лёгкого. Судя, по моей практики,такие очаги чаще всего появляются как реакция на введение химиопрепаратов. Но, поскольку и до начала лечения ,были изменения в лёгких, необходимо исключать Канцероматозный лимфангит. Для этого ,Вам необходимо дообследование: Общий анализ крови( может быть анемия, ускорение СОЭ, увеличение числа лимфоцитов,это неспецифические изменения,могут быть и при Пневмонии,например), дальше кровь на С- реактивный белок, проведение Спирометрии( рестриктивные нарушения исключить), бронхоскопия с взятием на анализ на атипичные клетки промывных вод бронхов и браж- биопсии. Если не будет установлена причина- изменений в лёгких и при этом обследовании,то тогда диагностическая Торакоскопии с биопсии и определением природы очагов в лёгких( онкология, Саркоидоз или другие заболевания). И УЗИ плевральных полостей на наличие жидкости в динамике. Лечение дополнительное,может только назначить врач очно после обследования. С уважением,Ольга .

Фтизиатр
Здравствуйте, Наталия. Очаги в лёгких связаны с вашим основным заболеванием. Сейчас надо определить их природу. Для этого необходима биопсия очагов с гистологией и анализ мокроты. Он в данном случае тоже может дать нужную информацию.
Наталия, 3 февраля
Клиент

Диетолог, Терапевт, Пульмонолог
Здравствуйте. Чаще всего такая картина в лёгких бывает после ПХТ или комплексного лечения онкопатологии. Сдайте ОАК с лейкоформулой, общий анализ мокроты, ФВД. КТ лёгких контроль через 3-6-9-12 месяцев. Начните вит. Е 400 МЕ в сутки 1 месяц, чтобы защитить сосуды и бронхи на фоне лечения.
Наталия, 4 февраля
Клиент
Екатерина, Благодарю Вас!
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
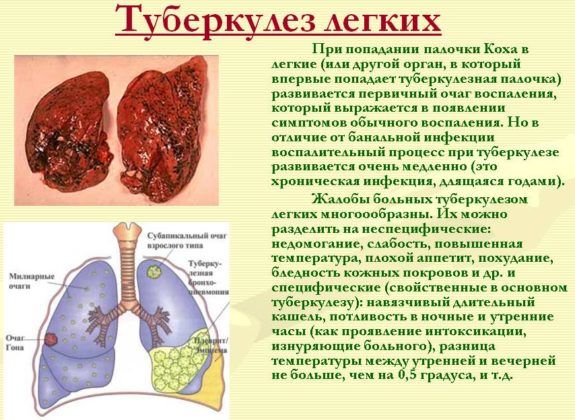
Очаговый туберкулез легких – форма вторичного туберкулеза, протекающая с формированием в легких очагов специфического воспаления не более 10 мм в диаметре. Протекает бессимптомно или малосимптомно. У части больных очаговый туберкулез легких может сопровождаться недомоганием, субфебрилитетом, болью в боку, сухим кашлем. В диагностике очагового туберкулеза наиболее информативны рентгенография легких, выявление МБТ в мокроте или бронхиальных смывах. В начальном периоде больным очаговым туберкулезом легких назначается комбинация из трех-четырех основных противотуберкулезных химиопрепаратов с последующим уменьшением до двух наименований.
Общие сведения
Очаговый туберкулез легких – специфическое туберкулезное поражение, характеризующееся наличием в легких немногочисленных небольших (в пределах 1-2-х сегментов) фокусов продуктивного воспаления. Очаговый туберкулез относится к вторичной туберкулезной инфекции, т. е. обычно возникает через много лет после излечения первичного туберкулеза. Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Очаговый туберкулез легких
Причины
Очаговый туберкулез легких может возникнуть в результате экзогенной суперинфекции либо эндогенной активации инфекции в старых первичных очагах (кальцинатах). Экзогенное инфицирование возможно при тесном контакте с больными открытой формой туберкулеза в семье, противотуберкулезном диспансере, различных замкнутых коллективах. Заражение происходит аэрогенным путем. При этом вновь заболевшие выделяют микобактерии, устойчивые к тем же противотуберкулезным препаратам, что и источник инфекции. Роль экзогенной суперинфекции велика в районах с неблагополучной эпидемической ситуацией, неблагоприятными социально-бытовыми условиями проживания, при отсутствии специфической иммунизации населения.
Реактивация эндогенной инфекции происходит в старых туберкулезных очагах в легких (очаг Гона) или внутригрудных лимфатических узлах. В остаточных очагах микобактерии туберкулеза могут длительно персистировать в виде L-форм. Реверсия инфекции обычно происходит на фоне ослабления ранее сформированного противотуберкулезного иммунитета, чему способствуют:
- стрессы
- плохое питание
- переутомление
- лечение иммунодепрессантами
- сопутствующие заболевания (пневмокониозы, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки)
- вредные зависимости (алкоголизм, табакокурение, наркомания).
Патогенез
В патогенезе реактивации эндогенной инфекции, как причины очагового туберкулеза легких, определяющую роль играет лимфогематогенное рассеивание микобактерий по организму. Очаговый туберкулез легких имеет преимущественно верхнедолевую локализацию. Многочисленные исследования в области фтизиатрии и пульмонологии объясняют это различными факторами: ограниченной подвижностью верхушки легкого, ее слабой аэрацией, замедленным крово- и лимфотоком в этой области, вертикальным положением тела человека и даже гиперсенсибилизацией, способствующей избирательной фиксации микобактерий в верхушке легких.
Классификация
По давности течения очаговый туберкулез легких может быть свежим (мягкоочаговым) и хроническим (фиброзно-очаговым).
- Свежий туберкулез является начальной стадией вторичного процесса, развившегося у пациента, ранее инфицированного микобактериями и переболевшего первичной инфекцией. Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол — лобулярной бронхопневмонией.
- Хронический очаговый туберкулез может развиваться как в результате рассасывания свежего очагового туберкулеза, так и в исходе других легочных форм – инфильтративной, диссеминированной, кавернозной. При этом воспалительные очаги инкапсулируются, замещаются соединительной тканью или обызвествляются. По сути, они представляют собой остаточные фиброзные очаги, однако при определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения. В свою очередь, при прогрессировании хронический очаговый процесс также может трансформироваться в инфильтративный, кавернозный или диссеминированный туберкулез легких.
В своем развитии очаговый туберкулез проходит фазы инфильтрации, распада и уплотнения. В зависимости от размеров различают мелкие (до 3 мм в диаметре), средние (до 6 мм), крупные (до 10 мм) очаги.
Симптомы очагового туберкулеза
Особенностью клинического течения туберкулеза легких является стертость или отсутствие симптоматики, поэтому большая часть случаев выявляется при профилактической флюорографии. Примерно у трети пациентов определяется слабо выраженный интоксикационный синдром и признаки поражения органов дыхания.
Признаки интоксикации включают в себя субфебрильную температуру по вечерам, ощущение жара, сменяющееся кратковременным познабливанием, потливость, недомогание, снижение аппетита, нарушение сна. Иногда при очаговом туберкулезе легких, как проявление специфической интоксикации, возникают признаки гипертиреоза: увеличение размеров щитовидной железы, тахикардия, блеск глаз, колебания веса, раздражительность. У женщин могут отмечаться нарушения менструального цикла по типу опсоменореи или пройоменореи.
Возможны жалобы на боль в боку, между лопатками, в плечах. Кашель обычно носит непостоянный характер, может быть сухим или сопровождаться скудным отделением мокроты. Изредка возникает кровохарканье.
Диагностика
Физикальные данные, выявляемые при объективном обследовании больного с подозрением на очаговый туберкулез легких, неспецифичны. Пальпация позволяет выявить небольшую болезненность и ригидность мышц плечевого пояса; лимфоузлы не увеличены. Перкуторный звук над очагом поражения приглушен, при аускультации прослушивается жесткое дыхание, во время покашливания больного определяются единичные мелкопузырчатые хрипы.
Туберкулиновые пробы при очаговом туберкулезе легких, как правило, нормергические, поэтому не играют существенной роли в диагностике. В редких случаях больные могут реагировать на подкожное введение туберкулина повышением температуры тела, увеличением количества мокроты, ускорением СОЭ и т. п. Методом скрининга также могут служить иммунологические реакции крови (Т-Спот.ТБ, квантиферон-тест), которые используются для подтверждения инфицированности.
Для определения активности туберкулеза исследуется мокрота на КУБ, производится бронхоскопия с забором бронхоальвеолярных смывов. Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Основную информацию о форме туберкулеза дает рентгенография легких, однако рентгенологическая картина может быть различной в зависимости от фазы и длительности процесса. При свежем очаговом туберкулезе обычно определяется 1-2 крупных очага и несколько средних или мелких; тени слабоконтурирующие, малоинтенсивные, округлой формы. Хронический очаговый туберкулез рентгенологически проявляется наличием плотных фокусов с очагами обызвествления и фиброзных тяжей; тени средней и высокой интенсивности, обычно малого и среднего размера. Дифференциальная диагностика проводится с неспецифической очаговой пневмонией, пневмомикозами, периферическим раком легкого.

КТ органов грудной клетки. Множественные очаговые изменения верхней доле правого легкого (верифицированный туберкулез)
При сомнительных данных прибегают к проведению тест-терапии: пациенту на 2-3 месяца назначают противотуберкулезные средства и отслеживают клинико-рентгенологическую и лабораторную динамику. При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
Лечение очагового туберкулеза легких
Лечение активного очагового туберкулеза легких проводится в противотуберкулезном стационаре, неактивного – в амбулаторных условиях под наблюдением фтизиатра. Стандартный режим химиотерапии предусматривает назначение не менее трех противотуберкулезных препаратов (рифампицин, изониазид, пиразинамид, этамбутол) на срок 2-3 месяца. В начальном периоде также может применяться стрептомицин. В фазе продолжения, которая длится 4-6 месяцев, оставляют прием двух препаратов (рифампицин+изониазид, изониазид+этамбутол). Общая длительность терапии очагового туберкулеза легких составляет 6-9 месяцев, а у отдельных пациентов – до одного года. Реабилитация после курса лечения осуществляется в условиях противотуберкулезного санатория.
Прогноз
Исход очаговой формы туберкулеза легких, как правило, благополучный. В результате полноценного лечения свежие очаги полностью рассасываются, наступает полное клиническое излечение. При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.


