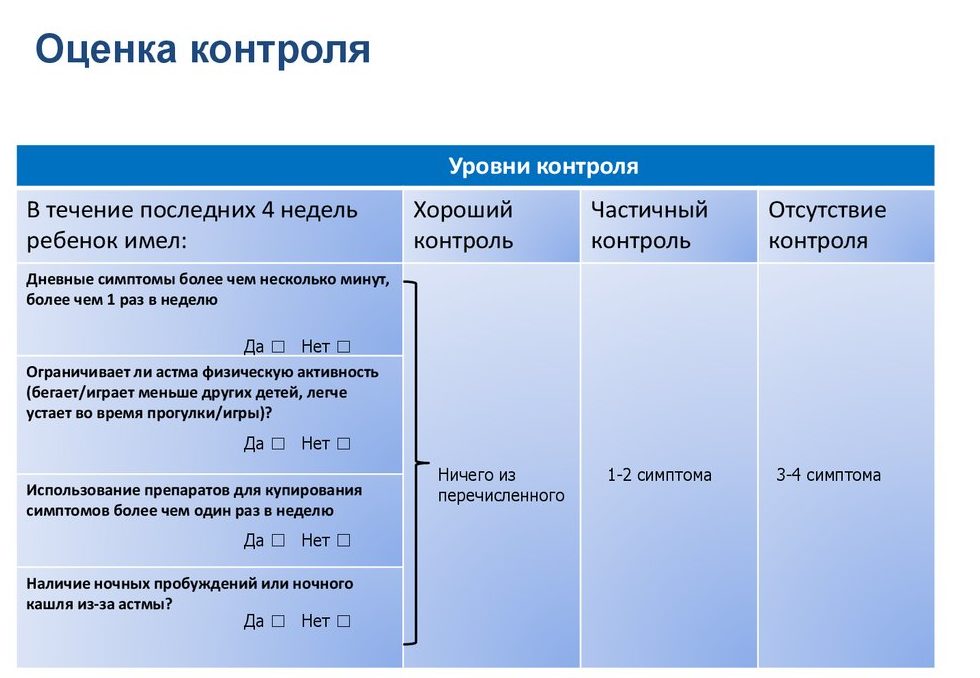
Обструктивный синдром при бронхиальной астме

Бронхообструктивный синдром — понятие, обозначающее совокупность клинических признаков, обусловленных нарушением прохождения воздушного потока по бронхиальному дереву. Под воздействием неблагоприятных эндогенных или экзогенных факторов слизистая оболочка бронхов воспаляется, отекает, образуется избыток слизи, которая скапливается в их просвете и сгущается. Крупные и мелкие бронхи сужаются, спазмируются и становятся непроходимыми.
Синдром бронхообструкции распространен в педиатрии. У детей он протекает намного тяжелее, чем у взрослых. Патологическое состояние чаще всего диагностируется у малышей, в наибольшей степени подверженных респираторным инфекциям. У аллергиков признаки бронхообструкции выявляются в 50% всех случаев.
Факторы, влияющие на развитие синдрома:
- ОРВИ,
- анатомо-физиологические особенности организма,
- возраст,
- экология,
- социально-бытовые условия,
- отягощенный семейный аллергический анамнез.
Бронхообструктивный синдром проявляется экспираторной или смешанной одышкой, приступами удушья по утрам после ночного сна, шумным дыханием, втяжение межреберных промежутков, мучительным кашлем с трудноотделяемой мокротой, тахипноэ, болью в груди,усиливающейся во время кашля. Бронхообструктивный синдром в англоязычных странах называют синдромом свистящего дыхания. Длительность приступа бронхообструкции колеблется от нескольких минут до нескольких часов.
Лечение синдрома бронхообструкции направлено на устранение причин, вызвавших его. Специалистам необходимо определить, чем вызван синдром, а затем назначать лечение. У одних больных полностью исчезает симптоматика патологии на фоне этиотропной терапии, а у других происходит прогрессирование или хронизация процесса, наступает инвалидность и даже летальный исход.
Классификация
Согласно этиологической классификации бронхообструктивный синдром бывает:

- Инфекционным — при наличии бактериальной или вирусной инфекции в организме,
- Аллергическим — на фоне бронхиальной астмы, поллиноза и аллергических бронхитов,
- Обтурационным — закупорка бронхов вязким секретом или инородными телами, бронхолитиаз,
- Гемодинамическим — нарушение легочного кровотока,
- Наследственным — генетически обусловленным,
- Ирритативным — термические и химические ожоги бронхов,
- Неврогенным — энцефалит, истерия, постконтузионный синдром,
- Токсико-химическим — отравление медикаментами и химическими веществами,
- Вегетативным — активация блуждающего нерва.
По степени повреждения:
- легкая степень — наличие свистящих хрипов,
- среднетяжелая степень — смешанная одышка в покое, акроцианоз, втяжение межреберных промежутков,
- тяжелая степень — нарушается общее самочувствие больного, цианоз, шумное дыхание,
- скрытая обструкция — отсутствие клинических признаков патологии, положительная проба с бронхолитиком.
Этиология

Бронхообструктивный синдром – проявление различных заболеваний дыхательной, нервной, пищеварительной и других систем организма.
- Вирусная инфекция — аденовирусная, гриппозная, парагриппозная, респираторно-синцитиальная.
- Бактериальная инфекция — микоплазменная, туберкулезная, сифилитическая.
- Патология бронхо-легочной системы — воспаление бронхов, бронхиол, легких, аномалии развития органов дыхания, бронхиальная астма, эмфизема легких, ателектазы, ХОБЛ.
- Болезни ЖКТ — недостаточность нижнего сфинктера пищевода, рефлюкс-эзофагит, язвенная болезнь, диафрагмальная грыжа.
- Врожденные патологии — детский церебральный паралич, атрезия бронхов, бронхомаляция, бронхобилиарный свищ, врожденные бронхоэктазы.
- Инфицирование различными паразитами – круглыми гельминтами.
- Недуги нервной системы, полученные в результате родовой травмы.
- Заболевания сердца и сосудов – врожденные пороки сердца, тромбоэмболия легочной артерии, аномалии развития.
- Эндокринные, системные и иммунные расстройства — васкулиты, иммунодефициты, гиперплазия региональных лимфатических узлов.
- Онкопатология.
- Травматическое повреждение, ожоги, отравления, побочное действие медикаментов.
Бронхообструкция может быть обусловлена отрицательным воздействием факторов окружающей среды, к которым относится некачественная вода, солнечная радиация, пыль, загрязненная атмосфера промышленными газами. К неспецифическим факторам относятся: переохлаждение, физическое перенапряжение, резкие запахи.
Пассивное курение в семье также способствует бронхообструкции у детей. Табачный дым вызывает дистрофию бронхиальных желез и разрушение эпителиального покрова бронхов, подавляет направленную миграцию нейтрофилов, замедляет продвижение слизи, снижает активность местного и общего иммунитета.
Сложные или преждевременные роды, невозможность грудного кормления, злоупотребление алкогольными напитками беременной женщиной, выраженная реакция бронхов на внешние раздражители, недостаточная масса тела новорожденного, внутриутробное поражение ЦНС, дефицит витамина Д, частый плач, ОРВИ на первом году жизни – факторы, предрасполагающие к обструкции бронхов у малышей.
Анатомо-физиологические особенности детского организма способствуют развитию бронхообструктивного синдрома. У детей до 3 лет дыхательные пути отличаются определенной узостью, железистая ткань легко поддается гиперплазии, образуется более вязкая мокрота, недостаточный объем гладкой мускулатуры, ослабленный местный и общий иммунитет, особенное положение диафрагмы, податливые хрящи бронхиального тракта, эластичные костные структуры грудной клетки.
Патогенез
Воспаление слизистой оболочки бронхов вызвано действием патогенных биологических агентов, аллергенов, токсинов. Под их влиянием макрофаги синтезируют медиаторы воспаления, активируется каскад иммунных реакций, происходит выброс в системный ток крови гистамина, серотонина. Следующая стадия воспаления характеризуется синтезом простогландинов, тромбоксана, простациклина и лейкотриенов. Под их воздействием повышается проницаемость сосудов, возникает местное воспаление слизистой, она отекает, образуется вязкая слизь, развивается бронхоспазм, формируются клинические признаки болезни.

развитие брохнообструкции при астме
Звенья патогенеза синдрома бронхообструкции:
- Воспалительная инфильтрация слизистой бронхов,
- Нарушение проходимости бронхов,
- Спазматическое сокращения мышц,
- Сгущение слизи,
- Разрушение эпителиального покрова,
- Изменение нормальной структуры бронхиального дерева,
- Нарушение иммунной защиты, дисфункция макрофагальной системы,
- Нарушение легочной вентиляции,
- Дыхательная недостаточность.
Симптоматика

Клинические симптомы патологии:
- Одышка с удлинением выдоха,
- Громкое дыхание со свистом, хрипом и шумом,
- Приступообразный кашель, не приносящий облегчения,
- Ртхождение вязкой мокроты в конце приступа,
- Оральная крепитация,
- Хрипы разного калибра, слышимые на расстоянии,
- Втяжение межреберных промежутков при дыхании,
- Дефицит веса,
- Горизонтальное расположение ребер,
- Непропорциональная грудная клетка,
- Рвота,
- Головная боль,
- Бессонница,
- Гипергидроз,
- Спутанность сознания,
- Вынужденное положение больных,
- Акроцианоз.
Общее состояние больных оценивается как удовлетворительное. Дети становятся слабыми, капризными, плохо спят и едят, мало играют и много лежат, шумно и громко дышат. Хрипы и свист слышны на расстоянии. В тяжелых случаях возникают приступы остановки дыхания, одышка, мучительный кашель. Со временем у таких детей расширяются и выпячиваются межреберные промежутки, ход ребер становится горизонтальным.
Диагностика
Диагностика заболеваний, проявляющихся бронхообструктивным синдромом, начинается с изучения анамнеза жизни и болезни, клинических признаков, данных визуального осмотра. Для подтверждения или опровержения предполагаемого диагноза переходят к лабораторным и инструментальным методам исследования.

Методы, позволяющие обнаружить патологию:
- в периферической крови — неспецифические признаки воспаления, эозинофилия при аллергии,
- иммунограмма — определение титра иммуноглобулинов G, M и IgA,
- аллергопроба – скарификационные пробы,
- анализ крови на патогенные вирусы, гельминты и бактерии,
- бактериологическое исследование отделяемого носоглотки,
- в мокроте – эозинофилы, спирали Куршмана и кристаллы Шарко-Лейдена,
- бронхография,
- рентгенографическое исследование выявляет расширение корней легких, признаки поражения отдельных участков, наличие новообразований,
- спирография позволяет получить ряд показателей, которые описывают вентиляцию легких,
- пневмотахометрия – уменьшение объемной скорости форсированного выдоха,
- ангиопульмонография,
- ЭКГ,
- ПЦР,
- КТ и МРТ.
Дифференциальную диагностику бронхообструктивного синдрома проводят с пневмонией, раком легких, коклюшем, бронхиальной астмой, ХОБЛ, туберкулезом легких, рефлюксной болезнью.
Лечение
Если ребенку стало плохо, необходимо вызвать скорую помощь, расстегнуть ворот одежды, успокоить малыша и не показывать волнения, обеспечить приток свежего воздуха, придать удобное положение. Облегчить состояние поможет антигистаминный препарат и горячие ножные ванны.
Прежде чем преступить к лечению бронхообструктивного синдрома, необходимо определить первопричину и поставить правильный диагноз. Больных детей госпитализируют в стационар, где и оказывают неотложную бронхолитическую терапию. Первая помощь при патологии заключается в ингаляционном введении бронхолитиков – «Беродуала», «Атровента», «Беротека». Больному ребенку достаточно 2 ингаляционные дозы через спейсер или небулайзер 3-4 раза в день. При неэффективности ингаляционной терапии вводят внутривенно струйно «Эуфиллин» или капельно физиологический раствор.

После оказания неотложной помощи больным назначают следующие группы препаратов:
- Бронхолитики – «Эуфиллин», «Аминофиллин», симпатомиметики – «Фенотерол», «Сальбутамол».
- Антигистаминные средства при аллергической этиологии синдрома – «Зодак», «Кларитин», «Зиртек».
- Противовоспалительным и муколитическим действием обладает «Эреспал».
- Глюкокортикостероиды – «Пульмикорт», а также «Преднизолон» при тяжелом течении патологии.
- Муколитики – «Амбробене», «Лазолван», «Ацетилцистеин».
- Противокашлевые препараты – «Бронхолитин», «Мукопронт».
- Иммуностимуляторы – «Бронхомунал», «Ликопид».
- Противовирусные препараты – «Вартекс», «Циклоферон».
- Оксигенотерапию проводят с помощью носовых катетеров и специальной маски.
Для коррекции дренажной функции бронхов в домашних условиях необходимо соблюдать клинические рекомендации специалистов: увлажнять воздух в помещении, массировать грудную клетку, заниматься лечебной дыхательной гимнастикой, пройти курс кислородотерапии с применением кислородных коктейлей. Если у ребенка нет лихорадки, его следует выводить на прогулку. Насыщение организма кислородом и осуществление вентиляции легких помогут остановить дальнейшее развитие синдрома. Здоровое питание, регулярное проветривание помещения, влажная уборка — мероприятия, необходимые для скорейшего выздоровления.
Необходимость проведения антибактериальной терапия решается строго индивидуально. Обычно больным назначают антибиотики из группы бета-лактамов, макролидов и фторхинолонов – «Амоксиклав», «Азитромицин», «Офлоксацин». Показания для их применения: лихорадка более 3 дней, отсутствие эффекта от бронхолитиков, нарастание явлений интоксикации.
Бронхообструктивный синдром у детей имеет серьезный прогноз. Острые бронхиты и бронхиолиты обычно заканчиваются выздоровлением. При наличии бронхолегочной дисплазии синдром часто переходит в бронхиальную астму. Тяжелая форма патологии на фоне несвоевременной и неправильной терапии ухудшает качество жизни больных и в особо запущенных случаях заканчивается смертельным исходом.
Видео: лекция о бронхообструктивном синдроме
Видео: дифдиагностика и лечение бронхообструктивного синдрома у детей
Видео: ТВ-передача о бронхообструктивном синдроме
В
основе бронхоспастического
синдрома
лежит нарушение бронхиальной проходимости.
Термин «бронхоспастический синдром»
имеет синонимы – «синдром нарушения
бронхиальной проходимости», «синдром
бронхиальной обструкции», «бронхообтурационный
синдром», «астматический синдром или
компонент».
Бронхоспастический
синдром наблюдается при заболеваниях
и патологических состояниях, протекающих
с нарушением проходимости бронхов. Это
бывает при спазме их гладкой мускулатуры,
набухании слизистой оболочки при
воспалительных или застойных явлениях
в бронхолегочной системе, обтурации
бронхов рвотными массами, мокротой,
опухолью, инородным телом, а также при
рубцовом сужении бронхов и их сдавлении
извне опухолью.
Сопротивление
потоку воздушной струи возрастает
пропорционально степени просвета
бронха, через который проходит воздух.
Поэтому при сужении просвета воздухоносных
путей резко увеличивается работа
дыхательных мышц. Бронхоспастический
синдром обусловливает обструктивный
характер нарушений вентиляции альвеол
при острой и хронической дыхательной
недостаточности.
Бронхоспастический
синдром разделяется по этиологическому
признаку на первичный и вторичный
(симптоматический), а по характеру
течения – на приступообразный и
хронический.
Первичный
бронхоспастический синдром лежит в
основе бронхиальной астмы. Основным
симптомом данного заболевания является
приступ удушья, обусловленный
гиперреактивностью бронхов, а основными
патогенетическими механизмами – спазм
гладких мышц бронхов, гиперсекреция
бронхиальных желез и отек слизистой
оболочки бронхов.
Вторичный,
илисимптоматический,
бронхоспастический синдром причинно
связан с другими (кроме бронхиальной
астмы) заболеваниями или патологическими
состояниями, которые могут привести к
бронхиальной обструкции. Наиболее часто
он встречается при заболеваниях
аллергического генеза (анафилактический
шок, отек гортани), аутоиммунных и
инфекционно-воспалительных заболеваниях
бронхолегочного аппарата, обтурационных
патологических процессах (злокачественные
и доброкачественные опухоли, бронхостенозы
вследствие туберкулеза, ожога дыхательных
путей), заболеваниях системы кровообращения,
обусловливающих гемодинамические
нарушения в бронхолегочном аппарате
(первичная легочная гипертензия,
тромбоэмболия легочной артерии, застойная
левожелудочковая недостаточность).
Клинические
проявления бронхоспастического синдрома
независимо от этиологии и патогенетических
механизмов в большинстве случаев
однотипные – одышка и приступы удушья,
чаще экспираторного типа, приступообразный
кашель, слышимые на расстоянии дыхательные
шумы (чаще сухие хрипы).
Пароксизмальный
бронхоспастический синдромпротекает
в виде приступа удушья, который развивается
внезапно или в течение короткого времени,
чаще ночью. Больные ощущают внезапно
развившуюся нехватку воздуха. Одышка
обычно носит экспираторный характер,
но может быть инспираторной или смешанной.
Во время приступа дыхание шумное,
свистящее, слышно на расстоянии. Больные
обычно принимают вынужденное положение.
Они предпочитают сидеть, наклонившись
вперед и опираясь руками о колени, край
стола, кровати или подоконника, что
способствует включению в дыхание
вспомогательных мышц. Выражение лица
страдальческое, речь затруднена (при
тяжелом приступе удушья почти невозможна).
Больные обеспокоены, напуганы, ловят
ртом воздух. Лицо бледное, с синюшным
оттенком, покрыто обильным холодным
потом.
Кашель
при бронхоспастическом синдроме может
быть сухим и влажным. Сухой кашель
(кашель раздражения, непродуктивный
кашель), при котором не отхаркивается
мокрота, наблюдается в начальном периоде
острого воспалительного или отечного
процесса в трахее и бронхах, например,
при приступе бронхиальной астмы. При
вдыхании дыма и других раздражающих
веществ, попадании в дыхательные пути
инородного тела или кусочков пищи
возникает приступ сильного сухого
кашля. Постоянный сухой кашель характерен
для стеноза трахеи и крупных бронхов,
сдавления их опухолью или увеличенными
лимфатическими узлами. В этих случаях
кашель надсадный приступообразный,
имеет дребезжащий, гнусавый оттенок.
При
остром воспалительном или отечном
процессе в гортани, трахее и крупных
бронхах, например, остром ларингите или
трахеобронхите кашель грубый, лающий,
сочетается с охриплостью голоса или
афонией, першением в горле. Приступы
такого кашля могут приводить к удушью,
цианозу и даже заканчиваться кратковременной
потерей сознания, что нередко дает повод
для ошибочного диагноза бронхиальной
астмы. Малозвучное, слабое и короткое
покашливание свидетельствует о поражении
мелких бронхов и бронхиол.
Продуктивный
(влажный) кашель, при котором отделяется
мокрота, наблюдается при заболеваниях,
сопровождающихся гиперсекрецией
бронхиальной слизи, а также появлением
в просвете бронхов экссудата или
транссудата, например, при бронхите,
бронхоэктатической болезни, отеке
легких, прорыве в бронх абсцесса,
паразитарной кисты. По характеру
продуктивного кашля можно судить об
уровне обструкции в бронхах. В тех
случаях, когда мокрота отхаркивается
легко, без особого труда, патологический
процесс находится недалеко от голосовой
щели. Когда мокрота находится глубже,
она отхаркивается с трудом в виде
небольшого комка, как правило, после
непродолжительного кашля.
При
хронических заболеваниях гортани и
трахеи, при длительном застое крови в
легких у больных с патологией органов
кровообращения кашель обычно постоянный
и провоцируется малораздражающими
запахами и даже сменой температуры и
влажности вдыхаемого воздуха.
Визуальные
наблюдения за мокротой позволяют
высказать предположение о характере
основного заболевания или патологического
процесса. Так, например, кашель со светлой
слизистой вязкой мокротой наблюдается
при трахеите и остром бронхите в начале
заболевания, в дальнейшем мокрота
становится зеленоватой, слизисто-гнойной.
При хроническом бронхите с поражением
крупных бронхов мокрота слизисто-гнойная
или гнойная, количество умеренное,
иногда очень скудное. При локализации
процесса в бронхах среднего калибра
кашель влажный, чаще утренний, с отделением
слизисто-гнойной мокроты. При поражении
мелких бронхов (обструктивный бронхит)
в результате мучительного, глухого
ослабленного кашля с трудом отделяется
небольшое количество вязкой, густой
слизистой или слизисто-гнойной мокроты.
Кровянистая мокрота наблюдается при
инфаркте легкого, туберкулезе, раке
бронхов, при застойных явлениях в малом
круге кровообращения. Мокрота, имеющая
вид «малинового желе», относится к
поздним симптомам рака бронха.
Определенное
диагностическое значение имеет время
появления кашля. При хроническом
воспалении верхних дыхательных путей,
особенно у курильщиков, кашель обычно
наблюдается по утрам. У больных
аллергическим бронхитом и бронхиальной
астмой кашель появляется преимущественно
в ночное время и при контакте с аллергеном.
Объективным
подтверждением бронхоспастического
синдрома служит расширение грудной
клетки, которая находится как бы в
положении вдоха. Вены шеи вздуваются
во время вдоха и спадаются при выдохе.
В акте дыхания активно участвуют мышцы
плечевого пояса, спины, брюшной стенки
и межреберные мышцы. Изменяются ритм и
глубина дыхания.
При
затруднении вдоха можно обнаружить
преимущественное сокращение межреберных
мышц и m. sternoclaidomastoidei, которые при
хроническом течении бронхоспастического
синдрома становятся гипертрофированными
и выступают в виде плотных толстых
тяжей. При затрудненном выдохе наблюдается
преимущественное сокращение мышц
брюшного пресса, что вызывает поднятие
диафрагмы и увеличение внутригрудного
давления.
При
значительном препятствии поступлению
воздуха в легкие и обратно отмечается
урежение дыхания. Если препятствие
возникает в крупных бронхах, увеличивается
продолжительность вдоха (инспираторная
одышка), а дыхание на вдохе становится
шумным (стридорозным). При затруднении
прохождения воздуха в мелких бронхах
и бронхиолах наблюдается удлинение
выдоха (экспираторная одышка), на
протяжении которого даже на расстоянии
можно слышать громкие, продолжительные
свистящие хрипы. Редкое поверхностное
дыхание встречается при значительном
сужении голосовой щели и обструктивной
форме эмфиземы легких.
При
пальпации грудной клетки
выявляется ее ригидность, что
свидетельствует об острой (во время
приступа удушья) или хронической эмфиземе
легких. Голосовое дрожание ослаблено
на стороне обтурации проводящего бронха.
Если бронх закупорен комком слизи, то
после отхаркивания голосовое дрожание
определяется снова достаточно четко.
При тотальном бронхоспазме, например,
при бронхиальной астме, равномерное
ослабление голосового дрожания может
быть обусловлено развитием эмфиземы
легких.
При
сравнительной перкуссии
над легкими нередко появляется коробочный
звук. Топографическая перкуссия позволяет
обнаружить опущение нижних границ
легких. Экскурсия нижнего легочного
края уменьшается.
Аускультативно
определяется ослабленное везикулярное
дыхание у больных с распространенным
(диффузным) сужением дыхательных путей,
с обструктивной формой эмфиземы легких
или обтурационным ателектазом. При
резком и неравномерном сужении просвета
мелких бронхов и бронхиол вследствие
воспалительного отека их слизистой
оболочки (бронхит) выслушивается жесткое
дыхание, т.е. особенно усиленное
везикулярное дыхание. При затрудненном
прохождении воздуха из мелких бронхов
и бронхиол в альвеолы и их неодновременном
расправлении прослушивается прерывистое
(саккадированное) дыхание на ограниченном
участке легких (чаще в области верхушек
легких). При сужении трахеи или крупного
бронха (опухоль, отек) над областью
стеноза выслушивается стенотическое
дыхание (резко усиленное физиологическое
бронхиальное дыхание).
Из
дополнительных дыхательных шумов для
бронхоспастического синдрома наиболее
характерны сухие хрипы. Они выслушиваются
во время вдоха и особенно на выдохе.
Сухие хрипы образуются в бронхах при
их сужении или при наличии в них вязкого
секрета в виде нитей или перемычек. Если
выслушиваются низкие басовые сухие
хрипы, то обструктивный процесс
локализуется в крупных и средних бронхах,
если звонкие, свистящие – в мелких
бронхах и бронхиолах. При закупорке
трахеи и главных бронхов бронхиальным
секретом или другой жидкостью в легких
выслушиваются крупнопузырчатые, нередко
клокочущие влажные хрипы. Эти хрипы
определяются на вдохе и выдохе, а также
хорошо слышны на расстоянии. При закупорке
жидкостью бронхов среднего калибра или
мелких бронхов и бронхиол выявляются
соответственно средне- и мелкопузырчатые
влажные хрипы.
Пульс
во время приступа учащен, слабого
наполнения, тоны сердца приглушены,
нередко отмечается повышение артериального
давления (пульмоногенная гипертензия).
Завершается приступ
удушья отхождением густой вязкой
мокроты, нередко в виде слепков бронхов,
после чего дыхание постепенно становится
более свободным, а хрипы исчезают.
Длительность
приступа удушья может быть различной
– от нескольких минут до нескольких
часов, но могут быть приступы, продолжающиеся
до суток и более, например, астматический
статус при бронхиальной астме.
Хроническому
течению бронхоспастического синдрома
свойственен меняющийся характер одышки
в зависимости от различных факторов –
физической и психоэмоциональной
нагрузки, погоды, времени суток, течения
основного заболевания, вызвавшего
бронхиальную обструкцию (одышка типа
«день на день не приходится»). При
длительном течении бронхоспастического
синдрома развивается хроническая
эмфизема легких, а впоследствии —
хроническое легочное сердце.
Причиной
летальных исходов при бронхоспастическом
синдроме могут быть асфиксия, острая
сердечная недостаточность, паралич
дыхательного центра.
Дополнительные
методы исследования. Для
диагностики бронхоспастического
синдрома наиболее важное значение имеют
рентгенологические исследования и
методы исследования функции внешнего
дыхания (спирография и пневмотахометрия).
Обструктивные
нарушения характеризуются уменьшением
скорост-ных показателей спирографии и
петли «поток – объем» — форсированной
ЖЕЛ (ФЖЛ) и максимальной вентиляции
легких (МВЛ), объема форсированного
выдоха за первую секунду (ОФВ1), а также
ОФВ1/ЖЕЛ (индекс Тиффно). Уровень обструкции
бронхов (мелкие, средние, крупные)
определяют по показателям петли
воздушного потока – объема.
Обструктивные
нарушения подтверждаются также при
пневмотахо-метрии (снижением максимальной
скорости выдоха), положительной пробе
с бронхорасширяющими средствами и пробе
со спичкой по Вотчалу. Последняя проба
считается положительной, если больной
не способен задуть (погасить) зажженную
спичку на расстоянии 8 см ото рта. При
хроническом течении бронхоспастического
синдрома вследствие развившейся эмфиземы
легких снижается ЖЕЛ.
Во
время приступа удушья рентгенологически
нередко наряду с признаками основного
заболевания выявляется острая эмфизема
легких — повышенная прозрачность легких,
горизонтальное положение ребер,
расширение межреберных промежутков,
низкое стояние диафрагмы.
На
ЭКГ отмечаются признаки повышенной
нагрузки на правые отделы сердца, что
свидетельствует о формировании легочного
сердца.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #