Обследование кишечника при анемии
Выделают 2 основные причины железодефицитной анемии: алиментарную и постгеморрагическую.
Алиментарная причина связана с недостаточным поступлением с пищей продуктов, содержащих железо, либо нарушение его всасывания в желудочно-кишечном тракте, либо нарушением его транспорта в организме за счёт, к примеру, дефицита белка.
Постгеморрагическая анемия — это результат кровопотери. Не всегда явное кровотечение. Подкравливать незаметно может полип кишечника или опухоль, поэтому в первую очередь при любой анемии мы ищем именно очаг такой вот скрытой «кровопотери».
Итак, план обследования при железодефицитной анемии следующий:
1. Общий анализ крови с ретикулоцитами и цветовым показателем (поможет более точнее определиться с тем действтиельно ли это железодефицитная анемия).
При этом состоянии происходит снижение гемоглобина и/или эритроцитов, увеличение количества ретикулоцитов, а также уменьшение значения цветового показателя <80.
2. Биохимический анализ крови (здесь нас интересует общий белок, сывороточное железо, ферритин — белок, представляющий собой запасы железа у нас в организме).
При анемии концентрация белка может быть снижена или нормальной, сывороточное железо понижено, как и. собственно, ферритин.
3. У мужчин старше 40 лет обязательно смотри кровь на ПСА (простатит, гипертрофия предстательной железы и аденома простаты очень частые причины мужской анемии). В зависимости от возраста норма у мужчин на ПСА < 4-6 нг/мл.
4. Для женщин обязательна консультация гинеколога. Исключаем заболевания половых органов, беременность, обильную кровопотерю при менструации и т.д..
5. Рентгенография органов грудной клетки (именно рентген, а не флюорография, т.к. их разрешающая способность сильно отличается друг от друга и многие опухоли, видные на рентгене попросту на флюорографии не видны).
Здесь исключаем в первую очередь туберкулёз, паразитарные кисты, а также все опухоли иди метастазы (т.к. лёгкие — наиболее частый орган, куда метастазирует большинство опухолей).
6. ФГДС (фиброгастродуоденоскопия). Заболевания желудка и 12-перстной кишки, где происходит всасывание железа — очень частая причина любой анемии.
Здесь ищем поражение пищевода (язвы, опухоли, часто — варикозное расширение вен нижней трети пищевода при сердечной недостаточности или алкоголизме, а также поражение пищевода при при ГЭРБ — гастроэзофагальном рефлюксе, т.е. забросе кислого содержимого желудка в пищевод, когда «разъедается» его стенка). Кроме пищевода смотрим желудок и 12-перстную кишку: тут можно выявить гастрит, язвенную болезнь или опухоли.
7. УЗИ органов брюшной полости (проводится в первую очередь для поиска онкологических заболеваний печени, желчного пузыря и протоков, поджелудочной железы, почек, брюшного пространства).
!!! Важно понимать, что УЗИ органов брюшной полости не исключает проведение ФГДС, т.к. они видят разные вещи!
8. УЗИ органов малого таза. Для женщин — процедура обязательная и первостепенная, как и поход к гинекологу при анемии. Это одна из самых частых причин — полипы матки, эндометриоз, опухоли женских половых органов. Всё это может скрытно кровить.
9. УЗИ щитовидной железы. Анемия может быть причиной нарушения работы гормонов щитовидной железы в сторону гипотиреоза, либо — при наличии онкологических изменений.
По УЗИ можно выявить увеличение размеров щитовидной железы, асимметрию её долей, наличие кист, узлов и увеличение лимфатических узлов.
Любая выявленная патология щитовидной железы по УЗИ является показанием для сдачи гормонов — ТТГ, Т3 и Т4 с дальнейшей консультацией эндокринолога.
10. Кал на скрытую кровь и яйца глист. Кал на скрытую кровь довольно мало информативный анализ, т.к. даёт много ложно-положительных и ложно-отрицательных результатов, но в качестве первичного скрининга необходим. При положительном нализе и выявлении следов крови в кале далее направляют пациента на дальнейшее обследование кишечника.
Яйца глист выявляются при паразитарных заболеваниях, которые также служат причиной анемии. Хотя именно в этом случае чаще выявляется В-12-дефицитная анемия, которая может одновременно сочетаться с железодефицитной.
11. Фиброколоноскопия (исследование кишечника). Является обязательной процедурой. Патология кишечника — одна из частых проблем при наличии анемии. В частности, это полипы, язвенно-воспалительные колиты, а также опухоли любого отдела кишечника, которые могут незаметно кровить, вызывая тем самым скрытую анемию.
Что ж, теперь об обследовании железодефцитной анемии вы знаете всё и даже чуть больше) Надеюсь. статья вам понравилась! не забудьте поставить лайк и подписаться на мой канал)
Пожалуй, лучший экс-онколог, Марина Сыскова)
———————————————-
Также вам могут понравиться статьи:
Первые признаки рака. Когда нужно бежать к врачу?
Как не пропустить рак? Самый полный список ежегодных обследований.
———————————————-
Владимир Крамченко, 17 сентября 2019
Анемия — это состояние, когда происходит снижение уровня гемоглобина в крови, а также зачастую эритроцитов (красных кровяных телец), и таким образом кровь уже не может переносить необходимое количество кислорода к тканям организма.
Наиболее частой причиной анемии является недостаток железа, которое нужно для синтеза гемоглобина — белка, переносящего кислород от легких ко всем тканям, такой тип анемии прямо так и называется Железодефицитная анемия (сокращенно ЖДА).
Причины ЖДА
Наиболее частые причины железодефицитной анемии:
Кровопотеря (в том числе хроническая в небольших количествах — при обильных менструациях, кровопотере из желудочно-кишечного тракта и др.).
- Недостаток поступления железа с пищей (когда в рационе мало продуктов, богатых легкоусваиваемым железом)
- Нарушение всасываемости железа в кишечнике (из-за различных заболеваний желудочно-кишечного тракта даже достаточное количество поступающего с пищей железа просто не всасывается).
Группы риска по развитию железодефицитной анемии:
- беременные, кормящие, женщины с длительными и обильными меструациями;
- веганы, вегетарианцы и другие люди, кто употребляет мало легкоусваиваемого железа (из мяса, рыбы железо усваивается гораздо лучше, чем из богатых железом продуктов растительного происхождения);
- люди с хроническими заболеваниями желудочно-кишечного тракта (колит, целиакия, язвенная болезнь желудка и двенадцатиперсной кишки);
- дети, которые пьют в день более 500-750 мл коровьего молока в день (оно содержит мало железа, а также ухудшает всасываемость железа в кишечнике);
- опухоли желудка, кишечника, пищевода;
- гораздо реже ЖДА может встречаться при интенсивных физических нагрузках, частых носовых кровотечениях или каких-то нечасто встречающихся заболеваниях.
Симптомы
- слабость
- утомляемость
- сонливость
- снижение работоспособности
- бледность или желтушность кожных покровов
- учащенное сердцебиение и пульс
- одышка, возникающая при физической нагрузке
- сухость и ломкость волос и ногтей
- сухость кожи
- странные пищевые пристрастия (например, некоторые пациенты едят мел).
Диагностика
Для выявления ЖДА используется определение уровня гемоглобина, эритроцитов в общем анализе крови, ферритина, сывороточного железа, общей железосвязывающей способности сыворотки (ОЖСС), среднего объема эритроцитов, трансферрина и некоторые другие.
Но в большинстве случаев достаточно сдать общий анализ крови и ферритин.
Кроме того врач может назначить другие анализы (например, достаточно часто назначается тест на наличие крови в стуле) и обследования (например эдоскопическое исследование желудочно-кишечного тракта) для определения причин анемии, а также тесты на другие типы анемий (В12-дефицитная анемия, фолиево-дефицитная анемия и др.).
Лечение
Диета:
- мясо (свинина, говядина, баранина, субпродукты — печень, сердце и др.)
- рыба
- морепродукты
- растительные продукты: капуста, брокколи, салат, бобовые, а также обогащенные железом крупы.
Но при наличии уже развившейся ЖДА не удастся скорректировать недостаток железа только диетой. Нужны препараты железа, чаще всего достаточно пероральных (употребляются внутрь, могут быть в виде таблеток, жидкости, капель), лучше использовать препараты соли железа (цитрат, фумарат, сульфат), чем полимальтозного комплекса (хуже всасываются).
Нет никакой доказательной базы, что какой-либо тип соли железа, а также лекарственная форма обладает преимуществом перед другими.
При тяжелой анемии, в ситуациях, когда надо достаточно быстро поднять гемоглобин, у тяжелых пациентов, при выраженном нарушении всасываемости железа вследствие повреждения желудочно-кишечного тракта могут быть назначены врачом внутривенные препараты железа.
Не стоит вводить препараты железа внутримышечно, это больно, малоэффективно, и чревато осложнениями в местах введения.
Владимир Крамченко
Врач терапевт, врач ультразвуковой диагностики
Специалистам / Практика / Практика (статья)
Статья |
17-09-2014, 22:10
|
 АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов.
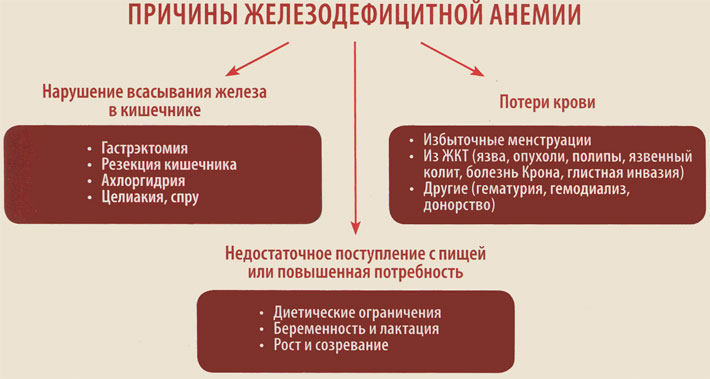
Выделяют три глобальные причины развития дефицита железа в организме:
- Недостаточное поступление с пищей или повышенная потребность.
- Нарушение всасывания железа в кишечнике.
- Хронические потери крови.
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника.
Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки.
Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа.
Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин.
Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале.
Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз).
Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона.
Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах.
Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови.
Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта.
Причины железодефицитной анемии
Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных.
Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей.
Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина.
Верхние отделы желудочно-кишечного тракта | Нижние отделы желудочно-кишечного такта | Весь желудочно-кишечный тракт |
— Язва желудка | — Аденома толстой кишки | — Болезнь Крона |
Согласно рекомендациям ВОЗ, критерием анемии является снижение концентрации гемоглобина до уровня 120 г/л для женщин (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л. По степени тяжести различают анемию легкую (уровень гемоглобина крови 90-110 г/л), средней тяжести (гемоглобин – 70-89 г/л) и тяжелую (гемоглобин менее 70 г/л).
В лабораторной диагностике железодефицитной анемии основное практическое значение имеют три показателя: сывороточные концентрации железа, ферритина и общая железосвязывающая способность сыворотки (ОЖСС). ОЖСС – это общее количество железа, которое может связаться с трансферином. В норме сывороточная концентрация железа составляет 12-30 мкМоль/л (50-150мкг%), а ОЖСС – 30-85 мкМоль/л (300-360 мкг%).
Важное значение в лечении железодефицитной анемии имеет место устранение причин ее развития (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.), а также возмещение дефицита железа в крови и тканях и достижение полной клинико-гематологической ремиссии. В ряде случаев радикальное устранение причины железодефицитной анемии невозможно, и тогда основное значение приобретает патогенетическая терапия железосодержащими лекарственными препаратами.
В качестве заместительной терапии при железодефицитной анемии используют препараты железа.
Терапия железодефицитной анемии при заболеваниях желудочно-кишечного тракта проводится преимущественно препаратами железа для перорального приема, за исключением случаев тяжелой мальабсорбции и состояний после резекции тонкой кишки.
Рекомендуемая ВОЗ оптимальная доза составляет 120 мг элементарного железа в сутки. Более высокие дозы не увеличивают эффективность, однако могут вызвать диспепсические явления вследствие раздражения желудочно-кишечного тракта. Лечение препаратами железа должно быть длительным.
Суточная доза для профилактики анемии и лечения легкой формы заболевания составляет 50-60 мг Fe2+, а для лечения выраженной анемии – 100-120 мг Fe2+.
При выборе препаратов железа необходимо учитывать и их состав.
В настоящее время существуют препараты двухвалентного и трехвалентного железа. По мнению специалистов, наибольшей биодоступностью обладает двухвалентная форма железа, именно поэтому старт терапии начинают с препаратов этой группы. Согласно проведенным клиническим исследованиям, терапия препаратами двухвалентного железа позволяет за более короткий временной интервал нормализовать показатели красной крови.
Таким образом, анемический синдром достаточно часто является «маской» многих распространенных и тяжелых заболеваний желудочно-кишечного тракта. Ключевыми моментами диагностики являются определение вида и причины развития анемии, а залогом успешного лечения служат своевременная терапия основного заболевания и правильная патогенетическая терапия с восполнением дефицита железа.