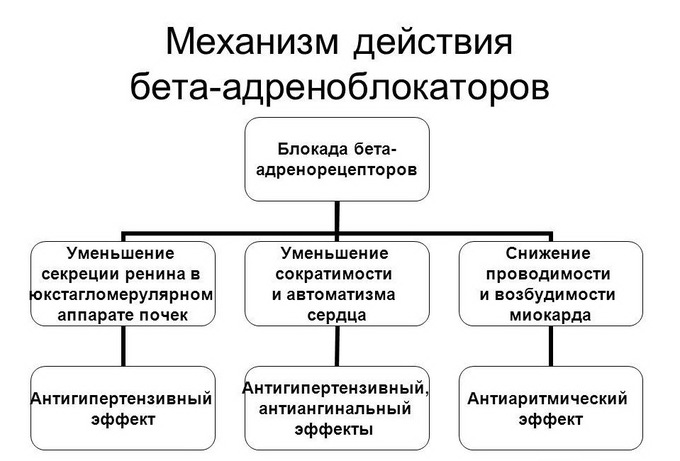
Обоснование диагноза бронхиальная астма смешанная форма
Обоснование
клинического диагноза
Основной
диагноз: Бронхиальная астма, смешанная
форма: атопическая (сенсибилизация к
пищевым и бытовым аллергенам), инфекционно
зависимая, средней степени тяжести, обострение.
Осложнения
основного: нет
Сопутствующее:
Хронический ринит
Ставлю
на основании:
- Предварительного
диагноза - Дополнительных
методов исследования:
- Общий анализ
крови – от 21.12.2010
Заключение:
в анализе крови отсутствует воспалительный
компонент. Выявлена эозинофилия, увеличение
СОЭ.
- Анализ мокроты
– от 23.12.2010
Заключение:
лейкоцитоз, эозинофилия.
- Спирометрия
от 24.12.2010
Заключение:
нормальная спирометрия
- Проведенного
дифференциального диагноза с хроническим
обструктивным бронхитом, сердечной астмой,
раком бронхов, туберкулезом бронхов,
трахеобронхиальной дискинезией.
Построчное
обоснование клинического
диагноза
Бронхиальную
астму ставлю на основании:
- Жалоб при
поступлении:
- Частые (2-3
раза в неделю) приступы удушья с затруднением
выдоха, возникающие при непосредственном
контакте с пищевым или бытовым аллергеном,
купирующиеся одной ингаляцией сальбутамола.
- Одышку экспираторного
типа при длительной ходьбе, подъеме по
лестнице ( до 6 этажа), тяжелой физической
нагрузке. - Периодический
приступообразный сухой кашель с вязкой
слизистой мокротой, трудно отделяемой,
белого цвета, без запаха
- Anamnesis morbi:
Больна
бронхиальной астмой в течение 6 лет (с
2004 года), когда впервые на фоне ОРВИ и
после контакта с аллергеном (принятие
в пищу большого количества мандаринов)
появились приступы удушья, приступ был
купирован и впервые выставлен диагноз
бронхиальной астмы.
С тех
пор приблизительно несколько раз
в год на фоне ОРВИ или после
контакта с аллергенами возникают
приступы удушья различной степени
тяжести. Больная приблизительно раз
в год проходит лечение в стационаре.
Последнее лечение в стационаре
было в декабре 2009 года в НУЗ «Дорожная
клиническая больница на станции
Ярославль ОАО «РЖД» в пульмонологическом
отделении.
В настоящее
время болеет в течение двух недель:
поднялась температура до 38,7 С, заболело
горло, появилась головная боль, насморк.
Ночью возник приступ удушья, который
был купирован 1 ингаляцией сальбутамола,
приступы повторялись в течение недели
2-3 раза. Больная принимала арбидол, каметон,
отхаркивающие средства. В течение 10 дней
вводила внутримышечно цефазолин утром
и вечером, на 3 день температура спала,
но кашель не проходил, что явилось причиной
для обращения в поликлинику №1 НУЗ «Дорожной
клинической больницы на ст. Ярославль
ОАО «РЖД» к пульмонологу, который поставил
предварительный диагноз бронхиальная
астма, обострение и было принято решение
госпитализировать девушку в пульмонологическое
отделение Дорожной клинической больницы
на ст. Ярославль ОАО «РЖД».
- Anamnesis vitae:
Из привычных
интоксикаций: в данное время не
курит. Бросила 2 года назад, курила в
течение 9 лет, около трети пачки
в день. Аллергологический анамнез
отягощен. Больная отмечает бытовую
аллергию (на пыль, шерсть, цветение), проявляющаяся
в виде сухого кашля, насморка, пищевую
аллергию (на цитрусовые), проходящую при
применении антигистаминных препаратов
(супрастин, зиртек). Отягощена наследственность
по данному заболеванию: дедушка умер
в 1996 году от бронхиальной астмой, дядя
болеет бронхиальной астмой, у младшей
сестры атопический дерматит.
Данных
объективного осмотра: при сравнительной
перкуссии: перкуторный звук — с коробочным
оттенком. Аускультация легких: над всей
поверхностью обоих легких дыхание жесткое.
Аускультативно над нижними отделами
правого и левого легких выслушиваются
сухие свистящие хрипы, звучность которых
усиливается на выдохе
Дополнительных
методов исследований:
Общий
анализ крови: Заключение: в анализе крови
отсутствует воспалительный компонент.
Выявлена эозинофилия, увеличение СОЭ.
Исследование
мокроты: Заключение: лейкоцитоз, увеличение
уровня эозинофилов.
Смешанную
форму ставлю на основании того, что
этиологическим фактором являются аллергены
как неинфекционного, так и инфекционного
характера.
Атопическая
(сенсибилизация к пищевым
и бытовым аллергеном)
форма на основании: Больная отмечает
бытовую аллергию (на пыль, шерсть,
цветение), проявляющаяся в виде сухого
кашля, насморка, пищевую аллергию
(на цитрусовые), проходящую при применении
антигистаминных препаратов (супрастин,
зиртек). Отягощена наследственность по
данному заболеванию: дедушка умер в 1996
году от бронхиальной астмой, дядя болеет
бронхиальной астмой, у младшей сестры
атопический дерматит.
Инфекционно
зависимая форма на основании: частые
ОРВИ (более 4 раз в год), в детстве частые
бронхиты, пневмонии. Появление приступов
на фоне ОРВИ.
Средней
степени тяжести на основании: частые
(2-3 раза в неделю) приступы удушья с затруднением
выдоха, возникающие при непосредственном
контакте с пищевым или бытовым аллергеном. Обострения
нарушают сон больного, снижают физическую
активность.
Дополнительных
методов исследований:
Спирометрия:
Заключение: Интерпретация спирометрии-
нормальная спирометрия.
Обострение
ставлю на основании:
эпизодов прогрессивного нарастания одышки,
кашля, появление свистящих хрипов и чувство
нехватки воздуха и сдавления грудной
клетки (симптомы бронхиальной астмы)
при контакте с фактором риска (ОРВИ).
Хронический
ринит на основании:
жалоб
на заложенность носа и затруднение
дыхания через нос.
Анамнеза
жизни: хронический ринит с 2003 года
Данных
объективного осмотра: носовое дыхание
затруднено, слизистые выделения из носа.
Лечение
Режим
– общий
Диета
– стол № 15
Этиотропная
терапия: устранение неинфекционных аллергенов
и санации очагов инфекции.
Элиминационные
мероприятия
| Факторы риска | Элиминационные мероприятия |
| Пищевые аллергены и либераторы | Неспецифическая гипоаллергическая диета, по показаниям – индивидуальная элиминационная |
| Клещи домашней пыли |
|
| Неспецифические провокаторы | Исключить курение в доме |
| Плесневые грибы |
|
| Эпидермальные аллергены | Удалить животных из дома |
Патогенетическая
терапия:
Препараты
для оказания экстренной
помощи:
1)
Бета-2-агонисты короткого
действия (сальбутамол, фенотерол, тербуталин)
вызывают расслабление гладкой мускулатуры
бронхов, усиление мукоцилиарного клиренса,
снижение сосудистой проницаемости. Предпочтительным
способом введения этих препаратов является
ингаляционный. Для этого бета-2- агонисты
выпускаются в виде дозированных аэрозолей,
сухой пудры и растворов. При необходимости
более длительной ингаляции используются
растворы фенотерола, сальбутамола через
небулайзер.
Rp.: Aer. Salbutamoli
D.t.d. N 1
S. по 2 вдоха во время приступа, при отсутствии
эффекта через 5 минут возможно повторить
ингаляцию.
Побочные
действия вещества Сальбутамол:
Со стороны
нервной системы и органов
чувств: тремор (обычно кистей), беспокойство,
напряженность, повышенная возбудимость,
головокружение, головная боль, нарушение
сна, кратковременные судороги.
Со стороны
сердечно-сосудистой системы и крови (кроветворение,
гемостаз): сердцебиение, тахикардия (при
беременности — у матери и плода), аритмия,
расширение периферических сосудов, снижение
дАД или повышение сАД, ишемия миокарда,
сердечная недостаточность, кардиопатия.
Со стороны
органов ЖКТ: тошнота, рвота, сухость
или раздражение в полости
рта или глотке, потеря аппетита.
Прочие:
бронхоспазм (парадоксальный или вызванный
гиперчувствительностью к сальбутамолу),
фарингит, затрудненное мочеиспускание,
потливость, увеличение содержания в крови
глюкозы, свободных жирных кислот, гипокалиемия
(дозозависимая), аллергические реакции
в виде эритемы, отека лица, затрудненного
дыхания, развитие физической и психической
лекарственной зависимости.
2)
Антихолинергические
препараты (ипратропиума бромид) — менее
мощные бронходилататоры, чем бета -2-агонисты,
и, как правило, начинают позже действовать.
Следует отметить, что ипратропиума бромид
усиливает действие бета-2-агонистов при
их совместном применении (комбинированные
препараты фенотерола и ипратропиума).
Способ введения ингаляционный, в виде
дозированных аэрозолей или растворов
через небулайзер. Действие после ингаляции
наступает через 3 — 5 мин и продолжается
5 — 6 ч.
Rp.: Aer. Ipratropium
bromidi
D.t.d. N 1
S. по 2 вдоха во время приступа.
Побочное
действие:
При ингаляционном
применении:
В отдельных
случаях в качестве местной реакции
может появляться сухость во рту
и, если препарат в связи с неосторожным
обращением попадает в глаза, изредка
могут наблюдаться легкие обратимые
нарушения аккомодации. У пациентов
с закрытоугольной глаукомой возможно
повышение внутриглазного давления.
3)
Теофиллины короткого
действия (эуфиллин, аминофиллин) —
бронходилататоры, которые в целом менее
эффективны, чем ингаляционные бета-2-агонисты.
Обладают значительными побочными действиями,
которых можно избежать, правильно дозируя
препараты и проводя мониторинг. Нельзя
использовать без определения концентрации
теофиллинов в плазме крови, если больной
получает препараты с медленным высвобождением
теофиллина.
Rp.: Aminophyllini
0.25
D.t.d. № 10 in tab.
S. применять каждые 6 часов.
Побочные
действия вещества Аминофиллин:
Гастро-эзофагеальный
рефлюкс (изжога, рвота), боль в груди, сердцебиение,
гипотензия, головокружение, тахипноэ,
ощущение приливов крови к лицу, головная
боль, аллергические реакции (потливость,
лихорадка), реакции на месте введения
(уплотнение, гиперемия, болезненность).
4) Комбинированные
препараты: беродуал (фенотерол + ипратропиум)
; комбивент (сальбутамол + ипратропиум)
Rp.: Aer. Berodual
N
D.t.d. N 1
S. по 2 ингаляционные дозы во время приступа,
если в течение 5 минут облегчения дыхания
не наступило, можно использовать дополнительно
2 ингаляционные дозы.
Побочное
действие:
Наиболее
частыми нежелательными эффектами
Беродуала Н является мелкий тремор скелетной
мускулатуры, нервозность и сухость во
рту; реже встречаются головная боль, головокружение,
тахикардия и сердцебиение, особенно у
пациентов с отягощающими факторами.
При назначении
бета2-агонистов возможно развитие
выраженной гипокалиемии.
- «« Предыдущая
- 1
- 2
- 3
- Страница 4
- 5
- 6
- 7
- Следующая »»
Æàëîáû áîëüíîé ïðè ïîñòóïëåíèè íà ñòàöèîíàðíîå ëå÷åíèå íà åæåäíåâíûå ïðèñòóïû óäóøüÿ, äî 6 ðàç â ñóòêè, â òîì ÷èñëå íî÷íûå. Îáñëåäîâàíèå îðãàíîâ è ñèñòåì ïàöèåíòêè. Ïîñòàíîâêà äèàãíîçà: áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru
Ðàçìåùåíî íà https://www.allbest.ru
Ýïèêðèç
______,74 ãîäà
Êëèíè÷åñêèé äèàãíîç:
Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà , ñðåäíåé ñòåïåíè òÿæåñòè,
Îáîñòðåíèå.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ:
Õîëåöèñòèò,îòèò,ãàéìîðèò,õðîíè÷åñêèé áðîíõèò.
Èììóíîëîãè÷åñêèé äèàãíîç:
ÎÐÂÈ 3-4 ðàçà â ãîä, õðîíè÷åñêèé áðîíõèò.
Êóðàòîð: Ìóëþãèíà Åêàòåðèíà Íèêîëàåâíà
Ñðîê êóðàöèè: 07.05.2015ã-21.05.2012ã
Ïàñïîðòíûå äàííûå
Ô.È.Î .____
Âîçðàñò: 72 ãîäà
Ãîä ðîæäåíèÿ: 26.11.1941ã.
Ìåñòî ðàáîòû: ó÷èòåëü â øêîëå
Ìåñòî æèòåëüñòâà: ã.Îðåíáóðã, óë. Íîâàÿ ,17,êâ. 49
Ñåìåéíîå ïîëîæåíèå: çàìóæåì
Äàòà ïîñòóïëåíèÿ : 5.05.15 ã.
Äàòà íà÷àëà êóðàöèè: 7.05.15ã.
Äèàãíîç ïðè ïîñòóïëåíèè: Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå.
Æàëîáû íà ìîìåíò ïîñòóïëåíèÿ
Íà åæåäíåâíûå ïðèñòóïû óäóøüÿ, äî 6 ðàç â ñóòêè ,â òîì ÷èñëå íî÷íûå.
Îäûøêà ñìåøàííîãî õàðàêòåðà, êîòîðàÿ âîçíèêàåò ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå, ïðè õîäüáå â ìåäëåííîì òåìïå íà ðàññòîÿíèè 100-150 ì, ïðè ïîäúåìå íà 1 ëåñòíè÷íûé ïðîëåò, ïðîõîäèò ïîñëå îòäûõà.
Àíàìíåç çàáîëåâàíèÿ
Ñ÷èòàåò ñåáÿ áîëüíîé ñ îñåíè 2007 ãîäà, êîãäà âïåðâûå ïîÿâèëèñü ïðèñòóïû óäóøüÿ, íî÷íûå, íà õîëîäíûé âîçäóõ, ïðè íàãðóçêå, íà ïûëü .  áîëüíèöó íå îáðàùàëàñü, ñàìîñòîÿòåëüíî âäûõàëà Áåðîòåê (1-2 äîçû ñèòóàöèîííî). Òàêæå óäóøüå ñîïðîâîæäàëîñü ñóõèì, ïðèñòóïîîáðàçíûì êàøëåì. Îáîñòðåíèå ñ èþëÿ 2008 ãîäà ïîñëå ñóááîòíèêà íà ðàáîòå (óáèðàëè òðàâó è ñåíî), ïðèñòóïû óäóøüÿ óñèëèëèñü, ñòàëè ïîÿâëÿòüñÿ ïî÷òè êàæäóþ íî÷ü, ó÷àñòèëèñü ïðèñòóïû êàøëÿ, ëå÷èëàñü ñàìîñòîÿòåëüíî, çàòåì îáðàòèëñÿ â ðàéîííóþ ïîëèêëèíèêó, áûë ïîñòàâëåí äèàãíîç -Áðîíõèàëüíàÿ àñòìà, ÄÍ 0, íàïðàâëåíà ê ïóëüìîíîëîãó êðàåâîé ïîëèêëèíèêè, 05.05.08 ãîäà ãîñïèòàëèçèðîâàí â ïóëüìîíîëîãè÷åñêîå îòäåëåíèå ÎÐÊÁ äëÿ óòî÷íåíèÿ äèàãíîçà è ëå÷åíèÿ.
Àíàìíåç æèçíè
___ ðîñëà è ðàçâèâàëàñü õîðîøî, îò ñâîèõ ñâåðñòíèêîâ â óìñòâåííîì è ôèçè÷åñêîì ðàçâèòèè íå îòñòàâàëà. Îêîí÷èëà 10 êëàññîâ ñðåäíåé øêîëû, âûó÷èëàñü íà ó÷èòåëÿ ìàòåìàòèêè â ÎÃÏÓ. Ïîñëå óíèâåðñèòåòà ïîøëà ðàáîòàòü â øêîëó ïðåïîäàâàòåëåì.
Ïåðåíåñåííûå çàáîëåâàíèÿ:
Õð. Áðîíõèò ñ þíîñòè; áîëåëà ïíåâìîíèÿìè ðàçëè÷íîé ëîêàëèçàöèè, â òîì ÷èñëå äâóõñòîðîííåé ( â äåòñòâå), ïîñëåäíèé ðàç â îêòÿáðå 2007 ãîäà; ïðîñòóäíûå çàáîëåâàíèÿ.
Òóáåðêóëåç, âåíåðè÷åñêèå çàáîëåâàíèÿ, ãåïàòèò ó ñåáÿ è ðîäñòâåííèêîâ îòðèöàåò.
Îïåðàöèé, òðàâì, ãåìîòðàíñôóçèé íå áûëî.
Àëëåðãîëîãè÷åñêèé àíàìíåç.
1.Àëëåðãè÷åñêèå çàáîëåâàíèÿ â ñåìüå: áðîíõèàëüíàÿ àñòìà ó áàáóøêè, òåòè, äÿäè.
2. Ïåðåíåñåííûå çàáîëåâàíèÿ: õð. áðîíõèò, ïíåâìîíèè.
3. Ðåàêöèè íà ââåäåíèå ñûâîðîòîê, âàêöèí, ëåêàðñòâåííûõ ïðåïàðàòîâ îòðèöàåò.
4. Îòìå÷àåò ñåçîííîñòü ( óõóäøåíèå ñîñòîÿíèÿ ïîçäíèì ëåòîì, îñåíüþ)
5. Íà òå÷åíèå çàáîëåâàíèÿ âëèÿþò òàêèå ôàêòîðû êàê : õîëîä, ôèçè÷åñêèå íàãðóçêè. Ïðèñòóïû âîçíèêàþò ïî óòðàì ïîñëå ñíà, äíåì ïðè âûõîäå íà ñâåæèé âîçäóõ.
6. Îòìå÷àåò ðåàêöèþ íà ïûëü ñåíà, íà ðåçêèå çàïàõè (àììèàê), ðåàêöèÿ íà óêóñû ï÷åë (ïîâûøåíèå òåìïåðàòóðû, ñûïü, çóä), ïðè óïîòðåáëåíèè â ïèùó àðáóçà, âèíîãðàäà — çàòðóäíåíèå äûõàíèÿ.
7. Îáîñòðåíèå çàáîëåâàíèÿ áîëüíàÿ ñâÿçûâàåò ñ õîëîäîì è ñ ïåðèîäîì öâåòåíèÿ.
Âûâîä: èç àëëåðãîëîãè÷åñêîãî àíàìíåçà âèäíî, ÷òî äàííîå çàáîëåâàíèå íîñèò íàñëåäñòâåííûé õàðàêòåð è èìååò ñìåøàííóþ ïðèðîäó, ò.ê. âûÿâëåí àëëåðãè÷åñêèé ôàêòîð (ïûëü, öâåòû) è íåàëëåðãè÷åñêèé (ôèç. íàãðóçêà, ïîãîäà).
Status pràesens communis
Îáùåå ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå. Ñîçíàíèå ÿñíîå, ïîëîæåíèå â ïîñòåëè àêòèâíîå. Ïîâåäåíèå áîëüíîé îáû÷íîå, íà âîïðîñû îòâå÷àåò àäåêâàòíî, ëåãêî âñòóïàåò â êîíòàêò. Òåëîñëîæåíèå ïðàâèëüíîå, êîíñòèòóöèÿ íîðìîñòåíè÷åñêàÿ , óäîâëåòâîðèòåëüíîãî ïèòàíèÿ. Ðîñò 176 ñì, âåñ 74 êã. Êîæíûå ïîêðîâû îáû÷íîé îêðàñêè, ÷èñòûå, âëàæíûå. Ìûøå÷íàÿ ñèñòåìà ðàçâèòà õîðîøî, òîíóñ â íîðìå, àòðîôèé, äåôåêòîâ ðàçâèòèÿ, áîëåçíåííîñòè ïðè ïàëüïàöèè íåò. Êîñòè ÷åðåïà, ïîçâîíî÷íèêà, êîíå÷íîñòåé, ãðóäíîé êëåòêè áåç èñêðèâëåíèé, ñ õîðîøåé ðåçèñòåíòíîñòüþ. Äâèæåíèÿ â ñóñòàâàõ ñâîáîäíûå, îãðàíè÷åíèé íåò.
Îðãàíû äûõàíèÿ
Íîñîâîå äûõàíèå çàòðóäíåíî. Ãðóäíàÿ êëåòêà ïðàâèëüíîé ôîðìû; îáå ïîëîâèíû ñèììåòðè÷íû, îäèíàêîâî ó÷àñòâóþò â àêòå äûõàíèÿ. Äûõàíèå ðèòìè÷íîå, òèï áðþøíîé. ×Ä=18 äâèæåíèé â ìèíóòó. Ïàëüïàöèÿ: ãðóäíàÿ êëåòêà áåçáîëåçíåííà, ýëàñòè÷íàÿ. Ïðè ïåðêóññèè — ÿñíûé ëåãî÷íûé çâóê. Ïðè òîïîãðàôè÷åñêîé ïåðêóññèè ïàòîëîãèè íå âûÿâëåíî. Àóñêóëüòàöèÿ — äûõàíèå âåçèêóëÿðíîå, ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì.
Ñåðäå÷íî — ñîñóäèñòàÿ ñèñòåìà
Ïðè îñìîòðå îáëàñòè ñåðäöà äåôèãóðàöèé íå âûÿâëåíî.Âåðõóøå÷íûé òîë÷îê âèçóàëüíî íå îïðåäåëÿåòñÿ. Ñåðäå÷íûé òîë÷îê íå âèäåí. Ñèñòîëè÷åñêîãî âòÿæåíèÿ â îáëàñòè âåðõóøå÷íîãî òîë÷êà, ïóëüñàöèé âî II ìåæðåáåðüå, IV ìåæðåáåðüå ñëåâà ó ãðóäèíû íå íàáëþäàåòñÿ. Ïóëüñàöèè âî âíåñåðäå÷íîé îáëàñòè íå îïðåäåëÿþòñÿ. Ïàëüïàöèÿ : âåðõóøå÷íûé òîë÷îê â 5 ì/ð ïî ñðåäíåêëþ÷è÷íîé ëèíèè. Ïåðêóññèÿ: Ãðàíèöû íå èçìåíåíû. Àóñêóëüòàöèÿ: òîíû ïðèãëóøåíû, ðèòì ïðàâèëüíûé, ×ÑÑ= 92 â ìèíóòó, ÀÄ= 130/90 ìì.ðò.ñò.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
Ïðè îñìîòðå ïîÿñíè÷íîé îáëàñòè ïðèïóõëîñòè è îòåêîâ íå îáíàðóæåíî. Ïî÷êè è ìî÷åâîé ïóçûðü íå ïàëüïèðóþòñÿ. Ìî÷åèñïóñêàíèå íå çàòðóäíåíî, áåçáîëåçíåííî, 3 — 4 ðàçà â ñóòêè. Ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Ïðåäâàðèòåëüíûé äèàãíîç
Íà îñíîâàíèè æàëîá áîëüíîé íà ïðèñòóïû óäóøüÿ, âîçíèêàþùèå ïðè êîíòàêòå ñ ðåçêèìè çàïàõàìè , ïðè âûõîäå íà õîëîäíûé âîçäóõ, òàêæå ïî íî÷àì, êóïèðóþùèåñÿ Áåðîòåêîì ; îäûøêó ýêñïèðàòîðíîãî òèïà ïðè õîäüáå, ïîäúåìå ïî ëåñòíèöå, ôèçè÷åñêèõ íàãðóçêàõ; êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ñëèçèñòîãî õàðàêòåðà ÷àùå ïî óòðàì ïîñëå ñíà, ìîæíî ïðåäïîëîæèòü, ÷òî â ïàòîëîãè÷åñêèé ïðîöåññ âîâëå÷åíà äûõàòåëüíàÿ ñèñòåìà.
Òàêèì îáðàçîì íà îñíîâàíèè æàëîá è äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ ìîæíî âûäåëèòü ñèíäðîìû:
1. Ñèíäðîì áðîíõèàëüíîé îáñòðóêöèè, ò.ê. ó áîëüíîãî ïðèñòóïû óäóøüÿ, âîçíèêàþùèå ïðè êîíòàêòå ñ ðåçêèìè çàïàõàìè, ïðè âûõîäå íà õîëîäíûé âîçäóõ, ïî íî÷àì; îäûøêà ýêñïèðàòîðíîãî òèïà ïðè õîäüáå, ïîäúåìå ïî ëåñòíèöå, ôèçè÷åñêèõ íàãðóçêàõ; êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ïî óòðàì. Àóñêóëüòàòèâíî: ñâèñòÿùèå ñóõèå õðèïû.
2. Ñèíäðîì ãèïåððåàêòèâíîñòè áðîíõîâ, ò.ê. ó áîëüíîãî êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ñëèçèñòîãî õàðàêòåðà, îäûøêà ýêñïèðàòîðíîãî òèïà. Àóñêóëüòàòèâíî : ñâèñòÿùèå õðèïû.
3. Ñèíäðîì áðîíõèàëüíîãî ðàçäðàæåíèÿ, ò.ê. ó áîëüíîãî ìàëîïðîäóêòèâíûé êàøåëü. Àóñêóëüòàòèâíî: ñóõèå õðèïû.
4. Ñèíäðîì äûõàòåëüíîé íåäîñòàòî÷íîñòè, ò.ê. îäûøêà ýêñïèðàòîðíîãî òèï ïðè âûðàæåííîé ôèçè÷åñêîé íàãðóçêå.
Íà îñíîâàíèè äàííûõ àíàìíåçà ìîæíî âûäåëèòü ôàêòîðû ðèñêà: íàñëåäñòâåííîñòü, ïåðåîõëàæäåíèå, êîíòàêò ñ ïûëüþ ñåíà, êóðåíèå.
Òàêèì îáðàçîì ìîæíî ïîñòàâèòü ïðåäâàðèòåëüíûé äèàãíîç: Áðîíõèàëüíàÿ àñòìà, ñìåøàííîé ôîðìû, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå, ÄÍ0.
-Áðîíõèàëüíàÿ àñòìà, ò.ê. âûäåëåíû ñèíäðîìû: áðîíõèàëüíîé îáñòðóêöèè, ãèïåððåàêòèâíîñòè áðîíõîâ, áðîíõèàëüíîãî ðàçäðàæåíèÿ, äûõàòåëüíîé íåäîñòàòî÷íîñòè. Îäûøêà ýêñïèðàòîðíîãî òèïà, ïðèñòóïû óäóøüÿ, ìàëîïðîäóêòèâíûé êàøåëü, ïðè àóñêóëüòàöèè ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì.
-Ñìåøàííàÿ ôîðìà, ò.ê. â àíàìíåçå âûÿâëåíû àëëåðãè÷åñêèå è íåàëëåðãè÷åñêèå ôàêòîðû.
-Ñðåäíÿÿ ñòåïåíü òÿæåñòè, ò.ê. ïðèñòóïû óäóøüÿ åæåäíåâíûå, íî÷íûå ïðèñòóïû 1 ðàç â íåäåëþ. Åæåäíåâíîå èñïîëüçîâàíèå ëåêàðñòâåííûõ ñðåäñòâ.
-Ôàçà îáîñòðåíèÿ, ò.ê. óñèëèëàñü îäûøêà, ó÷àñòèëèñü ïðèñòóïû óäóøüÿ, êàøåëü.
-ÄÍ 0, ò.ê. îäûøêà âîçíèêàåò ïðè òÿæåëîé ôèçè÷åñêîé íàãðóçêå.
Ïëàí âåäåíèÿ áîëüíîãî
Îáùåêëèíè÷åñêèå èññëåäîâàíèÿ ÎÀÊ (ýîçèíîôèëèÿ, ëåéêîöèòîç, óñêîðåíèå ÑÎÝ), ÁÀÊ, ÎÀÌ, êàë íà ÿ/ã, èììóíîãðàììà)
èññëåäîâàíèå ôóíêöèè âíåøíåãî äûõàíèÿ ( ÑÏÃ, ïðîâîêàöèîííàÿ ïðîáà ñ áåòà- 2- àãîíèñòàìè, ïèêôëîóìåòðèÿ.)
îáùèé àíàëèç ìîêðîòû (ýîçèíîôèëèÿ, áîëüøîå êîëè÷åñòâî ýïèòåëèÿ, ñïèðàëè Êóðøìàíà, êðèñòàëëû Øàðêî-Ëåéäåíà)
ÔÁÑ.
ÝÊÃ, ÝÕÎÊÃ.(ðàñøèðåíèå ïðàâûõ îòäåëîâ ñåðäöà)
Ðåíòãåíîãðàììà â äâóõ ïðîåêöèÿõ
Êîíñóëüòàöèÿ èììóíîëîãà, àëëåðãîëîãà.
Ðåçóëüòàòû ïàðàêëèíè÷åñêèõ èññëåäîâàíèé.
Îáùèé àíàëèç êðîâè îò 6.05.15ã.
Ýðèòðîöèòû- 4.9
Ãåìîãëîáèí -152 ã/ë
ÑÎÝ — 16 ìì/÷
Ëåéêîöèòû | ýîçèíîôèëëû | ï/ÿ | ñ/ÿ | Ëèìôîöèòû | Ìîíîöèòû |
21 | 2 | 1 | 71 | 14 | 2 |
Çàêëþ÷åíèå: ëåéêîöèòîç, óñêîðåíèå ÑÎÝ
Àíàëèç ìîêðîòû îò 8.05.15ã.
Êîëè÷åñòâî — ñêóäíîå öâåò — çåëåíî-ñåðûé. Õàðàêòåð — ñëèçèñòàÿ. Ýîçèíîôèëëû — îòð. Ëåéêîöèòû — 8-10-15 â ïîëå çðåíèÿ. Àëüâåîëÿðíûå ìàêðîôàãè 6-10 â ïîëå çðåíèÿ.
Çàêëþ÷åíèå: ïîâûøåííîå êîëè÷åñòâî ëåéêîöèòîâ, àëüâåîëÿðíûõ ìàêðîôàãîâ.
Àêòèâíûå ôåðìåíòû ñûâîðîòêè êðîâè 8.09.08.
ÀËÒ — 0,15 (0,1-0,7), ÀÑÒ — 0,18 (0,1-0,5)
Âûâîä: áèîõèìè÷åñêèå ïîêàçàòåëè â íîðìå.
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 5.05.15ã.
Áèëèðóáèí îáùèé — 16,0, ìî÷åâèíà — 6,4
Âûâîä: àíàëèçû â íîðìå.
Àíàëèç êàë íà ÿéöà ãëèñòîâ îò 8.05.15ã.
ßéöà íå îáíàðóæåíû.
Àíàëèç ìî÷è îò 8.05.15ã
Öâåò — íàñûùåííûé, ïðîçðà÷íîñòü — ìóòíàÿ, áåëîê — îòðèöàòåëüíûé.
ÝÊÃ îò 9.05.15ã.
Çàêëþ÷åíèå: ðèòì ñèíóñîâûé ñ ×ÑÑ 69 â ìèí, ÝÎÑ âåðòèêàëüíàÿ.
Ðåíòãåíîãðàììà îò 6.05.15ã.
Çàêëþ÷åíèå: Î÷àãîâûõ è èíôèëüòðàòèâíûõ òåíåé íå âûÿâëåíî, ëåãî÷íîé ðèñóíîê óñèëåí, êîðíè ñòðóêòóðíû, ñèíóñû óêîðî÷åíû.
ÔÁÑ îò 6.05.15
Çàêëþ÷åíèå: ïàòîëîãèè íå âûÿâëåíî.
Èññëåäîâàíèå ÔÂÄ
Çàêëþ÷åíèå: Íàðóøåíèå ôóíêöèè âíåøíåãî äûõàíèÿ ïî îáñòðóêòèâíîìó òèïó- îáñòðóêöèÿ ãåíåðàëèçîâàííàÿ, ñðåäíå âûðàæåííàÿ, ïðè íîðìàëüíûõ îáúåìíûõ è åìêîñòíûõ ïîêàçàòåëÿõ. Òåñò ñ áðîíõîëèòèêîì ( áåðîòåê 2 äîçû ) ïîëîæèòåëüíûé, ïîñëå ïðîâåäåíèÿ ïðîáû äîñòîâåðíî óëó÷øèëàñü ïðîõîäèìîñòü áðîíõîâ âñåõ óðîâíåé, âîçðîñ ÎÔÂ1, óìåíüøèëîñü äûõàòåëüíîå ñîïðîòèâëåíèå. Îáñòðóêöèÿ îáðàòèìà.
Êëèíè÷åñêèé äèàãíîç
Òàêèì îáðàçîì, íà îñíîâàíèè äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ (àóñêóëüòàòèâíî : âûñëóøèâàþòñÿ ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì ), äàííûõ àëëåðãîëîãè÷åñêîãî àíàìíåçà ( âûäåëåí àëëåðãè÷åñêèé ôàêòîð (öâåòî÷íàÿ ïûëü,ðåçêèå çàïàõè) è íåàëëåðãè÷åñêèé ( ïîãîäà, ôèçè÷åñêèå íàãðóçêè)),âûïîëíåííûõ ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäàõ äèàãíîñòèêè: â ÎÀÊ — ëåéêîöèòîç, íåçíà÷èòåëüíîå óâåëè÷åíèå ÑÎÝ ãîâîðèò îá îñòðîì âîñïàëèòåëüíîì ïðîöåññå;  àíàëèçå ìîêðîòû — ëåéêîöèòîç, ïîâûøåíèå êîëè÷åñòâà àëüâåîëÿðíûõ ìàêðîôàãîâ — âîñïàëèòåëüíûé ïðîöåññ â îðãàíàõ äûõàíèÿ; ðåíòãåíîãðàììà — óñèëåíèå ëåãî÷íîãî ðèñóíêà ; ïðè èññëåäîâàíèè ôóíêöèè âíåøíåãî äûõàíèÿ — îáñòðóêòèâíûé òèï, ÆÅË íå èçìåíåíà, óìåðåííîå íàðóøåíèå áðîíõèàëüíîé ïðîõîäèìîñòè, ïðîáà ñ áåðîòåêîì ïîëîæèòåëüíàÿ.
Îñíîâûâàÿñü íà âûøåïåðå÷èñëåííûõ äàííûõ ìîæíî ïîñòàâèòü êëèíè÷åñêèé äèàãíîç : Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå, ÄÍ0.
æàëîáà áðîíõèàëüíûé àñòìà
Äèôôåðåíöèàëüíûé äèàãíîç
Áðîíõèàëüíóþ àñòìó ñìåøàííîé ôîðìû ìîæíî äèôôåðåíöèðîâàòü ñ õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíüþ ëåãêèõ. Ïðè ÕÎÁË îòñóòñòâóåò àëëåðãè÷åñêèé ôàêòîð, îáñòðóêöèÿ íåîáðàòèìàÿ èëè ÷àñòè÷íî îáðàòèìàÿ, êîãäà ïðè ÁÀ îíà îáðàòèìà, ÁÀ ÷àùå âñòðå÷àåòñÿ â ìîëîäîì âîçðàñòå, ÕÎÁË, â îñíîâíîì, ó ëþäåé ñòàðøå 40 ëåò, õàðàêòåð òå÷åíèÿ ïðè ÁÀ — âîëíîîáðàçíûé, ïðè ÕÎÁË — ïðîãðåññèðóþùèé, ïðè ÁÀ ýîçèíîôèëèÿ êðîâè, ìîêðîòû; ÎÔÂ1, ÎÔÂ1/ÔÆÅË ïðè ÁÀ — ñíèæåíû èëè â íîðìå, ïðè ÕÎÁË — âñåãäà ñíèæåíû; ñóòî÷íàÿ âàðèàáåëüíîñòü ÏÑ ïðè ÁÀ — áîëüøå 20 %, ïðè ÕÎÁË — ìåíüøå 20 %,ïèêôëóîìåòðèÿ: ïðèðîñò ïðè ÁÀ — áîëåå 15 %, ïðè ÕÎÁË ïðèðîñò ìåíåå 15 %.
Òàêèì îáðàçîì, ìîæíî ïîñòàâèòü äèàãíîç : Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè, ÄÍ0.
Ëå÷åíèå
Âåäåíèå áîëüíîé ñ áðîíõèàëüíîé àñòìîé ïðåäóñìàòðèâàåò øåñòü îñíîâíûõ êîìïîíåíòîâ: 1) îáðàçîâàòåëüíóþ ïðîãðàììó; 2) îöåíêó è ìîíèòîðèíã ñòåïåíè òÿæåñòè áîëåçíè; 3) èñêëþ÷åíèå ôàêòîðîâ, ïðîâîöèðóþùèõ îáîñòðåíèå áîëåçíè, èëè êîíòðîëü íàä íèìè; 4) ðàçðàáîòêó èíäèâèäóàëüíîé ñõåìû ìåäèêàìåíòîçíîãî ëå÷åíèÿ; 5) ðàçðàáîòêó ïëàíà ëå÷åíèÿ îáîñòðåíèÿ áîëåçíè, íåîòëîæíóþ òåðàïèþ ïðè ïðèñòóïå óäóøüÿ è (èëè) àñòìàòè÷åñêîì ñòàòóñå; 6) äèñïàíñåðíîå íàáëþäåíèå.
Îáùåîáðàçîâàòåëüíàÿ ïðîãðàììà ïðåäïîëàãàåò ñàíèòàðíîå îáðàçîâàíèå áîëüíîãî ÁÀ: îí îâëàäåâàåò ìåòîäàìè ïðîôèëàêòèêè ÁÀ, êîòîðûå çíà÷èòåëüíî ïîâûøàþò êà÷åñòâî åãî æèçíè, îöåíèâàåò è çàïèñûâàåò â äíåâíèê îñíîâíûå ñèìïòîìû ñâîåãî çàáîëåâàíèÿ, ïðîâîäèò èíäèâèäóàëüíûé êîíòðîëü çà ïèêîâîé ñêîðîñòüþ âûäîõà ñ ïîìîùüþ ïîðòàòèâíîãî ïèêôëîóìåòðà. Îáíàðóæåííûå èì èçìåíåíèÿ â òå÷åíèè áîëåçíè ïîçâîëÿþò ñâîåâðåìåííî îáðàòèòüñÿ ê âðà÷ó.
Ìåäèêàìåíòîçíàÿ òåðàïèÿ: Èñõîäÿ èç ïàòîãåíåçà áðîíõèàëüíîé àñòìû, äëÿ ëå÷åíèÿ ïðèìåíÿþò áðîíõîðàñøèðÿþùèå ñðåäñòâà (áåòà-2-àäðåíîìèìåòèêè, Ì-õîëèíîáëîêàòîðû, êñàíòèíû) è ïðîòèâîâîñïàëèòåëüíûå ïðîòèâîàñòìàòè÷åñêèå ïðåïàðàòû (ÃÊ, ñòàáèëèçàòîðû ìåìáðàí òó÷íûõ êëåòîê è èíãèáèòîðû ëåéêîòðèåíîâ).
Ïðîòèâîâîñïàëèòåëüíûå ïðîòèâîàñòìàòè÷åñêèå ïðåïàðàòû (áàçèñíàÿ òåðàïèÿ)- Áåêëîìåòàçîí èëè Êðîìîëèí-íàòðèé 800 ìêã â ñóòêè. Ðåêîìåíäóåòñÿ èñïîëüçîâàòü èíãàëÿòîð ñî ñïåéñåðîì.
Áðîíõîðàñèðÿþùèå ïðåïàðàòû: Áåðîòåê 500 ìêã- îí ðàññëàáëÿåò ãëàäêóþ ìóñêóëàòóðó áðîíõîâ è ñîñóäîâ, áëîêèðóåò âûñâîáîæäåíèå ìåäèàòîðîâ âîñïàëåíèÿ è áðîíõîêîíñòðèêöèè èç òó÷íûõ êëåòîê. Ïðèìåíÿåòñÿ ïåðåä îæèäàåìûì ïðèñòóïîì óäóøüÿ (íàïðèìåð, êîíòàêò ñ àëëåðãåíîì, ôèçè÷åñêàÿ íàãðóçêà) ïðåäîòâðàùàþò åãî ïîÿâëåíèå.
Ïðåïàðàòû òåîôèëëèíà ïðîëîíãèðîâàííîãî äåéñòâèÿ. Ýóôèëëèí 2,4% — 10,0 â/â êàïåëüíî íà 200 ìë ôèçèîëîãè÷åñêîãî ðàñòâîðà.
Ïðè áîëåå òÿæåëûõ îáîñòðåíèÿõ ñëåäóåò ïðîâîäèòü êóðñ ïåðîðàëüíûõ êîðòèêîñòåðîèäîâ.
Ïðèìå÷àíèå: åñëè êîíòðîëÿ àñòìû íå óäàåòñÿ äîñòè÷ü, ÷òî âûðàæàåòñÿ áîëåå ÷àñòûìè ñèìïòîìàìè, óâåëè÷åíèåì ïîòðåáíîñòè â áðîíõîäèëàòàðîðàõ, èëè ïàäåíèåì ïîêàçàòåëåé ÏÑÂ, òî ñëåäóåò íàçíà÷àòü ëå÷åíèå ñòóïåíè ¹ 4.
Ñèìïòîìàòè÷åñêîå ëå÷åíèå. Äëÿ óëó÷øåíèÿ äðåíàæíîé ôóíêöèè áðîíõèàëüíîãî äåðåâà è óìåíüøåíèÿ âÿçêîñòè ìîêðîòû èñïîëüçóþòñÿ îòõàðêèâàþùèå ñðåäñòâà. Ðåêîìåíäóþòñÿ ñåêðåòîëèòè÷åñêèå ïðåïàðàòû, Êàëèÿ éîäèä ÿâëÿåòñÿ íàèáîëåå ñèëüíûì îòõàðêèâàþùèì ñðåäñòâîì, íàçíà÷àåòñÿ ïî 1 ñò. ëîæêå 3 % ðàñòâîðà 5-6 ðàç â äåíü ïîñëå åäû, íå áîëåå 5 äí ïîäðÿä. Íàñòîé òåðìîïñèñà — 0,8-1 ã íà 200 ìë âîäû — íàçíà÷àåòñÿ äî åäû ïî 1 ñò. ëîæêå 5-6 ðàç â äåíü. Õîðîøèé ýôôåêò íàáëþäàåòñÿ îò óëüòðàçâóêîâûõ èíãàëÿöèé òðèïñèíà, õèìîïñèíà è äðóãèõ ôåðìåíòîâ.
ËÔÊ. Ýôôåêòèâíûìè íåìåäèêàìåíòîçíûìè ìåòîäàìè ñèìïòîìàòè÷åñêîãî ëå÷åíèÿ áîëüíûõ ñ ÁÀ ÿâëÿþòñÿ äûõàòåëüíàÿ ãèìíàñòèêà, ìàññàæ ãðóäíîé êëåòêè, ïîñòóðàëüíûé äðåíàæ, èãëîðåôëåêñîòåðàïèÿ. Äûõàòåëüíàÿ ãèìíàñòèêà âêëþ÷àåò òàêèå óïðàæíåíèÿ, êàê ïîòÿãèâàíèå, ìàõîâûå äâèæåíèÿ ðóêàìè (êîëêà äðîâ), ïðè÷åì ïðè ðàçâåäåíèè èëè ïîäúåìå ðóê ñëåäóåò äåëàòü ìàêñèìàëüíî ãëóáîêèé âäîõ, à ïðè îïóñêàíèè ðóê — ôîðñèðîâàííûé ãëóáîêèé âûäîõ.  íåêîòîðûõ ñëó÷àÿõ ïðèìåíÿþòñÿ ïîâåðõíîñòíîå äûõàíèå ïî Áóòåéêî, ïàðàäîêñàëüíàÿ äûõàòåëüíàÿ ãèìíàñòèêà ïî Ñòðåëüíèêîâîé (âäîõ äåëàþò ïðè íàêëîíå êîðïóñà âïåðåä, âûäîõ — ïðè ðàçãèáàíèè). Øèðîêî èñïîëüçóþòñÿ íåáóëÿòîðû — ïðèáîðû, ñîçäàþùèå ñîïðîòèâëåíèå äûõàíèþ.
Ñ öåëüþ ïðîôèëàêòèêè âîñïàëèòåëüíûõ è èíôåêöèîííûõ çàáîëåâàíèé îðãàíîâ äûõàíèÿ ìîæíî íàçíà÷èòü èììóíîñòèìóëèðóþùèé ïðåïàðàò — ÈÐÑ-19 ïî 2 âïðûñêèâàíèÿ/ ñóòêè â êàæäóþ íîçäðþ â òå÷åíèå 2 íåäåëü.
Ïðîãíîç
 îòíîøåíèè çäîðîâüÿ áëàãîïðèÿòíûé, ò.ê. ñîáëþäàÿ ðåêîìåíäàöèè âðà÷à ìîæíî ïðèâåñòè çàáîëåâàíèå ê äëèòåëüíîé ñòîéêîé ðåìèññèè. Äëÿ æèçíè è òðóäîñïîñîáíîñòè áëàãîïðèÿòíûé, ò.ê. îäûøêà âîçíèêàåò òîëüêî âî âðåìÿ îáîñòðåíèÿ çàáîëåâàíèÿ, ïðè òÿæåëîé ôèçè÷åñêîé íàãðóçêå.
Öåëü ëå÷åáíî-ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèé ñîñòîèò â òîì, ÷òî áû íå çàòÿãèâàòü ïðîöåññ, òàê êàê îáîñòðåíèå âîñïàëèòåëüíîãî çàáîëåâàíèÿ, ïåðåîõëàæäåíèÿ ïî íåâîëå óõóäøàåò ñîñòîÿíèå îðãàíèçìà áîëüíîãî è â èòîãå ìîæåò ïðèâåñòè ê ñòàäèè äåêîìïåíñàöèè çàáîëåâàíèÿ.
Äíåâíèê íàáëþäåíèÿ
07.05.15ã. Ñîñòîÿíèå áîëüíîé ñðåäíåé ñòåïåíè òÿæåñòè, æàëîáû íà îäûøêó ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå .Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, óìåðåííî óâëàæíåíû, t òåëà 36.5 Ñ, îðãàíû äûõàíèÿ: ãðóäíàÿ êëåòêà ïðè ïàëüïàöèè áåçáîëåçíåííà, ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà, àóñêóëüòàòèâíî -îñëàáëåíèå âåçèêóëÿðíîãî äûõàíèÿ, ñóõèå õðèïû, ×Ä — 18 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñêóëüòàòèâíî: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 140/100 ìì.ðò.ñò..
9.05.15ã. Ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå , æàëîá íå ïðåäúÿâëÿåò . Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, óìåðåííî óâëàæíåíû. t òåëà 36.6 Ñ, îðãàíû äûõàíèÿ: ïðè ïàëüïàöèè áåçáîëåçíåííà, ïåðêóòîðíî-ÿñíûé ëåãî÷íîé çâóê, àóñêóëüòàòèâíî — âåçèêóëÿðíîå äûõàíèå îñëàáëåíî, õðèïîâ íåò, ×Ä — 18 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñê: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 130/90 ìì.ðò.ñò..
12.05.15ã. Ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå, æàëîá íå ïðåäúÿâëÿåò â íàñòîÿùåå âðåìÿ. Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, è îáû÷íîé âëàæíîñòè. t òåëà 36.6 Ñ, îðãàíû äûõàíèÿ: ãðóäíàÿ êëåòêà ïðè ïàëüïàöèè áåçáîëåçíåííà, ïåðêóòîðíî-ÿñíûé ëåãî÷íîé çâóê, àóñêóëüòàòèâíî — âåçèêóëÿðíîå äûõàíèå, õðèïîâ íåò, ×Ä — 17 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñêóëüòàòèâíî: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 120/80 ìì.ðò.ñò.
Ñïèñîê ëèòåðàòóðû
1. Ð.Ì. Õàèòîâ «Èììóíîëîãèÿ», 2009ãîä
2. Äèàãíîñòèêà è ëå÷åíèå èììóíîïàòîëîãè÷åñêèõ çàáîëåâàíèé» À.Ï. Êîëåñíèêîâ, À.Ñ. Õîáàðîâ.
3. Ìàøêîâñêèé Ì.Ä. Ëåêàðñòâåííûå ñðåäñòâà ÷àñòü 1 è 2. Ìîñêâà, Ìåäèöèíà, 2012 ãîä.
4. À.È. Ìàðòûíîâ. «Âíóòðåííèå áîëåçíè» â äâóõ òîìàõ. Ìîñêâà «ÃÎÝÒÀÐ — ÌÅÄ», 2013 ãîä.
4. Ñïðàâî÷íèê Âèäàëü 2003. Ì.: ÀñòðàÔàðìÑåðâèñ, 2011ã. 1488 ñòð.
Ðàçìåùåíî íà Allbest.ru
…