Облитерирующий атеросклероз периферических артерий лечение
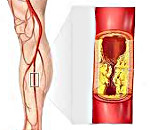
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
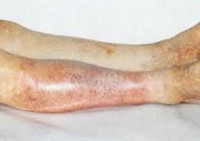
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Атеросклероз периферических артерий — заболевание периферических артерий с хроническим течением. Образуется сег-ментарное препятствие кровотоку или сужение просвета аорты и её главных ветвей, вызывающее выраженное уменьшение или прекращение кровотока, обычно в аорте и артериях нижних конечностей. В результате возникают неприятные ощущения, ишемия, трофические язвы и гангрена. Одновременно в процесс могут быть вовлечены брыжеечные и чревные артерии.
Частота увеличивается с возрастом (параллельно заболеваемости атеросклерозом). Преобладающий возраст — пожилой. Преобладающий пол — мужской (2:1), Факторы риска
Курение
Сахарный диабет
Гиперлипидемия
Артериальная гипертёнзия
Чрезмерное физическое напряжение. Патоморфология
Тромбы в просвете артерии
Кальцинированные включения в средней оболочке окклюзированного сосуда, атеро-матозные бляшки внутренней оболочки. •
Клиническая картина
Перемежающаяся хромота
Систолический шум над поражёнными артериями. Точки аускультации
Позади угла нижней челюсти (бифуркация сонной артерии и начальный отдел внутренней сонной артерии)
Место прикрепления грудино-ключично-сосцевид-ной мышцы к ключице (начальный сегмент общей сонной артерии, подключичная артерия)
Под мечевидным отростком (брюшная аорта, чревный ствол)
От пупка по направлению к точкам между внутренней и средней третями паховой связки (правая и левая подвздошные артерии)
Паховая складка (бедренная артерия)
Подколенная ямка (подколенная артерия).
Точки пальпации артерий нижней конечности
Бедренная артерия — середина пупартовой связки
Подколенная артерия — подколенная ямка
Задняя большеберцовая артерия — позади медиальной лодыжки
Тыльная артерия стопы — от середины межлодыжечнои линии к первому межпальцевому промежутку.
Классификация облитерирующего атеросклероза
Стадия I — боль в икроножных мышцах появляется при спокойной ходьбе на дистанцию 1 км
НА — пациент до, прявления болей может пройти более 200 м
ИБ — пациент до появления болей может пройти менее 200 м обычным шагом
III — боли возникают в покое и при ходьбе на расстояние до 25 м
IV — язвенно-некротические изменения нижних конечностей.
Лабораторные исследования
Время кровотечения
ПТИ
Глюкоза плазмы
Холестерин
Фибриноген
Фибриноген В. Специальные исследования
Неинвазивные
Посегментное измерение АД (снижено дистальнее артериального стеноза или окклюзии) на разных уровнях руки или ноги до и после физической нагрузки
Лодыжечно-плечевой показатель (ЛПП) — отношение АД в области голеностопного сустава к АД в плечевой артерии
Больные с жалобами на перемежающуюся хромоту обычно имеют ЛПП ниже 0,8 (в норме 1,0)
У пациентов с болями в покое ЛПП — менее 0,5. При индексе ниже 0,4 возможен некроз тканей конечности
Величина ЛПП ложно завышена при кальцификации артерий (обычно при сочетании атеросклероза и сахарного диабета)
Реовазография
Допплеровское дуплексное исследование.
Инвазивные методы
Внутривенная ангиография с цифровой обработкой изображения
Артериальная ангиография с цифровой обработкой
Обычная артериография — стандартный метод оценки сосудистых заболеваний. Контрастное вещество вводят в артериальное русло либо путём пункции брюшной аорты в поясничной области (транслюмбальная аортография), либо путём пункции бедренной артерии специальным зондом, продвигаемым на нужное расстояние. Последовательно, по мере нисхождения контрастного вещества к периферии, производят серию рентгеновских снимков. Дифференциальный диагноз
Облитерирующий тромбангиит (воспалительное заболевание, чаще развивающееся у молодых курящих мужчин)
Острая артериальная непроходимость
Фиброзно-мы-шечная дисплазия периферических сосудов (редкое заболевание)
Люмбоишиалгия — результат травмы и/или сдавления спинного мозга или его корешков (обычно травмы конского хвоста спинного мозга).
Остеоартроз бедренных и коленных суставов.
Лечение: Режим
В стадии I и ПА стадии режим амбулаторный
На более тяжёлых стадиях — госпитализация для хирургического лечения
Физическая активность: не следует допускать нагрузок, вызывающих боль. Диета № 10с, способствующая снижению содержания холестерина в сыворотке крови (см. Атеросклероз); при ожирении
нормализация массы тела. Хирургическое лечение
Показания для хирургического лечения — НБ (при быстром прогрессировании), III-IV стадии заболевания.
Малошвазивный метод: артериальная дилатация области стеноза посредством раздувания баллонного катетера -неоперативный способ, приводящий к раздавливанию атеро-.склеротических бляшек.
Дилатацию проводит врач-ангиолог во время ангиографии. Ангио-графический катетер меняют на баллонный и под контролем электронно-оптического преобразователя подводят к области стеноза. Затем баллон раздувают кислородом или инертным газом под давлением 4-8 атм.
Артериальная дилатация может осложниться дистальной эмболией и разрывом сосуда в области дилатации, возникающими в 3-5% случаев.
Длительность проходимости сосуда после баллонной дилатации зависит от локализации поражения. Дилатация подвздошных и бедренных артерий даёт хорошие результаты, но проходимость небольших артерий восстанавливается на гораздо меньший срок.
Открытые виды хирургических вмешательств.
Шунтирующие операции: аорто-бедренное шунтирование синтетическим протезом, бедренно-подколенное и бедренно-большеберцо-вое шунтирование аутовеной
Проходимость аутовенозного шунта в течение 5 лет сохраняется у 65-80% пациентов, конечность удаётся спасти в 90% случаев
Основная причина смерти после опе-
рации — ИМ. Поэтому до проведения операции у больных следует выявлять скрытую коронарную недостаточность и лечить ИБС.
Эндартерэктомия — вскрытие просвета и удаление атероматозной бляшки вместе с внутренней оболочкой. Применяют только при локальных поражениях аорты или общих подвздошных артерий. t Поясничная симпатэктомия помогает больным с заболеваниями артерий нижних конечностей, не поддающимися реконструкции
Хороших результатов можно достичь у больных с умеренными болями в покое, небольшими поверхностными язвами кожи или у пациентов, имеющих ЛПП более 0,3
Данная процедура редко показана больным с сахарным диабетом, т.к. у многих из них происходит аутосимнатжтомия.
Ампутация в некоторых случаях может не только сохранить жизнь, но и способствовать реабилитации больного. Приблизительно 50% ампутаций приходится на случаи, осложнённые сахарным диабетом. Показания к ампутации:
Невозможность проведения реконструкции поражённых сосудов
Обширная гангрена части стопы
Сепсис, особенно вызванный газообразующими микроорганизмами
Неспособность к самостоятельному передвижению (даже поcле успешной реваскуляризации).
Лекарственная терапия
Пентоксифиллин по 400 мг 3 р/сут. Следует с осторожностью применять при лабильном АД, сердечной недостаточности, склерозе коронарных сосудов, нарушениях функций печени и почек, в сочетании с антигипертензивными и про-тиводиабетическими препаратами.
Аспирин (ацетилсалициловая кислота).
Гйполипидемические средства (ловастатин, липостабил).
Ганглиоблокаторы (бензогексоний, димеколин).
Андекалин.
Ксантинола никотинат по 0,5-1 г 2-3 р/сут после еды. Противопоказан при кровотечении, ИМ, выраженной сердечной Недостаточности, язвенной болезни в стадии обострения. Сле-дат с осторожностью применять при лабильном АД, беременности, в сочетании с антигипертензивными препаратами.
.Никотиновая кислота, никошпан.
Антигипоксанты (витамин Е).
Витамины группы В, аскорбиновая кислота.
Солкосерил. Физиотерапия
Диадинамические токи, диатермия поясничной Области, баротерапия
Бальнеотерапия: сероводородные ванны (Пятигорск, Сочи-Мацеста).
Осложнения
Трофические язвы
Тромбоз сосуда
Гангрена. Лечение к прогноз
Течение варьирует от медленно прогрессирующего с незначительной симптоматикой до быстрого ухудшения, при- водящего к необходимости хирургического вмешательства
Прогноз относительно благоприятен. Только у 10% пациентов в течение 10 лет болезнь прогрессирует до степени выраженной ишемии конечности
Выживаемость таких больных достаточно высока (5-летняя — 73%, 10-летняя — 38%)
Самая частая причина смерти — атеросклеротическое поражение коронарных артерий. Синонимы. Атеросклероз артерий конечностей
Облитерирующий атеросклероз
См. также
Хромота перемежающаяся, Окклюзии артерий острые,
Атеросклероз
Сокращение. ЛПП — лодыжечно плечевой показатель.
МКБ. 170.2 Атеросклероз артерий конечностей


