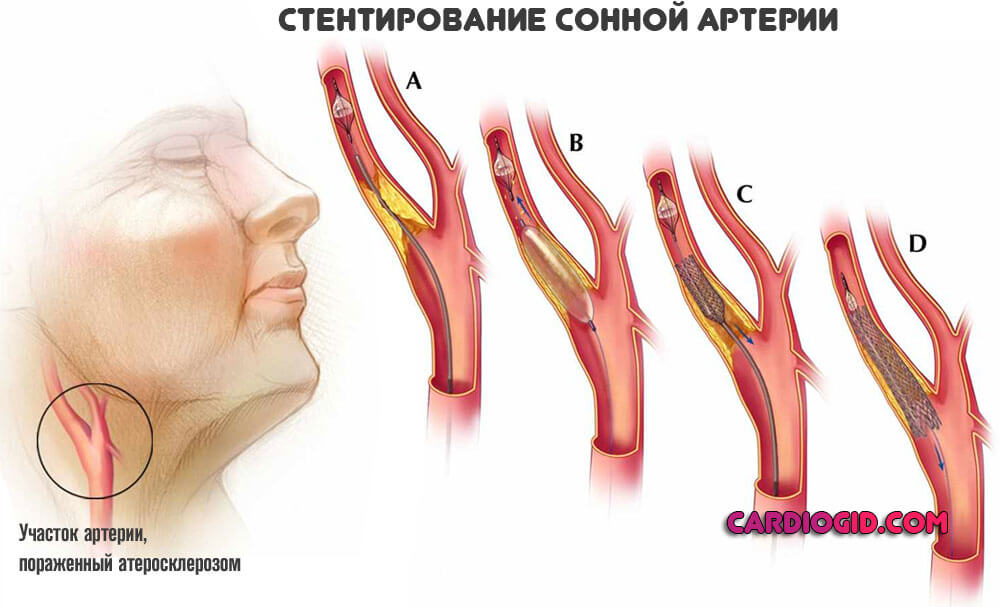
Новые рекомендации по атеросклерозу
«Ключевая стратегия этих гайдлайнов – чем ниже, тем лучше, вплоть до очень низких значений ЛПНП, – так определил изменения сопредседатель рабочей группы, профессор Колин Байгент из Оксфордского университета. – Пациентам с высоким риском рекомендуется максимально снизить ЛПНП».
«Мы также рекомендуем лечить статинами агрессивно, в высоких дозах с возможностью добавления эзетимиба и ингибиторов PCSK9 для достижения целей. Это еще одно важное изменение по сравнению с прошлым документом», – добавил сопредседатель рабочей группы, профессор Франсуа Мач из Университетской клиники Женевы.
1. Методы визуализации ССС для оценки риска атеросклеротических ССЗ
a. Артериальные (сонные и/или бедренные) бляшки на УЗИ следует рассматривать как модификатор риска у пациентов с низким или умеренным риском;
b. Определение коронарного кальция при выполнении КТ следует рассматривать как модификатор риска у бессимптомных пациентов с низким или средним риском.
2. Липидный анализ для оценки риска ССЗ
a. Измерение Лп (a) необходимо проводить минимум один раз в течение жизни каждого взрослого человека, чтобы выявить лиц с очень высоким наследственными уровнями Лп (a) более 180 мг/дл (более 430 нмоль/л); риск атеросклеротических ССЗ в течение жизни у них эквивалентен риску при гетерозиготной семейной гиперхолестеринемии.
3. Медикаментозная терапия гипертриглицеридемии
a. Пациентам высокого риска (или выше) с уровнем триглицеридов 1,5 – 5,6 ммоль/л (135 – 499 мг/дл), несмотря на лечение статинами, следует рассматривать прием Омега-3 ПНЖК (икосапент этил дважды по 2 г/день) в сочетании со статинами.
4. Лечение пациентов с гетерозиготной СГХ
a. Пациенты с СГХ с очень высоким риском (для первичной профилактики):
снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл).
5. Лечение дислипидемии у пожилых пациентов
a. До 75 лет: лечение статинами для первичной профилактики рекомендуется в зависимости от уровня риска;
b. Старше 75 лет: можно рассмотреть возможность назначения статинов для первичной профилактики при высоком и очень высоком риске.
6. Лечение дислипидемии при СД
a. СД2, очень высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл);
b. СД2, высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,8 ммоль/л (менее 70 мг/дл);
c. СД1, очень высокий риск, высокий риск: рекомендуются статины:
d. Следует рассмотреть вопрос интенсификации терапии статинами перед назначением комбинированной терапии;
e. Если не достигнуты целевые значения, следует рассмотреть вопрос назначения статина в комбинации с эзетимибом;
f. Терапия статинами не рекомендуется пациентам в пременопаузе с СД, которые не используют адекватную контрацепцию.
7. Гиполипидемическая терапия у пациентов с ОКС
a. Пациенты с ОКС, у которых ХС ЛПНП не достигают целевых значений (несмотря на прием максимально переносимых доз статина и эзетимиба), следует рассмотреть раннее назначение ингибитора PCSK9 (если возможно, во время госпитализации).
Примечания: Лп – липопротеин; ОКС – острый коронарный синдром; СГХ – семейная гиперхолестеринемия; СД – сахарный диабет; ССЗ – сердечно-сосудистые заболевания; ССС – сердечно-сосудистая система.
Источник
На
прошедшем в Париже европейском конгрессе кардиологов были представлены
обновленные рекомендации Европейского общества кардиологов (ESC) и Европейского
общества атеросклероза (EAS)
по диагностике и лечению дислипидемий.
За три года, прошедших с момента публикации
предыдущей версии рекомендаций, было завершено несколько крупных и значимых
исследований, существенно повлиявших на основные позиции в новом документе, наиболее
существенно – на целевые уровни холестерина липопротеинов низкой плотности
(ХС-ЛПНП).
Учитывая данные, накопленные в обсервационных,
рандомизированных, а также исследованиях менделевской рандомизации, в документе
была выделена отдельная глава, посвященная причинной роли ХС-ЛПНП в развитии
атеросклеротических сердечно-сосудистых заболеваний (АССЗ); также обсуждаются
эффекты повышенного уровня триглицеридов, липопротеина(а) и апоB.
В разделе стратификации риска изменения
затронули основной инструмент определения риска у пациентов без АССЗ – шкалу SCORE. В ее новой версии добавлен
возраст 70 лет, а также исключено значение общего холестерина 8 ммоль/л, т.к.
только его наличие уже относит пациента к группе высокого риска.
Подчеркивается, что Россия входит в список стран, для которых даже специально
откалиброванная шкала SCOREможет недооценивать
риск.
К факторам, модифицирующим оценку
риска по шкале SCORE,
добавлена неалкогольная жировая болезнь печени.
Были усилены позиции визуализирующих
методик в оценке риска. Так, определение бляшки в сонных или бедренных артериях
при ультразвуковом исследовании, а также индекс коронарного кальция
предлагается рассматривать как модификатор риска у пациентов с низким и
промежуточным риском (класс IIa).
Примечательно, что позиция, касающаяся визуализации бляшек, в рекомендациях по
ведению пациентов с хроническим коронарным синдромом, представленных на этом же
конгрессе, получила класс IIb.
По сравнению с предыдущими
рекомендациями, к признакам, классифицирующим пациента в ту или иную категорию
риска, добавились:
— в случае очень высокого риска – рано
начавшийся сахарный диабет (СД) 1 типа, продолжающийся более 20 лет и семейная
гиперхолестеринемия с хотя бы одним большим фактором риска;
— в случае высокого риска – семейная
гиперхолестеринемия в отсутствие других больших факторов риска, уточнено
положение относительно наличия СД: в категорию высокого риска теперь попадают
пациенты с СД, но без поражения органов-мишеней, а также с СД, продолжительностью,
равной или более 10 лет, и другим дополнительным фактором риска;
— в случае промежуточного риска –
СД (у пациентов до 35 лет – для 1-го типа и до 50 лет – для 2-го) и
продолжительность СД менее 10 лет.
Учитывая данные об атерогенном потенциале
липопротеина(а), добавилась позиция, рекомендующая его измерение хотя бы 1 раз
в жизни для любого взрослого человека, а его значения, превышающие 430 ммоль/л,
эквивалентны по риску наличию гетерозиготной семейной гиперхолестеринемии
(класс IIa).
Если раньше (2016 г.) оценка апоВ
была была рекомендована в качестве альтернативного маркера риска
преимущественно пациентам с высоким уровнем триглицеридов (класс IIa), то в новой версии документа
(2019 г.) апоВ рекомендуется определять с целью оценки риска не только у
пациентов с гипертриглицеридемией, но и при наличии СД, ожирения или
метаболического синдрома, а также при низком уровне ХС-ЛПНП (класс I).
В лечении дислипидемий наиболее
значимым изменением стало уменьшение целевых уровней ХС-ЛПНП для всех категорий
риска, за исключением низкого (сохранилось значение < 3 ммоль/л). Так, при
промежуточном риске целевой уровень ХС-ЛПНП снизился с < 3 до < 2.6 ммоль/л,
при высоком – с < 2.6 до < 1.8 ммоль/л, при очень высокого с < 1.8 до
< 1.4 ммоль/л. С одной стороны, подобные изменения являются закономерным
следствием ранее опубликованных рандомизированных исследований (FOURIER, ODYSSEYOUTCOMES) и мета-анализов, подтвердивших
концепцию «чем ниже, тем лучше», с другой, значение 1.4 ммоль/л, учитывая
низкую вероятность его достижения только при терапии статинами, представляется
не до конца обоснованным. В указанных рандомизированных исследованиях
дополнительная липидснижающая терапия назначалась при недостижении целевого
уровня ХС-ЛПНП (на тот момент < 1.8 ммоль/л), тогда как концепция снижения
ХС-ЛПНП < 1.4 ммоль/л специально не тестировалась. В этой связи логично
вспомнить выпущенные в прошлом году рекомендации ACC/AHAпо лечению дислипидемий, где
назначение дополнительной липидснижающей терапии рекомендовано пациентам очень
высокого риска только в случае вторичной профилактики при недостижении целевого
(< 1.8 ммоль/л) уровня ХС-ЛПНП на максимально переносимой дозе статина, что
полностью соответствует дизайну упомянутых исследований.
Укреплена позиция статинов при
терапии гипертриглицеридемии с целью снижения риска сердечно-соудистых событий
у пациентов высокого риска. Так, если раньше их назначение имело класс IIb, то в новых рекомендациях при
уровне триглицеридов > 2.3 ммоль/л – получило класс I. Нашли отражение в новых
рекомендациях и относительно неожиданные позитивные результаты исследования REDUCE-IT. Теперь у пациентов высокого
риска, получающих статины и имеющих уровень триглицеридов в диапазоне 1.5-5.6
ммоль/л, рекомендовано добавление к терапии этил-эйкозапентаеновой кислоты в
дозе 4 г/сутки (класс II a). Фибраты
для лечения гипертриглицеридемии не показаны (IIb).
Усилена позиция стартовой
низкодозовой терапии статинами у пожилых пациентов с нарушением функции почек
(с IIaдо Iкласса), однако подчеркивается, что
при первичной профилактике после 75 лет, липидснижающая терапия может быть
рассмотрена только в случае высокого риска и выше (класс IIb).
Учитывая выполненные недавно
исследования (JUPITER,
CANTOS, CIRT), в рекомендациях добавлена
секция, посвященная воспалению как терапевтической цели для снижения риска АССЗ,
однако конкретные рекомендации пока обозначены не были.
Подводя итог вышесказанному, ключевым
в новых рекомендациях является акцент на выделении пациентов очень высокого
риска и назначении агрессивной липидснижающей терапии этой подгруппе больных –
подчеркивается, что абсолютное снижение сердечно-сосудистого риска зависит от
величины исходного риска и интенсивности снижения ХС-ЛПНП.
Источники:
1.
MachF, BaigentC, CatapanoA, KoskinasK, CasulaM, BadimonL, etal. EurHeartJ. 2019. doi: 10.1093/eurheartj/ehz455. [Epub ahead
of print].
2.
Grundy S, Stone N, Bailey A, Beam C, Birtcher K,
Blumenthal R, et al. Circulation. 2019;139(25)e1082-e1143.
Источник
В популярном on-line журнале «Money Digest» в декабре 2019 года прошла дискуссия врачей-экспертов по новым клиническим рекомендациям по терапии атеросклероза. Ниже представлена краткая стенограмма беседы.

Манеш Патель, MD: В патогенезе атеросклероза, я думаю, что одна из важных вещей, которую следует выделить, это не просто травма, которую, а непрерывный процесс нашей реакции на травму.
Биология — это постоянная попытка инь и ян сохранять гомеостатическое состояние. И поэтому, когда происходит атеросклероз или тромбоз, это происходит постоянно.
Надо сказать, что с аспирином или ранней антиагрегантной терапией мы много внимания уделяли антиагрегантам. А затем антагонистам витамина К, такими как варфарин. Мы сосредоточились на широких, неспецифических антикоагулянтах.
Таким образом, новая эра новых терапевтических методов начала учить нас мыслить шире. Я бы сказал, что мы думаем то же самое о холестерине, липидах и воспалении. И мы начинаем узнавать это о других патологических процессах.
Дипак Л. Бхатт, доктор медицинских наук, магистр здравоохранения: В связи с этим, возможно, вы можете познакомить нашу аудиторию с общими рекомендациями по атеросклерозу. Мы немного сосредоточились сейчас на антитромботической терапии. Но тем не менее, если у кого-то есть атеросклероз, что вы делаете?
Манеш Патель, MD: Я думаю это справедливо, потому что моя жена — врач первичной помощи, и она часто говорит мне: «Можете ли вы скомпоновать все эти причудливые вещи в практические рекомендации, в то, что мне нужно в клинике?»
Действительно, много людей в опасности. Известно ли им клинические проявления атеросклеротического процесса? Одно предостережение: мы часто думаем о том, что пациенты, страдающие сахарным диабетом должны быть проинформированы о клинических проявлениях атеросклероза.
Но кроме этого, есть первичная профилактика, а также — вторичная. Начну с более легкой группы, группы вторичной профилактики, людей, перенесших сердечный приступ, либо инсульт. Для этих пациентов, помимо антитромбоцитарной терапии, о которой мы поговорим через секунду, есть холестерин или то, что я назову липидными рекомендациями.
И эти рекомендации по липидам продолжают показывать нам, что на самом деле гипотеза говорит, что, если вы можете снизить уровень ЛПНП до минимально возможного уровня, а текущие рекомендации составляют менее 70 мг/дл, то у пациентов меньше сердечно-сосудистых событий.
На научных сессиях Американской ассоциации кардиологов также были представлены рекомендации для пациентов с инсультом, указывающие на необходимость снижать уровень ЛПНП. Это линейная зависимость?
Таким образом, первая рекомендация для врачей первичной медицинской помощи, заключается в том, что, если у вашего пациента есть сердечно-сосудистое заболевание, понизьте уровень холестерина ЛПНП ниже 70 мг/дл, обычно посредством статинов, но существует множество других способов терапии.
Кроме того, есть некоторые новые методы лечения, о которых вы, конечно, можете подумать в дополнение к терапии статинами для снижения ЛПНП. Вы провели исследований и можете рассказать нам о триглицеридах или других исследованиях AIM.
Дипак Л. Бхатт, MD, MPH: Джон, мне просто интересно узнать о диабете. Он, безусловно, повышает риск атеросклероза. Что происходит в отношении свертывания крови? Есть немало написанного о тромбоцитах и о том, что, возможно, они более агрессивные у пациентов с диабетом. Как насчет крови, она тоже агрессивная?
Джон Эйкельбум, MBBS, MSc, FRCPC: Да, абсолютно. И я думаю, что это говорит о концепции атеротромбоза, потому что при диабете и дисгликемиии активируется коагуляция. Мы знаем, что мы получаем активацию тромбоцитов. Существует история устойчивости к аспирину, когда из-за более быстрого воспроизводства тромбоцитов они не блокируются эффективно в течение 24-часового интервала приема аспирина.
И мы знаем, что тромбоциты, например, производят больше тромбоксана; чем выше уровень HbA1c [гемоглобина A1C], тем больше вырабатывается тромбоксана. Я думаю, что с диабетом совершенно ясно, что это не только метаболический процесс, но и протромботический процесс.
Дипак Л. Бхатт, MD, MPH: Что если у кого-то стабильная стенокардия, но у него катетеризация, у него нет ишемической болезни, стресс-теста и ишемии, это действительно вторичная профилактика? Или, скажем, кто-то находится в первичном профилактическом лагере, но по какой-то причине, правильно или неправильно, он получает ангиограмму КТ, на которой видна бляшка в коронарных артериях, но у него нет симптомов. Это на самом деле риск. Как вы справляетесь с этим в реальной жизни?
Вамси Кришна, доктор медицины: Я полностью согласен с тобой. Я часто сталкиваюсь с кальцификацией коронарных артерий. Как вы справляетесь с пациентом такого типа? Когда мы делаем IVUS [внутрисосудистое ультразвуковое исследование] или OCT [оптическая когерентная томография], мы видим фиброатеромы с тонкой крышкой. Мы видим дистальную эмболизацию, даже когда делаем ангиограммы.
Пациенты могут быть субклиническими, и, на ваш взгляд, реальность такова, что по мере того, как нам будет доступно больше биомаркеров для тестирования, мы сможем более конкретно определить тип терапии, которую мы можем предложить этим пациентам. Я думаю, что то, что я заметил в клинике, это возможность использовать соответствующую методику лечения, основанную на рекомендациях.
И руководящие принципы ACC [Американского колледжа кардиологов] 2019 года проделали довольно хорошую работу, включив новые биомаркеры:
- LPa [липопротеин-маленький-а],
- hs-CRP [высокочувствительный С-реактивный белок],
- CAC [кальций коронарной артерии].
Поэтому я говорю своим коллегам, занимающимся первичной медицинской помощью, что я использую имеющиеся у нас рекомендации с последними наборами данных, чтобы помочь принять более обоснованное решение, не обязательно ожидая, когда у пациента разовьется осложнение, прежде чем принимать решение о снижении уровня холестерина или лечении артериального давления. и др.
Источник
СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ
- АГ – артериальная гипертензия
- АЛТ – аланинаминотрансфераза
- ВИЧ – вирус иммунодефицита человека
- ВГН – верхняя граница нормы
- ДГК – докозагексаеновая кислота
- ЖКТ – желудочно-кишечный тракт
- ИБС – ишемическая болезнь сердца
- КТ – компьютерная томография
- КФК – креатинфосфокиназа
- ЛВП – липопротеиды высокой плотности
- ЛНП – липопротеиды низкой плотности
- ЛОНП – липопротеиды очень низкой плотности
- ЛП(a) – липопротеид (a)
- ЛПП – липопротеиды промежуточной плотности
- МКБ – Международная классификация болезней
- ОКС – острый коронарный синдром
- ОХС – общий холестерин
- ПНЖК – полиненасыщенные жирные кислоты
- РКИ – рандомизированные контролируемые исследования
- рСКФ – расчетная скорость клубочковой фильтрации
- САД – систолическое артериальное давление
- СГХС – семейная гиперхолестеринемия
- СД – сахарный диабет
- ССЗ – сердечно-сосудистые заболевания
- ССР – сердечно-сосудистый риск
- ТГ – триглицериды
- УЗИ – ультразвуковое исследование
- ХБП – хроническая болезнь почек
- ХС ЛВП – холестерин липопротеидов высокой плотности
- ХС ЛНП – холестерин липопротеидов низкой плотности
- ЧКВ – чрескожное коронарное вмешательство
- ЭПК – эйкозапентаеновая кислота
- ANGPTL3 – ангиопоэтин-подобный белок 3
- Аро А1 – аполипопротеид A1
- АроВ – аполипопротеид В
- EAS – Европейское общество атеросклероза (European Atherosclerosis Society)
- EMA – Европейское агентство по лекарственным средствам (European Medicines Agency)
- ESC – Европейское общество кардиологов (European Society of Cardiology)
- HbA1c – гликозилированный гемоглобин
- PCSK9 – пропротеиновая конвертаза субтилизин/кексин типа 9
- SCORE – шкала системной оценки коронарного риска (Systemic Coronary Risk Evaluation)
1. ПРЕДИСЛОВИЕ
Данные рекомендации представляют основанную на доказательствах официальную позицию Европейского общества кардиологов (ESC) и Европейского общества атеросклероза (EAS). Документ разработан на основе тщательного изучения научных и клинических данных, имеющихся на момент его публикации, и преследует целью содействие информированному общению медицинского работника с пациентом на темы сердечно-сосудистого риска (ССР), пользы принятия и поддержания здорового образа жизни, а также пользы ранней модификации липид-ассоциированного ССР. Тем не менее решение о тактике ведения должно быть принято медицинским работником с учетом состояния здоровья конкретного пациента.
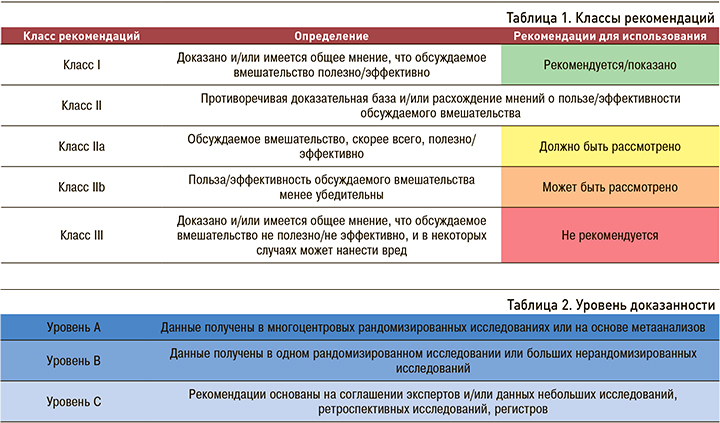
Экспертами проведена критическая оценка диагностических и лечебных процедур, включая оценку соотношения «риск–польза». Классы рекомендаций и уровни доказанности различных стратегий ведения были взвешены и классифицированы в соответствии с известными градациями (табл. 1, 2).
2. ВВЕДЕНИЕ
Предыдущие рекомендации ESC/EAS по диагностике и лечению дислипидемий были опубликованы в августе 2016 г. Появление за последние несколько лет значительного количества фактических данных потребовало их обновления.
Новые факты подтвердили, что ключевым событием, инициирующим процесс атерогенеза, является накопление в артериальной стенке липопротеидов низкой плотности (ЛНП) и других проатерогенных липопротеидов, содержащих аполипопротеид В (АроВ). В нескольких недавних плацебо-контролируемых клинических исследованиях было показано, что добавление к терапии статинами эзетимиба или ингибиторов пропротеиновой конвертазы субтилизин/кексин типа 9 (PCSK9) обеспечивает значительное уменьшение ССР, что напрямую связано со снижением уровня холестерина ЛНП (ХС ЛНП). Также в клинических исследованиях доказано, что чем ниже достигнутые значения ХС ЛНП, тем меньше риск сердечно-сосудистых событий, без нижнего предела для значений ХС ЛНП (так называемый эффект J-кривой). Изучение клинической безопасности этих очень низких значений ХС ЛНП дало обнадеживающие результаты, однако необходим мониторинг состояния пациентов в течение более длительного периода времени.
Вместе с тем повышение уровня холестерина липопротеидов высокой плотности (ХС ЛВП) не снижает ССР.
Многочисленные рандомизированные исследования продемонстрировали определяющую роль ЛНП и других липопротеидов, содержащих ApoB, в формировании атеросклеротических бляшек и связанных с ними сердечно-сосудистых событий. Таким образом, больше не существует «гипотезы» о влиянии ХС ЛНП, а есть четко установленные факты, свидетельствующие, что повышенные значения ХС ЛНП обусловливают развитие сердечно-сосудистых заболеваний (ССЗ), а снижение уровня ХС ЛНП и других липопротеидов, содержащих ApoB, в максимально возможной степени снижает риск сердечно-сосудистых событий.
В соответствии с этими данными членами рабочей группы ESC/EAS предложены новые целевые уровни ХС ЛНП, а также пересмотрена стратификация риска ССЗ, что особенно актуально для пациентов высокого и очень высокого риска.
В настоящих рекомендациях ESC/EAS вн…
Рабочая группа по диагностике и коррекции дислипидемий Европейского общества кардиологов (European Society of Cardiology, ESC) и Европейского общества атеросклероза (European Atherosclerosis Society, EAS)
Авторы/члены рабочей группы: Mach F. – председатель (Швейцария), Baigent C. – председатель (Великобритания), Catapano A.L. – председатель (Италия), Koskinas K.C. (Швейцария), Casula M. (Италия), Badimon L. (Испания), Chapman M.J. (Франция), De Backer G.G. (Бельгия), Delgado V. (Нидерланды), Ference B.A. (Великобритания), Graham I.M. (Ирландия), Halliday A. (Великобритания), Landmesser U. (Германия), Mihaylova B. (Великобритания), Pedersen T.R. (Норвегия), Riccardi G.(Италия), Richter D.J. (Греция), Sabatine M.S. (США), Taskinen M.-R. (Финляндия), Tokgozoglu L. (Турция), Wiklund O. (Швеция).
Рецензенты: Mueller C. (координатор рецензентов ESC, Швейцария), Drexel H. (координатор рецензентов EAS, Австрия), Aboyans V. (Франция), Corsini A. (Италия), Doehner W. (Германия), Farnier M. (Франция), Gigante B. (Швеция), Kayikcioglu M. (Турция), Krstacic G. (Хорватия), Lambrinou E. (Кипр), Lewis B.S. (Израиль), Masip J. (Испания), Moulin P. (Франция), Petersen S. (Великобритания), Petronio A.S. (Италия), Piepoli M.F. (Италия), Pinto X. (Испания), Raber L. (Швейцария), Ray K.K. (Великобритания), Reiner Z. (Хорватия), Riesen W.F. (Швейцария), Roffi M. (Швейцария), Schmid J.-P. (Швейцария), Shlyakhto E.V. (Россия), Simpson I.A. (Великобритания), Stroes E. (Нидерланды), Sudano I. (Швейцария), Tselepis A.D. (Греция), Viigimaa M. (Эстония), Vindis C. (Франция), Vonbank A. (Австрия), Vrablik M. (Чехия), Vrsalovic M. (Хорватия), Zamorano Gomez J.L. (Испания), Collet J.-P. (руководитель комитета по практике ESC, Франция)
Перевод краткой версии рекомендаций подготовили: О.И. Боева, А.А. Хрипунова.
Научные редакторы перевода: А.И. Мартынов, О.И. Боева.
Адаптировано из «2019 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk» (European Heart Journal; 2019. doi: 10.1093/eurheartj/ehz455).
С дополнительными данными, послужившими основой для настоящих рекомендаций, можно ознакомиться по адресу: https://academic.oup.com/eurheartj/article-lookup/doi/10.1093/eurheartj/ehz455#supplementary-data
Источник