Но шпа при обструктивном бронхите
Автор На чтение 9 мин. Опубликовано 11.12.2019
Причины бронхита у детей
Воспаление в бронхах является вторым по распространенности после пневмонии у детей. Родителей это часто пугает и они начинают пичкать своего малыша лишними лекарствами. Этого делать не надо, самолечение и паника — самый плохой выход из ситуации. При современном развитии медицины у детей лечение происходит успешно и прогноз положительный.
Есть несколько причин развития бронхита у детей:
- грипп и другие вирусы, а также их осложнения: сначала поражается горло, затем болезнь проходит глубже, постепенно доходя до бронхов;
- второй тип причин — относится к бактериальным, встречается он реже, часто возникает при попадании в детский организм инородных предметов, именно они являются проводниками опасных бактерий, из-за которых может развиться воспалительный процесс;
- третья причина — смешанная, она включает в себя первую и вторую причины, порой они могут дополнять друг друга;
- четвёртая причина имеет механическое или аллергическое происхождение, такое как реакция детского организма на агрессивную среду, пыль, табачный дым и прочие вредные факторы;
- причина номер 5 имеет только аллергическое происхождение, что является защитной реакция раздражения дыхательных путей во время сезонного цветения или на шерсть животных.
Для того, чтобы избежать причин появления подобных симптомов у детей, в том числе и совсем маленьких, надо не запускать возникшую простуду, регулярно проветривать помещения, где находятся дети, максимально ограждать их от воздействия вредных факторов. Также в плане профилактики рекомендуется общее закаливание и прием витаминов.
Симптомы бронхита у детей
Подобные симптомы легко можно перепутать с затянувшейся простудой. Полную клиническую картину поможет установить врач, поэтому при затяжных симптомах следует незамедлительно обращаться к врачу.
Следует обратить особое внимание, если при осмотре у специалиста будут обнаружены:
- диффузные сухие хрипы в легких;
- сухой надсадный кашель;
- боль за грудиной и хрипы;
- повышенная температура тела;
- ухудшение аппетита;
- учащенное дыхание.
Дополнить картину могут показания родителей, они могут рассказать о том, выделяется ли мокрота и какого она вида. Её цвет, плотность и количество. Это может дать полную картину о том, какая разновидность заболевания у малыша. Окончательную ясность в постановку диагноза внесёт рентген. Для более детального рассмотрения обязательно берут анализ крови, в отдельных случаях по возможности анализ мокроты.
Симптомы острого бронхита. Это очень опасный вид, так как при несвоевременном лечении грозит серьёзными и длительными осложнениями. При таком типе воспаления во всех случаях характерны общая слабость и недомогание. В первые 2-4 дня температура тела может быть достаточно высокой 38-38,5° градусов, в последующие дни спадает до 37,2-37,5°.
Симптомы обструктивного бронхита. Для этого вида не характерно повышение температуры тела. Наиболее явными признаками является изнуряющий кашель, хриплое, порой со свистом дыхание. Признаки ОРВИ могут появиться на 3-4 день заболевания. Основными причинами обструктивного бронхита являются аллергические реакции на внешние раздражители.
Можно ли использовать антибиотики для лечения детского бронхита
Первый вид бронхита у детей это простой острый бронхит. Причиной возникновения данного типа заболевания чаще всего являются хдамидии и микроплазмы. Вторая причина его возникновения — это запущенная или недостаточно вылеченная простуда или последствия гриппа. Следует отметить, что инфекции этого типа могут быть очень опасными, поэтому не стоит их запускать, и при первых признаках немедленно обращаться к врачу.
Обструктивный бронхит имеет свою клиническую картину. Её можно установить не будучи специалистом, для него характерно свистящее дыхание. Наиболее критичный возраст для этой болезни дети младше 5 лет. Такой вид обычно имеет аллергическую природу происхождения. Это сигнал родителям, что после лечения следует заняться этим вопросом и посетить врача-аллерголога.
Бронхиолит — ещё один вид болезни, наиболее часто встречающийся у детей. При нём наблюдается тахикардия и ослабление сердечных ритмов. Температура тела при этом редко бывает повышена. Отделение мокроты затруднительно.
Рецидивирующий бронхит протекает со слабовыраженными клиническими признаками 3-4 раза в год, в последующие 2-3 года. Проходит он чаще всего как обычный острый бронхит, методы лечения такие же.
Любой из этих видов очень опасен, так как при несвоевременном лечении может вызвать серьёзные осложнения, такие как хронический бронхит, воспаление легких и другие тяжёлые диагнозы.
В терапии у детей часто применяют антибиотики, особенно в тяжёлых случаях, но делать это нужно только после консультации с лечащим врачом. Они могут быть опасны для нежного детского организма и в большинстве случаев стараются обходиться без них. Хотя есть такие ситуации, где они могут оказать значительную помощь для скорого выздоровления.
- высокая температура, которая держится несколько дней;
- выраженный токсикоз;
- сильная одышка;
- если при анализе крови выявлено повышение уровня лейкоцитов.
1. «Умаклор» — эффективное средство, обладающие противомикробным и антибактериальным действием. К побочным эффектам относятся тошнота, рвота, расстройство желудка и головная боль. Препарат противопоказан детям до года.
2. Ципрофлоксацин, это препарат, относящийся к группе фторхинолонов. Обладает мощным антибактериальным действием. Среди побочных эффектов могут быть тошнота, головная боль и расстройство желудка.
3. Амоксициллин — это препарат относящийся к группе пенициллинов. Даёт очень хороший результат в лечении детских бронхитов. Лечение таким препаратом должно походить под чутким контролем врача. Из побочных эффектов можно ожидать расстройства желудка, а также нервной системы, при появлении подобных симптомов приём прекращают.
4. Эритромицин — старое проверенное средство, доказавшее свой эффект в борьбе с подобными заболеваниями. В отличии от большинства препаратов не вызывает аллергических реакций со стороны желудка, но они возможны в виде высыпаний на коже. Не стоит этого бояться, это быстро проходит после окончания приёма лекарства.
Курс лечения антибиотиками в зависимости от тяжести и течения заболевания составляет 10-14 дней.
При проявлении побочных эффектов, следует немедленно сообщить об этом врачу. Он может отменить или заменить на аналогичное, а также назначить дополнительные препараты, способные снизить активность их проявления.
Для профилактики бронхита у детей надо не запускать простудные заболевания и не допускать их осложнений. Следует не подвергать малышей сквознякам. Также следует оградить их от воздействия табачного дыма и вредных испарений, к примеру, если дома идёт ремонт, то не следует дышать пылью, парами красок и лаков.
В тоже время не следует слишком оберегать детей от всего, своевременное и разумное закаливание укрепит сопротивляемость организма болезням и общее состояние здоровья. Закаливание рекомендуется начинать с 5-7 лет. Также рекомендовано давать витамины и выбирать только полезные продукты питания.
Если соблюдать рекомендации врача и не заниматься самолечением, то это неприятное заболевание можно полностью вылечить за 10-20 дней, в зависимости от стадии течения, клинической картины и общего состояния организма. Следует учитывать и возраст пациентов, так как не все средства можно принимать самым маленьким из них. Удачи вам и вашей крохе, не болейте.
Лечение бронхита у детей
Правильнее всего — своевременная профилактика, своевременное и грамотное лечение простудных инфекций, но если уж случилось так, что малыш заболел, то лечить надо правильно. Перед тем как начать терапию, надо правильно установить тип заболевания, именно от этого будут зависеть методы и сроки выздоровления.
При лечении острой формы применяют комплексный подход . Для облегчения раздражённого горла дают тёплое питьё, молоко с мёдом, подогретую минеральную воду. При наличии температуры дают антибиотики в детской дозировке, которые следует принимать строго по назначению врача и по строгой схеме. Также обязательно надо давать средства от кашля и разжижающие мокроту средства. Хорошим помощником будут ингаляции. В тяжёлых случаях показана физиотерапия.
Маленьких детей, которые не умеют сами откашливаться следует периодически переворачивать с боку на бок. Если этого не делать, они могут подавиться мокротой и глотать её, в следствии чего может наступить интоксикация, в самом худшем случае возможны очень тяжёлые последствия, грудничок может задохнуться.
Если при обструктивном бронхите выявлена аллергическая природа заболевания, то для лечения применяют антигистаминные препараты первого поколения. Также для облегчения состояния можно применять спазмолитики, эти препараты должны облегчить спазмирование бронхов. Обычно это проверенные временем «Но-шпа» или «Дротаверин».
Для более успешного лечения обструктивной формы у детей им показан лёгкий массаж грудной и воротниковой зоны, это способствует более эффективному отхождению мокроты. Разумеется это должен проводить только квалифицированный специалист, чтобы случайно не повредить детский организм. При массаже категорически нельзя применять эфирные масла, так как это может вызвать аллергическую реакцию, а в данной ситуации, это лишь ухудшит положение. Также по той же причине нельзя делать ингаляции и натирать различными согревающими мазями.
Ещё на время лечения стоит отказаться от продуктов, содержащих красители и консерванты и соблюдать строгую диету. Она не должна быть какой-то особенной, просто следует исключить пищу, которая по мнению медиков может вызвать аллергические реакции ослабленного организма. В отдельных случаях может понадобиться госпитализация на усмотрение родителей.
В остальных формах заболевания терапия существенно не отличается, но всегда надо советоваться с врачом, он даст рекомендации в каждом отдельном случае.
В качестве помощников традиционным медикаментам можно применять средства народной медицины. Полностью они их заменить не смогут, а вот оказать существенную помощь вполне по силам. Вот самые популярные рецепты таких народных средств:
- при тяжёлом кашле хорошо помогает отвар овса;
- сок чёрной редьки давать по 2 чайные ложки перед основными приёмами пищи и на ночь;
- можно приготовить чесночный напиток на основе молока: 4-5 измельчённых зубчика чеснока варятся в молоке, полученный напиток принимать 3-4 раза в день небольшими дозами по 50-70 мл.
Следует обязательно учитывать индивидуальную непереносимость и аллергию на ингредиенты, входящие в состав этих средств. Иначе в случае обструктивного бронхита есть шанс усугубить ситуацию.
При лечении бронхитов часто используют травяные сборы. Они способствуют облегчению кашля и отделению мокроты. Вот несколько наиболее популярных.
1. Необходимо взять 50 гр травы мать-и-мачехи и сварить в 500 мл молока, после чего добавить туда 50 гр сливочного масла, полученный раствор давать больному перед сном по 60-75 мл.
2. Измельчённый лист дягиля заливают водой из расчёта 10 гр травы на 250 мл воды, затем кипятят 10 минут, остужают в течение 2 часов. Можно пить по 1-2 раза в день, лучше утром и вечером.
3. Настои отваров ромашки, коры дуба и сок алоэ помогут в борьбе с бронхитом в комплексе с медикаментозным лечением, а также снимут побочные эффекты от приёма антибиотиков.
Источник
Обструктивный бронхит это воспалительное заболевание нижних ды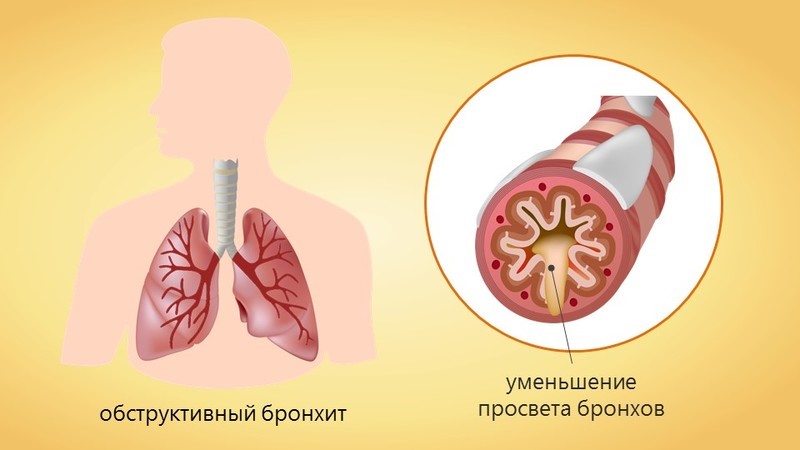 хательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
хательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
У взрослого пациента он бывает — острым и хроническим.
ОСТРЫЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Это воспаление в бронхах, которое начинается быстро, ему не предшествуют несколько лет регулярного кашля. На вопрос врача « Давно ли вы кашляете?», пациент ответит не более недели.
Воспалительный процесс в бронхах, приводит к отеку и их раздражению. Появляется кашель продолжительностью не более 3 недель. При остром бронхите воспаление длится недолго, а структура бронхов полностью восстановится после выздоровления.
В 80% случаев острый обструктивный бронхит вызывает вирусная инфекция верхних дыхательных путей. Например грипп, парагрипп, риновирусная инфекция. Обычно все эти возбудители, кроме гриппа, люди называют простудой. Реже причинами острого бронхита встречаются бактерии — микоплазма или хламидия пневмония, возбудитель коклюша, стафилококк, стрептококки и гемофильная палочка.
ХРОНИЧЕСКИЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Это хроническое заболевание бронхов, воспалительного характера. При этом в бронхиальном дереве развивается хроническое (длительное) воспаление и отек. Хроническое воспаление и отек сужают просвет бронхов, что ограничивает поступление воздуха в легкие. Механизм возникновения обструкции совпадает с острым процессом, который мы описали выше. На фоне обструкции усиливается кашель и одышка. В грудной клетке слышны свисты и хрипы. Иногда хрипы и свисты слышны даже рядом находящимся людям. Кашель мучает пациента в течение нескольких лет. Частота обострений кашля и прочих симптомов — два три раза в год, более трех недель подряд.
Хронический бронхит бывает
- Обструктивным
- Простым рецидивирующим
- Астматическим.
Причин хронического обструктивного бронхита у взрослых несколько. На первом месте это влияние внешних факторов — курение табака (активное и пассивное). На втором работа, связанная с неорганической пылью (металлургия, угольная промышленность и т.п.), применение угля для отопления жилища.
Другие причины этого заболевания — это инфекции. Например, ранее перенесенные, плохо или поздно леченые бронхолегочные болезни (последствия нелеченого ОРВИ, пневмоний или детских инфекций).
Астматический бронхит — это либо не выявленная астма или ее дебют, либо предастма.
СИМПТОМЫ ОБСТРУКТИВНОГО БРОНХИТА
Основной и главный симптом любого бронхита — это кашель.
- Кашель без бронхита может быть — но бронхит без кашля не бывает!
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Начало | Причины | Хрипы, свисты | Температура | Длительность кашля | Одышка | |
Хронический обструктивный бронхит | Постепенное | Курение Производство, вирусы, бактерии | + | +- | более 3 недель | + |
Острый обструктивный бронхит | Острое | Вирусы, бактерии | + | + | до 3 недель | +- |
Астматический Бронхит | Острое | Аллергены, Вирусы, резкие запахи | + | — | до 3 недель | + |
ЛЕЧЕНИЕ
Основные задачи, которые должны быть решены при обструктивном бронхите
- Облегчен кашель – он не должен мешать спать, заниматься домашними делами, раздражать и мешать близким людям.
- Необходимо восстановить нормальное прохождение воздуха по бронхам — уменьшить обструкцию, улучшить отхаркивание мокроты.
- Инфекция должна быть уничтожена.
- После выздоровления назначить программу по укреплению иммунитета, провести реабилитацию и дать рекомендации по вакцинации от гриппа и пневмонии.
Острый неосложненный бронхит излечивается без активного лечения, и без последствий. Пациенту лучше в это время на работу не выходить, а сидеть дома. Обильное теплое питье и обычно через 7 дней наступит выздоровление.
Помните: Переносимый на «ногах» обструктивный бронхит может осложниться пневмонией!
Для лечения обструкции применяется беродуал через небулайзер. Отхаркивающие препараты малоэффективны при остром процессе. Решение о применении принимает врач.
Если болезнь сопровождается повышением температуры тела более 4 дней, обратитесь к пульмонологу. Возможно, у вас началась пневмония и требуется назначение других лекарств.
При обострении хронического обструктивного процесса в легких задача иная. Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
При астматическом бронхите лечение направлено на купирование внезапно возникшего сужения просвета бронхов. Заболевание развивается в ответ на вдыхание аллергена, химических средств с резким запахом, органической пыли. Необходимо исключить контакт пациента с раздражителем. Симптомы при этой болезни — это приступы кашля, хрипы и свисты в грудной клетке. Клиническая картина яркая. Для терапии эффективными будут лекарства расширяющие бронхи, отхаркивающие препараты, стероиды в виде ингаляций или внутривенно. Антибиотико терапия применяется редко.
Методы лечения
Лекарства
Антибиотики – необходимы для уничтожения бактерий вызвавших воспаление в бронхах. В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
Не занимайтесь самолечением! Антибиотики должен назначить врач! В медицинском научном сообществе существуют четкие рекомендации к назначению антибиотика для регионов нашей страны.
Противовирусные препараты необходимы только для лечения гриппа и сопутствующего этой болезни воспаления бронхов. Применяются только два препарата с доказанной эффективностью к этому вирусу — Осельтамивир и Занамивир. Эти медикаменты лечат только грипп, для других ОРВИ они бесполезны.
Назначение стимуляторов иммунитета не принесут ощутимого результата. Поэтому в рекомендациях медицинских обществ вы не найдете этих лекарств.
При бронхиальной обструкции нужны и эффективны препараты разрешающие эту обструкцию — расширяют бронхи.
Расширяющие бронхи средства (бронхолитики)
Эти лекарства вдыхают при ингаляции через небулайзеры. К ним относятся Беродуал, Атровент и Сальбутамол. Назначает лечение врач т.к. у них есть побочные действия.
Стероидные медикаменты эффективны для хронического астматического бронхита. Их вдыхают в виде ингаляций, или вводят внутривенно.
Отхаркивающие препараты — амброксол, ацетилцестеин или карбоцестеин. Препараты могу применяться в виде ингаляций либо парентерально (внутривенно). Дозы и кратность приема этих средств определяет врач пульмонолог.
Ингаляции
При лечении обструктивного бронхита роль ингаляции сложно переоценить. Компрессорные небулайзеры распыляют антибиотики, бронхолитики, отхаркивающие, ГКС до микрочастиц и вводят лечебный аэрозоль внутрь бронхов. Преимущество этого способа доставки в том, что лекарство доставляется точно в место воспаления. Поэтому при лечении через небулайзер удается быстро уменьшить кашель, нормализовать отхаркивание мокроты, уменьшить ее вязкость.
Массаж
Очень эффективным и простым для лечения зарекомендовал массаж — баночный массаж. Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
«Ventum Vest Vibration»– комплексное воздействие вибромассажа и давления на грудную клетку одновременно. На пациента надевают специальный жилет, в который нагнетают воздух под давлением. Изменяя частоту подачи воздуха в жилет и давление на грудную клетку, активируется иммунитет. Это происходит за счет улучшения микроциркуляции в пораженных бронхах. Улучшается лимфоциркуляция и регенерация поврежденной слизистой бронхов. Если вибромассаж совместить с ингаляцией антибиотиков и отхаркивающими лекарствами, то их концентрация в пораженных бронхах увеличится. Комплексное воздействие на бронхи способствует скорому выздоровлению без осложнений.
ЛФК и дыхательная гимнастика
На этапе снижения остроты заболевания или обострения, ЛФК и дыхательная гимнастика усилят отхаркивание мокроты, улучшат кровоснабжение бронхов. В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
Возможные последствия и осложнения обструктивного бронхита
При неправильном лечении обструкции в бронхах возможны серьезные осложнения. На первом месте стоит пневмония. Пневмония это острое инфекционное заболевание, которое приводит к быстрой гибели. Риск развития пневмонии при несвоевременно начатом или неправильном лечении высок. Для предотвращения развития пневмонии пациент должен обязательно обратиться к пульмонологу. Врач сможет провести диагностику — исключит пневмонию. Возможно, он назначит курс антибиотиков, не дожидаясь развития воспаления легких. Если температура тела не снижается более 3-4 дней или постоянно нарастает, кашель усиливается и появляется гнойная или бурая мокрота, то очень высока вероятность, что у вас пневмония.
На фоне бронхита возможно осложнение пневмоторакс — это разрыв плевры из-за сильного и интенсивного кашля. Это реанимационная ситуация. Пневмоторакс отмечается у пациентов с буллезной трансформацией, ХОБЛ, но часто встречаются случаи пневмоторакса на фоне длительного кашля. Бри длительно существующей обструкции и воспалении легочная ткань теряет свою эластичность, становиться жесткой. Ткань легких легко повреждается при кашле. Поэтому при появлении таких симптомов как внезапная одышка и боль в грудной клетке необходимо срочно получить консультацию пульмонолога.
Частые обострение обструктивного бронхита приводят возникновению или прогрессированию ХОБЛ — заболевания, приводящего к развитию дыхательной недостаточности и гибели человека.
Профилактика
Профилактика острого обструктивного процесса в бронхах тождественна профилактике гриппа и ОРВИ — это ежегодные, сезонные вакцинации от гриппа. В период наступления холодов в межсезонье необходимо избегать переохлаждений, контактов с уже заболевшими пациентами.
Для предотвращения обострений хронического обструктивного заболевания бронхов в первую очередь устранить внешние факторы, которые вызывают его – это курение табака, пыль на предприятиях, работа в шахте. Вакцинация от гриппа проводится ежегодно. Для пациентов с хроническим обструктивным бронхитом проводится вакцинация против пневмонии. Проводиться она один раз в 5 лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
Источник