Неотложная помощь ребенку при бронхите
Синдром
бронхообструкции является одной из
форм острой обструктивной ДН, обусловленной
низкой обструкцией бронхиального дерева
за счет бронхоспазма, отека слизистой
и гиперсекреции.
Основные
клинические формы бронхообструктивного
синдрома у детей:
1.
Инфекционный обструктивный бронхит.
2.
Бронхиолит.
3.
БОС вследствие инородного тела бронхов.
4.
Бронхиальная астма.
Возникновению
бронхиальной обструкции у детей раннего
возраста способствуют выраженные
анатомо-физиологические особенности
органов дыхания: меньший, чем у взрослых,
диаметр бронхов; узость всего дыхательного
аппарата, что значительно увеличивает
аэродинамическое сопротивление;
коллатеральные пути вентиляции у детей
малы и расположены редко. Кроме того,
для данной возрастной группы характерны
податливость хрящей бронхолегочного
тракта; недостаточная ригидность костной
структуры грудной клетки, очень свободно
реагирующей втяжением уступчивых мест
на повышение сопротивления в воздухоносных
путях
Особенности
элементов бронхиальной стенки у детей
раннего возраста могут отягощать течение
БОС:
1)
большое число бокаловидных клеток,
выделяющих слизь,
2)
бронхиальный секрет отличается повышенной
вязкостью, что связано с высоким
содержанием
в нем сиаловой кислоты,
3)
большая толщина стенки бронхиол за счет
отчетливой осмофильности тканей, в
связи,
с
чем отек у детей возникает быстрее и
легче.
КЛИНИЧЕСКАЯ
ДИАГНОСТИКА
БОС
характеризуется приступообразным сухим
кашлем или с минимальным отделением
мокроты, одышкой экспираторного характера
(реже смешанной) с участием вспомогательной
мускулатуры. Грудная клетка эмфизематозно
вздута, межреберные промежутки расширены,
перкуторно — коробочный звук. При
аускультации — жесткое дыхание с массой
сухих свистящих хрипов на выдохе, часто
в сочетании с рассеянными мелкопузырчатыми.
Тяжесть
бронхообструктивного синдрома оценивается
по степени дыхательной недостаточности
(ДН).
Вследствие
острой гипоксии у больного ребенка
отмечаются возбуждение или угнетение
ЦНС, бледность кожных покровов или
цианоз различной степени выраженности,
тахикардия или брадикардия.
Клиническая
симптоматика обструктивного бронхита
развивается у детей на фоне вирусных
инфекций (респираторно-синтициальной,
аденовирусной, парагриппа), а также
микоплазменной и хламидийной инфекций.
Обструктивный бронхит начинается с
повышения температуры тела, интоксикации
и катаральных явлений. БОС присоединяется
на 3-5 день болезни. Чаще возникает у
детей первых трех лет жизни с отягощенным
преморбидным фоном (лимфатический
диатез и экссудативно-катаральный
диатез, последствия постгипоксической
энцефалопатии, иммунодефицитное
состояние и другие состояния) и имеет
острое начало: повышение температуры
тела до субфебрильных, иногда — до
фебрильных цифр, ринит слизистого
характера, непродолжительный сухой
кашель с быстрым переходом во влажный.
Ребенок может быть вялым, у него снижается
аппетит. На 2-4 день на фоне катаральных
явлений развивается БОС: одышка
экспираторного характера (40-60 в минуту),
оральная крепитация, шумное храпящее
дыхание, дистанционные хрипы. Участие
в дыхании крыльев носа, уступчивых мест
грудной клетки. Перкуторно над легкими
— коробочный оттенок перкуторного звука,
при аускультации — удлиненный выдох,
сухие гудящие хрипы, разнокалиберные
влажные хрипы.
В
тяжелых случаях может развиться
дыхательная недостаточность.
Рентгенологически в легких определяется
усиление бронхиального рисунка, вздутие
легких. БОС продолжается в течение 3-7-9
дней и более в зависимости от характера
инфекции и исчезает постепенно параллельно
затиханию воспалительных изменений в
бронхах.
Острый
бронхиолит — заболевание, обусловленное
воспалительным отеком терминальных
бронхов и бронхиол, преимущественно
вирусной этиологии и соответствует
таковой при обструктивном бронхите.
Болеют преимущественно дети первого
полугодия. В клинической картине
бронхиолита на первый план выступают
явления ДН II-III степени, которые 19:08:29
определяют
тяжесть состояния. Синдром интоксикации,
как правило, не выражен. Особенности
бронхообструктивного синдрома при
бронхиолите: при аускультации легких
— обилие влажных мелкопузырчатых и
субкрепитирующих хрипов на вдохе по
всем полям при выраженных проявлениях
эмфиземы (вздутие грудной клетки,
коробочный звук при перкуссии).
Дифференциальная диагностика проводится
прежде всего, с двухсторонней пневмонией.
Рентгенологически при бронхиолите
определяется вздутие легких, усиление
легочного рисунка, расширение межреберных
промежутков с горизонтальным стоянием
ребер, опущение купола диафрагмы.
НЕОТЛОЖНАЯ
ПОМОЩЬ
При
остром обструктивном бронхите и
бронхиолите у детей:
1.С
целью разжижения мокроты: обильное
теплое питье, ингаляции с муколитиками
(20% раствор ацетилцистеина, мукалтин,
растворы панкреатина, трипсина), солутан
внутрь: 1-2 капли на год жизни — разовая
доза, 3% раствор йодистого калия по 1
чайной ложке; с целью удаления мокроты:
отсасывание, дренажное положение,
стимуляция кашля, вибрационный массаж
и др.
2.
При возможности провести ингаляцию с
бронхолитиком (беродуал, атровент,
беротек, сальбутамол (вентолин):
• —
1-2 ингаляционных дозы, желательно через
спейсер или аэрочамбер (маска или 0,5 л
стаканчик с отверстием в дне для
ингалятора), до 3-4 раз в день;
• —
более эффективная доставка препаратов
в бронхиальное дерево достигается с
помощью небулайзера.
Бронхолитик
при небулайзерной терапии распыляется
с помощью специального прибора,
снабженного компрессором, поступает в
бронхи под давлением, проходя пробки
из слизи. Данный метод является самым
выгодным способом доставки бронхолитика
в бронхиальное дерево, при этом аэрирование
раствора происходит более мелкое,
достигается максимальный контакт со
слизистой бронхиального дерева, не
требуется синхронизации с вдохом и
эффект развивается гораздо быстрее и
держится длительнее, чем при обычной
ингаляции. Выпускаются бронхолитики в
растворе для небулайзерной терапии.
Разовые дозы этих препаратов представлены
в таблице 1.
Таблица
1.
Разовые
дозы бронхолитиков для небулайзерной
терапии
Название
препаратов и их преимущества
Возраст
детей
0-6
лет
6-14
лет
Беротек
Стимулирует
р-адренорецепторы бронхиального дерева
и показан при неэффективности беродуала
5-10
капель*
10-20
капель
Атровент
М
— холиноблокатор, блокирует М —
холинорецепторы бронхов, применяется
преимущественно у детей раннего возраста
и при признаках ваготонии
10
капель
20
капель
Беродуал
Комбинированный
препарат: беротек + атровент. Препарат
выбора детей раннего возраста, так как
основными механизмами развития
гиперреактивности бронхов в этом
возрасте являются высокая активность
М-холинорецепторов и недостаточность
β — адренорецепторов
10
капель
20
капель
Примечание:
(*) В 1 мл раствора содержится 20 капель.
Небулайзерная
терапия на сегодняшний день считается
наиболее приемлемым методом оказания
экстренной помощи для детей любого
возраста. Эффективность лечения
оценивается по частоте дыхания через
20 мин после ингаляции с бронхолитиками:
частота должна уменьшиться на 10-15
дыхательных движений в минуту от
исходной.
З.При
неэффективности данной ингаляционной
терапии или при отсутствии ингаляционных
бронхолитиков вводят 2,4 % раствор
эуфиллина в разовой дозе 4 мг/кг (0,15
мл/кг) в/в струйно медленно или капельно
на 0,9 % растворе натрия хлорида до 3 раз
в сутки (максимальная суточная доза
составляет 15 мг/кг). При отсутствии
возможности в/в введения на догоспитальном
этапе можно назначить эуфиллин внутрь
в той же дозе или в ингаляции на
физиологическом растворе натрия хлорида.
4.Улучшение
дренажной функции бронхиального дерева:
ингаляция лазолвана через небулайзер
или внутрь лазолван, бромгексин, мукодин
или ацетилцистеин в возрастных дозах
в сочетании с вибрационным массажем и
постуральным дренажем. При бронхиолите
возможно парентеральное введение (в/м,
в/в) лазолвана в суточной дозе 1,2-1,6
мг/кг
в 2 приема.
5.
При ДН II-III степени:
• —
оксигенотерапия увлажненным кислородом
через маску или носовой катетер;
• —
вместе с β -агонистом внутримышечно
вводят один из кортикостероидных
препаратов — преднизолон (6 мг/кг — из
расчета 10-12 мг/кг/сут) или, предпочтительно,
дексаметазон (0,6 мг/кг из расчета 1-1,2
мг/кг/сут).
• —
при выраженной экссудации возможно
назначение гидрокортизона в/в капельно
в дозе 5 мг/кг;
• —
инфузионная терапия с целью восполнения
объема циркулирующей крови, способствующая
разжижению мокроты: глюкозо-солевые
растворы (10 % глюкоза и 0,9 % раствор натрия
хлорида) в соотношении 1:1 в суточном
объеме 30 — 50 мл/кг со скоростью введения
10 -15 капель в мин; возможно использование
реополиглюкина в дозе 10 — 15 мл/кг при
соотношении коллоидов/кристаллоидов
1:2.
6.
Перевод на ИВЛ при симптомах ДН III
степени. Показаниями к ИВЛ являются:
• ослабление
дыхательных шумов на вдохе;
• сохранение
цианоза при дыхании 40 % кислорода;
• снижение
болевой реакции;
• падение
РаО2 ниже 60 мм рт. ст.;
• увеличение
РаС О2 выше 55 мм рт. ст.
7.
Этиотропное лечение противовирусными
(интерферон, виферон, рибавирин и др.)
и/или антибактериальными препаратами
по показаниям — при средней и тяжелой
степени выраженности бронхообструкции,
при микоплазменной и хламидийной
этиологии процесса.
8.
Антибиотикотерапия не является
обязательной, подход к назначению
антибиотиков должен быть индивидуальным.
Показаниями к назначению антибактериальных
средств могут быть: длительная лихорадка,
отсутствие эффекта от проводимой
терапии, наличие стойких участков
гиповенилляции в легких и (или) асимметрия
физикальных данных, нарастание токсикоза,
появление гнойной мокроты, в анализах
крови — лейкоцитоз, нейтрофилез, ускорение
СОЭ. В таких случаях следует воздержаться
от применения пенициллина как антибиотика,
обладающего высокой степенью
сенибилизирующей активности.
Госпитализация
при явлениях ДН I-II степени в отделение
острых респираторных инфекций, при III
степени — в реанимационное отделение.
Об
эффективности лечебных мер судят по
снижению частоты дыхания (на 15 и более
в 1 минуту), уменьшению втяжений межреберий
и интенсивности экспираторных шумов.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Первая помощь при бронхите, сопровождающимся обструкцией, должна быть вовремя предоставлена больному. Существуют определенные рекомендации, которые относятся к пациентам и их родственникам. Особую угрозу представляет собой заболевание, протекающее у детей. Если у ребенка возникла обструкция, требуется срочная помощь медицинского персонала. По такой же схеме необходимо действовать и при возникновении опасности у взрослых, но у этих пациентов гораздо шире список медикаментозных средств, которые являются безопасными и способны помочь.

Механизм обструкции
Факторов появления обструктивного бронхита существует довольно много, а именно:
- воздействие инфекций, бактерий и вирусов;
- влияние аллергенов;
- вызванные чрезмерным накоплением слизистого содержимого;
- развитые под влиянием врожденных аномалий органов дыхания;
- обусловленные сердечно-сосудистыми проблемами, при которых происходит нарушение кровообращения и образуется застой.
Сначала у больного возникает воспалительный процесс в бронхах. После этого происходят проблемы с выработкой слизи и отечность слизистых. Если болезнь не лечить и не соблюдать все предписания доктора, возникает спазм бронхов.
Воздействие аллергенов
Часто спазм бронхов может развиться на фоне общей восприимчивости организма к тем или иным раздражающим веществам. К триггерам внешнего характера относятся факторы, которые попадают в организм извне:
- домашняя пыль;
- перья;
- пыльца растений;
- шерсть, пух;
- пищевые компоненты;
- химикаты;
- фармакологические средства: антибактериальные препараты, противовоспалительные средства.
Нередко всему виной выступает совмещение сразу нескольких факторов. Спазм, возникающий на фоне аллергии, образуется вследствие двух форм: инфекционной и неинфекционной аллергии.
Самым основным условием терапии подобного недуга является устранение раздражающего фактора.
Клиническая картина

Одни их симптомов развития обструкции — приступообразный кашель, головокружение
При развитии обструкции наблюдается следующее:
- ощущение удушья, сильный приступообразный кашель, который не прекращается;
- интенсивная одышка, при которой человеку крайне тяжело делать выдохи;
- свистящие хрипы;
- возникновение синюшности на конечностях;
- головокружения;
- истощение и упадок сил;
- учащенный сердечный ритм;
- скачки кровяного давления.
Когда появляются симптомы одышки, человек занимает определенную позицию тела, свидетельствующую о развитии подобного явления. Как правило, пациенты усаживаются на край дивана или кресла, руками стараются упереться в стул, а ноги широко отодвигают. Подобная позиция приводит к задействованию дополнительных мышц, помогающих выдыхать воздух.
После лечебных мер главными признаками улучшения самочувствия служит возникновение приступообразного непрекращающегося кашля с отхаркиванием слизи.
Опасность приступов заключается в том, что может развиться дыхательная недостаточность, полное отсутствие дыхательной функции и наступление смерти.
Особенности обструкции у детей
У маленьких пациентов наступление обструкции может быть вызвано целым рядом факторов, а именно:
- бронхитом инфекционного характера в острой стадии;
- попаданием чужеродного агента в органы дыхательной системы;
- бронхиальной астмой.
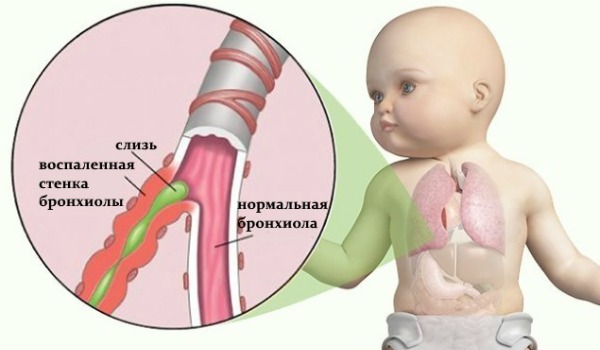
Обструктивный бронхит у ребенка
Сначала необходимо выяснить истинную причину подобного явления и оценить тяжесть нарушения функции дыхания с учетом осознанности, физической подвижности, частоты сердечных сокращений, принятии участия дополнительной мускулатуры, внешних данных на кожных покровах. Стандарт подразумевает определенную поэтапность оказания неотложной медицинской помощи при возникновении нарушения дыхания первой степени:
- проведение ингаляций с помощью бронхолитических средств;
- в случае отсутствия результата либо невозможности проведения ингаляций проводится терапия эуфиллином;
- обязательно назначаются ингаляции с отхаркивающим действием, массаж грудной клетки.
При диагностировании недостаточности более тяжелой стадии обязательная помощь должна включать в себя следующее:
- ингаляции с кислородом;
- введение гормональных средств;
- капельницы для снятия отечности;
- растворы, разжижающие кровь и поддерживающие кровь в нужном объеме.
Все применяемые медикаментозные средства должны быть дозированы согласно возрасту ребенка. Если одышка возникла у младенца, его необходимо срочно госпитализировать. Все дети возрастом до шести лет также должны лечиться только в стационаре. При возникновении удушья тяжелой стадии больного переводят в реанимацию.
Согласно стандарту, детям до года жизни должна быть оказана помощь в течение пятнадцати минут, а двух-трех лет, в течение получаса.
Рекомендации родителям
Если приступ спазма возник у ребенка, взрослым необходимо как можно быстрее выполнить следующие мероприятия:
- избавиться от раздражающего фактора: увести из цветущей местности, закрыть окно при цветении, умыть лицо, тщательно сполоснуть рот;
- усадить малыша в полусидячей позиции, распахнуть тесные вещи, открыть окно для циркуляции свежего воздуха;
- при первом же приступе позвонить в скорую, использовать ингалятор по назначению при вторичном приступе;
- дать малышу попить теплого чая и средство, стимулирующее выведение слизи;
- если ребенку в течение 30 минут не стало легче, тогда следует обязательно вызвать бригаду скорой помощи.
Чего нельзя делать при возникновении обструкции:
- натирать ребенка пахучими химическими средствами, использовать горчичники, заниматься самолечением;
- использовать препараты против кашля, которые купируют кашлевой рефлекс, а также антигистаминные препараты, которые склонны к побочным действиям в виде сонливости и расслабления;
- давать седативные медикаментозные средства.
Помните, что все медикаменты могут быть назначены только лечащим доктором педиатром.
Первая помощь при бронхоспазме у взрослых
Сознательным лицам первые лечебные мероприятия могут быть оказаны амбулаторно, в домашних условиях. Самое основное – понимать, когда начался спазм.
Основные проявления, возникающие при обструктивном бронхите:
- чувство сдавливания грудной клетки и переполнения воздухом;
- сильная нарастающая одышка;
- дыхание, сопровождающееся звуками, слышными на расстоянии;
- бледность и синюшность кожных покровов;
- сильный приступообразный кашель;
- учащенный сердечный ритм;
- принятие специфической позиции пациентом.
Согласно установленным нормам, первая помощь у взрослых должна быть предоставлена по следующей схеме:
- при возникновении аллергической реакции необходимо установить причину подобного явления;
- нужно обязательно открыть источник воздуха в помещении;
- посадить больного;
- убрать все сковывающие предметы гардероба, аксессуары, избавиться от лишнего.
Следующий этап подразумевает прием фармакологических средств, а именно:
- проведение ингаляций бронхолитическими средствами;
- введение адреналина в вену или другого гормонального средства под обязательным врачебным контролем;
- в течение двадцати минут показана терапия ингаляциями с отхаркивающим и муколитическим действием.
После снятия приступа, человек должен пить теплую жидкость в больших количествах. Как правило, при бронхите спазм не длится дольше нескольких минут и не способен переходить в более тяжелое состояние. Однако, в случае с бронхиальной астмой дело обстоит гораздо серьезнее и даже представляет опасность для жизни.
В общей сложности стандарт общих мер неотложной помощи аналогичен стандарту оказания помощи при астме. При развитии тяжелого приступа удушья человек нуждается в срочной госпитализации.
Основные принципы терапии бронхита

Чтобы не допустить осложнений, лучше проводить терапию заболевания вовремя. Антибактериальные средства лучше не принимать на начальном этапе развития патологии. Эти препараты негативно воздействуют на систему пищеварения, что очень тяжело восстановить после терапии. Рекомендуется использовать народные средства, оказывающие отхаркивающее воздействие. Так, очень полезно принимать траву мать-и-мачехи, тимьяна, подорожника и прочее. Во всех аптеках сегодня можно купить аналогичные составы.
Особой эффективностью при бронхите отличаются ингаляции с применением перечисленных и других растений. Так, очень полезны эфирные масла. Чтобы провести ингаляцию, требуется разогреть масло и оставить его примерно на двадцать минут. В воду полезно добавлять различные сборы трав и само масло (несколько капель). После того, как вы снимите емкость с плиты и наклонитесь лицом к пару, необходимо выполнять дыхательные действия ртом. Голова должна быть накрыта полотенцем.
Очень полезно закаливать свой организм для общего укрепления иммунной системы. Для этого можно обливаться холодной водой, делать контрастный душ и т.д. Можно также закаливать носоглотку. Нос промывается водой с постепенным понижением температуры. Параллельно рекомендуется полоскать горло.
Нужно иметь в виду, что у взрослых спазм бронхов может развиваться в результате курения, распития спиртных напитков, приема фармакологических средстви на фоне хронических патологий бронхолегочной системы. Особое внимание необходимо уделять своему здоровью лицам, склонным к аллергии. Обязательно проводите профилактику бронхолегочных заболеваний: гуляйте на свежем воздухе, занимайтесь спортом, правильно питайтесь, избегайте вредного воздействия аллергенов на работе и в повседневной жизни.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Пожалуйста, оцените этот материал!
(Пока оценок нет)
Загрузка…
И поделитесь интересной информацией с друзьями!
Источник


