Не врожденная бронхиальная астма

Бронхиальная астма является неинфекционным хроническим заболеванием, при котором происходит воспаление дыхательных путей. Воспалительный процесс становится причиной гиперактивности дыхательных путей, из-за чего при первом же контакте с внешними раздражителями быстро происходит нарушение проходимости бронхов. Это ограничивает объем воздуха, поступающего в легкие и вызывает усиление секреции слизи.
Бронхиальная астма: причины
Заболевание вызывается аллергенами инфекционного и неинфекционного происхождения. К первым относится стафилококки и различные условно-патогенные микроорганизмы. К неинфекционным аллергенам, часто встречающимся в повседневной жизни, причисляют:
— пищевые – молоко, рыбу, мясо, в особенности куриное, яйца и иную белковую пищу, хлебные злаки, картофель, цитрусовые и другие продукты;
— лекарственные препараты – большую часть антибиотиков вместе с продуцентами, витамин В1, панкреатин. Эти лекарства обычно провоцируют развитие профессиональной бронхиальной астмы;
— бытовые аллергены – книжная, библиотечная и домашняя пыль, перо, пыльца растений, человеческая перхоть и шерсть растений. Наиболее сильным из бытовых аллергенов является перо и домашняя пыль – все дело в дерматофагоидных клещах, которые являются самым активным их компонентом. Клещ размножается весной и осенью, это же время является периодом обострения атопической астмы;
— продукты химического производства – вещества, используемые при изготовлении полимерных материалов, клеи, пенопласты, искусственные волокна, полиуретановые лаки, пестициды, формалины и органические соединения кобальта, хрома, ртути, мышьяка и пр. С течением времени список аллергенов подобного рода стремительно растет.
Бронхиальная астма: симптомы заболевания
Проявления астмы ярко выражены, к ним относятся:
— нарушения дыхания, вызванные изменениями в бронхах. Чаще всего более затруднен выдох, когда бронхи из-за увеличивающегося внутригрудного давления сжимаются сильнее, но иногда может быть затруднен и вдох;
— отек и избыточное образование в бронхах вязкой и густой мокроты;
— аллергический насморк;
— сухой кашель;
— зуд век;
— сухие хрипы;
— одышка, затрудняющая речь;
— общее возбуждение;
— при дыхании задействованы мышцы брюшного пресса, грудной клетки, а также плечевого пояса.
Бронхиальная астма: классификация болезни
Специалисты различают 4 формы бронхиальной астмы:
— инфекционную – связана с сенсибилизацией (повышением чувствительности) к аллергенам инфекционной группы (стафилококку, нейссерии и другим);
— неинфекционную (атопическую) – обусловлена повышенной чувствительностью к лекарственным и пищевым аллергенам, книжной и домашней пыли, плесневым грибам. Также атопическая бронхиальная астма взаимосвязана с сенсибилизацией к эпидермису человека, домашних птиц и животных;
— «аспириновую» — вызвана увеличенной выработкой лейкотриенов и нарушениями метаболизма арахидоновой кислоты. При такой форме астмы дополнительно возможно развитие полипоза околоносовых пазух и непереносимости аспирина (и прочих производных ацетилсалициловой кислоты);
— смешанная – форма, сочетающая в себе несколько механизмов развития патологии.
Бронхиальная астма у детей
Астма не относится к числу врожденных заболеваний, тем не менее, зарегистрированы случаи появления заболевания у детей в течение первых дней жизни.
Причиной врожденной бронхиальной астмы могут стать:
— инфекционные заболевания беременной;
— злоупотребление аллергизирующими продуктами во время беременности;
— прием различных лекарств;
— негативные факторы (курение).
У большинства детей первые симптомы проявляются в возрасте до трех лет, зачастую принципы удушья начинаются, когда ребенок заражен ОРВИ. Мальчики болеют бронхиальной астмой чаще девочек, главной причиной астмы становится развитие аллергии к бытовой пыли, которую накапливают подушки, одеяла, мягкие игрушки и ковры.
Спровоцировать приступ удушья при астме способны:
— пыльца растений, высокая концентрация которой содержится в воздухе в период их цветения;
— появление в доме собаки или иного питомца;
— погодные условия (сырая или морозная погода, резкие изменения атмосферного давления);
— ухудшение психологического климата в семье, конфликты в школе.
Бронхиальная астма у детей: симптомы
У детей наблюдаются следующие симптомы астмы:
— у малышей нарушается сон, они становятся плаксивыми и беспокойными;
— детей старшего возраста беспокоит чувство сдавленности в районе грудной клетки, ощущение недостатка воздуха;
— часто приступу предшествует предприступный этап, во время которого на коже появляются зудящие высыпания, возникает кашель, насморк или заложенность носа;
— приступ сопровождается частым сухим кашлем, через некоторое время отхаркивается вязкая мокрота;
— начинается одышка, дыхание при этом становится свистящим;
— во время приступа выдох в два раза длительнее вдоха.
Бронхиальная астма: лечение заболевания
Основополагающим моментом в лечении астмы является:
— соблюдение диет;
— минимизация вероятности контакта с потенциальными аллергенами;
— рациональное трудоустройство.
Если аллерген определить не удалось, применяют специфическую гипосенсибилизирующую терапию, снижающую реакцию организма на раздражитель:
— аэрозоли – для пресекания приступов удушья. Они помогают увеличить просвет бронхов и ускорить отток мокроты из них;
— ксантиновые производные – их таблетированные формы пролонгированного действия используются с целью предотвратить приступ удушья;
— гормональная терапия – применяется для лечения тяжелых форм астмы;
— антибактериальные препараты – для терапии сопутствующих болезней (бронхопневмоний, бронхитов);
— отхаркивающие средства – для лучшего отхождения мокроты.
Лечение бронхиальной астмы у детей производится аналогичными методами. Кроме того, необходимо производить профилактику респираторных инфекций с помощью закаливания, массажа и лечебной физкультуры. Из жилых помещений следует убрать ненужную мягкую мебель, лишние книги, мягкие игрушки и ковры, шерстяные одеяла и перьевые подушки заменить гипоаллергенными постельными принадлежностями. Хороший эффект дает использование воздухоочистителей и пылесосов с водяными фильтрами.
Если вас беспокоит бронхиальная астма, или вы подозреваете наличие такого заболевания у своего ребенка, обратитесь за консультацией к специалистам нашего медицинского центра. Врачи опросят вас и выполнят детальный осмотр для обнаружения возможных внешних признаков заболевания, определят перечень лабораторных исследований, способных выявить тип аллергена, после чего назначат лекарственные препараты. Помните, что только специалист способен оценить тяжесть состояния, особенно если речь идет о ребенке, и подобрать индивидуальный и оптимальный способ лечения.

Заболевания дыхательной системы широко распространены среди населения.
Одно из них – приобретенная астма. Ей подвержены люди различного возраста, пола и социального положения. Она бывает различной формы и тяжести течения, но в любом случае астма способна причинить вред жизни и здоровью пациента.
Как распознать болезнь, почему она возникает и какие методы борьбы с ней существуют, рассмотрим подробнее.
Что такое приобретенная астма

Приобретенная астма – неинфекционное хроническое воспаление дыхательных путей с поэтапным развитием и периодами обострений и ремиссий.
Заболевание характеризуется сверхчувствительностью бронхов, что под влиянием определенных условий приводит к спазмам гладкой мускулатуры и сужению их просвета. В результате происходит сокращение объема воздуха, поступающего в легкие, и отмечается скопление слизи на стенках бронхов, это провоцирует приступы удушья, одышки и кашля.
Врожденная форма астмы встречается у маленьких детей и проявляется с момента рождения. Болезнь развивается на фоне нарушения формирования органов дыхания, генетической предрасположенности или аллергии. Даже воздействие сигаретного дыма на женщину во время беременности является провокатором возникновения астмы у новорожденных.
Обе разновидности болезни имеют одинаковые клинические признаки и, соответственно, нуждаются в идентичном лечении.
Причины заболевания и факторы риска
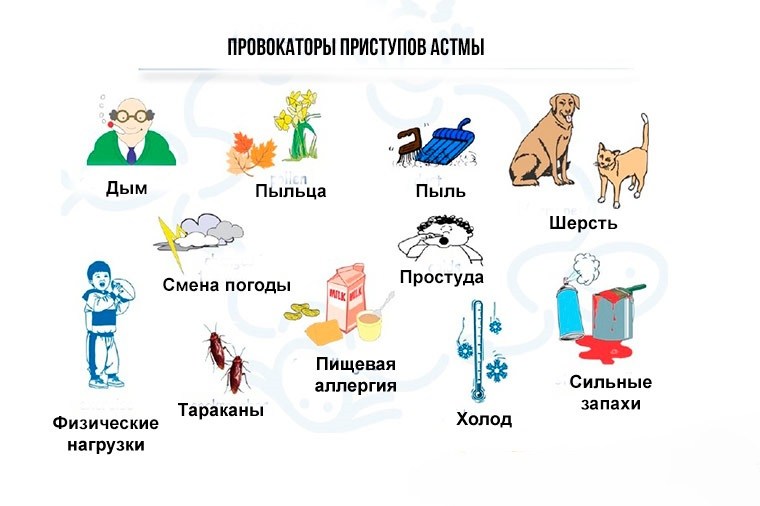
Патогенез (механизм развития и формирования) астмы до конца не изучен, но считается, что факторы, вызывающие приобретенную астму, могут быть внешними и внутренними.
В первом случае провокаторами заболевания являются аллергические реакции (повышенная чувствительность иммунной системы к различным раздражителям).
Аллергенами могут выступать:
- пыльца и пух растений;
- шерсть домашних питомцев;
- плесень и пыль;
- бытовая и строительная химия;
- лекарственные препараты;
- продукты питания.
Реакция организма может быть мгновенной или проявиться через некоторое время после воздействия.
Если у человека отмечается предрасположенность к аллергии, следует исключить влияние этих веществ, чтобы избежать осложнений.
Также причинами развития астмы являются:
- наследственная предрасположенность;
- пониженная температура окружающей среды;
- дисфункция вегетативной и центральной нервной системы;
- патология эндокринной системы;
- чрезмерная физическая активность.
Бронхиальная астма, сформировавшаяся под воздействием различных раздражителей, имеет сходные признаки и проявления.
В группу риска возникновения заболевания входят люди:
- связанные с химическими веществами в силу профессиональной деятельности;
- заядлые курильщики;
- перенесшие инфекционные заболевания дыхательных путей;
- живущие в местах с плохой экологической обстановкой;
- имеющие гормональные нарушения и слабый иммунитет.
- не обладающие устойчивостью к стрессам.
Негативную реакцию организма может вызвать один или сочетание нескольких факторов, которые необходимо выявить, чтобы предотвратить их последующее влияние.
Симптомы
Бронхиальная астма по своим симптомам напоминает другие болезни, поэтому люди обращаются к врачу, когда болезнь перешла в стадию, на которой справиться с ней полностью практически невозможно.
На начальном этапе развития приобретенная астма протекает незаметно и выявляется только на микроскопическом уровне. Следующий этап расценивается как предастматическое состояние и требует принятия срочных мер. В этот период у больного появляется внезапный кашель, насморк, возникают проблемы с дыханием.
Основными клиническими симптомами болезни являются:
- периодические приступы удушья:
- возникновение одышки:
- ощущение тяжести в грудной клетке;
- появление хрипов;
- затрудненное или учащенное дыхание;
- отхождение обильной мокроты;
- появление утреннего и ночного кашля.
Астма характеризуется отсутствием температуры, ухудшением общего самочувствия, головной болью.
По своей симптоматике она напоминает другие болезни, поэтому при возникновении одного или нескольких из перечисленных клинических признаков стоит обратиться за консультацией к врачу.
Диагностика
Для выявления болезни и правильной постановки диагноза необходимо проведение диагностических мероприятий, которые включают:
- опрос пациента;
- прослушивание дыхательных путей;
- проведение рентгенографии;
- лабораторные анализы крови;
- провокационные пробы на выявление аллергена;
- проведение теста с помощью спирографа – для функциональной оценки возможности легких (измерение объема вдыхаемого и выдыхаемого воздуха).
Проведенная диагностика покажет наличие или отсутствие астмы и степень ее тяжести, а также позволит назначить эффективное лечение, которое облегчит состояние больного.
Лечение

Бронхиальная астма — очень серьезное заболевание, поэтому все лекарственные препараты применяются строго по предписанию врача. Самолечение недопустимо, так как неправильное использование медикаментов может вызвать обострение болезни, усилить астматические приступы или привести к летальному исходу.
Полностью избавиться от заболевания невозможно, но можно контролировать течение бронхиальной астмы.
Для эффективности лечения необходимо устранить провоцирующие факторы, что поможет уменьшить частоту и интенсивность проявлений болезни.
Для лечения астмы используют:
- Бета-адреномиметики в форме аэрозолей двух видов: быстрого действия (применяют во время приступов, не чаще 4 раз в сутки) и длительного действия (для исключения спазма бронхов).
- В начальной фазе болезни приступы носят легкий характер (стремительно начинаются и так же быстро прекращаются). В этот период используют бронхорасширяющие препараты (3-4 раза в день, через равные промежутки времени). Они помогают уменьшить отек, снять спазм бронхов, исключить приступы удушья, нормализовать процесс выработки слизи.
- Ингаляционные глюкокортикостероиды принимают ежедневно продолжительное время. Они снимают воспаление, оказывают противоаллергическое и иммунодепрессивное воздействие. По статистике, люди, регулярно принимающие данные препараты, не страдают от астматического статуса.
- В период обострения, когда ингаляторы не способны облегчить состояние астматика, назначают курс гормональных препаратов в таблетированной форме.
- Комбинированные препараты оказывают одновременное противовоспалительное и бронхорасширяющее воздействие.
- Антихолинергические средства расширяют бронхи, способствуют уменьшению количества отделяемой слизи, кашля и одышки. Применяются в отдельных случаях для облегчения состояния. Не используются для снятия удушья ввиду того, что эффект проявляется с задержкой.
Наиболее важным при лечении астмы является применение средств с наименее выраженным побочным действием.
Каждый человек с астмой должен иметь при себе прибор (пикфлоуметр) для самоконтроля скорости выдоха в литрах, что позволит принять срочные меры для предотвращения астматического приступа.
Профилактика
При наличии астмы рекомендуется придерживаться основных профилактических мероприятий:
- ведение здорового образа жизни (отказ от курения, физическая активность, прогулки на свежем воздухе);
- укрепление иммунитета (закаливание, прием витаминных препаратов);
- исключение контакта с веществами, способными вызывать аллергию;
- своевременное лечение вирусных и респираторных заболеваний:
- контроль эмоционального состояния;
- соблюдение режима питания, отдыха и сна;
- исключение переохлаждения;
- носовое дыхание.
Чтобы астматические приступы не вызывали чувство паники и страха, необходимо научиться расслабляться (заниматься аутотренингом).
Выполнение правил и соблюдение рекомендаций врача позволит снизить риск возникновения астматических приступов и позволит человеку вести полноценный образ жизни, без существенных ограничений.
Бронхиальная астма является неинфекционным хроническим заболеванием, при котором происходит воспаление дыхательных путей. Воспалительный процесс становится причиной гиперактивности дыхательных путей, из-за чего при первом же контакте с внешними раздражителями быстро происходит нарушение проходимости бронхов. Это ограничивает объем воздуха, поступающего в легкие и вызывает усиление секреции слизи.
Заболевание вызывается аллергенами инфекционного и неинфекционного происхождения. К первым относится стафилококки и различные условно-патогенные микроорганизмы. К неинфекционным аллергенам, часто встречающимся в повседневной жизни, причисляют:
— пищевые – молоко, рыбу, мясо, в особенности куриное, яйца и иную белковую пищу, хлебные злаки, картофель, цитрусовые и другие продукты;
— лекарственные препараты – большую часть антибиотиков вместе с продуцентами, витамин В1, панкреатин. Эти лекарства обычно провоцируют развитие профессиональной бронхиальной астмы;
— бытовые аллергены – книжная, библиотечная и домашняя пыль, перо, пыльца растений, человеческая перхоть и шерсть растений. Наиболее сильным из бытовых аллергенов является перо и домашняя пыль – все дело в дерматофагоидных клещах, которые являются самым активным их компонентом. Клещ размножается весной и осенью, это же время является периодом обострения атопической астмы;
— продукты химического производства – вещества, используемые при изготовлении полимерных материалов, клеи, пенопласты, искусственные волокна, полиуретановые лаки, пестициды, формалины и органические соединения кобальта, хрома, ртути, мышьяка и пр. С течением времени список аллергенов подобного рода стремительно растет.
Проявления астмы ярко выражены, к ним относятся:
— нарушения дыхания, вызванные изменениями в бронхах. Чаще всего более затруднен выдох, когда бронхи из-за увеличивающегося внутригрудного давления сжимаются сильнее, но иногда может быть затруднен и вдох;
— отек и избыточное образование в бронхах вязкой и густой мокроты;
— аллергический насморк;
— сухой кашель;
— зуд век;
— сухие хрипы;
— одышка, затрудняющая речь;
— общее возбуждение;
— при дыхании задействованы мышцы брюшного пресса, грудной клетки, а также плечевого пояса.
Специалисты различают 4 формы бронхиальной астмы:
— инфекционную – связана с сенсибилизацией (повышением чувствительности) к аллергенам инфекционной группы (стафилококку, нейссерии и другим);
— неинфекционную (атопическую) – обусловлена повышенной чувствительностью к лекарственным и пищевым аллергенам, книжной и домашней пыли, плесневым грибам. Также атопическая бронхиальная астма взаимосвязана с сенсибилизацией к эпидермису человека, домашних птиц и животных;
— «аспириновую» — вызвана увеличенной выработкой лейкотриенов и нарушениями метаболизма арахидоновой кислоты. При такой форме астмы дополнительно возможно развитие полипоза околоносовых пазух и непереносимости аспирина (и прочих производных ацетилсалициловой кислоты);
— смешанная – форма, сочетающая в себе несколько механизмов развития патологии.
Астма не относится к числу врожденных заболеваний, тем не менее, зарегистрированы случаи появления заболевания у детей в течение первых дней жизни.
Причиной врожденной бронхиальной астмы могут стать:
— инфекционные заболевания беременной;
— злоупотребление аллергизирующими продуктами во время беременности;
— прием различных лекарств;
— негативные факторы (курение).
У большинства детей первые симптомы проявляются в возрасте до трех лет, зачастую принципы удушья начинаются, когда ребенок заражен ОРВИ. Мальчики болеют бронхиальной астмой чаще девочек, главной причиной астмы становится развитие аллергии к бытовой пыли, которую накапливают подушки, одеяла, мягкие игрушки и ковры.
Спровоцировать приступ удушья при астме способны:
— пыльца растений, высокая концентрация которой содержится в воздухе в период их цветения;
— появление в доме собаки или иного питомца;
— погодные условия (сырая или морозная погода, резкие изменения атмосферного давления);
— ухудшение психологического климата в семье, конфликты в школе.
У детей наблюдаются следующие симптомы астмы:
— у малышей нарушается сон, они становятся плаксивыми и беспокойными;
— детей старшего возраста беспокоит чувство сдавленности в районе грудной клетки, ощущение недостатка воздуха;
— часто приступу предшествует предприступный этап, во время которого на коже появляются зудящие высыпания, возникает кашель, насморк или заложенность носа;
— приступ сопровождается частым сухим кашлем, через некоторое время отхаркивается вязкая мокрота;
— начинается одышка, дыхание при этом становится свистящим;
— во время приступа выдох в два раза длительнее вдоха.
Основополагающим моментом в лечении астмы является:
— соблюдение диет;
— минимизация вероятности контакта с потенциальными аллергенами;
— рациональное трудоустройство.
Если аллерген определить не удалось, применяют специфическую гипосенсибилизирующую терапию, снижающую реакцию организма на раздражитель:
— аэрозоли – для пресекания приступов удушья. Они помогают увеличить просвет бронхов и ускорить отток мокроты из них;
— ксантиновые производные – их таблетированные формы пролонгированного действия используются с целью предотвратить приступ удушья;
— гормональная терапия – применяется для лечения тяжелых форм астмы;
— антибактериальные препараты – для терапии сопутствующих болезней (бронхопневмоний, бронхитов);
— отхаркивающие средства – для лучшего отхождения мокроты.
Лечение бронхиальной астмы у детей производится аналогичными методами. Кроме того, необходимо производить профилактику респираторных инфекций с помощью закаливания, массажа и лечебной физкультуры. Из жилых помещений следует убрать ненужную мягкую мебель, лишние книги, мягкие игрушки и ковры, шерстяные одеяла и перьевые подушки заменить гипоаллергенными постельными принадлежностями. Хороший эффект дает использование воздухоочистителей и пылесосов с водяными фильтрами.
Если вас беспокоит бронхиальная астма, или вы подозреваете наличие такого заболевания у своего ребенка, обратитесь за консультацией к специалистам нашего медицинского центра. Врачи опросят вас и выполнят детальный осмотр для обнаружения возможных внешних признаков заболевания, определят перечень лабораторных исследований, способных выявить тип аллергена, после чего назначат лекарственные препараты. Помните, что только специалист способен оценить тяжесть состояния, особенно если речь идет о ребенке, и подобрать индивидуальный и оптимальный способ лечения.
Одним из распространенных заболеваний дыхательной системы можно назвать бронхиальную астму. Она является хронической болезнью, во время которой наблюдается постоянный воспалительный процесс в тканях бронхов, из-за чего возникают проблемы с дыханием.
 Существует несколько разновидностей болезни, которые определяются условиями ее возникновения, одна их таких разновидностей – приобретенная бронхиальная астма.
Существует несколько разновидностей болезни, которые определяются условиями ее возникновения, одна их таких разновидностей – приобретенная бронхиальная астма.
Данный диагноз означает, что заболевание не было присуще пациенту с момента его рождения, а сформировалось значительно позже под влиянием внешних причин. Иногда считается, что астма имелась у человека изначально, просто не была диагностирована. Однако если заболевание не проявляло себя в течение 20 лет жизни, а потом обнаружилось, это говорит о том, что оно не является врожденным и сформировалось недавно.
Приобретенная астма практически не отличается от врожденной по своим симптомам и признакам, равно как не наблюдается существенных отличий в ходе лечения. Основное различие приобретенной астмы от врожденной – в особенностях ее развития. Помимо того, что она проявляется у людей взрослого возраста, факторы, вызывающие ее формирование, отличаются от тех, что провоцируют врожденный тип заболевания.
Врожденная бронхиальная астма проявляется у детей с самого рождения и вызвана она особенностями организма новорожденного. Ребенок может родиться чувствительным к внешним воздействиям среды, что проявляется в реакции его бронхов.
В случае с приобретенной астмой все происходит несколько иначе. Организм пациента длительное время подвергается негативным воздействиям, из-за чего происходят необратимые изменения в тканях органов дыхательной системы. В результате проявляются астматические симптомы. Такой тип формирования астмы называется экзогенный, поскольку патология формируется под влиянием внешних причин.
 Среди этих причин следует выделить:
Среди этих причин следует выделить:
- негативное воздействие климатических условий;
- курение;
- неблагоприятная экологическая обстановка;
- занятость на вредном производстве;
- склонность к аллергии;
- частые случаи вирусных заболеваний.
Для того чтобы приобрести это заболевание, достаточно одного из перечисленных факторов, хотя очень часто они воздействуют в сочетании. Любой человек, у которого наблюдаются данные особенности, относится к потенциальной группе риска. Однако их наличие не означает обязательного развития астмы. Обычно организм человека оказывается достаточно сильным, чтобы справиться с негативным влиянием. Это зависит от особенностей его иммунитета.
К наиболее вредным внешним воздействиям относятся:
- пыльца растений;
- пыль;
- шерсть домашних животных;
- бытовая химия;
- продукты питания;
- лекарственные препараты;
- химические соединения;
- табачный дым.
Если наблюдается аллергическая реакция на любой из этих элементов, нужно быть очень осторожными и минимизировать свое взаимодействие с ним. Иначе аллергия может перерасти в бронхиальную астму.
Заподозрить это заболевание можно по его симптомам, которые необходимо знать. Хотя делать выводы может только врач после необходимых диагностических процедур. Поэтому нежелательно начинать самостоятельное лечение, пока не поставлен диагноз, но и игнорировать признаки патологии недопустимо.
Основные симптомы приобретенной бронхиальной астмы не отличаются от аналогичных симптомов врожденной формы заболевания.
Разница только в том, что при приобретенной болезни признаки проявляются во взрослом возрасте, а не в раннем детстве.
К их числу можно отнести:
- частые приступы кашля;
- чувство сдавленности грудной клетки;
- одышку;
- затрудненное дыхание;
- ощущение нехватки воздуха;
- приступы удушья.
Все это может сопровождаться слабостью, пониженной работоспособностью, головными болями. Стоит заметить, что данные признаки похожи на симптомы бронхита или ОРВИ. Однако при бронхиальной астме отсутствует повышенная температура, кроме этого симптомы возникают неожиданно, а затем исчезают на некоторое время. В любом случае, при обнаружении этих признаков стоит обратиться к врачу для выявления точного диагноза, поскольку отсутствие лечения даже при простудном заболевании может привести к осложнениям в виде бронхита или воспаления легких.
Перед началом лечения необходимо провести обследование, чтобы выявить точный диагноз. Для этого используются:
- прослушивание бронхов;
- тест на функцию легких;
- провокационная проба;
- рентген;
- анализ крови и пр.
Помимо анализов врач должен выяснить особенности жизни пациента, такие как:
- характер его деятельности;
- перенесенные травмы;,
- операции и заболевания;
- наличие больных астмой среди ближайших родственников;
- аллергические реакции и пр.
Все это поможет не только диагностировать болезнь, но и определить стратегию ее лечения, поскольку станут ясны ее причины.
Полностью избавиться от астмы любого типа невозможно, независимо от того, насколько эффективные методы будут выбраны. Медицинское воздействие заключается в том, чтобы с помощью лекарственных средств снимать наиболее острые проявления болезни и избегать слишком частого их повторения.
Для того, чтобы не допускать обострений заболевания, необходимо выявить факторы, которые их провоцируют. После этого следует исключить их воздействие либо минимизировать контакт с раздражителями.
Чтобы купировать приступы астмы, используются противовоспалительные (Кромогликат натрия, Недокромил натрия) и бронхорасширяющие средства (Сальбутамол, Будесонид). С помощью противовоспалительных средств удается остановить активный процесс выработки слизи в бронхах, что снижает чувствительность организма к вредным воздействиям.
Их прием должен быть регулярным, поскольку благодаря им улучшается проводимость воздуха. При этом снижается риск травматизации бронхов и сокращается количество приступов астмы. Бронхорасширяющие препараты способствуют расслаблению мускулатуры бронхов, в результате чего в легкие поступает больше воздуха, и ликвидируются приступы удушья. Их обычно используют для купирования острых проявлений.
Очень важно, чтобы в ходе лечения использовались лекарственные средства, которые не вызывают побочных эффектов. При борьбе с астмой предполагается длительное применение препаратов, поэтому необходимо минимизировать дискомфорт от их использования. Также необходимо убедиться, что из-за них не возникают аллергические реакции. Именно поэтому назначать лекарства должен врач. Самостоятельно выбирать себе лечение очень опасно.
Не менее важна профилактика при наличии астмы. Соблюдение профилактических мер поможет избежать обострений болезни и частого использования сильных средств. Основные профилактические мероприятия при приобретенной астме заключаются в следующем:
- Отказ от курения.
- Выполнение санитарно-гигиенических правил.
- Избегание вирусных заболеваний и тщательное лечение при их возникновении.
- Минимум контактов с вредными веществами или полное их исключение (иногда есть необходимость в смене климата или вида занятости).
- Выполнение посильных физических нагрузок.
- Укрепление иммунитета.
- Соблюдение режима дня.
- Избегание сильных эмоциональных потрясений.
- Соблюдение рекомендаций врача.
Пациентам, больным бронхиальной астмой, приходится во многом ограничивать себя, чтобы не вызвать серьезных ухудшений в самочувствии. Тем не менее наличие этого недуга не означает, что человек становится неполноценным. При соблюдении правил, своевременном приеме лекарственных средств и осторожности есть возможность вести полноценную жизнь, не испытывая значительных затруднений.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru